Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina Militar
versión On-line ISSN 1561-3046
Rev Cub Med Mil vol.44 no.1 Ciudad de la Habana ene.-mar. 2015
Rev Cubana Med Mil. 2015;44(1)
ARTÍCULO ORIGINAL
Pacientes con infección del sistema nervioso central
Patients with central nervous system infection
MSc. Alberto García Gómez, Dra. Mariana Amador Carpio, MSc. Juan Carlos Pradere Pensado, MSc. Jacqueline Nistal Mena, Dra. Luisa Gutiérrez Gutiérrez
Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
RESUMEN
Introducción: las infecciones del sistema nervioso central constituyen un importante problema de salud. La aparición brusca de la sintomatología, el desenlace fatal en pocas horas o la permanencia de secuelas hace que estas enfermedades tengan un gran impacto social.
Objetivo: caracterizar las infecciones del sistema nervioso central, su comportamiento y relación con la mortalidad.
Métodos: estudio observacional descriptivo y transversal en una muestra de 100 pacientes atendidos en el Hospital Militar Central “Dr. Carlos J. Finlay”, entre enero de 2009 y diciembre de 2013. La información se recogió a través de las historias clínicas con diagnóstico al egreso de cualquier tipo de sepsis del sistema nervioso central y de los informes de necropsia. Se realizaron análisis estadísticos univariados y bivariados, y se hallaron las distribuciones de frecuencia absoluta y relativa.
Resultados: la edad media fue de 44,4 años. Predominó el sexo masculino en el grupo de ≤ 39 años (54,7 %); en el femenino prevaleció el grupo de 40-59 años (34,9 %). En los fallecidos predominó el grupo de 60-79 años (47,8 %) y en los egresados vivos los de ≤ 39 años (53,2 %). Los factores de riesgo se presentaron en el 64 % de los pacientes; las meningoencefalitis bacterianas y virales constituyeron el 77 %. El estudio citoquímico se indicó al 98 % de los pacientes y la positividad fue de 88,8 %. El agente causal más frecuente resultó el Streptococcus pneumoniae (33,3 %). El 33,7 % de los pacientes presentó complicaciones. La mortalidad fue del 23 %.
Conclusiones: la mortalidad por infección el sistema nervioso central fue elevada y resultó escaso el aislamiento de microorganismos. El hecho de que más de un tercio de los pacientes se hayan complicado, justifica la alta mortalidad presente en el estudio.
Palabras clave: infecciones, sistema nervioso central, etiología, mortalidad.
ABSTRACT
Introduction: central nervous system infections are a major health problem. The sudden onset of symptoms, the fatal outcome within a few hours or the remaining sequels makes these diseases have a major social impact.
Objective: characterize the central nervous system infections, their behavior and relationship to mortality at “Dr. Carlos J. Finlay” Hospital from January 2009 to December 2013.
Methods: an observational descriptive transversal study was carried out with 100 patients at “Dr. Carlos J. Finlay” Hospital from January 2009 to December 2013. Information was collected through medical records with diagnosis any type of sepsis central nervous system at discharge and from autopsy reports. Univariate and Bivariate statistical analyzes were conducted, and the distributions of absolute and relative frequencies were found.
Results: the average age was 44.4 years, there was male predominance in the group ≤ 39 years (54.7 %), but 40-59 years (34.9 %) prevailed in the female group. the deceased group, 60-79 years (47.8 %) majored and those living at discharge, the predominance was ≤ 39 years (53.2 %).Risk factors occurred in the 64 % of patients. Bacterial and viral meningencephalitis accounted for the 77 %. Citochemical testing was performed in 98 % of the patients and it proved positive in the 88, 8 %. The most frequent ethiological agent was Streptococcus pneumoniae (33, 3 %). Complications were present in 33, 7 % of the patients. The rate mortality reached 23 %.
Conclusions: mortality due to CNS infection was high and the isolation of microorganisms was low. The fact that more than a third of patients have complicated substantiates the high mortality in the study.
Keywords: infections, central nervous system, etiology, mortality.
INTRODUCCIÓN
Las infecciones del sistema nervioso central (SNC) constituyen un importante problema de salud a nivel mundial pues la aparición brusca de la sintomatología, el desenlace fatal en pocas horas o la permanencia de secuelas hace que estas enfermedades tengan un gran impacto social.
Las características anatómicas de las estructuras intracraneales del SNC (encéfalo y meninges), condicionan que cuando existe un proceso infeccioso-inflamatorio, cualquiera que sea la causa, las lesiones no quedan limitadas al lugar primariamente afectado.1,2
Las meningoencefalitis pueden ser causadas por virus, hongos, parásitos y bacterias. Dentro de ellas la más frecuente es la meningoencefalitis bacteriana;3 el 80 % de los casos son causadas por: Haemophilus influenzae, Neisseria meningitidis y Streptococcus pneumoniae; el primero es más frecuente en adultos y los dos últimos en niños.3-5
La incidencia en los países desarrollados se estima que sea de 0,6-4 casos anuales cada 100 000 adultos; por ejemplo, en Estados Unidos la tasa es 2,5/100 000 habitantes al año y puede llegar a ser 10 veces mayor en países subdesarrollados o en vías de desarrollo.4
Sin embargo, en Cuba, a pesar de ser un país en vías de desarrollo, gracias a su programa de salud, en el año 2012 la incidencia por meningoencefalitis se comportó en 0,6/100 000 habitantes al año para el neumococo; 0,1/100 000 habitantes al año para el meningococo y 0,1/100 000 para el Haemophilus influenzae.6
El diagnóstico precoz de la enfermedad puede evitar futuras complicaciones, como las de origen neurológico (convulsiones, edema cerebral, hipertensión endocraneana, hidrocefalia) y no neurológicas (shock séptico, coagulación intravascular diseminada, metástasis séptica).3,5
Una vez que existe sospecha de la enfermedad, se tienen en cuenta aquellos pacientes que presentan factores de riesgo para contraer la enfermedad, como son: las neumonías por neumococo, sinusitis, alcoholismo, fístulas del líquido cefalorraquídeo (LCR), cáncer, diabetes mellitus, entre otros. Se hace necesario el estudio del LCR por punción lumbar siempre y cuando no esté contraindicada.4
El estudio citoquímico en las meningoencefalitis bacteriana se caracteriza por ser turbio, celularidad elevada mayor de 500 células/mm3, glucosa menor de 2 mmol/L, proteínas elevadas y glucosa LCR/sangre < 0,4; se plantea que esta última relación es 80 % sensible y 98 % específica para la meningoencefalitis bacteriana. Este estudio no es 100 % fidedigno y se hace necesaria la espera de la tinción Gram y el cultivo para un diagnóstico definitivo.1,2,4,5,7
Aunque el estudio del LCR no define el diagnóstico pues a veces puede estar normal, existen otras pruebas diagnósticas como la reacción en cadena polimerasa y la biopsia cerebral, esta última con indicación controversial.3
La mayoría de las infecciones de origen viral evolucionan con un cuadro benigno y baja mortalidad. Entre los virus se encuentran los enterovirus, virus de Epstein Bar, citomegalovirus, herpes virus humano, virus de la papera; en presencia de un LCR con escasa pleocitosis a predominio linfocitario, glucosa normal y discreta elevación de las proteínas.
Aún las infecciones del SNC continúan como enfermedades de evolución fatal, ya sea por la mortalidad que provocan o sus secuelas; por lo que el objetivo de este estudio es caracterizar a los pacientes con infecciones del sistema nervioso central, su comportamiento y relación con la mortalidad.
MÉTODOS
Se realizó un estudio observacional, descriptivo, transversal que incluyó a los pacientes con diagnóstico de infección del SNC ingresados en el Hospital Militar Central “Dr. Carlos J. Finlay” entre enero de 2009 y diciembre de 2013.
De un universo de 119 pacientes ingresados con el diagnóstico de infección del SNC de cualquier tipo, la muestra quedó constituida por 100 pacientes que cumplieron los siguientes requisitos de inclusión y exclusión.
Criterios de inclusión:
- Pacientes con edad igual o mayor de 18 años.
- Todos los pacientes con diagnóstico al egreso o por informe anátomo-patológico de cualquier tipo de infección del SNC.
- Pacientes con diagnóstico de infección del SNC de etiología viral, bacteriana, hongos o parásitos.
Las variables del estudio fueron: edad, sexo, factores de riesgo, tipo de infección del SNC, complicaciones, estudio citoquímico del LCR, germen aislado y estado al egreso.
Se consideró LCR normal cuando se informó por laboratorio clínico el siguiente resultado: claro, transparente ("como agua de roca"); presión de apertura de 5-20 cm H2O; contiene un máximo de 5 células/mm3 que habitualmente son mononucleares.1,2,4,5,7
La información se recogió de las historias clínicas con diagnóstico al egreso de cualquier tipo de sepsis del SNC y de los informes de necropsia.
Se realizó análisis estadístico univariado a todas las variables y se hallaron distribuciones de frecuencia absoluta y relativa (porcentaje, razón) en las variables cualitativas, y en las variables cuantitativas las medidas de tendencia central (media aritmética, mediana, moda) y de dispersión (desviación estándar y rango). También se empleó análisis estadístico bivariado para establecer relación entre dos variables mediante tabla de contingencia con la prueba chi cuadrado y comparación de medias aritméticas mediante la prueba t de Student. En ambas se consideró un nivel de significación menor que 0,05. La cuantificación del riesgo se efectuó por el odds ratio (OR), con un intervalo de confianza del 95 % calculado por el método de Woolf.
RESULTADOS
De la mayoría de los pacientes que tuvieron diagnóstico al egreso de cualquier tipo de infección del SNC, en cinco pacientes no se hizo el diagnóstico al ingreso, de los que fallecieron tres. De estos fallecidos, en dos el diagnóstico se hizo por necropsia y el tercero posterior al ingreso por estudio del LCR.
Hubo un predominio del sexo masculino (53 %). La razón sexo masculino/sexo femenino resultó 1,1:1. La edad media de la muestra fue de 44,4 ± 18,6 años, la mediana de 41 años y la moda de 37 años. La edad mínima fue de 18 y la máxima de 88 años, el rango fue de 70 años. La edad media para el sexo masculino fue de 40,9 ± 16,2 años y para el femenino de 48,3 ± 20,5 años; no se constató significación estadística en el análisis de las medias (p= 0,05). El mayor grupo de edad fue el ≤ 39 años (44 %) seguido de los grupos 40-59 (32 %), 60-79 (19 %) y ≥ 80 (5 %) en orden decreciente. En el sexo masculino predominó también el grupo de edad ≤ 39 años (54,7 %; 29 pacientes) y en el femenino fue ligeramente superior el grupo de 40-59 años (34,9 %; 17 pacientes). El análisis estadístico no fue significativo (c2= 2,83; p= 0,09).
Según la edad y el estado al egreso predominaron los fallecidos a partir de los 60 años (56,5 %) y los egresados vivos por debajo de esta edad (85,7 %). El análisis estadístico resultó significativo (p= 0,0001). La mortalidad fue del 23 % (tabla 1) La edad media de los egresados vivos fue de 40 ± 16,8 años, la mediana de 38 años y moda de 37 años, con una edad mínima de 18 y máxima de 88 años, el rango fue de 70 años. En los fallecidos la edad media fue de 59 ± 17,3 años, la mediana de 64 años y moda de 45 años; la edad mínima fue de 23 y la máxima de 84 años, y el rango de 61 años. El análisis de las medias evidenció significación estadística en (p= 0,00004).
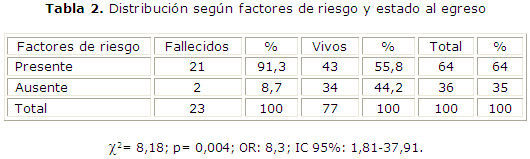
En cuanto a la distribución según los factores de riesgo y estado al egreso se obtuvo que más de la mitad de los pacientes presentó factores de riesgo, con predominio de estos en ambos grupos de egresados, pero con mayor prevalencia en los fallecidos que en los vivos (91,3 % vs. 55,8 %) (tabla 2) El análisis estadístico fue significativo, al mostrar que los pacientes con factores de riesgo tenían 8 veces más probabilidades de fallecer (OR: 8,3).
Los factores de riesgo detectados en los pacientes de este estudio fueron, según cantidad de casos: edad mayor o igual a 60 años (24), diabetes mellitus (10), infección respiratoria alta (7), tratamiento esteroideo prolongado (4), alcoholismo (4), SIDA (3), procederes neuroquirúrgicos (3), infección maxilofacial (3), otitis media (2), enfermedad inmunológica (2), tratamiento con citostáticos (1). Algunos pacientes presentaron dos o más factores de riesgo.
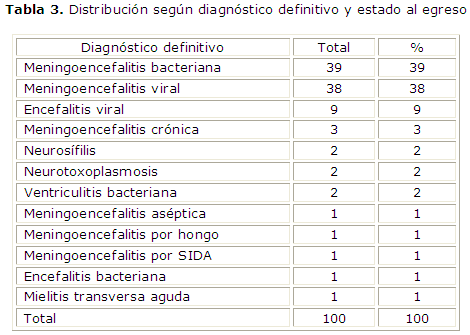
La distribución según diagnóstico y estado al egreso evidenció que las meningoencefalitis bacterianas y virales constituyeron el 77 % de todos los diagnósticos, con solo un paciente más en las bacterianas que en las virales (tabla 3). Todos los pacientes con meningoencefalitis viral egresaron vivos, mientras que 41 % (16 pacientes) de los que presentaron meningoencefalitis bacteriana fallecieron, al igual que cuatro con encefalitis viral, dos con ventriculitis bacteriana y uno con encefalitis bacteriana.
El porcentaje de positividad del LCR y su relación con el estado al egreso se obtiene al analizar los datos del estudio citoquímico (tabla 4) Este se indicó en 98 pacientes y no se realizó a dos casos (21 de los 23 pacientes fallecidos) en los cuales el diagnóstico fue posmortem. En los egresados vivos el estudio se realizó al 100 % de los pacientes. El estudio citoquímico fue positivo en todos los fallecidos y en el 85,7 % de los egresados vivos; la positividad fue de 88,8 %, sin embargo, el análisis estadístico no fue significativo (p= 0,14).
En esta investigación se aislaron gérmenes en 15 muestras de LCR; los microorganismos aislados fueron ocho mediante la tinción de Gram o cultivo del LCR y los más frecuentes en orden decreciente fueron: Streptococcus pneumoniae (5 cepas, 33,3 %), Acinetobacter calcoaceticcus (2 cepas, 13,3 %), Escherichia coli (2 cepas, 13,3 %), Toxoplasma gondii (2 cepas, 13,3 %), Neisseria meningitidis (1 cepa, 6,7 %), Klebsiella sp. (1 cepa, 6,7 %), Providencia retggeri (1 cepa, 6 ,7 %), Cryptococcus neoformans (1 cepa, 6,7 %).
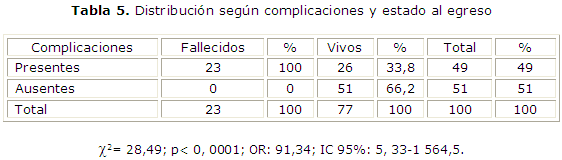
En cuanto a las complicaciones y estado al egreso, casi la mitad de los pacientes las presentó y en los egresados vivos la mayoría no las tuvo (66,2 %) (tabla 5) El análisis estadístico fue significativo. Los pacientes que presentaron complicaciones tuvieron 91 veces más probabilidad de fallecer (p< 0, 0001; OR: 91,34). Las complicaciones neurológicas fueron las principales (31,1 %), seguidas por las infecciosas (17,8 %) y respiratorias (15,6 %), mientras que otras fueron metabólicas (14,4 %), del medio interno (desequilibrio hidromineral y ácido-básico con 12,2 %), cardiovasculares (6,7 %) y renales (2,2 %).
DISCUSIÓN
La razón sexo masculino/femenino de 1:1 se correspondió con la existente en Cuba, como se informa en el Anuario Estadístico Nacional del 2012.6 Aunque en los estudios revisados esta proporción es variable, en algunos prevalece el sexo masculino y en otros el femenino; en otros casos permanece en igual proporción.8-11
En un estudio de pacientes con diagnóstico de meningoencefalitis bacteriana en una Unidad de Cuidados Intensivos, realizado por Alonso Díaz y otros, se determinó que esta enfermedad fue más frecuente en el grupo etario de 51-60 años,8 lo cual no coincide con los resultados de la presente investigación en cuanto al grupo de edad; sin embrago, este estudio abarcó diferentes tipos de infecciones del SNC contrario al de Alonso Díaz.
Un estudio de Laguna Del Estal y otros, en pacientes adultos con meningoencefalitis bacteriana, obtuvieron que la mediana de la edad fue de 48 años.10 La mediana de esta investigación fue de 41 años. De igual modo, en otra investigación de este autor sobre meningitis en adultos, se calculó que la edad media fue de 65 ± 17 años (rango: 24-84 años), el 81,2 % tuvieron 50 años o más.11 Sus hallazgos no coinciden con este trabajo en cuanto a la proporción de la edad.
El mayor número de pacientes afectados en esta serie estuvo en el grupo de 59 años o menos, lo que puede explicarse por ser estas edades las más activas desde el punto de vista social, laboral, recreativo, sexual y participar en actividades donde existen aglomeración de personas que puede facilitar la transmisión de enfermedades.
Laguna Del Estal, en dos estudios realizados en el 2010 y 2013, encuentra una tasa de mortalidad de 20 y 12,5 % respectivamente. Dichas tasas no coinciden con este estudio al comportarse discretamente superior con respecto al primero y muy elevada con el segundo,10,11 lo cual puede deberse a que en cinco pacientes no se hizo el diagnóstico temprano.
Alonso Díaz y otros establecen un índice de mortalidad en pacientes con MB de un 48,7 % con 19 pacientes fallecidos y todos los mayores de 70 años tuvieron un desenlace fatal (100 %),8 porcentaje superior al de este trabajo.
La mortalidad fue más elevada a partir de los 60 años en este trabajo, al ser las personas de la tercera edad las que tienen más comorbilidades, lo cual empeora el pronóstico en este tipo de enfermedades.
Diferentes factores de riesgo que predisponen a distintos tipos de infecciones del SNC se han descrito en varias investigaciones, entre estos se encuentran: edad mayor de 50 años, diabetes mellitus, enfermedad pulmonar obstructiva crónica, diversos tipos de neoplasias malignas de órganos sólidos y hematológicas, infecciones respiratorias (otitis, mastoiditis, sinusitis), traumas craneoencefálicos, fístulas de LCR, abscesos venosos intracraneales, alcoholismo, uso de esteroides o citostáticos, hidrocefalia, sobreinfección de hematoma subdural, no estar vacunado contra infecciones virales, contactos con animales, pájaros o insectos, ingestión de leche no pasteurizada, contacto sexual sin protección, infección por VIH, natación en agua estancada, el campismo y la caza, asplenia y enfermedades inmunológicas. Otros factores son las pruebas invasivas como: craniectomía, colocación de catéteres intraventriculares internos y externos, punción lumbar, infusión intratecal de medicamentos y la anestesia espinal.8,10-15 Varias de estas causas estuvieron presentes en este estudio y pudieron estar asociadas a la mortalidad.
Jiménez Martínez y otros detectaron predominio de las meningoencefalitis virales (72 %) sobre las bacterianas (28 %); igualmente Iparraguirre Góngora halla una proporción similar entre meningitis viral (88,6 %) y bacteriana (11,4 %).9,16 Los hallazgos de estos autores no concuerdan con la presente investigación, ya que fue prácticamente igual el número de pacientes con meningoencefalitis bacteriana y meningoencefalitis virales, lo que puede deberse a la interpretación del resultado del estudio citoquímico del LCR, además mientras todos los pacientes con meningoencefalitis bacteriana son ingresados no sucede lo mismo con los portadores de meningoencefalitis virales.
Los resultados del actual estudio coinciden con los de Brouwer, quien informa que la meningoencefalitis bacteriana nosocomial se observa en pacientes con historia de procederes neuroquirúrgicos, trauma penetrante y fractura de la base del cráneo, por lo que requieren una hospitalización prolongada. 17
No existe una prueba exacta para el diagnóstico de la neurosífilis. El Centro para el Control y Prevención de las Enfermedades ha establecido varias definiciones para uso principalmente epidemiológico. Esta entidad plantea dos categorías: confirmada y presuntiva. La primera se define como cualquier etapa de la sífilis y VDRL reactiva en el LCR, y la segunda como cualquier etapa de la sífilis y VDRL no reactiva en el LCR con pleocitosis o proteinorraquia y síntomas y signos clínicos consistentes con sífilis sin tener un diagnóstico alternativo. 18,19 En este trabajo los dos pacientes con diagnóstico de neurosífilis se identificaron con la categoría confirmada.
La meningitis crónica es la inflamación de las meninges de inicio subagudo con persistencia de anormalidades en el LCR durante al menos un mes y sus causas pueden ser infecciosas y no infecciosas, lo cual hace difícil la evaluación del paciente con esta afección. No se dispone de un proceder diagnóstico estandarizado por lo cual es necesario completar una exhaustiva historia clínica y examen físico en cada paciente. En un tercio de los pacientes la etiología permanece desconocida y es un reto diagnóstico para los médicos; sin embargo, muchos de los pacientes con meningitis crónica idiopática tienen un pronóstico relativamente bueno.20 Esto último fue lo que ocurrió con el paciente reportado en este estudio.
El análisis del LCR es la base del diagnóstico en las infecciones del SNC, al identificar el microorganismo y determinar la susceptibilidad del mismo. El resultado de su estudio puede ayudar a determinar si la meningitis está presente y si es de causa bacteriana, viral o de otra etiología. La tinción de Gram permite una rápida identificación en el 60-90 % de los casos de meningoencefalitis bacteriana (especificidad del 97 %), y se indica de forma urgente en toda sospecha de meningitis. Su sensibilidad se reduce drásticamente en pacientes con antibioterapia.14,21
La positividad en el estudio citoquímico del LCR en pacientes con meningoencefalitis bacteriana, oscila entre un 72 % y un 88 %, 9,11,17 mientras el aislamiento del germen o su identificación en cultivos varía de 1,9 % al 94 %.8,9,11,12,16,22
El aislamiento bacteriano en este trabajo se encuentra en el rango señalado, pues de 42 pacientes con algún diagnóstico de sepsis del SNC de tipo bacteriano se aislaron 35,7 % de bacterias en los cultivos. A pesar de ello, esta baja positividad se puede atribuir a que 10 pacientes llevaron tratamiento antibiótico previo y a diferentes factores técnicos y humanos, al procesarse las muestras de LCR para realizar la tinción Gram o los cultivos.
El Streptococcus pneumoniae fue el agente bacteriológico que más se aisló (42, 86 %) en el estudio de Jiménez Martínez,9 de igual modo que en este trabajo, aunque en un porcentaje es inferior al de él.
La Echerichia coli se reporta con mayor frecuencia en niños que adultos.23 En esta investigación se identificó en dos pacientes; una como infección nosocomial y otra adquirida en la comunidad en una paciente obesa y con diabetes mellitus insulinodependiente.
En una revisión de Brouwer y otros, se corrobora que el resultado del cultivo del LCR fue escaso en los pacientes que recibieron antibióticos antes de la punción lumbar. El porcentaje de cultivos positivos fue menor si este ocurría por más de 24 h.17 En la presente investigación se comprobó que nueve pacientes habían llevado tratamiento previo: tres con ciprofloxacino®, dos con cefalosporina, dos con sulfaprim y uno con azitromicina y amoxicillina respectivamente.
Especies de Klebsiella, Acinetobacter baumannii, Escherichia coli, Pseudomonas aeruginosa, y otras bacterias aeróbicas gramnegativas pueden causar meningitis bacteriana después de un trauma craneal o de procederes neuroquirúrgicos. La meningitis posquirúrgica causada por bacterias aeróbicas gramnegativas puede ocurrir tardíamente después de la intervención. El tiempo medio para desarrollar meningitis por Acinetobacter después de un proceder neuroquirúrgico fue 12 días, con un intervalo de 1 a 14 días, según Brouwer y otros. Las meningitis adquiridas en la comunidad debido a bacterias aeróbicas gramnegativas son inusuales, pero pueden ser frecuentes en pacientes inmunocomprometidos como los infectados por VIH y en los neonatos y ancianos, aunque raramente causan meningitis en adultos sin factores de riesgo.17 En el estudio se verificó que la mayoría de las bacterias gramnegativas se originan por infección nosocomial, solo hubo un paciente con Echerichia coli procedente de la comunidad.
Laguna Del Estal y otros en un estudio sobre meningoencefalitis bacteriana por bacilos gramnegativos en adultos, detectaron que un 73 % fueron nosocomiales y 27 % de adquisición comunitaria. Los factores de riesgo más habituales fueron la neurocirugía reciente y ser portador de dispositivos neuroquirúrgicos: drenaje ventricular externo, derivación ventriculoperitoneal y catéter intratecal para analgesia. La etiología fue: Pseudomonas aeruginosa, Escherichia coli, Enterobacter aerogenes, Pseudomonas fluorescens, Klebsiella pneumoniae, Morganella morganii, Acinetobacter anitratus, Acinetobacter iwoffii y Flavobacterium brevis. No hubo en este trabajo aislamiento de Pseudomonas, Enterobacter, Morganella ni Flavobacterium.24
Por otra parte, en el trabajo de Escalona Martín las bacterias identificadas fueron: Streptococcus pneumoniae (27,2 %), Streptococcus betahemolítico del grupo B (18,1 %), Haemophilus ssp y Proteus mirabilis (9 % cada uno).25 Ese porcentaje difiere con los encontrados en este trabajo respecto al no aislamiento de gérmenes en las infecciones bacterianas, pues en 30 pacientes no se identificó el germen (71,4 %).
El antecedente de intervención neuroquirúrgica o de un foco de infección distante se presenta en la gran mayoría de pacientes con meningitis nosocomial; sus características clínicas son variables e incluyen fiebre y alteración del nivel de conciencia. La meningitis después de la intervención neuroquirúrgica, trauma penetrante o fractura de la base del cráneo con hospitalización prolongada puede ser causada por estafilococos o bacilos aeróbicos gramnegativos.17
Para Van de Beek, el espectro de microorganismos en la meningoencefalitis bacteriana nosocomial está constituido según la patogénesis de esta por: bacilos granmnegativos aeróbicos y facultativos (incluyendo la Pseudomonas aeruginosa), Estafilococos aureus, y coagulasa-negativo (especialmente el S. epidermidis), Propionibacterium acnes, Streptococcus pneumoniae, Haemophilus influenzae, Streptococcus betahemolítico del grupo A, y estos tres últimos en las fracturas de la base del cráneo.15 En la serie investigada también predominaron las bacterias gramnegativas en las infecciones nosocomiales, en correspondencia con el mapa microbiológico de las salas del hospital.
En el análisis del germen causal en meningitis víricas según la investigación de Jiménez Caballero y otros en 81 enfermos, fue negativo en el 55,5 % y los virus que usualmente se identificaron fueron: enterovirus, seguido del virus del herpes simple tipo 2, virus del herpes humano tipo 6, el virus de la varicela y por último los virus de Epstein Barr y de la parotiditis.26 En este trabajo se efectuaron 11 estudios virales y solo se detectó positividad en el paciente con meningoencefalitis por SIDA.
Alrededor de un 20 % de los pacientes con infecciones del SNC presentan diversas complicaciones durante su evolución.9,27 Dentro de estas, las complicaciones neurológicas de las meningoencefalitis bacteriana incluyen el coma, edema cerebral, hidrocefalia, crisis epilépticas, empeoramiento de la audición, parálisis de pares craneales, hemiparesias o cuadriparesias, trombosis del seno cavernoso, empiema cerebral, cerebritis, abscesos cerebelosos y cerebrales y las sistémicas como el choque séptico, disfunción múltiple de órganos, síndrome de dificultad respiratoria aguda y coagulación intravascular diseminada. El absceso epidural es una rara emergencia médica que puede causar daño neurológico irreversible si no es tratado.9,11,23 No obstante, la disfunción de la médula espinal es una complicación infrecuente de las meningoencefalitis bacteriana. Pocos casos de abscesos espinales se desarrollan después de una meningitis neumocócica. Se ha reportado síndrome de la cola equina después de un absceso epidural en adultos, que presentaron paraplejia fláccida anestesia en silla de montar y disfunción vesical e intestinal asociada a meningitis por Streptococcus pneumoniae.27
En dos estudios diferentes sobre encefalitis viral, publicados por Siqueira Soares y Thompson, ambos autores reportaron como complicaciones: fatiga, disfasia, afasia mixta, alteración de la memoria a corto plazo y de trabajo, discalculia, alteraciones cognitivas y lingüísticas graves, déficit motor, ataxia, epilepsia y cambios de personalidad.13,28 En la serie estudiada no se clasificaron las complicaciones según la etiología, aunque se confirmaron algunas de estos problemas neurológicos.
El infarto cerebral agudo y subagudo se reportó por Chen en un 18,9 % de pacientes, en un estudio de meningoencefalitis por criptococos en pacientes VIH negativo.29 En este el infarto cerebral representó igualmente una complicación.
Se concluye que el grupo de edad más representado en la muestra fue el ≤ 39 años. Predominaron los pacientes egresados vivos. La mayoría de los pacientes presentó factores de riesgo y que prevalecieron en ambos grupos de egresados. A la mayoría de los pacientes se les diagnosticó meningoencefalitis bacterianas y virales y se les realizó estudio citoquímico del LCR cuya positividad fue elevada. El aislamiento del patógeno en el LCR fue bajo y el principal el Streptococcus pneumoniae. Más de un tercio de los pacientes se complicaron, lo cual justifica la alta mortalidad. En la muestra estudiada prevalecieron las complicaciones neurológicas.
REFERENCIAS BIBLIOGRÁFICAS
1. Perkin GD, Miller DC, Hochberg FH, Lane RJM, Hochberg FH. Infections. In: Perkin GD, Miller DC, Hochberg FH, Lane RJM, Hochberg FH. Atlas of clinical neurology. 3th ed. Philadelphia: Elsevier Saunders; 2011 [cited 2013 Jun 17]. Available from: http://clinicalkey.com/#hl0000503
2. Ropper AH, Samuels MA. Infections of the Nervous System (Bacterial, Fungal, Spirochetal, Parasitic) and Sarcoidosis. In: Ropper AH, Samuels MA. Adams and Victor’s Neurology [Internet]. New York: McGraw-Hill; 2012 [cited 2013 Jun 17]. Available from: http://www.accessmedicine.com/content.asp?xaID=3635254
3. Domínguez Perera MA. Infecciones del Sistema Nervioso Central. En: Caballero López A. Terapia Intensiva. La Habana: Editorial de Ciencias Médicas; 2009. p. 1450-72.
4. Roos KL, Tyler KL. Meningitis, Encephalitis, Brain Abscess, and Empyema. In: Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J. Harrison's Principles of Internal Medicine [Internet]. 18th ed. New York: McGraw-Hill; 2012. Chapter 381. [cited 2013 Jun 17]. Available from: http://www.accessmedicine.com/content.aspx?aID=9148002
5. Beckham JD, Solbrig MV, Tyler KL. Infections of the Nervous System Viral Encephalitis and Meningitis. Chapter 53 B. In: Bradley’s Neurology in Clinical Practice. 6th ed. Philadelphia: Elsevier Saunders; 2012. p.1231-58.
6. MINSAP. Situación de Salud en Cuba: Indicadores básicos 2012. Anuario Estadístico de Salud. 2012 [citado 27 Abr 2013]:[aprox. 190 p]. Disponible en: http://files.sld.cu/dne/files/2013/04/anuario_2012.pdf
7. Sánchez Maganto E, Julián Jiménez A. Infecciones del Sistema Nervioso Central. En: Julián Jiménez A. Manual de Protocolos y Actuación en Urgencias. 3ra ed. Toledo: Sociedad Española de Medicina de Urgencias y Emergencias; 2010. p. 697-716.
8. Alonso Díaz T, Gómez Sánchez A, Corrales Zenor I, Fernández Molina A, Ardisana Cruz O. Morbimortalidad por Meningoencefalitis Bacteriana. Rev Cubana Med Int Emerg [Internet]. 2009 [citado 31 Mar 2013];8(3):[aprox. 10 p.]. Disponible en: http://bvs.sld.cu/revistas/mie/vol8_3_09/mie06309.pdf
9. Jiménez Martínez MC, Padilla Docal B. Caracterización de la meningoencefalitis en el Hospital Militar Central "Dr. Luis Díaz Soto", 2004-2008. Rev Cubana Hig Epidemiol [Internet]. 2012 Ago [citado 31 Mar 2013];50(2):[aprox. 8 p.]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-30032012000200007&lng=es&nrm=iso&tlng=es
10. Laguna Del Estal P, García-Montero P, Agud-Fernández M, López-Cano M, Castañeda-Pastor A, García-Zubiri C. Meningitis bacteriana por bacilos gramnegativos en adultos. Rev Neurol. 2010;50:458-62.
11. Laguna Del Estal P, Lledó Ibáñez GM, Ríos Garcés R, Pintos Pascual I. Meningitis por Listeria monocytogenes en adultos. Rev Neurol 2013;56:13-8.
12. Estévez Sierra I, Sanchén Casas A, Rodríguez Heredia O, García González G. Meningoencefalitis bacteriana a Streptococcus pneumoniae. AMC [Internet]. 2011 Jun [citado 2013 Mar 26];15(3):553-65. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552011000300012&lng=es
13. Thompson C, Kneen R, Riordan A, Kelly D, Pollard AJ. Encephalitis in Children. Arch Dis Child. 2012;97(2):150-61.
14. Blanquera J, Solé Violán J, Carvajalc J, Lucenad F. Infecciones comunitarias que requieren ingreso en UCI. Med Intensiva. 2010;34(6):388-96.
15. van de Beek D, Drake JM, Tunkel AR. Nosocomial Bacterial Meningitis. N Engl J Med. 2010;362:146-54.
16. Iparraguirre Góngora O, Álvarez Pena MA, Alba Pérez M, Piriz Assa AR. Relación glucorraquia/glucemia y certeza del diagnóstico de meningoencefalitis viral y bacteriana en urgencias. Rev Cubana Med Int Emerg [Internet]. 2009 [citado 31 Mar 2013];8(2):1495-504. Disponible en: http://bvs.sld.cu/revistas/mie/vol8_2_09/mie04209.htm
17. Brouwer MC, Tunkel AR, van de Beek D. Epidemiology, Diagnosis, and Antimicrobial Treatment of Acute Bacterial Meningitis. Clin Microbiol Rev. 2010;23(3):467-92.
18. Ghanem KG. Neurosyphilis: A Historical Perspective and Review. CNS Neurosci Ther. 2010 Oct;16(5):e157-68.
19. Ghanem KG, Workowski KA. Management of adult syphilis. Clin Infect Dis. 2011 Dec;53 (Suppl 3):S110-28.
20. Helbok R, Broessner G, Pfausler B, Schmutzhard E. Chronic meningitis. J Neurol. 2009 Feb;256(2):168-75.
21. Bhimraj A. Acute community-acquired bacterial meningitis in adults: An evidence-based review. Cleve Clin J Med. 2012 Jun;79(6):393-400.
22. López Torres O, Montalván González G, Martínez López JA, Varela Terciado O, Berdayes Milián JD, Reina Álvarez D, et al. Aplicación retrospectiva del score para meningoencefalitis bacteriana en pacientes ingresados con síndrome neurológico infeccioso durante 5 años. Hospital Provincial Pediátrico Docente. Matanzas. 2001, 2003-2006. Rev Méd Electrón [Internet]. 2011 [citado 12 Dic 2012];33(3):293-301. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1684-18242011000300006&lng=es
23. Madrid JA, Pacheco-Hernández P, Jiménez-Islas VG, Hernández CA, Sánchez-Reyes BA, Ortiz MI. Brain empyema due to Escherichia coli in a 5 month-old infant: a case report and literature review. Medwave [Internet]. 2012 Nov [citado 10 Ene 2013];12(10):[aprox. de 6 p.]. Disponible en: www.mednet.cl/link,cgi/Medware/EstuCasosdios//5555
24. Laguna Del Estal P, García-Madero R, Gil-Navarro M, García-Zubiri C, Agud-Fernández M. Meningitis aguda bacteriana en ancianos. Rev Clin Esp. 2010;210(2):57-64.
25. Escalona Martín M, Ávila Parra G, Pérez Mora D, Ávila Niebla T. Meningoencefalitis Bacteriana. Estudio clínico-epidemiológico. Hospital Pediátrico. Provincial de Holguín. 2008-2009. Ciencias Holguín. 2010 octubre-diciembre;XVI(4):1-10.
26. Jiménez Caballero PE, Muñoz Escudero F, Murcia Carretero S, Verdú Pérez A. Análisis descriptivo de las meningitis víricas en nuestro hospital. Características diferenciales entre niños y adultos. Neurología. 2011;26(8):468-73.
27. Abidi K, Zohra Ahouzi F, Gana R, Dendane T, Madani N, Ali Zeggwagh A, et al. Acute Epidural Abscess Complicating Pneumococcal Meningitis in Adult. South Med J. 2011;104(1):64-7.
28. Siqueira Soares-Ishigaki EC, Luchesi Cera M, Pieri A, Zazo Ortiz K. Aphasia and herpes virus encephalitis: a case study Sao Paulo Med J. 2012;130(5):336-41.
29. Chen SF, Lu CH, Lui CC, Huang CR, Chuang YC, Tan TY, et al. Acute/subacute cerebral infarction (ASCI) in HIV-negative adults with cryptococcal meningoencephalitis (CM): a MRI-based follow-up study and a clinical comparison to HIV-negative CM adults without ASCI adults without ASCI. BMC Neurol [revista en Internet]. 2011 Jan 26 [citado 27 Abr 2012];11(12):[aprox. 21 p.]. Disponible en: http://www.biomedcentral.com/1471-2377/11/12
Recibido: 12 de marzo de 2014.
Aprobado: 11 de mayo de 2014.
Alberto García Gómez. Unidad de Cuidados Intensivos. Hospital Militar Central "Dr. Carlos J. Finlay". Avenida 31 y 114, Marianao, La Habana, Cuba. Correo electrónico: albertogarcia@infomed.sld.cu