Artículo de investigación
Caracterización de pacientes con enfermedad pulmonar obstructiva crónica en la unidad de cuidados intensivos
Characterization of patients with chronic obstructive pulmonary diseases at the Intensive Care Unit
0000-0001-7232-343XAlberto García Gómez
1
*
, 0000-0003-0881-9072Narciso Ramírez Cruz
1
, 0000-0003-0365-7756Yaqueline Agüero Carbonell
1
, 0000-0002-4289-1978Alexis Hernández Torres
1
, 0000-0002-8070-6366Yusel Massó Vicet
2
, 0000-0002-0561-156XYamilka Martínez Llano
1
1Hospital Militar Central “Dr. Carlos J. Finlay”. La Habana, Cuba.
2Hospital Clínica de 42. La Habana, Cuba.
RESUMEN
Introducción:
La enfermedad pulmonar obstructiva crónica se caracteriza por la limitación del flujo aéreo, no completamente reversible, progresiva y asociada a respuesta inflamatoria anormal de los pulmones.
Objetivos:
Caracterizar a pacientes con antecedentes de enfermedad pulmonar obstructiva crónica, ingresados en cuidados intensivos.
Métodos:
Se realizó un estudio descriptivo, retrospectivo en una serie de 347 pacientes con enfermedad pulmonar obstructiva crónica ingresados en cuidados intensivos. Se estudiaron las variables edad, sexo, causa de ingreso, estado al egreso, valor de la escala APACHE II al ingreso, ventilación mecánica invasiva, traqueostomía, y causa directa de muerte según necropsias realizadas. Se calcularon distribuciones de frecuencia absoluta y relativa, medidas de tendencia central y para comparación, las pruebas de ji cuadrado y t de Student, con un nivel de significación del 5 %.
Resultados:
La edad media fue de 72,1 ± 8,2 años. Predominaron el sexo femenino (52,7 %) y el grupo de edad de 60-79 años (67,1 %). La proporción sexo femenino/ masculino fue de 1,1:1,0. Egresaron fallecidos 64,8 % de los pacientes. Hubo diferencias significativas entre la edad media de los fallecidos y los vivos (p = 0,001). La causa de ingreso clínico tuvo el mayor número de ingresos (86,7 %). La media del valor del APACHE II fue superior en los fallecidos (21,0 vs. 15,2). El 81,3 % de los pacientes recibió ventilación mecánica, y al 17,3 % se le realizó traqueostomía. La principal causa de muerte fue la bronconeumonía bacteriana (67,2 %).
Conclusiones:
Los pacientes con enfermedad pulmonar obstructiva crónica ingresados en la unidad de cuidados intensivos tienen alta mortalidad y está asociada a tres principales causas directas de muertes: bronconeumonía bacteriana, tromboembolismo pulmonar y el choque séptico.
Palabras-clave: enfermedad pulmonar obstructiva crónica; unidad de cuidados intensivos; mortalidad
ABSTRACT
Introduction:
COPD is characterized by limitation of the airflow, progressive, partially reversible and associated to an abnormal inflammatory responsive of the lungs.
Objective:
To characterize patients with COPD admitted at the Intensive Care Unit.
Methods:
A descriptive, retrospective study was carried out in a series of 347 patients with chronic obstructive pulmonary disease admitted to intensive care. The variables age, sex, cause of admission, discharge status, APACHE II scale value at admission, invasive mechanical ventilation, tracheostomy, and direct cause of death according to autopsies performed were studied. Absolute and relative frequency distributions, measures of central tendency, and for comparison, the chi-square and Student's t tests were calculated, with a significance level of 5%.
Results:
The mean age was of 72,1 ± 8,2 years. The female sex (52.7%) and the age group of 60-79 years (67.1%) predominated. The female / male sex ratio was 1.1: 1.0. 64.8% of the patients were discharged dead. There were significant differences between the mean age of the deceased and the living (p = 0.001). The cause of clinical admission had the highest number of admissions (86.7%). The mean APACHE II value was higher in the deceased (21.0 vs. 15.2). 81.3% of the patients received mechanical ventilation, and 17.3% underwent a tracheostomy. The main cause of death was bacterial bronchopneumonia (67.2%).
Conclusions:
Patients with chronic obstructive pulmonary disease admitted to the intensive care unit have high mortality and it is associated with three main direct causes of death: bacterial bronchopneumonia, pulmonary thromboembolism and septic shock.
Key words: chronic obstruct pulmonary disease; intensive care unit; mortality
INTRODUCCION
La enfermedad pulmonar obstructiva crónica (EPOC), se define como un proceso prevenible y tratable, caracterizado por limitación del flujo aéreo, no completamente reversible (disminución del volumen inspiratorio forzado en el primer segundo FEV1 y de la relación FEV1/FVC capacidad vital forzada), generalmente progresiva y asociada a una respuesta inflamatoria anormal de los pulmones a partículas o gases nocivos, producidos fundamentalmemte por el hábito tabáquico. Aunque afecta primariamente a los pulmones, también produce consecuencias sistémicas significativas. Incluye el enfisema pulmonar y la bronquitis crónica.1,2,3
Está fundamentalmente asociada al tabaquismo, aunque existen otros factores de riesgo como: exposición a humos tóxicos, contaminación atmosférica en espacios interiores y exteriores, polvos y productos químicos del ambiente laboral, factores genéticos, asma e hiperreactividad de las vías aéreas, bronquitis crónica, edad y sexo, crecimiento y desarrollo pulmonares, posición socioeconómica, infecciones.2,3,4,5
Se estima que en el mundo, 210 millones de personas la padecen y causa la muerte de alrededor de 3 millones por año. Para el 2030, ocupará el 7,8 % de todas las causas de muerte y representará el 27 % de las muertes relacionadas con el tabaquismo, solo superada por el cáncer (33 %) y las enfermedades cardiovasculares (29 %).5,6
Su prevalencia en Cuba es del 3 %, pero en mayores de 65 años es del 20 %.6 Además, según el anuario estadístico nacional, las enfermedades crónicas de las vías respiratorias inferiores constituyeron la séptima causa de muerte en el año 2018, con 4 079 defunciones y una tasa mortalidad de 17,1 por 100 000 habitantes.7
Esta investigación se planteó conocer algunas características clínicas y epidemiológicas de los pacientes con antecedentes de EPOC que ingresan en la unidad de cuidados intensivos (UCI) con vista a disminuir su mortalidad, lo que permitirá elaborar estrategias en el manejo de ellos.
El objetivo de este estudio es caracterizar los pacientes con antecedentes de EPOC, ingresados por cualquier causa en la UCI.
MÉTODOS
Se realizó un estudio retrospectivo descriptivo, la información se recogió de la base de datos existente en el servicio UCI del Hospital Dr. “Carlos J. Finlay” durante el periodo de enero del 2011 a diciembre del 2020. Se seleccionaron todos los pacientes con antecedentes de EPOC ingresados, de ambos sexos, por cualquier motivo de ingreso. Se excluyeron quienes tenían información incompleta en la base de datos. La serie quedó constituida por 347 pacientes.
Las variables estudiadas fueron: edad, sexo, causa de ingreso, estado al egreso, valor de la escala APACHE II al ingreso, ventilación mecánica invasiva (VMI), traqueostomía, y causa directa de muerte según necropsias realizadas.
Sobre la base de la enfermedad, se clasificaron las causas de ingreso como:
Clínicas: ingresados con entidades clínicas, no sometidos a intervención quirúrgica, ni con traumas.
Quirúrgicas: ingresados por entidades quirúrgicas, sometidos a intervenciones electivas o de urgencia, que no fueran de origen traumático.
Traumáticas: ingresados por cualquier tipo de traumatismo, operado o no.
Los valores de la escala de APACHE II se obtuvieron al ingreso en la UCI y se distribuyeron en dos grupos: ≤ de 15 puntos y > 15 puntos.
Los datos se procesaron con el sistema STATISTICA. Se realizó un análisis estadístico univariado a todas las variables, se hallaron las distribuciones de frecuencias en las variables cualitativas y las medidas de tendencia central (razón, media aritmética y mediana) en las variables cuantitativas. Se realizó un análisis estadístico bivariado, para explorar relación entre variables, mediante tablas de contingencias, utilizando la prueba de ji cuadrado (X2) (sexo, edad, causa de ingreso, APACHE II al ingreso, VMI, traqueostomía y estado al egreso). Se compararon las medias mediante la prueba t de Student (edad y el valor de la escala APACHE II al ingreso). Se consideró un nivel de significación del 5 %. La cuantificación del riesgo de fallecer se hizo mediante el odd ratio, con un intervalo de confianza del 95 %, calculado por el método de Woolf.
No se informan datos de identidad de los pacientes y se protegió la privacidad en el análisis e informe. El trabajo fue aprobado por el consejo científico del Hospital Militar Central “Dr. Carlos J. Finlay”.
RESULTADOS
En la serie estudiada, predominó el estado al egreso fallecido (tabla 1). La razón sexo femenino/ masculino fue de 1:1 mujeres por cada hombre. El sexo femenino fue mayoría, sin embargo, presentó un porcentaje de fallecidos ligeramente superior al masculino, sin diferencias estadísticamente significativas (p = 0,36).
Tabla 1 Distribución según sexo, grupos de edades y estado al egreso
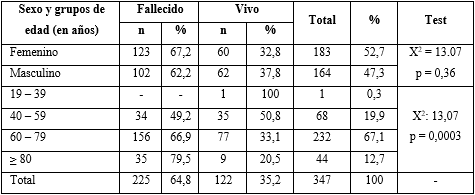
La edad media de la serie fue de 68,5 ± 10,3 años, con una mediana de 69. En los fallecidos, 69,8 ± 10,1 con mediana de 71, mientras en los egresados vivos de 66,0 ± 10,4 años, con mediana de 67 años. La comparación entre las medias tuvo diferencias muy significativas (p = 0,001). El grupo de edad predominante fue de 60 a 79 años, con diferencias significativas al relacionar los grupos de edad con el estado de egreso. Los fallecidos predominaron a partir de los 60 años y más.
Las causas clínicas fueron la principal causa de ingreso y a su vez, aportaron más fallecidos; sin diferencias estadísticamente significativas (tabla 2). En esta serie la principal causa de ingreso en cada grupo fue, en las de tipo clínico, la bronconeumonía bacteriana extrahospitalaria; en las quirúrgicas, el neumotórax espontáneo y tumores en diferentes órganos; y en las traumáticas, la fractura de cadera.
Tabla 2 Distribución según causa de ingreso y estado al egreso
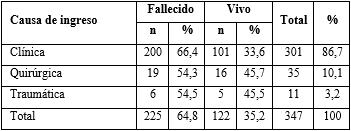
X2 = 2,56; p = 0,27
El valor de la media en la escala APACHE II, fue de 19,0 ± 6,2 puntos, con una mediana de 18 (tabla 3). En los fallecidos, la media fue 21,0 ± 5,7, con una mediana de 21, mientras en los egresados vivos, la media fue 15,2 ± 5,3, con una mediana de 14. Hubo diferencias significativas al comparar ambas medias (p < 0,0001). Hubo predominio de los pacientes con más de 15 puntos de valor del APACHE II, con más fallecidos. Egresaron vivos quienes presentaron 15 puntos o menos, con diferencias significativas entre las variables. Los pacientes con un valor en la escala APACHE II superior a los 15 puntos presentaron 12 veces más probabilidad de fallecer.
Tabla 3 Distribución según valor en la escala APACHE II y estado al egreso

X2 = 97,37; OR = 12,00; IC 95 %:7,09 - 20,31; p < 0,0001
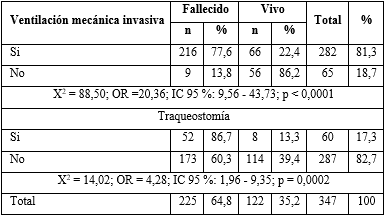
Más de la mitad de los pacientes requirieron VMI y en ellos predominaron los fallecidos (tabla 4). En quienes no hubo necesidad de esta, la mayoría egresaron vivo, con diferencias significativas. Los pacientes que requirieron VMI, presentaron 20 veces más probabilidad de fallecer.
Los pacientes traqueostomizados, tuvieron un porcentaje inferior al 20 % de fallecidos, pero presentaron mayor la proporción, en contraste con quienes no se les efectuó (86,7 % vs. 60,3 %). Existió relación significativa entre la realización o no de traqueostomía y el estado al egreso. Los pacientes con traqueostomía presentaron 4 veces más probabilidad de fallecer.
De los 225 fallecidos, al 59,6 % (134) se le realizó necropsia, de ellas 6 de tipo médico legal (no se pudo obtener el informe de necropsia). Las tres principales causas directas de muertes de los pacientes con EPOC fueron en orden decreciente: bronconeumonía bacteriana (67,2 %), tromboembolismo pulmonar (12,5 %) y el choque séptico (4,7 %).
Tabla 4 Distribución según VMI, traqueostomía y estado al egreso
DISCUSIÓN
En la bibliografía revisada, se halló que la mortalidad en pacientes con EPOC es inferior al de esta serie, lo cual puede ser explicado a que algunos estudios se refieren solo a exacerbación de EPOC, o se trata de UCI de casos respiratorios; en este fue por cualquier causa de ingreso, como se explica más adelante. En un estudio retrospectivo,8 se halló una mortalidad en la UCI del 25 % en pacientes con EPOC.
Un análisis retrospectivo de la ventilación mecánica no invasiva (VNI) frente a la VMI en pacientes con exacerbación de la EPOC, la mortalidad fue de 7,8 % (11 de 141 pacientes),9 igual que en otro del mismo tipo realizado por Stefan MS y otros,10 con una mortalidad de 6,5 %, mientras una serie de carácter retrospectivo, de un año, en una UCI para pacientes respiratorios y con exacerbación de EPOC, tuvo una mortalidad de 45,2 %.11
En China, una investigación12 en una UCI de pacientes con enfermedades respiratorias, los pacientes con EPOC tuvieron una mortalidad global del 30 %, y en aquellos con neumonía adquirida en la comunidad (NAC) fue mayor que quienes no la presentaron (42,1 % vs. 19 %). En Cárdenas, Cuba, un análisis retrospectivo de pacientes con exacerbación de EPOC, presentó una mortalidad del 37,1 %.13
En la revisión de varios artículos se encontró que hubo predominio del sexo masculino, en porcentajes que oscilaron desde 52 a 74,5 %1,8,9,11,12) y en uno, el sexo femenino, con un porcentaje del 53 %. Este último (13 coincide con esta serie, con un valor similar.
Las investigaciones revisadas mostraron 2 grupos en comparación con esta serie, uno por debajo de los 70 años, como Gadre SK y otros8 con 63,7 ± 12,4 años; Belenguer Muncharaz A y otros9 con dos grupos, uno con VNI y media de edad 68 ± 10 años y otro grupo con VI y 69 ± 8 años de edad media; Pavliša G y otros11 con 68,4 ± 10,4 años; Malpica Alonso E y otros,13 de 65,8 años y Cheng Mei SW y otros14 con 62,6 ± 11,5 años. Kopitovic I y otros,15 hallaron una edad media de 53,7 ± 5,1 años y otro grupo por encima de los 70 años, como Lu Z y otros12 en dos grupos, uno con NAC y edad media de 74,11 ± 8,02 y otro sin ella, con edad media de 75,36 años ± 8,23 años; Olloquequi J y otros16 con edad media de 71,4 años; Shawn Lee S y otros17 con 72,9 años, así como otros autores.18,19,20
En esta investigación, como en las series revisadas la principal causa de ingreso fue la de tipo clínico.
En el estudio de Gadre SK y otros,8 las causas que motivaron ingreso en la UCI fueron exacerbación de la EPOC, neumonía y sepsis.
La investigación llevada a cabo por Belenguer-Muncharaz A y otros,9 encontró que las causas de la intubación en pacientes con EPOC fueron: 55 % pacientes por paro cardiorrespiratorio, 40 % por deterioro del nivel de conciencia y 5 % por hipoxemia resistente. La causa desencadenante más frecuente, en un estudio realizado en Santiago de Cuba, fue la infección respiratoria, para un 83,1 %.21
En la investigación realizada en China por Lu Z y otros,12 el valor del APACHE II en pacientes con EPOC y NAC, fue de 18,53 ± 5,71 y en quienes no tenían NAC, de 18,55 ± 3,77.
Una serie de pacientes con EPOC en una UCI de Holguín, Cuba, mostró una media del valor de APACHE II de 21,3 ± 7,6 y en los fallecidos, mayor que en los egresados vivos (23,7 ± 8,9 vs. 19,4 ± 6,8).6 Ambos similares al de esta investigación.
En esta serie el porcentaje de pacientes con VMI, fue muy superior al de otros trabajos revisados, lo que puede estar en relación con el poco uso de la VNI, e influir también en la alta mortalidad presentada.
El estudio realizado en Cleveland, EE.UU,8 mostró que un 18 % de los pacientes recibió VNI antes de recibir VMI.
En la serie de España, un 14 % de los pacientes recibió VMI y el 86 % VNI9 y en la de Pavliša G y otros,11 14 pacientes tuvieron VNI y 48 VMI y un 71,8 % de estos últimos falleció.
La investigación12 de China, mostró que el 38,8 % hubo fracaso de la VNI y de ellos 11 fallecieron después de aplicar VMI.
Stefan MS y otros10 recolectaron datos de 1359 pacientes con exacerbación de EPOC, de quienes el 27,7 % recibió VNI, 45,5 % VMI y el resto (26,8 %), ninguna de las dos.
En el trabajo realizado en Holguín,6 los pacientes que recibieron VMI presentaron una mortalidad de 42,4 %. En otra investigación,22 en Santiago de Cuba, el 56 % del total de los pacientes, no necesitaron VMI, pero existió un incremento de los fallecidos en quienes la utilizaron (76 %); y existió 23,2 veces más probabilidad de fallecer en los pacientes con VMI.
Malpica Alonso E y otros,13 reportan que fueron ventilados el 53,6 % de los pacientes.
En esta investigación hubo poca utilización de la traqueostomía, aunque el porcentaje fue superior al de otras series analizadas. En el trabajo antes citado,9) el 2,8 % de los pacientes fueron traqueostomizados. En la serie de Holguín,6 al 9,6 % de los egresados vivos se les realiza traqueostomía y al 11, 5 % de los fallecidos. En otro trabajo realizado en España por Pedrosa Guerrero A y otros,23 13,3 % de los pacientes se le realizó traqueostomía.
En una investigación sobre pacientes con VMI traqueostomizados,24 demuestra que no influyó sobre el tiempo de ventilación mecánica ni en la mortalidad global.
Las causas de muerte en pacientes con EPOC leve, son las enfermedades cardiovasculares y el cáncer de pulmón. Cuando la enfermedad es más grave, la principal causa de muerte es la propia evolución. Del 50 % al 80 % de los pacientes con EPOC, mueren de causa respiratoria, bien sea por agudización de la enfermedad (30 % al 50 %), por neoplasia de pulmón (8% al 13 %) o por otras causas de origen respiratorio. Las principales causas de muerte en pacientes con EPOC grave son: respiratorias (80,9 %), cardiacas (5,6 %), accidentes cerebrovasculares (12,4 %) y otras (6,7 %).25
En una investigación en la UCI,26 con todos los pacientes que requirieron VMI por 48 horas o más; la causa directa de muerte más registrada, fue la insuficiencia respiratoria, que representó el 57,89 %, seguida por la disfunción múltiple de órganos y el tromboembolismo pulmonar, y la causa básica de muerte más registrada fue la EPOC.
En España, un estudio27 realizado desde el 1 de enero al 30 de junio del 2011 halló como causas más frecuentes de muerte en pacientes con EPOC, la exacerbación aguda de la EPOC, neumonía, sepsis y el cáncer. Estas causas de muerte de pacientes con EPOC, se corresponden con los hallazgos de esta investigación.
Predominó el estado al egreso fallecido, el sexo femenino y el grupo de edad de 60 a 79 años y los pacientes con más de 15 puntos en la escala APACHE II. Las causas clínicas fueron la principal causa de ingreso; más de la mitad de los pacientes requirieron ventilación mecánica y se realizó traqueostomía a un porcentaje. Las tres principales causas directas de muertes fueron: bronconeumonía bacteriana, tromboembolismo pulmonar y el choque séptico.
REFERENCIAS BIBLIOGRÁFICAS
1.
Pando Hernández EY, Miló Valdés CA, Díaz Fuentes MF, Herrera Suarez A, Díaz Alfonso H. Exacerbación aguda de la enfermedad pulmonar obstructiva crónica en el hospital "Dr. León Cuervo Rubio". Univ Méd Pinareña. 2018 [acceso: 27/03/2020]; 14(2): [aprox. 8 p.]. Disponible en: Disponible en: http://www.revgaleno.sld.cu/index.php/ump/article/view/280/html
1.
[ Links ]
2.
Vogelmeier C, Agusti A, Anzueto A, Barnes P, Bourbeau J, Criner G, et al. Global initiative for chronic obstructive lung disease. Global strategy for diagnosis, management and prevention of chronic obstructive lung disease, 2020 Report. GOLD; 2020. [acceso: 27/03/2020]. Disponible en: Disponible en: https://goldcopd.org/wp-content/uploads/2019/12/GOLD-2020-FINAL-ver1.2-03Dec19_WMV.pdf
2.
[ Links ]
3.
Kauhl B, Maier W, Schweikart J, Keste A, Moskwyn M. Who is where at risk for Chronic Obstructive Pulmonary Disease? A spatial epidemiological analysis of health insurance claims for COPD in Northeastern Germany. PLoS One. 2018 ;13(2):e0190865. DOI: 10.1371/journal.pone.0190865 [ Links ]
4.
Caballero FJA, Caballero LA. Enfermedad Pulmonar Obstructiva Crónica. En: Caballero LA. Terapia Intensiva. La Habana: Editorial Ciencias Médicas; 2006. p. 615-34. [ Links ]
5.
Han MZ, Hsiue TR, Tsai SH, Huang TH, Liao XM, Chen CZ. Validation of the GOLD 2017 and new 16 subgroups (1A-4D) classifications in predicting exacerbation and mortality in COPD patients. Int J Chron Obstruct Pulmon Dis. 2018 ; 13: 3425-3433. DOI: 10.2147/COPD.S179048 [ Links ]
6.
Figueredo Rojas Y, Fernández Chelala BE, Mari Fidalgo M, Gámez Ricardo JC, Durán Rodríguez Y. Enfermedad pulmonar obstructiva crónica agudizada. Letalidad al egreso de Cuidados Intensivos. CCM. 2017 [acceso: 27/03/2020]; 21(4): 1025-37. Disponible en: Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1560-43812017000400008&lng=es
6.
[ Links ]
7.
Ministerio de Salud Pública. Dirección de Registros médicos y estadísticas de Salud. Anuario estadístico de salud 2019. 48ed. La Habana: Editorial Ciencias Médicas ; 2020. [acceso: 27/03/2020]. Disponible en: Disponible en: https://files.sld.cu/bvscuba/files/2020/05/Anuario-Electr%c3%b3nico-Espa%c3%b1ol-2019-ed-2020.pdf
7.
[ Links ]
8.
Gadre SK, Duggal A, Mireles Cabodevila E, Krishnan S, Wang XF, Zell K, et al. Acute respiratory failure requiring mechanical ventilation in severe chronic obstructive pulmonary disease (COPD). Medicine. 2018 [acceso: 27/03/2020]; 97(17): e0487. Disponible en: Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5944543/pdf/medi-97-e0487.pdf
8.
[ Links ]
9.
Belenguer-Muncharaz A, Mateu-Campos ML, Catalán-Monzón I, Rodríguez-Portillo J, Albert-Rodrigo L, Cebrián-Graullera G, et al. Análisis retrospectivo de la ventilación mecánica no invasiva frente a la ventilación mecánica invasiva en pacientes con exacerbación de la enfermedad pulmonar obstructiva crónica, en una Unidad de Cuidados Intensivos. Rev Arg Ter Intens. 2017 [acceso: 27/03/2020]; 34(1): 4-16. Disponible en: Disponible en: https://revista.sati.org.ar/index.php/MI/article/view/481
9.
[ Links ]
10.
Stefan MS, Nathanson BH, Higgins TL, Steingrub JS, Lagu T, Rothberg MB, et al. Comparative Effectiveness of Noninvasive and Invasive Ventilation in Critically Ill Patients with Acute Exacerbation of COPD. Crit Care Med. 2015; 43(7): 1386-94. DOI: 10.1097/CCM.0000000000000945 [ Links ]
11.
Pavliša G, Labor M, Puretić H, Hećimović A, Jakopović M, Samaržija M. Anemia, hypoalbuminemia, and elevated troponin levels as risk factors for respiratory failure in patients with severe exacerbations of chronic obstructive pulmonary disease requiring invasive mechanical ventilation. Croat Med J. 2017 [acceso: 27/03/2020]; 58(6):395-405. Disponible en: https://doi.org/10.3325/cmj.2017.58.395 [ Links ]
12.
Lu Z, Cheng Y, Tu X, Chen L, Chen H, Yang J, et al. Community-acquired pneumonia and survival of critically ill acute exacerbation of COPD patients in respiratory intensive care units. Int J Chron Obstruct Pulmon Dis. 2016 [acceso: 27/03/2020]; 11:1867-72. Disponible en: Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4984991/pdf/copd-11-1867.pdf
12.
[ Links ]
13.
Malpica Alonso E, Pérez Silva M, García Malpica K. Comportamiento de la EPOC agudizada en la Unidad de Cuidados Intensivos de Cárdenas. Experiencia de 5 años. Rev Med Electron. 2008 [acceso: 27/03/2020]; 30(4): [aprox. 4 p.]. Disponible en: Disponible en: http://www.revmedicaelectronica.sld.cu/index.php/rme/article/view/522
13.
[ Links ]
14.
Cheng SWM, McKeough Z, Alison J, Dennis S, Hamer M, Stamatakis E. Associations of total and type-specific physical activity with mortality in chronic obstructive pulmonary disease: a population-based cohort study. BMC Public Health. 2018 [acceso: 27/03/2020]; 18:268. Disponible en: Disponible en: https://bmcpublichealth.biomedcentral.com/track/pdf/10.1186/s12889-018-5167-5
14.
[ Links ]
15.
Olloquequi J, Jaime S, Parra V, Muñoz C, Muñoz A, Lastra F, et al. Caracterización general de los pacientes con EPOC de la Región del Maule: resultados preliminares del estudio MaulEPOC. Rev Chil Enferm Respir. 2017 [acceso: 27/03/2020]; 33(4): 284-92. Disponible en: Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0717-73482017000400284&lng=es
15.
[ Links ]
16.
Shawn Lee S, Farid Gholitabar F, May Bakir M, Syed Ahsan S, Hosseini Dehkordi SH, Gongora C, et al. Chronic obstructive pulmonary disease is associated with worse mortality, increased length of stay and increased hospital costs in patients with atrial fibrillation: a nationwide study. J Am Coll Cardiol. 2018 [acceso: 27/03/2020]; 71(11 Supplement): A329. Disponible en: Disponible en: https://www.onlinejacc.org/content/71/11_Supplement/A329
16.
[ Links ]
17.
Divo MJ, Celli BR, Poblador-Plou B, Calderón-Larrañaga A, de-Torres JP, Gimeno-Feliu LA, et al. Chronic Obstructive Pulmonary Disease (COPD) as a disease of early aging: Evidence from the EpiChron Cohort. PLoS ONE. 2018 [acceso: 27/03/2020]; 13(2): e0193143. Disponible en: https://doi.org/10.1371/journal.pone.0193143 [ Links ]
18.
Kopitovic I, Bokan A, Andrijevic I, Ilic M, Marinkovic S, Milicic D, et al. Frequency of COPD in health care workers who smoke. J Bras Pneumol. 2017 [acceso: 27/03/2020]; 43(5):351-6. Disponible en: http://dx.doi.org/10.1590/S1806-37562017000000028 [ Links ]
19.
Soler Cataluña JJ, Novella L, Soler C, Nieto NL, Esteban V, Sanchez Toril F, et al. Características clínicas y riesgo de agudizaciones asociados con diferentes criterios diagnósticos del solapamiento asma-EPOC. Arch Bronconeumol. 2020 [acceso: 27/03/2020]; 56(5): 282-90. Disponible en: https://doi.org/10.1016/j.arbres.2019.08.023 [ Links ]
20.
Janciauskiene S, DeLuca DS, Barrecheguren M, Welte T, Miravitlles M. Serum Levels of Alpha1-antitrypsin and Their Relationship With COPD in the General Spanish Population. Arch Bronconeumol. 2020 [acceso: 27/03/2020]; 56(2):76-83. Disponible en: https://doi.org/10.1016/j.arbres.2019.03.001 [ Links ]
21.
Díaz Moreno A, Velasco Santos M, Puente Maestu L, Girón Matute WI, Gallardo Bermejo MA. Seguimiento de una cohorte de pacientes EPOC multiingreso. Estudio de mortalidad y factores pronósticos. Rev Patol Respir. 2019 [acceso: 27/03/2020]; 22(2): 47-52. Disponible en: Disponible en: https://www.revistadepatologiarespiratoria.org/descargas/PR_22-2_47-52.pdf
21.
[ Links ]
22.
Fonseca Muñoz JC, Barzagas Moreno D, Frómeta Guerra A, González Aguilera JC, Rosales Almarales Y. Factores pronósticos de muerte en la Enfermedad Pulmonar Obstructiva Crónica. Rev Cub Med Int Emerg. 2012 [acceso: 27/03/2020]; 12(1): [aprox. 12 pag]. Disponible en: Disponible en: http://bvs.sld.cu/revistas/mie/Mie112%20HTML/mie04112.html
22.
[ Links ]
23.
Navarro Rodríguez Z, Torres Maceo JM, Romero García LI, Ortiz Zamora C. Factores predictivos de fracaso de la ventilación no invasiva en la enfermedad pulmonar obstructiva exacerbada. Rev Cub Med Intens Emerg. 2017 [acceso: 27/03/2020]; 16(4):93-103. Disponible en: Disponible en: https://www.medigraphic.com/pdfs/revcubmedinteme/cie-2017/cie174i.pdf
23.
[ Links ]
24.
Despaigne Salazar R, Benítez Sánchez E, Guzmán Pérez N, Oliva Corujo L, Acosta Arafet N. Factores pronósticos de letalidad en pacientes con enfermedad pulmonar obstructiva crónica en cuidados intensivos. Rev Cub Med Mil. 2018 [acceso: 27/03/2020]; 47(3):231-43. Disponible en: Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572018000300004&lng=es
24.
[ Links ]
25.
Pedrosa Guerrero A. El incremento del diámetro efectivo de la vía aérea disminuye el tiempo de ventilación mecánica en pacientes traqueostomizados. Estudio aleatorizado. [ Tesisdoctoral ]. 2016. Ciudad Real, España: Universidad de Castilla La Mancha; 2016. [acceso: 27/03/2020]. Disponible en: Disponible en: https://docplayer.es/51069962-El-incremento-del-diametro-efectivo-de-la-via-aerea-disminuye-el-tiempo-de-ventilacion-mecanica-en-pacientes-traqueostomizados-estudio-aleatorizado.html
25.
[ Links ]
26.
García Gómez A, Gutiérrez Gutiérrez L, Goenaga Martínez N, Hernández Hernández I, Coca Machado JL. Pacientes en ventilación mecánica con traqueostomía. Rev Cub Med Mil . 2014 [acceso: 27/03/2020]; 43(4):421-32. Disponible en: Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572014000400002&lng=es
26.
[ Links ]
27.
de Granda-Orive JI, Solano Reina S. Mortalidad en la enfermedad pulmonar obstructiva crónica. Año SEPAR EPOC/Tabaco. Arch Bronconeumol. 2016 [acceso: 29/05/2020]; 52(8):407-8. Disponible en: Disponible en: https://www.archbronconeumol.org/es-mortalidad-enfermedad-pulmonar-obstructiva-cronica--articulo-S0300289616000363
27.
[ Links ]


















