INTRODUCCIÓN
En la actualidad son conocidas las consecuencias negativas que tiene el consumo de las drogas, tanto médicas, legales, sociales, psicológicas, entre otras; por lo cual diversas instituciones e investigadores se han dedicado a su estudio. Las adicciones afectan la salud mental, al involucrar el funcionamiento alterado de circuitos cerebrales, que se traduce en múltiples trastornos cognitivos, emocionales y comportamentales.1
En el análisis de esta enfermedad se debe tener en cuenta, además, que por lo general, no se presenta una sola conducta adictiva, sino que suelen estar presentes varias, al mismo tiempo, en un mismo individuo. El fenómeno de la politoxicomanía, tan frecuente en drogodependencias, es un fenómeno que se ha incrementado, en especial con los psicofármacos. Como consecuencia de lo anterior, o en interacción con las conductas adictivas, suele encontrarse, al menos en las personas dependientes, la presencia de enfermedad orgánica, psicológica, psiquiátrica y conducta suicida.1
La conducta suicida es una conducta violenta e impulsiva que se puede considerar un síntoma más de diferentes enfermedades, o reacción a eventos vitales y por tanto, puede ser consecuencia de alteraciones psicológicas. Se denomina como:2
“…cualquier acción mediante la cual el individuo se causa una lesión, independientemente de la letalidad del método empleado y del conocimiento real de su intención, se produzca o no la muerte del individuo”.
El comportamiento suicida es continuo, va desde la ideación en sus diferentes expresiones; pasa por las amenazas, los gestos e intentos, hasta la consumación del suicidio.2)
Según Martínez Hurtado,3 las toxicomanías y el suicidio, se asocian en su función como agente causal y precipitante de la conducta. Con frecuencia, el uso de estas sustancias induce cambios neurobiológicos y fluctuaciones del estado de ánimo, lo cual puede incrementar el riesgo suicida; además, por el deterioro personal, familiar y sociolaboral que pueden provocar conductas autolesivas ante situaciones de estrés, pérdida o culpa.
Como puede apreciarse, se demuestra una posible asociación de la conducta suicida con la dependencia a sustancias, lo que denota la necesidad de profundizar en este vínculo, como condición necesaria en la atención integral de estos pacientes.
La presente investigación tiene como objetivo determinar los factores pronósticos de la conducta suicida en pacientes adictos a sustancias psicoactivas.
MÉTODOS
Sujetos
Se trabajó con un universo de 257 pacientes atendidos en el Servicio de Psicología del Hospital Militar Central “Dr. Carlos J. Finlay”, desde 2016 a 2019. Los participantes en el estudio tenían:
Diagnóstico de adicción a sustancias psicoactivas, según los criterios del DSM-V.4
Nivel de escolaridad de noveno grado o superior.
Que accedieron a participar en la investigación, para lo cual se recogió consentimiento informado.
Sin deterioro cognitivo grave (según la historia clínica).
Sin recidivas de la adicción, en las 3 semanas previas a la evaluación.
Que no se clasificaran como enfermedad dual.4
Que no presentaran encefalopatías por consumo de sustancias; descartado por evaluación clínica con especialista de neurología.
Que no tuvieran familiares de primera línea con trastornos mentales diferentes a las adicciones.
Variables
Las variables estudiadas fueron:
Conducta suicida: presencia de ideación suicida o intento suicida.
Funciones ejecutivas: alterada y normal, de acuerdo con la evaluación con las pruebas neuropsicológicas.
Edad cronológica.
Sexo.
Nivel escolar: sexto grado, noveno grado, duodécimo grado, técnico medio y universitario.
Características clínicas del consumo: alteración de la capacidad de abstención, necesidad subjetiva de consumo, patrón de consumo, tolerancia, alteración de la capacidad para detener el consumo y consumo persistente a pesar de daño físico o mental.
Sustancia consumida: alcohol y sus derivados; otras drogas diferentes al alcohol.
Antecedentes familiares de adicción: presencia o ausencia.
Antecedentes familiares de ideación suicida: presencia o ausencia.
Coeficiente intelectual: según puntuación de test estandarizados para valorar la inteligencia general: muy superior, superior, normal alto, normal, normal bajo y deficiente.
Deterioro cognitivo: deterioro cognitivo leve, moderado y grave; según le Evaluación Cognitiva Montreal (MOCA).
Ansiedad: clasificada en muy baja, baja, normal, alta y muy alta.
Depresión: clasificada en muy baja, baja, normal, alta y muy alta.
Tiempo de consumo: tiempo medido en días y meses, desde que inició el consumo hasta el día de la evaluación.
Procesamiento
Estadística descriptiva: se calcularon porcentajes, mediana, media aritmética y desviación estándar.
Estadística inferencial:
χ2 de Pearson de homogeneidad: se empleó para determinar la posible asociación entre 2o más variables cualitativas. En caso de tablas de contingencia de 2x2 se utilizó la corrección de Yates.
Prueba de Bartholomew: se empleó en el caso del análisis de las variables cualitativas nominales y su posible asociación con una variable cualitativa ordinal.
Regresión logística: se utilizó con el objetivo de predecir la presencia o ausencia de una característica o resultado según los valores de un conjunto de posibles factores de riesgo.
Se trabajó con un nivel de confiabilidad del 95 %.
Aspectos bioéticos
La investigación se realizó bajo los principios establecidos en la Declaración de Helsinki.5) Los datos solo se emplearon con fines investigativos sin revelar la identidad de los pacientes.
RESULTADOS
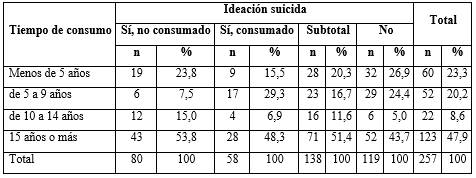
El promedio de edad de los pacientes fue de aproximadamente 34 años. La distribución por sexo fue de 231 del masculino y 26 del femenino. La escolaridad media fue de estudios secundarios (49,4 %; n= 127). La edad de inicio del consumo de sustancias psicoactivas varió de los 5 a los 47 años de edad, con una media de 17 años, lo que sitúa la edad de inicio en la adolescencia. El 47,9 % se encontraban en el rango de 15 años o más de consumo, los cuales variaron desde 1 a 65 años, con una media de 17 años de tiempo de consumo. El 56,4 % tenían antecedentes familiares de adicción.
Las sustancias psicoactivas consumidas fueron el alcohol, la marihuana, la cocaína, los medicamentos con fines de abuso y la modalidad conocida como policonsumo, sin encontrarse diferencias significativas entre ambos sexos.
En cuanto a las características clínicas del consumo, el 46,7 % presentó un consumo diario, el 29,6 % al menos 5 veces por semana y el 23,7 % todos los días, más de una vez. El 33,5 % de los pacientes tenía necesidad subjetiva de consumir. El54,5 % (n= 140) presentó signos moderados de incapacidad para mantener la abstención del consumo; los restantes pacientes no lograron tener un control de la abstención. El 50,6 % de los adictos mostró signos marcados de alteraciones en la capacidad de detener el consumo una vez iniciado y el 49,4 % consumía en forma de intoxicaciones. Todos los pacientes refirieron niveles de tolerancia alto (el 87,5 % marcada tolerancia y el 12,5 % inversión de la tolerancia). El 79,8 % mantenía el consumo a pesar del daño físico y mental.
El 53,7 % de los pacientes refirió haber tenido ideas suicidas; de ellos, el 31,1 % mencionó solo tener ideas y el 22,6 % habían intentado suicidarse. Ambos refirieron que estas ideas habían sido debidas a los problemas relacionados al consumo de sustancias.
Al relacionar las variables tiempo de consumo e ideación suicida (tabla 1) se observó que, a mayor tiempo de consumo, mayor probabilidad de tener ideas suicidas y con ello, de haber intentado suicidarse. En el grupo de 15 años o más de consumo, 71 pacientes refirieron haber tenido ideas suicidas (51,4 %) y 28 habían intentado suicidarse (48,3 %). En el grupo de menos de 5 años de consumo, 28 pacientes refirieron haber tenido ideas suicidas (20,3 %) y 9 habían intentado suicidarse (15,5 %).
La tabla 2 muestra el análisis bivariado de la ideación suicida con la depresión como estado, el funcionamiento cognitivo (según MOCA) y la recaída después de los 6 meses. Arrojó que tanto la depresión como estado (odd ratio- OR= 2,6), como el deterioro cognitivo (OR= 2,1) constituyeron factores de riesgo para presentar ideación suicida. Por otro lado, la recaída después de los 6 meses (OR= 0,5) fue un factor protector moderado contra la presencia de ideación suicida.
Tabla 2 Pacientes adictos según ideación suicida, depresión estado, funcionamiento cognitivo (MOCA) y recaída después de los 6 meses
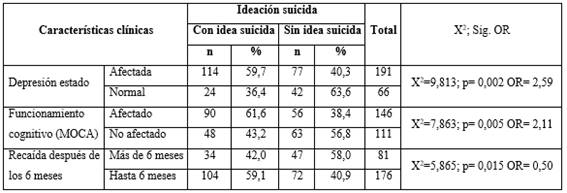
Nota: El porcentaje fue calculado en base al total de pacientes por filas según el síntoma clínico.
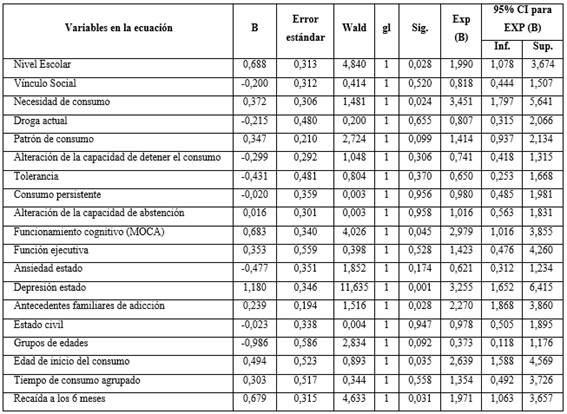
Después del análisis multivariado (tabla 3), se observó que los pacientes con subjetiva de consumo (OR= 3,4), depresión como estado (OR= 3,3), deterioro cognitivo (OR= 3,0), 30 años de edad o menos al iniciar el consumo (OR= 2,6), antecedentes familiares de adicción (OR= 2,3), nivel escolar de noveno grado (OR= 2,0), y los que tuvieron una recaída antes de los 6 meses (OR= 1,1), mostraron mayor probabilidad de presentar ideación suicida que quienes no presentaron estos síntomas y signos.
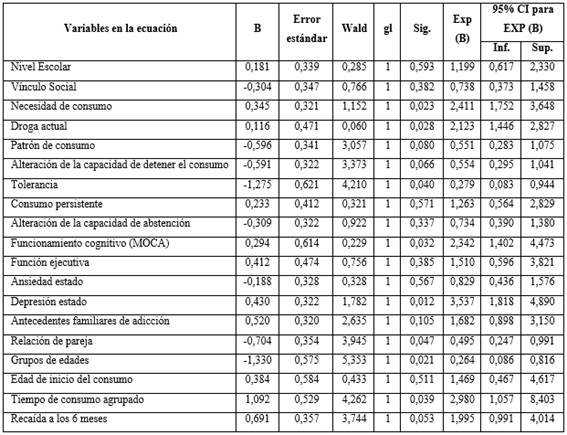
Respecto a la probabilidad de haber intentado suicidarse en los pacientes estudiados (tabla 4), el análisis arrojó que los pacientes que presentaron depresión estado alta (OR= 3,5), tiempo de consumo de 20 años o menos (OR= 3,0), necesidad subjetiva de consumo (OR= 2,4), deterioro cognitivo moderado (OR= 2,3), y los que consumían otras drogas diferentes al alcohol y sus derivados (OR= 2,1), tuvieron mayor probabilidad de realizar un intento suicida, que quienes no presentaron estos síntomas y signos. Sin embargo, tener 30 años de edad o menos (OR= 0,3) fue un factor protector ante la realización del intento suicida.
DISCUSIÓN
En Cuba, la conducta suicida se ha convertido en un serio problema de salud. En el año 2005, fue el país de más alta tasa en América Latina. Las lesiones autoinfligidas intencionalmente ocuparon la décima causa de las muertes de todas las edades, en el año 2017, con una tasa bruta de 14 por cada 100 000 habitantes. En muchos de estos casos la conducta suicida se ha relacionado con el consumo de sustancias psicoactivas.6) El intento suicida en adolescentes y jóvenes se encuentra vinculado a aspectos psicológicos que caracterizan a estos grupos poblacionales, los cuales presentan con mayor frecuencia problemas e inestabilidad de pareja, infelicidad, baja autoestima, barreras de la comunicación, rigidez en la comunicación familiar, así como abuso de alcohol y otras drogas.7
En algunos artículos8,9,10) se identifican resultados similares a los obtenidos en este estudio. El consumo y el abuso de drogas se encuentran entre los factores que aumentan el riesgo de que se presente conducta suicida. Se reporta que los consumidores de drogas tienen tentativas de suicidio que oscilan entre un 25 % y un 50 %.8 Por otro lado, el uso de drogas inyectadas predice el intento de suicidio en personas con síntomas de depresión, así como el consumo reciente se relaciona con la gravedad del método que se elige en el intento.9) Esto permite afirmar que el incremento del consumo de drogas, se relaciona con el aumento de intentos de suicidio y de suicidios en dicha población.10
La presencia de diferentes factores de riesgo y de protección en la conducta suicida se ha documentado ampliamente. Da Silva Costa y otros11 estiman que al combinar el consumo de una o más drogas con la sintomatología depresiva, se predice la ideación en 44 % de los casos. Cuanto más prolongado es el período de consumo de drogas, más se incrementa el riesgo de ideas suicidas y por su parte, la aparición de ideas suicidas hace aumentar la prevalencia de abuso de sustancias.12) Lo planteado en el presente estudio, respecto a los factores que resultaron predictores de la conducta suicida, está en correspondencia con resultados encontrados en el mundo.
Vázquez Machado y otros13 plantean que el riesgo de conducta suicida se incrementa en las personas que tienen un consumo problemático de drogas; si coexisten síntomas depresivos, la posibilidad de tener ideas o tentativas de suicidio es mayor. Estos autores reportan como resultado de su investigación que la tentativa de suicidio anterior única o múltiple y la presencia de idea suicida actual es más frecuente, de manera significativa, en pacientes con síntomas depresivos. Por otro lado, un estudio epidemiológico realizado en Tailandia14) reporta que los usuarios de drogas ilícitas, con o sin trastorno mental y trastorno por uso de alcohol, tienen un elevado riesgo suicida. Cuando se asocia el uso de drogas con un trastorno mental, el riesgo se incrementa en 14 veces.
En la investigación de Onyeka y otros,15 el 30 % de los adictos de la muestra tenían ideas suicidas y un 19 % habían realizado un intento suicida. El riesgo de conducta suicida se incrementa en las personas que tienen un consumo problemático de drogas, si coexisten síntomas depresivos, la posibilidad de tener ideas o tentativas de suicidio es mayor.
En los pacientes investigados, tener 30 años o menos de edad fue un factor protector de la conducta suicida, resultado que no se descarta ya que existen formaciones psicológicas que pudieron haber sido desarrolladas desde edades tempranas de la vida y conformar una personalidad con características protectoras contra el suicidio. Sin embargo, en la mayoría de las investigaciones se reconoce que iniciar el consumo de sustancia a edades tempranas es un factor de riesgo, con lo cual los autores de la investigación están de acuerdo. Lo anterior se pudiera deber a que el consumo de sustancias en la adolescencia tiene un impacto negativo en la cognición, la estructura y el funcionamiento del cerebro en adolescentes y adultos sanos. Además, el inicio temprano está asociado con mayores déficits neuropsicológicos, mayor probabilidad de padecer depresión y las recaídas por el carácter crónico de la enfermedad, los que constituyen factores de riesgo para la ideación suicida y hasta el propio suicidio.16,17,18
Por otro lado, aunque las evidencias estadísticas mostraron que la inversión de la tolerancia y el estar soltero fueron factores protectores, la lógica clínica obligó a desestimar esos resultados.
No solo el tiempo de evolución de la enfermedad pudiera potenciar una conducta suicida, sino la asociación de este con otras variables. Con la conducta suicida en general son varios los factores que pueden predecirla en los pacientes estudiados.
Los principales factores pronósticos de la conducta suicida en los pacientes adictos estudiados son la necesidad subjetiva de consumo, la depresión y el deterioro cognitivo.