Introducción
La tuberculosis es una de las enfermedades infecciosas con más amplia distribución en el mundo y constituye una de las primeras causas de muerte de pacientes con sida, especialmente en países pobres.1,2,3 En el 2018 la OMS estimó 10 millones de personas infectadas con tuberculosis, de las cuales 1,5 millones fallecieron a causa de la enfermedad (entre ellas 251 000 personas con virus de la inmunodeficiencia humana [VIH]).4
La forma extrapulmonar de la tuberculosis varía entre el 15 al 30 % de los casos; de estas, la localización pélvica de la tuberculosis representa del 6 al 10 % de las formas extrapulmonares. Su diseminación es usualmente hematógena, y afecta frecuentemente las trompas de Falopio, seguido de endometrio (50 %), ovario (20 %), cuello uterino (5 %) y en algunos casos la vagina y vulva (menos del 1 %).5 Desde las trompas puede afectar por vía descendente al endometrio y por contigüidad al peritoneo, con lo que se genera fibrosis y granulomas.6 La diseminación por contigüidad desde el peritoneo o vía digestiva es poco frecuente y la transmisión por vía sexual es aún más inusual, de modo que se requiere de un alto índice de sospecha para establecer un diagnóstico, pues puede ser fácilmente confundida con enfermedad pélvica inflamatoria o inclusive cáncer de ovario.7
La infección puede ser atípica, con presencia de masas abdominales, ascitis, elevación de Ca 125, derrame pleural, anorexia y pérdida de peso. Generalmente suele ser paucibacilar, lo cual dificulta su identificación microbiológica.8 Es por eso que se requiere de un análisis integrado partiendo desde la sospecha clínica, un exhaustivo examen físico, pruebas microbiológicas y varios métodos de imágenes.9) El propósito de este estudio es presentar un caso poco frecuente de tuberculosis ovárica en una paciente con VIH.
Presentación del caso
Paciente femenina de 27 años proveniente de la ciudad de Cali, Colombia, sin antecedentes médicos relevantes, que consultó a una institución de salud de alta complejidad, con un cuadro clínico de 2 semanas de evolución consistente en cefalea global, asociado a fiebre no cuantificada, cambios de comportamiento y somnolencia. En la valoración inicial se encontró a una paciente que lucía crónicamente enferma, aunque con signos vitales dentro del rango de normalidad, estaba alerta y disproséxica; no presentaba signos meníngeos, tampoco déficit motor ni sensitivo; no se documentaron adenomegalias en el examen físico, y no hubo otros hallazgos patológicos cardiopulmonares, abdominales ni en otros sistemas.
En los estudios iniciales se documentó infección por VIH (prueba de tercera generación y antígeno p24 positivos), carga viral VIH 46,275 copias/mL y recuento de linfocitos T CD4+: 87/mm3, función renal y hepática normal. En el hemograma como hallazgo relevante apareció anemia normocítica normocrómica (hemoglobina 7,2 g/dL), proteína C reactiva: 96 mg/dL. En la radiografía de tórax anteroposterior y lateral se observaron pequeñas consolidaciones basales izquierdas, y la tomografía axial computarizada (TAC) de cráneo simple resultó normal. La resonancia magnética nuclear cerebral (RMN) evidenció realce leptomeníngeo, con presencia de infarto en el pedúnculo cerebral izquierdo asociado a lesiones tipo vasculitis; se realizó punción lumbar con presión de apertura elevada (75 cm H2O), y el análisis citoquímico del líquido cefalorraquídeo (LCR) evidenció hipoglucorraquia, niveles de proteínas altos y aumento de celularidad de predominio mononuclear.
Ante los hallazgos en el LCR y la RMN cerebral se consideró una alta probabilidad de tuberculosis meníngea, con puntuación de Thwaites < 1, por lo que se inició tratamiento contra la tuberculosis meníngea con un esquema de isoniazida (H), rifampina (R), etambutol (E) y pirazinamida (Z) y esteroide, según el protocolo.
Dos días después se corroboró el diagnóstico con resultado de prueba molecular para Mycobacterium tuberculosis positiva en el LCR (ensayo Abbott m2000 real time mtb®); y posteriormente con reporte de cultivo en el LCR positivo para M. tuberculosis. Otros estudios para infecciones del LCR fueron negativos (tinción de Gram, coloración Ziehl Neelsen, coloración con tinta china, examen directo con KOH, antígeno para Cryptococcus, VDRL, cultivo para bacterias y hongos). Se realizaron punciones lumbares seriadas (por persistencia de presiones de apertura elevadas) en las cuales se evidenció aumentó de los niveles de proteínas y celularidad (Tabla 1). Pasadas 48 h del ingreso la paciente presentó deterioro del estado de consciencia con Glasgow 4/15, por lo cual requirió intubación orotraqueal, ventilación mecánica invasiva y traslado a la Unidad de Cuidados Intensivos (UCI).
Tabla Resultados de la punción lumbar practicada a la paciente
| Exámenes | 1 | 2 | 3 | 4 | 5 | Valores de normalidad |
|---|---|---|---|---|---|---|
| Presión de apertura (cm H2O) | 75 | 24 | 27 | 16 | 10 | Hasta 18 |
| Hematíes (células/mm3) | 0 | 50 | 12 | 33 | 1200 | 0 |
| Polimorfonucleares (células/mm3) | 390 | 185 | 9900 | 605 | 7 | 0-5 |
| Linfocitos (células/mm3) | 251 | 489 | 0 | 61 | 46 | 0-5 |
| Monocitos (células/mm3) | 20 | 41 | 1100 | 33 | 3 | 0-5 |
| Glucosa (mg/dL) | 32 | 21 | 28 | 32 | 41 | 45-80 |
| Proteínas (mg/dL) | 208 | 155 | 353 | 297 | 152 | 15-45 |
| Lactato deshidrogenasa (U/mL) | 49 | 155 | 60 | 60 | 86 | 8-50 |
| PCR-MTB | Positiva | - | - | - | - | - |
| VDRL | - | No reactiva | - | - | - | - |
| Niveles de glucosa sérica simultánea (mg/dL) | 140 | 119 | 138 | 113 | 130 | - |
Durante su evolución en la UCI, presentó marcada distensión abdominal, por lo que se realizó tomografía abdominal en la cual se evidenció una lesión de localización anexial derecha ovalada de paredes gruesas de 7,2 x 6,5 x 8,8 cm, multilobulada en su interior y con presencia de niveles hidroaéreos. En la ecografía transvaginal se observó en la región anexial derecha un ovario notoriamente aumentado de tamaño con engrosamiento de los septos, con hallazgos que sugerían presencia de gas.
Se realizó el drenaje percutáneo del cual se obtuvo una muestra para cultivo donde se halló Klebsiella pneumoniae multisensible, otros estudios fueron negativos (Ca 125, Ca 19-9, antígeno carcinoembrionario, PCR MTB, Ziehl Neelsen y KOH). Ante la imposibilidad de efectuar el drenaje completo de la lesión, se realizó salpingooforectomía más la resección de la masa anexial derecha. Entre los hallazgos quirúrgicos se identificó una masa solida pétrea en el anexo derecho, que envolvía la tuba y el ovario y se adhería a planos profundos. En el informe de patología se describió el ovario y la tuba con escasos cuerpos albicans embebidos en fibrosis extensa, adherencias y múltiples focos de necrosis caseosa central, delimitada por linfocitos, histiocitos epitelioides y células gigantes multinucleadas de Langhans, compatibles con tuberculosis tuboovárica (Figs.), sin evidenciar lesiones neoplásicas.
Se continuó con el tratamiento instaurado previamente contra la tuberculosis. La paciente evolucionó de forma satisfactoria, y fue dada de alta tras 134 días de hospitalización.
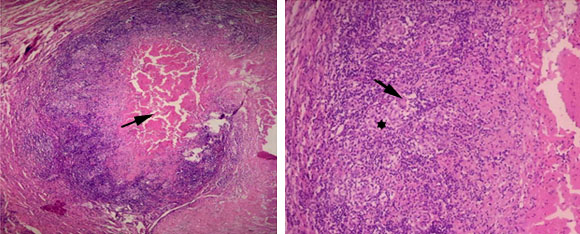
Fig. A Necrosis caseosa central (marcada por la flecha), rodeada por células inflamatorias crónicas, células gigantes multinucleadas e histiocitos epitelioides. Tinción con hematoxilina y eosina (4X). B. Granuloma con células inflamatorias crónicas, células gigantes multinucleadas e histiocitos epitelioides (estrella). Tinción con hematoxilina y eosina (10X).
Discusión
En la tuberculosis ovárica, las técnicas imagenológicas se han convertido en una de las piedras angulares en el diagnóstico. Las características morfológicas permiten la orientación anatómica; por ejemplo, en lesiones anexiales es común identificar estenosis escalonadas en forma de rosario, imágenes seudodiverticulares u obliteración en la unión istmoampular.8 Los hallazgos ecográficos pueden ser inespecíficos, dado que las lesiones pueden ser mínimas, la RMN es más útil para revelar lesiones tuboováricas, pues puede evidenciar salpinges engrosados o nodularidades a lo largo de las superficies tuboováricos.10
Para su detección microbiológica se reconoce que el examen directo para bacilos ácido-alcohol resistente de diferentes muestras (leucorrea, menstruación, biopsias endometriales, líquido ascítico) y el cultivo cuentan con sensibilidad de menos del 5 % y 10 %, respectivamente.8 Aun ante la sospecha de tuberculosis genital femenina por hallazgos en laparoscopia (granulaciones blanquecinas tubáricas o peritoneales, estenosis escalonada de trompas, engrosamiento tubárico y colecciones intratubáricas), el rendimiento de diferentes pruebas no es suficiente para confirmar o descartar el diagnóstico. En este contexto se ha determinado sensibilidad para técnicas de PCR, examen histopatológico y cultivo del 57,1 %, 10,7 % y 7,14 %, respectivamente.11
En conclusión, existen muchas limitaciones para el diagnóstico de la infección pélvica por tuberculosis, dada la relativa baja frecuencia de esta enfermedad y la baja sensibilidad de las pruebas diagnósticas. El alto índice de sospecha clínica en combinación de pruebas disponibles es el pilar fundamental para el diagnóstico temprano de esta entidad.12
El TAC, la RMN y las pruebas moleculares pueden orientar en el diagnóstico, aunque frecuentemente el compromiso ovárico es confundido con neoplasia y el diagnóstico de tuberculosis termina siendo posterior a la ooforectomía.














