Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión On-line ISSN 1561-2996
Rev Cubana Hematol Inmunol Hemoter v.21 n.1 Ciudad de la Habana ene.-abr. 2005
Presentación de casos
Instituto de Hematología e Inmunología
Trasplante de células madre autólogas en el miembro inferior isquémico de un paciente con arteriosclerosis obliterante crítica
Dr. Porfirio Hernández Ramírez, Dra. Elvira Dorticós Balea, Dr. Carlos Hernández Padrón, Dr. Lázaro Cortina Rosales, Dra. Vianed Marsán Suárez, Dra. Consuelo Macías Abraham, Dra. Miriam Sánchez Segura, Dr. José M. Ballester Santovenia, Lic. Lázaro O. del Valle Pérez, Dra.Natalia Pol Marrón, Dr. Pedro Goicochea Díaz, Dr. Ángela Blanco Díaz, Dra. Dinorah González Viñales, Dr. Heriberto Artaza Sanz, Dr. Alberto Martínez Sardiñas y Dr. Francisco Díaz Ramírez
Resumen
Se presenta el caso de un paciente masculino de 72 años, que fue hospitalizado por dolor de reposo intenso en la extremidad inferior derecha y necrosis isquémica del tercer y cuarto dedos del pie con tendencia a extenderse al quinto dedo y al dorso del pie. El estudio angiográfico evidenció una oclusión de la arteria poplítea al nivel de su segmento proximal. El tratamiento habitual no consiguió mejoría y el dolor de reposo se incrementó progresivamente, por lo que existían criterios para una amputación mayor. En estas condiciones se empleó el nuevo método de terapia celular mediante la implantación de células mononucleares de su médula ósea en el miembro inferior isquémico. A las 72 horas de realizado el implante se apreció una marcada mejoría del dolor, del edema, de la temperatura cutánea y de la eritrocianosis, mejoría que incrementó progresivamente y se evitó la amputación de la extremidad isquémica. La evaluación realizada a las 4 y 24 semanas mostró significativa mejoría del estado clínico y de las pruebas funcionales. Este caso sirve de ejemplo de las ventajas que puede ofrecer el tratamiento con células madre adultas autólogas en el manejo de los enfermos con isquemia crónica de los miembros inferiores y su contribución a disminuir la necesidad de amputación de extremidades isquémicas.
Palabras clave: células madre, arteriosclerosis obliterante, terapia celular, angiogénesis.
La arteriosclerosis obliterante es la causa más frecuente de enfermedad oclusiva arterial en los adultos y su forma más común es la ateroesclerosis.1 Esta enfermedad afecta alrededor del 15 % de los adultos sobre los 55 años de edad; su progresión generalmente es lenta y después de 5 a 10 años de seguimiento aproximadamente del 20 al 30 % de los pacientes presentan síntomas de empeoramiento, que se expresan habitualmente en los miembros inferiores y que requieren algún tipo de intervención.1-2 Su forma más grave es la denominada isquemia crítica.
En general, se ha planteado que el objetivo terapéutico de la isquemia crónica de los miembros inferiores consiste en aliviar la sintomatología, particularmente el dolor, evitar la progresión de la enfermedad y disminuir el índice de amputaciones. Se ha señalado que la meta principal en la mayor parte de los pacientes con isquemia crítica es la preservación de la extremidad afectada.3
En los últimos años, el avance del desarrollo tecnológico y el empleo de avanzados modelos de experimentación en animales, han permitido desarrollar diferentes estrategias para el tratamiento de la enfermedad isquémica, algunas de las cuales se han introducido ya en ensayos clínicos con resultados promisorios.4-6
Un proceder que se considera un método integral para enfrentar el estado isquémico, es el suministro de células que puedan influir en la liberación de factores de crecimiento, o bien progenitores de células endoteliales capaces de actuar directamente en el mecanismo angiogénico.4 Recientemente se ha planteado que la implantación de células mononucleares de médula ósea autóloga resulta segura y efectiva en la terapéutica angiogénica, debido a la propiedad natural de las células de la médula ósea de proporcionar, entre otras, células progenitoras endoteliales y también de secretar varios factores angiogénicos y citocinas. 7 Los ensayos clínicos pioneros en este campo, así como otros que los han continuado, han mostrado la efectividad del trasplante autólogo de células mononucleares de la médula ósea en los miembros isquémicos de pacientes con arteriosclerosis obliterante o tromboangeítis obliterante,7-10 por lo que se considera que esta nueva estrategia de angiogénesis terapéutica resulta muy útil y efectiva en estas enfermedades.
El objetivo de este trabajo es la comunicación de un paciente con isquemia crítica de una extremidad inferior que presentó rápida mejoría después del tratamiento con células madre autólogas obtenidas de su médula ósea. Este es el primer caso en Cuba en que se ha realizado este nuevo tipo de medicina regenerativa, y hasta donde conocemos en el momento de la redacción de este trabajo, el primero informado en países de nuestra área geográfica.
Presentación del caso
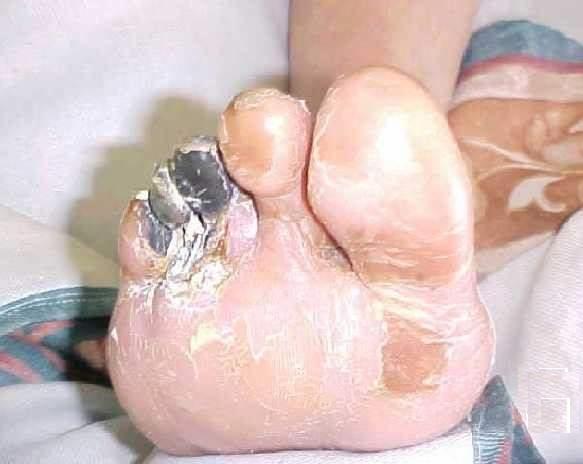
Paciente masculino de 72 años, blanco, no obeso, con antecedentes de ser fumador habitual de cigarrillos y con historia desde un año atrás de claudicación intermitente progresiva. En febrero 4 del 2004 requirió hospitalización por dolor en la extremidad inferior derecha. El cuadro clínico se expresaba por dolor intenso del reposo e imposibilidad para la marcha.El examen del miembro inferior derecho mostró edema y eritrocianosis hasta el tercio superior de la pierna, disminución de la temperatura cutánea, necrosis isquémica del tercer y cuarto dedos con tendencia a extenderse al quinto dedo y al dorso del pie (fig.1). La oximetría de pulso transcutánea medida en los dedos no afectados con un oxímetro de pulso OXI 9800 (Combiomed, La Habana) era del 89 % (normal ³ 94 %), y el índice de presiones tobillo-brazo (IPTB) era 0,34.
Fig. 1. Estado del pie isquémico preimplante de células madre. Necrosis del tercer y cuarto dedos con tendencia a la extensión al quinto dedo.
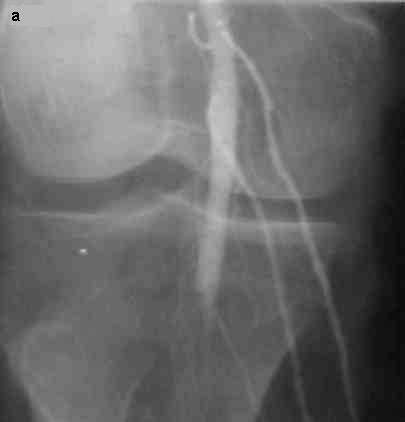
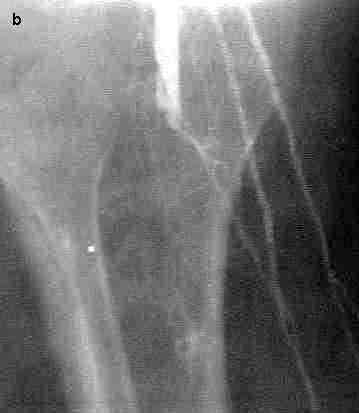
El estudio angiográfico evidenció una oclusión de la arteria poplítea al nivel de su segmento proximal. Se observaron 2 vasos colaterales provenientes de la arteria femoral superficial que se extendían hacia la parte media de la pierna, y además un vaso colateral fino proveniente de la arteria poplítea un poco por encima de su sitio de oclusión (fig. 2a-b). Se realizó el diagnóstico de arteriosclerosis obliterante crítica correspondiente a un estadio IV de la clasificación de Fontaine, e inmediatamente se comenzó con el tratamiento médico habitual en esta situación (analgésicos, antiinflamatorios no esteroideos, drogas vasodilatadoras y heparina). 11 A pesar de este tratamiento, el dolor de reposo se incrementaba progresivamente, por lo que se comenzó a administrar analgesia epidural con lidocaína a través de un catéter epidural insertado en la región lumbar.
Diecinueve días después de su hospitalización, aún persistía dolor intenso de reposo y la necrosis isquémica mantenía su tendencia a extenderse al dorso del pie, por lo que existían criterios para la realización de una amputación mayor. En estas condiciones se decidió emplear el nuevo método de terapia celular mediante la implantación de células mononucleares (CMN) de su médula ósea en el miembro inferior isquémico.
Bajo anestesia epidural se extrajeron de ambas crestas ilíacas un total de 500 mL de médula ósea que se colectaron en bolsas plásticas que contenían CPDF/S.A.G.M-2. Para la separación de las CMN, la médula ósea se procesó en una máquina separadora Fresenius AST.TEC 204, (Fresenius AG, Schweinfurt, Germany), para lo que se utilizó su programa BMSC. Se obtuvo un volumen final de 31 mL (1 x 109 CMN y 3,4 x 107 células CD34+), que se implantaron por inyecciones intramusculares en los músculos gemelos y tibial anterior de la pierna derecha. Este volumen se distribuyó en alícuotas de 1 mL, que se inyectaron a 1,5 cm de profundidad en diferentes sitios de los músculos seleccionados mediante una aguja calibre 25.
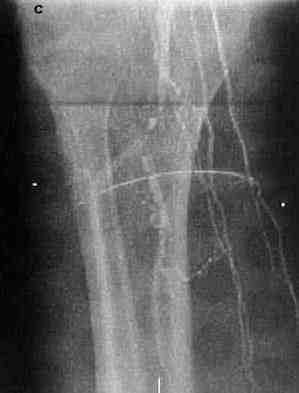
A las 72 horas de realizado el implante, se apreció una marcada mejoría del dolor, del edema, de la temperatura cutánea y de la eritrocianosis. La mejoría incrementó progresivamente, desaparecieron el edema y la eritrocianosis, se normalizó la temperatura cutánea y la necrosis se delimitó en los 2 dedos inicialmente comprometidos, con lo que se evitó la amputación de la extremidad. Después de 4 semanas del implante de CMN, el IPTB se había elevado a 0,58, la oximetría era del 98 %, y el tiempo de marcha sin dolor en estera rodante (2 millas/hora) fue 7,5 minutos. La arteriografía evolutiva mostró un aumento de la vascularización en la pierna en comparación con el estudio pretrasplante. Se observó recirculación de la arteria poplítea por debajo del segmento ocluido, a través de un vaso procedente de una de las ramas colaterales detectadas en la angiografía previa. También se evidenciaron otros vasos más pequeños procedentes de esas ramas colaterales, algunos de los cuáles formaban pequeños conjuntos de finos vasos helicoidales (fig. 2c).
Fig. 2. a-b. Estudio angiográfico realizado antes de la implantación de las células madre. c. Estudio evolutivo
a las 4 semanas.
Evolutivamente, el paciente solo mantenía dolor ligero localizado en el extremo proximal de los dedos inicialmente comprometidos ya momificados, que se desarticularon quirúrgicamente, con lo que desapareció totalmente el dolor y se logró una cicatrización normal (fig. 3).
Fig. 3. Estado del pie 24 semanas después de la implantación de las células madre.
La evaluación realizada a las 24 semanas del implante mostró: IPTB de 0,58 oximetría del 100 %, y la prueba de la estera rodante se detuvo a los 60 minutos, sin que el paciente hubiese presentado dolor. Además refirió que realizaba sus actividades habituales, subía y bajaba escaleras y caminaba largos trechos sin ningún tipo de dolor. El estudio angiográfico realizado en esta etapa no resultó útil y el paciente no aceptó su repetición.
Discusión
Hasta donde conocemos, se han publicado muy pocos ensayos clínicos en que se utilice la terapia celular con CMN de la médula ósea como proceder angiogénico en pacientes con isquemia crítica de los miembros inferiores. 7,9,10,12 Sin embargo, los conocimientos actuales sobre los métodos de la medicina regenerativa, y en particular el uso de la terapia celular, con la finalidad de promover la angiogénesis para la restauración de tejidos isquémicos, apoyan fuertemente la opinión de que este nuevo tipo de tratamiento puede contribuir significativamente al manejo de los enfermos con isquemia crónica de los miembros inferiores y a disminuir la necesidad de amputación.
El caso que presentamos sirve de ejemplo ilustrativo que apoya este criterio. Aunque no tenemos una explicación definitiva para la rápida mejoría presentada por el enfermo, se pudiera sugerir que la rápida respuesta inicial esté relacionada con la liberación por las células implantadas de citocinas con actividad antiinflamatoria, vasodilatadora o ambos efectos. La mejoría en la vascularización del miembro isquémico, también pudiera relacionarse con la capacidad regenerativa de las células implantadas y su referida potencialidad angiogénica. En la fracción CD34+ presente en las CMN de la médula ósea, se incluyen células madre endoteliales con capacidad de sintetizar varios factores de crecimiento angiogénico, que incluyen factores de crecimiento del endotelio vascular y angiopoyetinas. 6,7 Probablemente existen otras citocinas que también puedan contribuir a la reestructuración de los vasos sanguíneos. Por otra parte, se ha podido comprobar que la implantación de CMN obtenidas de la médula ósea, tienen la capacidad de mejorar la vasodilatación dependiente del endotelio en pacientes con isquemia de los miembros. 12 Asimismo, se ha podido demostrar experimentalmente en ratones que la inyección intramuscular en extremidades isquémicas, por ligadura de la arteria femoral, de células estromales procedentes de la médula ósea, mejoraba la circulación de la extremidad y evitaba su auto amputación. Se planteó que estas células pueden secretar diferentes citocinas arteriogénicas y contribuir a la formación de circulación colateral mediante un mecanismo paracrino. 13
Este tipo de terapia celular abre nuevas perspectivas para los tratamientos angiogénicos, pues se pueden utilizar células autólogas que pudieran secretar de forma coordinada diferentes factores angiogénicos, lo que les daría ventajas sobre la terapia génica o la aplicación de un solo factor angiogénico. 14,15
Transplant of autologous stem cells in the ischemic lower limb of a patient with severe arteriosclerosis obliterans
The case of a 72-year-old male patient that was hospitalized due to intense rest pain in the right lower limb and ischemic necrosis of the third and fourth toes tending to extend to the fifth toe and the back of the foot is presented. The angiographic study evidenced an occlusion of the popliteal artery at the level of its proximal segment. No improvement was attained with the usual treatment and the rest pain progressively increased. Therefore, there were criteria for a major amputation. Under these conditions, it was used the new method of cellular therapy by the implantation of mononuclear cells of his bone marrow in the ischemic lower limb. After 72 hours, a marked improvement of the pain, the edema, the skin temperature and the erythrocyanosis was observed and it was not necessary the amputation of the ischemic limb. The evaluation carried out at 4 and 24 weeks showed a significant improvement of the clinical state and of the functional tests. This case serves as an example of the advantages the treatment with autologous adult stem cells may have in the management of patients with chronic ischemia of the lower limbs and its contribution to reduce the need of amputation of the ischemic limbs.Key wods: stem cells, arteriosclerosis obliterans, cellular therapy, angiogenesis.
Referencias bibliográficas
1. Regensteiner JG, Hiatt WR. Current medical therapies for patients with peripheral vascular disease: a critical review. Am J Med 2002;112:49-57.
2. Peñafiel R, Martínez FJ. Isquemia crónica de los miembros inferiores: patología vascular periférica en geriatría. Barcelona: Masson SA; 1998. p. 97-104.
3. Santilli JD, Santilli SM. Chronic critical limb isquemia: diagnosis, treatment and prognosis. Am Fam Physician 1999;59:1899-908.
4. Silvestre JS, Levy BL. Angiogenesis therapy in ischemic disease. Arch Mal Coeur Vaiss 2002;95:189-96.
5. Khurana R, Simons M. Insights from angiogenesis trials using fibroblast growth factor for advanced arteriosclerosis disease. Trends Cardiovasc Med 2003;13:116-22.
6. Raffi S, Lyden D. Therapeutic stem and progenitor cell transplantation for organ vascularization and regeneration. Nat Med 2003;9:702-12.
7. Tateishi-Yuyama E, Matsubara H, Murohara T, Ikeda V, Shintani S, Masaki H, et al. Therapeutic angiogenesis for patients with limb ischaemia by autologous transplantation of bone marrow cells: a pilot study and a randomised controlled trial. Lancet 2002;360:427-35.
8. Pesce M, Orlandini A, Iachininoto MG, Straino S, Torella AR, Rizzut V, et al Myoendothelial diffrentiation of human umbilical cord blood - derived stem cells in ischemic limb tissues. Cir Res 2003;93:51-62.
9. Teiji O. Treatmente for limb ulcer with severe ischemia: Therapeutic angiogenesis by autologous transplantation of bone - marrow. Wound Repair Regen (abstract), 2004;12:A5. p-I-04.
10. Huang PP, Li SZ, Han MZ, Xiao ZJ, Yang RC, Qiu, et al . Autoologous transplantation of peripheral blood stem cells as an effective therapeutic approach for severe arteriosclerosis obliterans of lower extremities. Thromb Haemost 2004;91:606-9.
11. Beard JD. ABC of arterial and venous disease. Chronic lower limb ischaemia. Br Med J 2000;320:854-7.
12. Higashi Y, Masashi K, Hara K, Noma K, Jitsuiki D, Nakagawa K, et al Autologous bone-marrow mononuclear cell implantation improves endothelium- dependent vasodilation in patients with limb ischemia. Circulation 2004;109:1255-8.
13. Kinnaird T, Stabile E, Burnett MS, Shou M, Lee CW, Barr S, et al. Local delivery of marrow-derived stromal cells augments collateral perfusion through paracrine mechanisms. Circulation 2004;109:1543-9.
14. Ismer JM, Vale P, Symes J, Losordo DW Asahara T. Angiogenesis and cardiovascular disease. Dialog Cardiovas Med 2001;6:145-70.
15. Hasson E, Arbel D, Verstanding A, Shimoni Y, Mitrani E. A cell-based multifactorial approach to angiogenesis. J Vasc Res 2005;42:29-37.
Recibido: 3 de abril de 2005. Aprobado: 25 de abril de 2005.
Dr. Porfirio Hernández Ramírez. Instituto de Hematología e Inmunología. Apartado Postal 8070, Ciudad de La Habana, CP 10800, Cuba. Tel (537) 578268, 578695, 544214. Fax (537) 442334. e-mail:ihidir@hemato.sld.cu