Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión On-line ISSN 1561-2996
Rev Cubana Hematol Inmunol Hemoter v.25 n.3 Ciudad de la Habana sep.-dic. 2009
ARTÍCULO ORIGINAL
Caracterización de pacientes adultos con anemia hemolítica autoinmune atendidos en el Instituto de Hematología e Inmunología
Characterization of adult patients presenting with autoimmune hemolytic anemia seen in Hematology and Immunology Institute
Dra. María Elena Alfonso ValdésI; DrC. Antonio Bencomo HernándezI; Dr. Edgardo Espinosa MartínezI; Lic. Raisa Guerrero CalderónII; Lic. Enemilche Guerra Borrego III; Lic. Ana Ibis Guerrero CalderónIII
I Instituto de Hematología e Inmunología. Ciudad de La Habana, Cuba.
II Colaboración Médica. Ciudad de La Habana, Cuba.
III Banco de Sangre Provincial. Ciudad de La Habana, Cuba.
RESUMEN
Las anemias hemolíticas autoinmunes (AHAI) se caracterizan por la destrucción, mediada por autoanticuerpos, de los eritrocitos del paciente. Los autoanticuerpos causantes del proceso hemolítico se clasifican en calientes y fríos en dependencia de la temperatura óptima de su reacción in vitro. Esta enfermedad se asocia frecuentemente con otras enfermedades autoinmunes, con las hemopatías malignas y con el tratamiento con determinados fármacos. En el Instituto de Hematología e Inmunología se atienden actualmente en consulta externa 35 pacientes adultos con AHAI, con un rango de edad entre 18 y 60 años, 65,7 % del sexo femenino y 94 % de la raza blanca. Treinta y tres de los casos (94,2 %) presentan AHAI por anticuerpos calientes y 2 (5,7 %) un síndrome de aglutininas frías. La prueba de antiglobulina directa (PAD) en el momento del diagnóstico fue positiva en 32 pacientes (91,43 %) y mostró los patrones: IgG+C3d (62,50 %), IgG (18,75 %), C3d (16,62 %) e IgA (3,12 %). En 3 pacientes (8,57 %) la PAD fue negativa. De acuerdo con la etiología, 30 son idiopáticas y 5 secundarias a otras enfermedades. El 68, 5 % de los pacientes respondió satisfactoriamente al tratamiento con esteroides y los restantes requirieron tratamiento con otros inmunosupresores (azatioprina, ciclofosfamida) o esplenectomía. Actualmente, 17 se mantienen sin tratamiento.
Palabras clave: autoinmunidad, anemia hemolítica autoinmune, prueba de antiglobulina directa.
ABSTRACT
The autoimmune hemolytic anemias (AIHA) are characterized by the destruction of auto-antibodies-mediated patient's erythrocytes. The autoantibodies causing the hemolytic process are classified in hot and cold depending of the optimal temperature of its in vitro reaction. This disease is frequently associated with other autoimmune diseases, with malignant blood diseases, and with the treatment using specific drugs. At the present times, in the external consultation of the Hematology and Immunology Institute are seen 35 adult patients presenting with AIHA, with an age rank between 18 and 60 years, the 65,7% is female sex and the 94% of white race. Thirty three of the cases (94,2%) has AIHA by hot antibodies and 2 (5,7%) with a cold agglutinins syndrome. The direct antiglobulin test (DAT) at diagnosis was positive in 32 patients (91,43%) and showed the following patterns: IgG+C3d (62,50%), IgG (18,75%), C3d (16,62%) and IgA (3,12%). In three patients (8.75%) the DAT was negative. According to etiology, 30 are idiopathic and 5 secondary to other diseases. The 68,5% of patients respond adequately to treatment with steroids and remainder, required treatment with other immunosuppressive agents (azathioprine, cyclophosphamide) or splenectomy. At present time, 17 have not treatment.
Keywords: Autoimmunity, autoimmune hemolytic anemia, direct antiglobulin test.
INTRODUCCIÓN
Las anemias hemolíticas autoinmunes (AHAI) se originan por la producción de autoanticuerpos eritrocitarios que provocan una disminución de la sobrevida de los eritrocitos. Son relativamente poco frecuentes y su incidencia oscila entre 1 por 80 000 y 2,6 por 100 000 habitantes.1-4
Las AHAI se clasifican en calientes y frías de acuerdo con la temperatura óptima de reacción de los autoanticuerpos; y en idiopáticas o primarias, cuando aparecen sin relación con otra entidad y secundarias cuando se asocian con otras enfermedades,5 como aparece a continuación:
AHAI por autoanticuerpos calientes:
- Idiopática.
- Secundaria:
linfomas,
leucemia linfoide crónica,
lupus eritematoso sistémico,
otras enfermedades autoinmunes,
tumores de ovario.
AHAI por autoanticuerpos fríos:
Síndrome de aglutininas frías.
- Idiopática.
- Secundaria:
Agudas: infección por Mycoplasma pneumoniae, mononucleosis infecciosa.
Crónicas: enfermedades linfoproliferativas.
- Hemoglobinuria paroxística a frigore.
Idiopática.
Secundaria: infecciones virales, sífilis.
AHAI mixta.
Anemias hemolíticas inducidas por drogas:
- Autoinmune (inducción de autoanticuerpos): alfa metildopa.
- Adsorción de las drogas a los eritrocitos: penicilina.
- Inmunocomplejos droga-antidroga: cefalosporinas.
- Adsorción no inmune de proteínas plasmáticas a los hematíes: cefalotina.
La AHAI de tipo caliente es la más frecuente y aparece generalmente después de los 40 años de edad. Las enfermedades que con mayor frecuencia se asocian con AHAI son las linfoproliferativas, el lupus eritematoso sistémico, la artritis reumatoide y la colitis ulcerativa. En este tipo de AHAI predominan los anticuerpos de tipo IgG y ocasionalmente IgA.2,6,7
Las AHAI por anticuerpos fríos se clasifican en: síndrome de aglutininas frías (SAF) y la hemoglobinuria paroxística a frigore (HPF). El SAF es el tipo más común de anemia hemolítica asociada con autoanticuerpos fríos (16-32 % de los casos). Puede ser aguda (secundaria a enfermedades linfoproliferativas o a la infección por Mycoplasma pneumoniae), o crónica (en pacientes de edad avanzada con manifestaciones de anemia ligera o moderada).8 En estos casos solo se detecta en la superficie de los hematíes el fragmento C3 del complemento. Los autoanticuerpos son de la clase IgM, se unen con los hematíes en la circulación periférica a temperaturas inferiores de 32 oC, activan la cascada del complemento y al circular el eritrocito por áreas donde la temperatura es mayor, se disocian y solo queda unido con los hematíes el complemento.9 En el suero de estos pacientes se identifican autoanticuerpos IgM reactivos a bajas temperaturas denominados crioaglutininas, con especificidad para el antígeno I de grupo sanguíneo. Las crioaglutininas muestran títulos superiores a 1:1000 en períodos de incubación de 12 horas a 4 oC.10,11
La HPF es poco frecuente; aparece comúnmente como un proceso agudo ocasional secundario a infecciones virales, particularmente en niños, y puede presentarse como una enfermedad crónica idiopática en personas de edad avanzada. 9 En el pasado se encontró asociada con la sífilis. Los autoanticuerpos causantes de la HPF son de la clase IgG y actúan in vitro como una hemolisina bifásica, que se unen con los hematíes a bajas temperaturas y provocan su lisis a 37 oC en presencia de complemento. Tienen especificidad para el antígeno P eritrocitario. La prueba fundamental para el diagnóstico de la enfermedad es la de Donath-Landsteiner. 10 La PAD solo detecta el C3 unido con los hematíes.9
Los autoanticuerpos unidos con los hematíes provocan la destrucción de estos por un mecanismo intravascular o extravascular.12
Una prueba de antiglobulina directa (PAD) positiva significa la presencia de anticuerpos, complemento (C3) o ambos, unidos con los hematíes in vivo, pero no es exclusiva de las AHAI, porque puede observarse también ante la presencia de aloanticuerpos unidos con los eritrocitos del donante en el receptor de sangre transfundido recientemente, aloanticuerpos maternos unidos con los hematíes fetales y anticuerpos contra ciertas drogas, entre otras.10,13
Con el empleo de los reactivos antiglobulínicos monoespecíficos se determina el tipo de inmunoproteína unida con el hematíe y pueden obtenerse 3 patrones principales de reacción: la presencia de IgG, IgG y C3 ó de C3 únicamente. Solo en un número reducido de casos los autoanticuerpos eritrocitarios poseen especificidad.6,9,10,13,14
Una PAD negativa no excluye la enfermedad, ya que para que sea positiva se requieren de 200 a 500 moléculas de IgG por hematíe,15 y en otros casos, puede deberse a la presencia de autoanticuerpos de baja afinidad que se separan de los hematíes en los lavados previos a la realización de la prueba.16
MÉTODOS
Se revisaron las historias clínicas de 35 pacientes adultos con diagnóstico de AHAI atendidos actualmente en la consulta externa de Inmunología del Instituto de Hematología e Inmunología, y se registraron los siguientes datos:
- Edad, sexo y raza.
- Clasificación inmunohematológica de la AHAI.
- Etiología.
- Resultado de la PAD.
- En los casos con PAD positiva se registró el patrón de reacción de esta, dado por los tipos de globulinas presentes en la superficie del hematíe.
- Rango térmico en que reaccionó el autoanticuerpo.
- Tratamiento impuesto y respuesta.
Los pacientes dieron su consentimiento para permitir el uso de los datos de sus historias clínicas y se respetó la confidencialidad de los resultados individuales.
Para el análisis de los datos se emplearon elementos de la estadística descriptiva: media aritmética, rango y cálculo de frecuencia.
RESULTADOS
Los pacientes tenían un rango de edad entre 18 y 60 años. La edad promedio fue de 48 años.
De los 35 pacientes, 24 eran del sexo femenino (65,7 %) y 11 del sexo masculino (31,42 %).
En cuanto a la raza, 33 eran blancos (94,2 %) y 2 (5, 71 %) de la raza negra.
Desde el punto de vista etiológico, 30 presentan una AHAI idiopática y 5 (16,6 %) una secundaria a otra enfermedad.
Las anemias hemolíticas secundarias se asociaron con lupus eritematoso sistémico LES (n=2), enfermedad mixta del tejido conectivo (n=1) y síndrome linfoproliferativo crónico (n=2).
En la tabla se muestra la clasificación de las AHAI de acuerdo con el rango térmico de los autoanticuerpos.
Treinta y dos pacientes (91,43 %) presentaron una PAD positiva y 3 (8,57 %) negativa. Por un ensayo inmunoenzimático, en los casos negativos se confirmó la presencia de globulinas adheridas al hematíe.
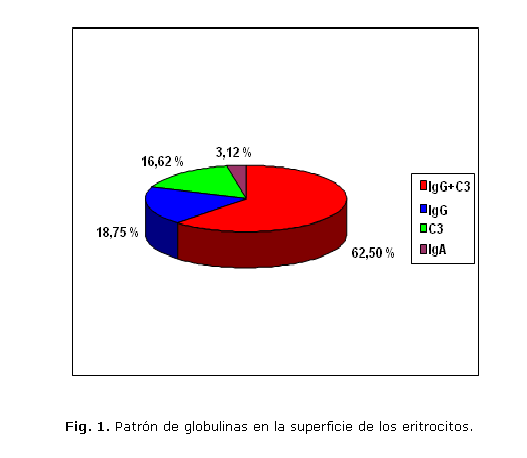
En cuanto a las globulinas presentes en la superficie de los hematíes, la mayoría presentaron el patrón IgG + C3, seguida de IgG, C3 e IgA (fig. 1).
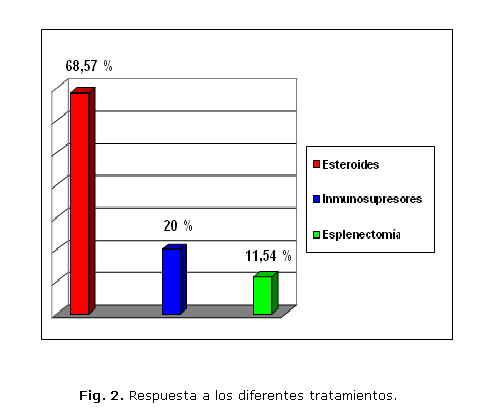
Tuvieron una buena respuesta al tratamiento con esteroides, 24 pacientes y 11 no respondieron satisfactoriamente, por lo que recibieron terapia inmunosupresora con azatioprina (n=6) y ciclofosfamida (n=1: 4 pacientes requirieron esplenectomía (fig. 2).
En la actualidad, 17 pacientes se mantienen asintomáticos y sin tratamiento. Estos pacientes fueron buenos respondedores al tratamiento con esteroides o se les realizó esplenectomía.
DISCUSIÓN
La AHAI se ha encontrado en todos los grupos raciales y afecta a todas las edades.8 La de tipo caliente es la más frecuente y aparece generalmente después de los 40 años.17 En nuestra casuística, la mayoría de los enfermos eran de la raza blanca, con una media de edad de 48 años.
Muchas enfermedades autoinmunes tienen una mayor incidencia en el sexo femenino; el LES, por ejemplo, afecta a las mujeres unas 10 veces más que a los hombres, también se observa esta mayor prevalencia en el sexo femenino en las AHAI. Se desconoce si este predominio se debe a la influencia de las hormonas sexuales o a otros factores asociados con el género.8,18 En este estudio, el 65,7 % de los casos estudiados eran del sexo femenino.
La mayor parte de las AHAI son de causa desconocida o idiopática, observación que se reafirmó en los resultados obtenidos. La proporción de pacientes con AHAI secundaria varía entre el 20-80 %, en dependencia de la posibilidad para identificar una enfermedad subyacente.8,19 En la muestra estudiada, el 16,6% de los enfermos presentó una AHAI secundaria a otras dolencias.
La incidencia de la AHAI aumenta con la edad debido a su relación con las enfermedades linfoproliferativas.6 La asociación entre AHAI y la leucemia linfoide crónica de tipo B (LLC-B) está bien documentada.7
Entre el 4 y 7 % de estos pacientes se detectan autoanticuerpos eritrocitarios.7,18 Dos de las AHAI estudiadas fueron secundarias a enfermedades linfoproliferativas.
Petz y Garraty8 plantean que la AHAI asociada con anticuerpos calientes comprende el 70,3 % de los casos, el SAF el 15,6 %, la HPF el 1,7 % y las inducidas por drogas el 12,4 %. En nuestro estudio se obtuvieron frecuencias similares, aunque no se detectaron casos con diagnóstico de HPF ni AHAI secundarias a drogas. Otros estudios encuentran que el tipo caliente se identifica solo en el 41 %, mientras que el SAF se observa en el 32 %, la HPF en el 2 % y las inducidas por drogas en el 18 % de los casos.20
La frecuencia de AHAI con prueba de Coombs negativa oscila entre el 4 y el 10 % del total de casos.5,21 Estos reportes son similares a los hallados en el estudio, en el que el 8,57 % de las AHAI fueron PAD negativas. En estos casos se emplean métodos más sensibles, como la prueba de antiglobulina en autoanalizador, el inmunorradioanálisis, la técnica de polibreno, los ensayos inmunoenzimáticos y la citometría de flujo.22
Los autoanticuerpos IgG son los más frecuentemente asociados con la superficie de los eritrocitos de los enfermos con AHAI y se han demostrado hasta en el 90 % de estos.2 La presencia de IgG y C3 se ha observado entre el 24 y el 63 %; y el C3 como única inmunoproteína, en el 7 al 14 % de los pacientes.9 En nuestro trabajo, el patrón predominante fue el de IGG+C3, seguido de IgG y C3.
En un inicio, los autoanticuerpos eritrocitarios de la clase IgA no recibieron atención, debido a que no se habían demostrado receptores en los macrófagos para esta Ig.23 En la actualidad, se han identificado los receptores para la región Fc de la IgA (RFca) sobre una variedad de tipos celulares y constituyen un eslabón crucial entre las ramas humoral y celular del sistema inmune.17 En el presente estudio, el 13,12 % de los enfermos presentó una AHAI caliente por IgA, que fue detectada por técnica de ELISA.
El tratamiento inicial de elección de las AHAI es el esteroideo. Generalmente se obtiene una buena respuesta en el 60-70 % de los pacientes, con el empleo de prednisona en dosis de 1-2 mg/Kg/dia, y se observa un aumento de los niveles de hemoglobina dentro de la tercera semana de terapia. Si no se observa este aumento, se continúa la terapia con medicamentos inmunosupresores o citotóxicos como la azatioprina, la ciclofosfamida o el danazol. Para neutralizar la efectividad de los anticuerpos se ha recurrido a la esplenectomía, y se considera que la mayor parte de los anticuerpos son de la clase IgG y el bazo es el sitio de elección para la destrucción de los eritrocitos recubiertos por esta Ig. Con la esplenectomía se obtienen resultados similares que con el uso de esteroides. Como otra alternativa está el uso de inmunoglobulina endovenosa en las anemias hemolíticas refractarias a la prednisona y a la esplenectomía. Sin embargo, solo el 40 % de los enfermos responden satisfactoriamente a esta terapia y su efecto es transitorio. Si el nivel de hemoglobina es menor al tolerado fisiológicamente por el paciente, es necesario recurrir a la transfusión de eritrocitos, pero este tratamiento debe ser excepcional debido a los efectos secundarios que de él se derivan.24,25 En el estudio se obtuvieron buenos resultados con el tratamiento esteroideo, se logró una respuesta satisfactoria en el 68,57 % de los casos y solo el 11,54 % requirió esplenectomía por presentar refractariedad a la terapia con esteroides e inmunosupresores.
Recientemente se ha empleado el rituximab con buenos resultados, como terapia contra la fuente de producción de autoanticuerpos. El rituximab es un anticuerpo monoclonal murino humanizado dirigido contra los antígenos humanos CD 20 presentes en los linfocitos B.
En un futuro, la ablación linfoide y la mieloablación seguida del trasplante de células madre sanas, podría resolver algunas enfermedades autoinmunes, entre ellas la AHAI, aunque esta terapia solo debe reservarse para enfermos graves que no respondan a otros tratamientos y que presenten una gran amenaza para la vida.25
REFERENCIAS BIBLIOGRÁFICAS
1. Donath J, Landsteiner K. Uber paroxysmale Hämoglobinurie. Munchen Med Wochenschr 1904;51:1590-03.
2. Dacie JV. The haemolytic anaemia. 3 ed. Edinburgh: Churchill Livingstone; 1999.
3. Barker RN. Anemias associated with immune responses. En: Feldman BF, Zinhl JG, Jain NC, eds. Schalm's veterinary hematology. 5 ed. Baltimore: Williams & Wilkins; 2000. p. 169-77.
4. Genty I, Michel M, Hermine O, Schaeffer A, Godeau B, Rochant H. Characteristics of autoimmune hemolytic anemia in adults: Retrospective analysis of 83 cases. Rev Med Intern 2002;23:901-09.
5. Gilliland BC. Blood cells: Autoimmune hemolytic anemia. En: Rose NR, Mackay IR, eds. The autoimmune diseases. Academic Press; 1998. p. 245-68.
6. Dacie JV. The immune haemolytic anaemias: A century of exciting progress in understanding. Brit J Haematol 2001;114:770-85.
7. Mauro FR, Foa R, Cerretti R, Giannarelli D, Coluzzi S, Mandelli F, et al. Autoimmune hemolytic anemia in chronic lymphocytic leukemia: Clinical, therapeutic, and prognostic features. Blood 2000;95:2786-92.
8. Petz LD, Garraty G. Immune hemolytic anemias. 2 ed. Philadelphia: Churchill Livinstone; 2004.
9. Issitt P, Anstee D. Applied blood group serology. 4 ed. Miami: Montgomery Scientific Publications; 1998.
10. Brecher ME, ed. Technical manual. 14 ed. Bethesda, MD: American Association of Blood Banks; 2002.
11. Ulvestad E, Berentsen S, Mollines TE. Acute phase hemolysis in chronic cold agglutinin disease. Scand J Immunol 2001;54:239-42.
12. Engelfriet CP, Overbecke MAM, Von dem Borne AEGKr. Autoimmune hemolytic anemia. Sem Hematol 1992; 29:3-12.
13. Bencomo A, Alfonso ME, Alfonso Y, Salazar MY. Procedimientos para la determinación e identificación de anticuerpos eritrocitarios. Pruebas de compatibilidad pretransfusional Cap. 489. En: Suardíaz J, Cruz C, Colina A. Laboratorio Clínico. La Habana: Editorial Ciencias Médicas; 2004. p. 575-92.
14. Horning R, Lutz HU. Band 3 protein clustering on human erythrocytes promotes binding of natural occurring anti-band 3 and anti-spectrin antibodies. Exp Gerontol 2000;35:1025-44.
15. Gilliland BC, Baxter E, Evans RS. Red-cell antibodies in acquired hemolytic anemia with negative antiglobulin serum test. N Engl J Med 1971;285;252-6.
16. Sokol RJ, Booker DJ, Stamps R, Jalihal S, Paul B. Direct Coombs test-negative autoimmune hemolytic anemia and low-affinity IgG class antibodies. Immunohematology 1997;13:115-18.
17. Van Egmond M, Damen CA, Van Spriel AB, Vidarsson G, Van Garderen E. IgA and the IgA Fc receptor. Trends Immunol 2001;22:205-11.
18. Enfermedades causadas por respuestas inmunes de hipersensibilidad y autoinmunidad. En: Abbas A, Lichtman A, Pober J. Inmunidad celular y molecular. 4 ed. Ed. Mc Graw-Hill interamericana. 2002. p. 419-39.
19. Sokol RJ, Booker DJ, Stamps R. The pathology of autoimmune haemolytic anemia. J Clin Pathol 1992;45: 1047-52.
20. Genty I, Michel M, Hermine O, Schaeffer A, Godeau B, Rochant H. Characteristics of autoimmune hemolytic anemia in adults: Retrospective analysis of 83 cases. Rev Med Intern 2002;23:901-09.
21. Garraty G. Pathophysiology of autoimmune hemolytic anemia. AABB: Annual Meeting; 2001: 505-11.
22. Garratty G. Factor affecting the pathogenicity of red cell auto and alloantibodies. En: Nance S, ed. Immune destruccion of red cell. Arlington, VA: American Association of Blood Banks; 1989. p.109-169.
23. Engelfriet CP. The immune destruction of red cells. Transfus Med 1992;2:1.
24. Emberg M, Yaquich P, Pilasi C, Thompson L, Oddó D, Broufman L. Anemia hemolítica autoimmune en paciente infectado por el virus de la inmunodeficiencia humana y enfermedad de Castleman. Rev Chil Infectol 2002;19:4.
25. Nathan and Oski»s hematology of infancy and childhood. Ed. Elsevier Health Sciences; 2008. p. 631.
Recibido: 27 de agosto del 2009.
Aprobado: 12 de septiembre del 2009.
Dra. María Elena Alfonso Valdés. Instituto de Hematología e Inmunología. Apartado 8070. Ciudad de La Habana, CP 10800, Cuba. Tel (537) 643 8268, 643 8695, Fax (537) 644 2334. e-mail: mealfonso@hemato.sld.cu