Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Hematología, Inmunología y Hemoterapia
versión impresa ISSN 0864-0289
Rev Cubana Hematol Inmunol Hemoter vol.28 no.4 Ciudad de la Habana oct.-dic. 2012
ARTÍCULO ORIGINAL
Aplicación local de lisado plaquetario en úlceras posflebíticas
Local application of platelet lysate on posflebitic ulcers
Dra. Anadely Gámez-Pérez,I Dr. Juan M. Arteaga-Báez,I Dra. Celia de los A. Rodríguez-Orta,I Lic. Niurka Saavedra-Martínez,I Dr. Francisco González-Cordero,I Dr.Cs. José G. Sanabria-Negrín,II Dra. Norma Fernández-Delgado,III Prof. Dr.Cs. Porfirio Hernández-Ramírez,III MSc. Beatriz Borrego-Rodríguez,I Lic. Yaneisy González-Portales,I MSc. Dayma S. Pérez-Mesa,I Lic. Yudith Santos-Saavedra,I Dr. Daniel Ford Revol,I Dr. Bernardo Semino BaffilI
I Hospital General Docente "Comandante Pinares". Artemisa, Cuba.
II Universidad de Ciencias Médicas de Pinar del Río. Pinar del Río, Cuba.
III Instituto de Hematología e Inmunología. La Habana, Cuba.
RESUMEN
El tratamiento de las úlceras postrombóticas o posflebíticas constituye un reto para la medicina debido a su cronicidad y a sus frecuentes recidivas que condicionan múltiples trastornos locales y sistémicos, con una mala calidad de vida del paciente. En este trabajo se incluyeron 80 pacientes con úlceras posflebíticas en miembros inferiores que fueron divididos en 2 grupos: 40 tratados con lisados de plaquetas alogénicas conservadas y 40 tratados convencionalmente, que conformaron el grupo control. Se consideró como buen resultado cuando a los 30 días de tratamiento o antes, el paciente presentó una respuesta parcial o total. En el 95 % de los enfermos tratados con el lisado se obtuvo una buena respuesta (suma de las totales y parciales) contra el 75 % en el grupo control (p>0,001). El uso del lisado plaquetario resultó un proceder simple y efectivo en el tratamiento de úlceras posflebíticas en miembros inferiores, que puede ser recomendado, ya que los pacientes pueden mantenerse en sus hogares y así se elimina el costo hospitalario que generalmente tiene el tratamiento de este tipo de lesión.
Palabras clave: úlcera posflebítica, lisado plaquetario, miembros inferiores, uso tópico, atención ambulatoria.
ABSTRACT
Treatment of post-thrombotic ulcers or postflebitic is a challenge to medicine because of its chronicity and frequent recurrences that determine multiple local and systemic disorders with poor quality of life for patients. This study included 80 patients with lower limb posflebitic ulcers, who were grouped into 2 groups: 40 treated with preserved allogeneic platelet lysates and 40 were treated conventionally. The latter was the control group. It was considered good result when the patient had a partial or complete response after 30 days of treatment or before. Good response was found in 95% of patients treated with lysate (sum of total and partial values) versus 75% in the control group (p> 0.001). The use of platelet lysate was a simple and effective procedure in the treatment of lower limb posflebitic ulcers. This treatment can be recommended, since patients can stay at home, thus eliminating the hospital costs incurred in this type of treatment.
Keywords: posflebitic ulcer, platelet lysate, lower limbs, topical, outpatient care.
INTRODUCCIÓN
Las plaquetas, fragmentos citoplasmáticos de los megacariocitos, tienen una vida media que oscila entre 8 y 12 días. Además de su intervención en la hemostasia, estas son reconocidas como una importante fuente natural de factores de crecimiento (FC).1
Los componentes de los gránulos plaquetarios que se liberan durante su activación, influyen sobre otras células. Uno de ellos es el factor de crecimiento derivado de la plaqueta (PDGF, del inglés platelet derived growth factor), potente agente quimiotáctico que estimula la proliferación celular. Por otra parte, el factor de crecimiento transformante beta estimula el depósito de matriz extracelular. Ambos factores han demostrado desempeñar una actividad significativa en la regeneración y reparación del tejido conectivo.2
Otros FC producidos por las plaquetas y asociados con los procesos regenerativos incluyen: factor de crecimiento básico del fibroblasto, factor de crecimiento-1 asociado con la insulina, factor de crecimiento epitelial (EGF, del inglés epidermal growth factor), factor de crecimiento del hepatocito y el factor de crecimiento del endotelio vascular (VEGF, del inglés vascular endotelial growth factor).3
La aplicación local de altas concentraciones de estos FC mediante el uso de plasma rico en plaquetas (PRP) ha sido utilizada con anterioridad y más recientemente, del concentrado de plaquetas (CP), con la finalidad de acelerar el proceso curativo de diferentes lesiones.3,4
Las úlceras postrombóticas o posflebíticas constituyen la expresión de los trastornos tróficos que, unidos a las várices y edemas, conforman los signos fundamentales del síndrome posflebítico o postrombótico. Este no es más que la principal secuela de la trombosis venosa de los miembros inferiores que es provocada por un éstasis venoso importante a causa de la destrucción valvular, que trae como consecuencia una hipertensión venosa mantenida, crónica e incontrolada en los miembros inferiores.5
Hasta la actualidad ningún tratamiento para estas úlceras ha demostrado una mayor ventaja para lograr su curación de la forma más rápida y eficaz.6,7
La fisiología de la curación de las úlceras cutáneas es complicada y comprende la interacción de diversas poblaciones celulares y elementos extracelulares, en diferentes proporciones y momentos. Se ha señalado que diferentes factores solubles, entre ellos algunos FC, desempeñan una función importante dentro de esta cadena de eventos. Actualmente se conocen hasta 62 familias de una gran variedad de polipéptidos que intervienen en el control de los procesos que deben llevar al cierre de las úlceras cutáneas.8 Existen publicaciones que exponen la utilidad por sus efectos cicatrizantes de este procedimiento y se han obtenido resultados alentadores que han aportado evidencias científicamente válidas que acreditan la utilidad de su uso como técnica terapéutica en la práctica clínica.9-11
Sin embargo, en la úlcera posflebítica de miembros inferiores este tipo de tratamiento no ha sido reportado anteriormente en Cuba. El propósito de este trabajo ha sido evaluar el efecto cicatrizante del lisado plaquetario en úlceras posflebíticas de miembros inferiores.
MÉTODOS
Se realizó un estudio en 80 pacientes adultos, con úlceras posflebíticas de miembros inferiores atendidos ambulatoriamente en el Hospital General Docente "Comandante Pinares" de Artemisa, Cuba, durante el período de enero de 2009 a diciembre de 2010.
Los pacientes se dividieron en 2 grupos: 40 enfermos recibieron el tratamiento convencional más la aplicación local en la úlcera, de lisado plaquetario obtenido de plaquetas alogénicas ABO compatibles, negativas para las pruebas de pesquisaje de infecciones, de acuerdo con los procedimientos oficialmente establecidos; y que según las normas para el uso de hemocomponentes ya no eran útiles para su empleo como agente hemostático. Los otros 40 casos mantuvieron el tratamiento convencional para estas lesiones y conformaron el grupo control.
Los criterios de inclusión fueron: pacientes con úlceras posflebíticas en miembros inferiores sin respuesta al tratamiento convencional; y aceptación del paciente mediante consentimiento informado.
Los criterios de exclusión fueron: pacientes con reacciones alérgicas generalizadas, negativa a participar en el estudio, o abandono del tratamiento por cualquier causa en cualquier momento después de su inicio.
Obtención y preparación de las plaquetas y de los lisados plaquetarios
A todos los pacientes se les realizó grupo sanguíneo ABO para garantizar la compatibilidad donante y receptor y utilizar plaquetas del mismo grupo sanguíneo.
La producción del CP se realizó por los métodos establecidos internacionalmente, El PRP se separó de la sangre total por centrifugación ligera (2 750 rpm x 4 a 5 min, a 22 ºC) y posteriormente se sometió a centrifugación pesada (3 750 rpm x 10 min, 22 ºC) para obtener el CP.10
En todos los casos se evitó el enfriamiento, ya que puede producirse agregación plaquetaria y reducirse el rendimiento de la preparación. La separación se efectuó dentro de las 4 a 6 horas después de la flebotomía. En el concentrado se dejó suficiente plasma, entre 50 y 70 mL, con la finalidad de mantener el pH > 6. De esta forma, una sola unidad de sangre entera debe producir un concentrado con un número de plaquetas entre 5,5 x 10 10 y 7,5 x 10.10
La conservación de las plaquetas en fase líquida se realizó a 22 ºC durante 5 días. Después del quinto día aquellas que no mostraron cambios de coloración, ni signos de hemólisis y mantenían un recuento plaquetario con un índice de calidad aceptado, se congelaron a -30 ºC y posteriormente se descongelaron, minutos antes de su aplicación tópica, para obtener un lisado homogéneo rico en factores de crecimiento.
A todos los pacientes se les midió el área de la lesión. En todos los casos se colocaron 2 papeles de celofán superpuestos directamente sobre la úlcera y el borde de la lesión se dibujó en el papel más externo. Con posterioridad, el papel que estuvo en contacto directo con la úlcera, se desechó y el otro se colocó sobre un papel milimetrado para la medición del tamaño de la úlcera. El cálculo del área total de la lesión se obtuvo por la fórmula siguiente.12
donde:
At = Área total en cm2
Ac = Área de cuadrados completos
Ai = Área de cuadrados incompletos
Se tomó como unidad de medida el cm2. El tiempo máximo de tratamiento evaluado fue de 8 sem. Se realizó comparación de la lesión antes y después del tratamiento. Las lesiones se fotografiaron al inicio, durante la evolución y al final del tratamiento. Se utilizó una escala numérica para la evaluación del dolor de 0 (no-dolor) a 10 (dolor insoportable) y la intensidad del dolor se clasificó como: leve: 1-3, moderado 4-6, e intenso: de 7-10.
Esquema de tratamiento
El proceder convencional incluyó: descanso con los miembros inferiores elevados para obtener reposo venoso, dieta hiposódica, curas diarias con soluciones de suero fisiológico, debridación adecuada de las úlceras y vendaje de la zona afectada para evitar su exposición ambiental.
En los pacientes tratados con el lisado plaquetario, la conducta convencional fue complementada con la aplicación local de 2-4 mL del lisado plaquetario sobre la úlcera, según su tamaño y profundidad. Estas curas se realizaron en días alternos hasta que por alguna razón imprevista hubo necesidad de suspender la aplicación tópica del lisado. En todos los casos estos procederes se hicieron de forma ambulatoria. La cantidad de lisado plaquetario alogénico utilizado en cada lesión estuvo determinada por la frecuencia de las curas y la extensión de la lesión ulcerosa.
Los criterios de efectividad fueron los siguientes:
1. Brote de tejido de granulación útil.
2. Desaparición de los síntomas subjetivos (inflamación, dolor, secreción y fetidez).
3. Epitelización de la lesión de al menos el 50 %
Criterios de respuesta
Respuesta buena: cumplimiento de todos los parámetros.
Respuesta regular: cumplimiento de 2 de los parámetros.
Respuesta mala: cuando se cumplió un solo parámetro o ninguno de ellos.
Se consideró como respuesta favorable cuando a los 30 días de tratamiento o antes el paciente presentó respuesta buena o regular, y desfavorable cuando la respuesta fue mala.
Criterios bioéticos
El estudio se hizo según los principios éticos establecidos en la Declaración de Helsinki y el protocolo fue aprobado por los Comités Científico y de Ética del hospital. A todos los pacientes se les solicitó un consentimiento informado después de explicársele las características del estudio, así como se les comunicó la posibilidad de retirarse del estudio en cualquier momento que lo consideraran oportuno.
Análisis estadístico
Los datos generales y particulares de interés para la investigación se recogieron en un registro confeccionado al efecto. Se colectaron datos de variables tales como: síntomas subjetivos y objetivos al inicio y al final de la evaluación, así como el estado de las lesiones a los 30 días de tratamiento. Las comparaciones de frecuencias entre los 2 grupos se verificaron mediante el estadígrafo 2 y la comparación de las variables al inicio y al final del tratamiento se hizo mediante la prueba de McNemar. Se utilizó el programa estadístico SPSS versión 11.5. El nivel de significación escogido fue de p < 0,05.
RESULTADOS
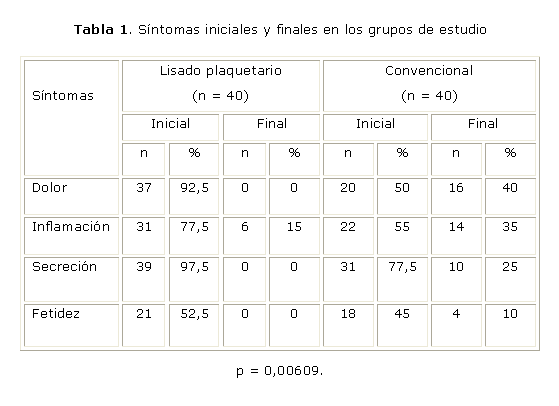
En todos los pacientes mejoraron la mayor parte de los síntomas y signos estudiados. Sin embargo, en el grupo tratado con el lisado plaquetario la respuesta fue más notable, pues el dolor, la secreción y la fetidez habían desaparecido a los 30 días del tratamiento y también hubo una reducción significativa de la inflamación. En los enfermos que recibieron solo el tratamiento convencional la modificación del dolor no fue significativa, a pesar de que la mejoría de la inflamación, la secreción y la fetidez resultó estadísticamente significativa en relación con el estado inicial. En general, los resultados fueron inferiores a los del grupo tratado con el lisado plaquetario y ninguna de estas variables había desaparecido completamente al final del período evaluativo establecido (tabla 1).
En el 75 % de los pacientes tratados con el lisado la respuesta fue buena, mientras que esto solo se logró en el 30 % de los tratados convencionalmente. En el grupo tratado con lisado plaquetario la respuesta fue favorable en el 95 % de los casos, mientras que en el grupo control solo se logró el 75 % (tabla 2).
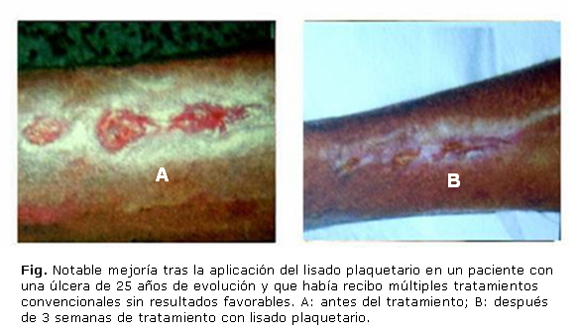
El área media de las úlceras de los pacientes tratados con lisado plaquetario, al inicio era de 67,8 cm2 con una desviación estándar de 19,9 cm2; y la de los pacientes con tratamiento convencional era de 64,7 cm2 con una desviación estándar 13,4 cm2. Al final se tuvieron en cuenta solamente los pacientes que continuaban con lesiones. En el grupo de pacientes tratados con lisado plaquetario solamente 10 pacientes mantenían úlceras. En ellos, el área media de las lesiones fue de 12,3 cm2 con una desviación estándar de 11,1 cm2. De los pacientes que recibieron tratamiento convencional, 27 pacientes permanecieron con lesiones, siendo el área media de las úlceras 47,7 cm2 y la desviación estándar de 22,6 cm2. Se apreció una gran diferencia en los resultados entre ambos grupos estudiados. En los pacientes tratados con lisado plaquetario que tuvieron respuesta favorable se observó tejido de granulación útil, epitelización, contracción de los bordes de la úlcera y regeneración de los folículos pilosos (Fig.).
DISCUSIÓN
El tratamiento de las úlceras postrombóticas o posflebíticas constituye un reto para la medicina debido a su cronicidad y a sus frecuentes recidivas. Se ha planteado que el primer objetivo terapéutico es lograr la cicatrización de la lesión ulcerosa y que, de preferencia, debe intentarse fundamentalmente con tratamiento tópico.12
Es de señalar que en este estudio las lesiones ulcerativas de los pacientes no habían cicatrizado desde que aparecieron, a pesar de los tratamientos impuestos tanto ambulatorios como hospitalizados, y tenían un tiempo de evolución variable entre 1 mes y 25 años y una media de 3,2 años, lo cual coincide con otras publicaciones.5,8,12
Se ha demostrado que los FC que provienen de los gránulos a plaquetarios son muy potentes para acortar el proceso de curación de las lesiones cutáneas y, además, actúan rápidamente y estimulan el inicio de la cascada de activación de la coagulación y de las poblaciones celulares implicadas en la curación.5,13
Desde la década de los 90 del siglo pasado, la industria farmacéutica ha promovido el desarrollo de productos a base de factores de crecimiento derivados de plaquetas.14 Debemos tener en cuenta que al utilizar el denominado parche plaquetario o coágulo de plaquetas y el lisado plaquetario, no solo se aplican altas concentraciones de PDGF, sino también de factor de crecimiento transformante b (TGF b, del inglés transforming growth factor b) y el VEGF, lo que contribuye a aumentar la adhesividad y potenciar el efecto. La explicación de la disminución del dolor se ha relacionado con la intervención de citocinas que participan en las vías del dolor; como ejemplo de ellas, el factor 4 plaquetario.13,14
El interés actual en el uso de concentrados plaquetarios en la regeneración de tejidos puede basarse en las diferentes acciones que ejercen en el organismo, como son:
Primera: la acumulación de un gran número de plaquetas activadas en el sitio lesionado como respuesta natural e inmediata del organismo al daño tisular.
Segunda: la liberación del contenido de los gránulos alfa de las plaquetas incluyen PDGF, TGF b, VEGF y EGF que atraen macrófagos, células del mesénquima, osteoblastos y células responsables de remover el tejido necrosado.
Tercera: la secreción de proteínas presintetizadas ocurre dentro de los 10 primeros minutos de la activación plaquetaria y más del 95 % son secretadas dentro de la primera hora.
Por otra parte, se conoce que las plaquetas continúan secretando estas proteínas hasta 21 días después de extraídas por donación. Por lo tanto, una dosis de plaquetas activadas añadida por encima de lo fisiológico puede, teóricamente, acelerar el proceso de curación y contribuir a inhibir el crecimiento bacteriano, por el aporte de los factores de crecimiento, macrófagos y su acción microbicida.13,14
La angiogénesis, la neovascularización y la reparación de las heridas se estimulan con el uso de preparaciones plaquetarias. Las plaquetas actúan como un soporte biológico sobre el cual se depositan las células endoteliales de los nuevos vasos sanguíneos. Además, secretan diversos factores bioquímicos, entre ellos, factores de crecimiento pro y antiangiogénicos que fomentan la reacción tisular a la inflamación y el reclutamiento de células progenitoras del tejido conectivo.14
El uso de los FC ha sido el tema de múltiples estudios relacionados con el tratamiento de las úlceras cutáneas de evolución tórpida.13,15 Asimismo, existen pruebas sobre la inocuidad de su utilización.
La curación de la lesión ulcerosa posflebítica depende significativamente de la modalidad de tratamiento utilizada. En este estudio se obtuvo mayor porcentaje de respuestas favorables con el uso del lisado plaquetario que con el tratamiento convencional. Resultados similares han sido comunicados por otros autores en el tratamiento de las úlceras de miembros inferiores con factores de crecimiento de origen plaquetario.8
El uso de plaquetas alogénicas permitiría la homogenización de las preparaciones de PRP; sin embargo, las reglas internacionales para el almacenaje de hemoderivados requieren que las plaquetas sean almacenadas a temperatura ambiente y desechadas 5 días después de su obtención.16
Como se ha señalado previamente, las plaquetas retienen su actividad secretora hasta 21 días luego de ser obtenidas y almacenadas a temperatura ambiente, pero esto acarrea un mayor riesgo de proliferación bacteriana y acumulación de citocinas pirógenas, y limita su uso en el campo de la reparación de heridas. A consecuencia de estas regulaciones e impedimentos se desperdician grandes volúmenes plaquetarios catalogados como caducos o no apropiados, lo que hace que los productos derivados de plaquetas sean costosos y posean una disponibilidad limitada.16
Existen varias estrategias diseñadas para prolongar la vida útil de las plaquetas, como el uso de PRP amortiguado con carbohidratos protectores como la sucrosa y la trehalosa.17 La refrigeración (4 °C) y la criopreservación plaquetaria reducen el riesgo de colonización bacteriana16,17 y facilitan la utilización de plaquetas que han perdido parte de su potencial hemostático, por lo que ya no son aptas para su empleo como hemocomponente, pero que mantienen su capacidad de liberar FC que intervienen en la reparación de tejidos.
Existen otros aspectos reflejados en la literatura consultada que justifican el uso de plaquetas conservadas para la cicatrización de lesiones cutáneas. Se ha señalado que los queratinocitos y fibroblastos de la piel y expuestos en las heridas no expresan moléculas del complejo mayor de histocompatibilidad (HLA), lo que permite el uso de plaquetas alogénicas sin que se produzcan reacciones inmunes. Esto ofrece ciertas ventajas sobre la piel autóloga, como son: el alto potencial de proliferación que estas pueden facilitar y la mayor disponibilidad da factores que pueden aportar.18-21
Los resultados alcanzados evidencian la efectividad del uso ambulatorio de lisado plaquetario alogénico en el tratamiento de las úlceras posflebíticas de miembros inferiores, como alternativa sencilla al tratamiento convencional. El uso de este tratamiento es beneficioso, pues de esta manera se mantiene al paciente en su entorno habitual, tanto familiar como laboral, contribuye a elevar su calidad de vida y además, proporciona un importante ahorro de recursos, al disminuir la estadía hospitalaria por esta enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Boral LI, Henry JB. Transfusion medicine. En: Clinical diagnosis and management by laboratory methods. 9th ed. Philadelphia: WB Sanders; 1996. p.793-844.
2. Gómez Martín B, Becerro de Bengoa Vallejo R, Losa Iglesias ME, Sánchez Gómez R. Plasma rico en factores de crecimiento (PRGF). Revista Internacional de Ciencias Podológicas 2007;1(1):7-10. Disponible en: http://revistas.ucm.es/index.php/RICP/article/view/19510
3. Mazzucco L, Medici D, Serra M, Panizza R, Rivara G, Orecchia S, et al. The use of autologous platelet gel to treat difficult to heal wounds: a pilot study. Transfusion. 2004 Jul;44(7):1013-8.
4. O'Connell S, Impeduglia T, Hessler K, Wang XJ, Carroll R, Dardik H. Autologous platelet-rich fibrin matrix as cell therapy in the healing of chronic lower-extremity ulcers. Wound Rep Reg. 2008 Nov-Dic;16(6):749-56.
5. Sánchez M, Anitua E, Azofra J, Andía I, Padilla S, Mujika I. Comparison of surgically repaired Achilles tendon tears using platelet-rich fibrin matrices. Am J Sports Med. 2007 Feb;35(2):245-51.
6. Celotti F, Colciago A, Negri Cesi P, Pravettoni A, Zaninetti R, Sacchi MC. Effect of platelet-rich plasma on migration and proliferation of SaOS-2 osteoblasts: role of platelet-derived growth factor and transforming growth factor-b. Wound Repair Regen. 2006 Mar-Apr;14(2):195-202.
7. Kevy SV, Jacobson MS. Comparison of methods for point of care preparation of autologous platelet gel. J Extra Corpor Technol. 2004 Mar;36(1):28-35.
8. Martí Mestre Francesc XM, Acosta Gómez A, Bonell Pascual P, Linares Ruiz A, Romera C, Yñíguez Navas C, et al. Resultados preliminares de la aplicación de factores de crecimiento en el tratamiento de las úlceras vasculares. Angiología. 2005;57(4):335-44. Disponible en: http://www.elsevier.es/es/revistas/angiologia-294/resultados-preliminares-aplicacion-factores-crecimiento-tratamiento-las-13189351-originales-2005
9. Knighton DR, Fiegel VD, Austin LL, Ciresi KF, Butler EL. Classification and treatment of chronic non-healing wounds. Ann Surg. 1986 Sep;204(3):322-30.
10. Knighton DR, Ciresi K, Fiegel VD, Schumerth S, Butler E, Cerra F. Stimulation of repair in chronic, nonhealing, cutaneous ulcers using platelet-derived wound healing formula. Surg Gynecol Obstet. 1990 Jan;170(1):56-60.
11. Stacey MC, Mata SD, Trengove NJ, Mather CA. Randomised double-blind placebo controlled trial of topical autologous platelet lysate in venous ulcer healing. Eur J Vasc Endovasc Surg. 2000 Sep;20(3):296-301.
12. Ascaño Ortega A, Quiñones Castro M. El aloe en el tratamiento tópico de las úlceras postrombóticas. Rev Cubana Angiol Cir Vasc. 20034(1): Disponible en: http://bvs.sld.cu/revistas/ang/vol4_1_03/ang05103.htm
13. De Araujo T, Valencia I, Federman DG, Kirsner RS. Managing the patient with venous ulcers. Ann Intern Med. 2003 Feb 18;138(4):326-34.
14. Mendieta Archundia TR, Alvarado Soriano JC, Negrete Corona J. Utilidad del plasma rico en plaquetas y factores de crecimiento en defectos óseos, experiencia en el Hospital Regional Lic. Adolfo López Mateos del ISSSTE. Acta Ortopédica Mexicana. 2007;21(5):Sep-Oct:256-260. Disponible en: http://www.medigraphic.com/pdfs/ortope/or-2007/or075f.pdf
15. Mateo de Acosta Andino D, Porres Aguilar M, Vázquez Saldaña DG, Makipour J, Bedolla E. Actualización bibliográfica sobre el uso de preparaciones ricas en plaquetas en la cicatrización de heridas. Cir Plást Iberolatinoam. 2010 Sep;36(3):231-8. Disponible en: http://scielo.isciii.es/scielo.php?pid=S0376-78922010000300005&script=sci_arttext
16. Pietramaggiori G, Scherer S, Mathews J, Alperovich M, Yang H, Neuwalder J, et al. Healing modulation induced by freeze-dried platelet-rich plasma and micronized allogenic dermis in a diabetic wound model. Wound Repair Regen. 2008 Mar-Apr;16(2):218-25.
17. Balbo R, Avonto I, Marenchino D, Maddalena L, Menardi G, Peano G. Platelet gel for the treatment of traumatic loss of finger substance. Blood Transfus. 2010 Oct;8(4):255-9.
18. Montón Echeverría J, Pérez Redondo S, Gómez Bajo GJ. Experiencia clínica en el empleo de factores de crecimiento autólogos obtenidos de plasma rico en plaquetas. Cir Plást. Iberolatinoam. 2007 Sep; 33(3):155-62. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0376-78922007000300002&lng=es
http://dx.doi.org/10.4321/S0376-78922007000300002
19. Dini V, Romanelli M, Piaggesi A, Stefani A, Mosca F. Cutaneous tissue engineering and lower extremity rounds (part 2). Int J Low Extrem Wounds. 2006 Mar;5(1):27-34.
20. Rozman P, Bolta Z. Use of platelet growth factors in treating wounds and soft-tissue injuries. Acta Dermatovenerol Alp Panonica Adriat. 2007 Dec;16(4):156-65.
21. Myers SR, Navsaria HA, Brain AN, Purkis PE, Leigh IM. Epidermal differentiation and dermal changes in healing following treatment of surgical wounds with sheets of cultured allogeneic keratinocytes. J Clin Pathol. 1995 Dec;48(12):1087-92.
Recibido: 15 de agosto del 2012.
Aprobado: 15 de septiembre del 2012.
Dra. Anadely Gámez-Pérez. Hospital General Docente "Comandante Pinares". Artemisa, Cuba. Correo electrónico: anadely67@princesa.pri.sld.cu