Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Investigaciones Biomédicas
versión impresa ISSN 0864-0300
Rev Cubana Invest Bioméd vol.32 no.2 Ciudad de la Habana abr.-jun. 2013
ARTÍCULO ORIGINAL
Concentraciones bajas del colesterol asociado a las lipoproteínas de alta densidad, un factor de riesgo a considerar en mujeres con cardiopatía isquémica
Low concentrations of cholesterol associated with high density lipoproteins (HDL), a risk factor to consider in women with ischemic hearth disease
MSc. José Ramón Llanes Echevarría, Dra. Yanela Ortega Torres, Lic. Yaqueline Rodríguez Rodríguez, Dr. Gerardo Céspedes, Dr. Francisco Bacallao, Lic. Michel Solis , Lic. Maité Batista , MSc. Nadieska Alpízar Betancourt, Dra. Flor Heres
Instituto de Cardiología y Cirugía Cardiovascular (ICCCV).
RESUMEN
Introducción: La cardiopatía isquémica es una de las principales causas de muerte en la mujer, tanto en Cuba, como a nivel mundial.
Objetivo: El objetivo del estudio fue determinar si las concentraciones bajas de colesterol asociado a las lipoproteínas de alta densidad, representan un factor de riesgo a considerar, en mujeres con cardiopatía isquémica.
Métodos: Se realizó un estudio observacional, transversal en 727 mujeres, durante el período de enero 2010 a diciembre 2012. Se determinó el por ciento de mujeres sin o con cardiopatía isquémica (CI), con diferentes rangos de c-HDL (normal o patológico). Además se formaron un grupo control (A) y dos grupos con CI sin o con antecedentes de infarto agudo del miocardio (B y C), para comparar el perfil lipídico. Además, diferentes factores de riesgo para la CI se relacionaron con la variable c-HDL.
Resultados: Las mujeres con CI presentaron un promedio de edad y un índice cintura-cadera, dentro del rango de riesgo cardiovascular. Los niveles de triglicéridos y VLDL-c fueron significativamente superiores (p< 0,05*), relacionados con una disminución significativa (p< 0,05*) del HDL-c, en las mujeres con CI (grupos B y C) al compararlos con el grupo control. Además, se encontró asociación significativa (p< 0,05*), entre las cifras bajas de HDL-c, con la presencia de cardiopatía isquémica, hipertrigliceridemia y el antecedente de cirugía de revascularización miocárdica.
Conclusiones: Las concentraciones bajas de HDL-c están asociadas con la presencia de cardiopatía isquémica e hipertrigliceridemia. Por tanto, el control de los niveles de HDL-c representa un objetivo terapéutico que contribuye a reducir eventos cardiovasculares mayores. Además la presencia de otros factores de riesgo como la edad y el sobrepeso, pudiera influir en el desarrollo de estos eventos.
Palabras clave: dislipidemia, hipertrigliceridemia, cardiopatía isquémica, lipoproteínas de alta densidad.
ABSTRACT
Background: Ischemic heart disease is one of the main causes of death in women, both in Cuba and in the world.
Objective: The objective of this study was to determine whether low cholesterol concentrations, associated with high density lipoproteins, represent a risk factor to consider in women with ischemic heart disease.
Methods: An observational, transversal study was conducted in 727 women during the period from January 2010 to December 2012. The percent of women with or without ischemic heart disease (IHD) and different ranges of HDL - C levels (normal or pathological) was determined.
Results: Women with IHD had a mean age and a waist-hip ratio within the range of cardiovascular risk. Triglycerides and VLDL-C levels were significantly higher (p <0.05 *), related to a significant decrease of HDL- C levels (p <0.05 *) in women with IHD (groups B and C) when compared with the control group. Also, a significant association (p<0, 05*) was found between the low levels of HDL- C levels, with presence of ischemic heart disease, hypertriglyceridemia and antecent of myocardial revascularization surgery.
Conclusions: Low HDL-C levels are associated with the presence of ischemic heart disease and hypertriglyceridemia. Therefore, the control of HDL- C levels represents a therapeutic target which helps to reduce major cardiovascular events. Moreover, the presence of other risk factors such as age and overweight could influence the development of these events.
Key words: Dyslipidemia, hypertriglyceridemia, Ischemic Heart Disease (IHD), High Density Lipoproteins (HDL).
INTRODUCCIÓN
La enfermedad cardiovascular es considerada la primera causa de muerte en la mujer con edad avanzada, en países occidentales desarrollados. Además, la estrategia de tratamiento y prevención secundaria, continúa siendo diferente para hombres y mujeres.1,2
En el sexo femenino, la cardiopatía isquémica, debido al efecto protector de los estrógenos, tiende aparecer en la post menopausia, lo que pudiera estar relacionado con las alteraciones del metabolismo de las diferentes fracciones lipídicas, que se manifiestan en las mujeres, a partir de la sexta década de la vida.3,4
En la actualidad, el objetivo primario en el manejo de los lípidos para la prevención de las complicaciones cardiovasculares, radica en el control de las concentraciones séricas del colesterol ligado a lipoproteínas baja densidad (c-LDL).5,6 Aunque también se reconoce el papel de los triglicéridos y especialmente de los valores disminuidos de la fracción de colesterol asociado a las lipoproteínas de alta densidad (c-HDL) como factores de riesgo aterosclerótico independiente.7,8 Diversos autores,7-10 han demostrado una correlación inversa entre cifras de c-HDL y riesgo cardiovascular, en prevención primaria y secundaria, aplicando como medida terapéutica para su control, los tratamientos farmacológicos (estatinas, fiblatos, niacina , etc.), dietéticos y aumento de la actividad física, con el fin de disminuir el riesgo cardiovascular. Además, los valores bajos de esta variable se presentan como indicador de mal pronóstico en pacientes con síndrome coronario agudo.9,10
En diversas publicaciones11-14 se han relacionado los valores bajos de c-HDL plasmático, con un potencial efecto de aceleración de la progresión de lesiones subclínicas ateroscleróticas a eventos clínicos. En este efecto mediarían la promoción de la disfunción endotelial, el menor transporte reverso del colesterol, la mayor oxidación de las LDL y la inflamación en la pared vascular. Además, el aumento de epidemias como la obesidad y el síndrome metabólico, muy relacionadas con cifras bajas del c-HDL, se continúan incrementando en las sociedades modernas,12 lo cual aumenta el interés por considerar a esta variable lipídica, un objetivo terapéutico a controlar, en mujeres con antecedentes de cardiopatía isquémica.
MÉTODOS
Se entrevistaron 727 mujeres que asistieron a la consulta de lípidos en el Instituto de Cardiología y Cirugía Cardiovascular (ICCCV), durante el periodo de 2010 a 2012. En esta consulta se identificó a las mujeres con antecedentes de cardiopatía isquémica (CI), según el criterio confirmado por el cardiólogo en la historia clínica del paciente, apoyado en estudios de ergometría, coronariografía y ecocardiograma). También se incluyeron como datos de interés, los antecedentes de factores de riesgo (FR): dislipidemia, hipertensión arterial (HTA), obesidad, diabetes mellitus, tabaquismo, sedentarismo, rango de edad > 60años e índice de masa corporal corporal (IMC) > 25 y hábitos alimenticios inadecuados. Como antecedentes de eventos cardiovasculares adversos se incluyó, el infarto agudo del miocardio (IAM) y los pacientes tratados mediante cirugía de revascularización coronaria.
Se obtuvieron las medidas antropométricas, incluyendo peso, talla, índice de masa corporal (IMC) y el índice del diámetro cintura-cadera. Las mujeres con sobrepeso se consideraron las que sobrepasaron el IMC ³ 25, obesas con un IMC > 29,9 y normopeso con IMC < 25. El diámetro de la cintura se midió a nivel del punto medio entre la décima costilla y el borde superior de la cresta iliaca.
Las pacientes fueron divididas en 2 grupos, según el rango de colesterol asociado a lipoproteínas de alta densidad (c- HDL); ya sea normal (³ 1,16 mmol/L), o patológico (< 1,16 mmol/L). Las mujeres con cardiopatía isquémica (CI), fueron distribuidas en cada uno de los grupos y se calculó su porcentaje en ambos.
Para el estudio del perfil lipídico se formaron 3 grupos: un grupo control (A) integrado por pacientes (n= 276) sin enfermedad cardiovascular, mientras que las mujeres con antecedentes de CI, se dividieron en dos subgrupos: un grupo B, integrado por mujeres (n= 166) sin antecedentes de IAM, y un grupo C, que incluyó a las mujeres con antecedentes de IAM.
Las variables lipídicas estudiadas fueron, el colesterol asociado a: lipoproteínas de alta densidad, lipoproteínas de baja densidad (LDL) y lipoproteínas de muy baja densidad (VLDL). También fueron objetivos de análisis el colesterol total (CT) y los triglicéridos (TG).
Se formaron 4 subgrupos de mujeres con CI , para relacionar la hipertrigliceridemia con diferentes rangos de c-HDL:
CI1: grupo de mujeres con CI y c-HDL normal.
CI2: grupo de mujeres con CI y c-HDL bajo.
IAM1: grupo de mujeres con CI e IAM y c-HDL normal.
IAM2: grupo de mujeres con CI e IAM y c-HDL bajo.
Las muestras del plasma de las pacientes, fueron conservadas a -200 C, hasta su utilización. Para determinar las concentraciones de las variables lipídicas: colesterol total, c-HDLc y triglicéridos, se utilizó un lector de placa PR521 (SUMA). Las concentraciones de c-LDL, se calcularon mediante la fórmula de Friedewald-Fredickson: c-LDL= CT- (c-HDL + c-VLDL), y las de c-VLDL mediante la división de TG/2,25, siempre y cuando las concentraciones de TG no excedieran los 5,42 mmol/L (480 mg/dL). Los rangos patológicos fueron: CT > 5,17 mmol/L, c-LDL > 3,88 mmol/L, c-VLDL > 0,78 mmol/L, TG > 1,75 mmol/L y c-HDL < 1,16 mmol/L.
Para el análisis estadístico cualitativo, utilizamos la prueba de Chi cuadrado y para las variables cuantitativas, el análisis de varianza (ANOVA) y la prueba "t" de student no pareada. Para obtener los resultados se utilizó el paquete estadístico de Microsoft Excel. Se consideró como análisis estadísticamente significativo, la p £ de 0,05*.
RESULTADOS
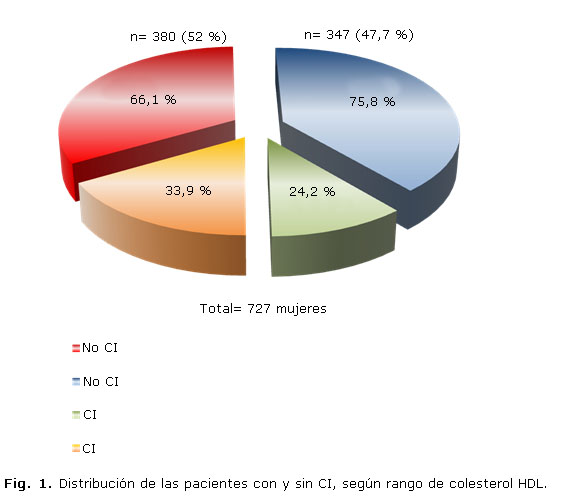
El 52,3 % (n= 380) de las 727 mujeres examinadas (Fig. 1), mantuvieron una disminución del c-HDL(< 1,16 mmol/L), de las cuales el 33,9 % (n= 129) estuvieron diagnosticada de cardiopatía isquémica; mientras que un segundo grupo mantuvo cifras normales del c-HDL (³ 1,16 mmol/L) en el 47,7 % (n= 347) de las féminas, y en quienes la cardiopatía isquémica se vio reducida a 24,2 % (n= 84).
Los factores de riesgo más frecuentes (Fig. 2) en las pacientes con dicha enfermedad fueron: dislipidemia (88,3 %), HTA (79,8 %), IMC > 25,0 (71,8 %), sedentarismo (46 %), revascularización miocárdica (42,7), DM II (17,8 %), así como disminución del c-HDL (59,6 %) y los aumentos del c-VLDL (57,7 %), los Tg (57,7 %), el colesterol total (56,8 %) y con menor frecuencia el c-LDL (27 %).
Resulta importante señalar, que las mujeres con CI: grupos B (65 ± 7 años) y C (64 ± 7 años) tuvieron un promedio de edad superior (p< 0,05*), a las incluidas en el grupo control (59 ± 13 años). El índice cintura-cadera, en los grupos B y C (0,88 ± 0,07) se aproximó a los límites de riesgo cardiovascular establecidos, pero aumentó con relación al control (0,85 ± 0,08), mientras que el IMC se mantuvo en el rango de sobrepeso para todas las pacientes (tabla 1).
Se realizó un estudio comparativo del perfil lipídico entre el grupo control (A) y dos grupos de pacientes isquémicas: sin antecedente de IAM (B) y con antecedente IAM (C) , en quienes se observó una disminución significativa (p< 0,05*) del c-HDL y un incremento significativo (p< 0,05*) de los triglicéridos y el c-VLDL, en el grupo B (c-HDL= 1,14 ± 0,21 mmol/L, Tg= 2,20 ± 1,19 mmol/L, c-VLDL= 0,93 mmol/L) y el grupo C (c-HDL= 1,09 ± 0,16 mmol/L, Tg= 2,41 ± 1,23 mmol/L, c-VLDL= 1,02 ± 0,39 mmol/L) con relación al grupo control (c-HDL= 1,18 ± 0,20 mmol/L, Tg= 1,96 ± 0,91 mmol/L, c-VLDL= 0,86 ± 0,4 mmol/L). Inclusive, estas diferencias significativas se mantienen al comparar entre si los grupos isquémicos (B y C). Con relación al Colesterol total y el c-LDL, mantuvieron cifras muy similares en los grupos cuestionados (tabla 2).
En la tabla 3 se refleja, la presencia de una significativa (p< 0,001*) hipertrigliceridemia y cifras elevadas del c-VLDL, entre las mujeres del grupo IAM2 (2,66 ± 1,38 mmol/L) y CI2 (2,46 ± 1,3 mmol/L) , quienes presentaron cifras bajas de c-HDL (< 1,16 mmol/L), en relación con el control (A). Los grupos (CI1 y IAM1), que presentaron valores del c-HDL normal, mantuvieron cifras de Tg y c-VLDL, próxima a los rangos normales.
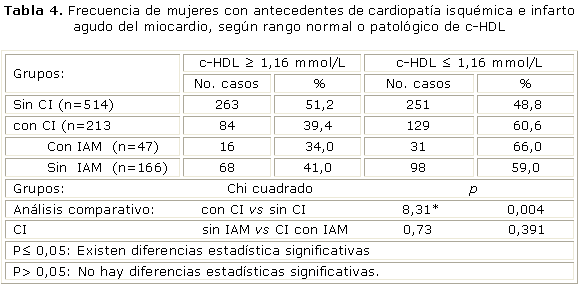
El test de Chi cuadrado demostró, que existe una asociación entre las mujeres con cifras bajas del c-HDL y la presencia de cardiopatía isquémica (p<0,01*), y no resultó significativo con relación a la presencia del IAM (tabla 4).
Las mujeres sometidas a cirugía de revascularización miocárdica y la presencia de hipertrigliceridemia, están asociadas (p< 0,01*) con los niveles bajos del c-HDL. Otros factores de riesgo como la hipertensión arterial, el sedentarismo, la diabetes y la edad avanzada, a pesar de estar representados por un porcentaje mayor de mujeres con cifras disminuidas del c-HDL, el chi cuadrado no resultó significativo (tabla 5).
DISCUSIÓN
Las mujeres que participaron en esta investigación se caracterizaron por presentar un índice de masa corporal promedio considerado sobrepeso (> 25), avalado por los hábitos alimenticios inadecuados que aún persisten en nuestra población y a la actividad física sedentaria, preferentemente en mujeres mayor de 60 años. Estos factores de riesgo mencionados presentes desde la base, en presencia de dislipidemia, hipertensión arterial, diabetes mellitus, obesidad y tabaquismo, incluyendo el factor genético2,9, pudieran justificar la presencia de cardiopatía isquémica, en el 33,9 % de las 727 mujeres estudiadas.
En el grupo de mujeres con CI , más del 55 % presentaron cifras alteradas del colesterol total, c-HDL, C-VLDL y los Tg, mientras que solamente un 27 % presentó incremento del c-LDL , lo cual explica el control eficiente del tratamiento con estatinas sobre esta última variable lipídica; no obstante aún persisten una proporción de pacientes con niveles óptimos de LDL que continúan padeciendo de eventos cardiovasculares y por esta razón es necesario aplicar otras medidas terapéuticas, para reducir el riesgo residual de otras fracciones lipídicas, como son, las concentraciones bajas de c-HDL y el aumento de los triglicéridos 9,10-15. Se conoce que las bajas concentraciones del c-HDL son un importante factor independiente de riesgo de enfermedad coronaria, y se ha demostrado que las concentraciones elevadas de c-HDL, producen un efecto vasculoprotector, que se mantiene incluso para todos los valores de LDL6,9,12.
El indice cintura cadera > 0,88 y un IMC > 26, representan un alto riesgo para la enfermedad cardiovascular, y debe ser tratado con una dieta adecuada y el incremento de la actividad física, sobretodo en la mujer con edad avanzada y antecedentes de CI. El tratamiento de la obesidad contribuye a disminuir el peso corporal y los niveles de colesterol, LDL, VLDL, triglicéridos y aumenta la HDL, también desciende la presión Arterial y la glicemia.16,17.
Además de promediar una edad avanzada (> 64 años), las mujeres con CI se caracterizaron, por una disminución significativa de las concentraciones séricas de c-HDL y un aumento significativo de los triglicéridos y c-VLDL, con diferencias más marcadas en el grupo de pacientes con antecedente de IAM. Es bien conocido,3,4 que los estrógenos aumentan las lipoproteínas de alta densidad o HDL, las cuales tienen un papel esencial en el transporte reverso del colesterol, al intervenir en la extracción del colesterol de los tejidos extrahepáticos y su movilización hacia el hígado, para su metabolización y eliminación con los ácidos biliares, razón que le confiere al c-HDL su carácter antiaterogénico. Cuando la mujer adulta llega a la menopausia, esta protección cesa y comienza aumentar lo niveles de LDL, relacionados con un aumento de la placa de ateroma y aumenta el riesgo de padecer de CI y de IAM en mujeres mayores de 50 años.15,18
En las mujeres con antecedentes de CI (n= 213) se confirmó, que existe una asociación significativa e independiente, entre la disminución del c-HDL y el aumento del riesgo de padecer de CI. Existen evidencias muy similares a estos resultados,15,19,20 donde la cardiopatía isquémica crónica, se relaciona con concentraciones séricas disminuidas de c-HDL. Otros autores,19-22 han relacionado los bajos valores de c-HDL plasmáticos con un potencial efecto acelerador de la progresión de lesiones subclínicas ateroscleróticas a eventos clínicos, donde media la disfunción endotelial, el menor transporte inverso del colesterol, mayor oxidación de las LDL e inflamación de la pared vascular.
Con relación a los Tg, se ha confirmado que cada 1 mmol/L de aumento de esta variable, la enfermedad arterial coronaria aumenta un 37 % en las mujeres y un 14 % en los hombres; además esta alteración lipídica, posibilita la formación de partículas de LDL pequeñas y densas, con propiedades más aterogénicas que las "LDL nativas", por ser más sensibles a la oxidación y por relacionarse con la disminución de la subfracción HDL2 (responsable del transporte reverso del colesterol), favoreciendo el riesgo de presentar enfermedad arterial coronaria.13,15,20,21. Además los Tg y el c-HDL actúan en forma sinérgica, de tal forma que las concentraciones elevadas de Tg y disminuidas de c-HDL, multiplican por 10, el riesgo de presentar cardiopatía isquémica.13,15,23.
En esta investigación, las pacientes con antecedentes de IAM presentaron una tendencia a cifras bajas del c-HDL. Los estudios de Framingham reportaron una mayor asociación de desarrollar IAM en mujeres con c-HDL bajo, que en los hombres 22 y en 4 estudios americanos el aumento de esta variable lipídica produjo un beneficio cardiovascular mayor en la mujer que en el hombre.24
Finalmente, se determinó que existe una asociación significativa e independiente, entre las cifras bajas de C-HDL, con la hipertrigliceridemia y el aumento de pacientes con tratamiento de cirugía de revascularización miocárdica, mientras que en otros factores de riesgo como: obesidad, sedentarismo, HTA, DM, y edad avanzada, observamos solamente una ligera tendencia de aumentar la frecuencia de estos factores, cuando disminuyen las cifras de c-HDL. Diversos autores han confirmado,16,21-24, resultados similares en diferentes enfermedades como, la cardiopatía isquémica, la obesidad, la diabetes y el síndrome metabólico, entre otras. Esta asociación inversa de las cifras bajas de C-HDL y la hipertrigliceridemia, también se manifiesta, en las mujeres sometidas al tratamiento de revascularización miocárdica, caracterizada en la mayoría de los casos por un síndrome coronario agudo o estenosis de las arterias coronarias.11,24-26
El aumento de peso, tabaquismo, edad avanzada, sedentarismo y alcoholismo, representan otros factores de riesgo, que pueden asociarse con bajas concentraciones de c-HDL, aumentando el riesgo a desarrollar eventos cardiovasculares adversos.11 Inclusive si logramos controlar los factores de riesgo modificables, como la obesidad, sedentarismo, hábitos alimenticios inadecuados, tabaquismo, alcoholismo, entre otros, podemos lograr elevar las cifras de c-HDL, y de esta forma recuperaría su función antiaterogénica.
En el estudio se confirmó, que las mujeres con cardiopatía isquémica tienen un patrón predominante de concentraciones bajas de c-HDL asociadas a hipertrigliceridemia, la cual es válido también en pacientes con progresión de la enfermedad arterial coronaria, que tienen como tratamiento la cirugía de revascularización miocárdica. Dichos resultados demuestran que los niveles bajos del c-HDL, representan un factor de riesgo a considerar para minimizar los eventos coronarios adversos, inclusive en pacientes con valores de colesterol total y c-LDL controlados, sobre todo cuando coexisten otros factores de riesgo como la hipertrigliceridemia, el sobrepeso y la edad avanzada.
REFERENCIAS BIBLIOGRÁFICAS
1. Mosca L, Barrett-Connor E, Wenger NK. Sex/gender differences in cardiovascular disease prevention: what a difference a decade makes. Circulation. 2011;124:2114-54.
2- Franco M, Cooper R, Bilal U, Fuster V. Control de los factores de riesgo coronarios y terapias basadas en la evidencia: esfuerzos coordinados para la prevención cardiovascular en España. Rev Esp Cardiol. 2011;64:962-4.
3. Heras M. Cardiopatía isquémica en la mujer: presentación clínica, pruebas diagnósticas y tratamiento de los síndromes coronarios agudos. Rev Esp Cardiol. 2006;59:371-81.
4. Matthews RA, Kuller LH, Sutton-Tyrrell K, Chang YF. Changes in cardiovascular risk factors during the perimenopause and postmenopause and carotid artery atherosclerosis in Lealthy Women. Stroke. 2001;32:1104-11.
5. Siniawski D, Masson W, Bluro I, Sorroche P, Scordo W, Krauss J y cols. Niveles plasmáticos de apolipoproteínas en una población saludable de la Argentina: Implicaciones en prevención cardiovascular. Rev Argent Cardiol. 2010;78(2).
6. Ruíz-Fernández N, Espinoza Zavala M, González JC, Leal-Herrera U, Reigosa-Yaniz A. LDL oxidada circulante y anticuerpos contra LDL oxidada según niveles de ácido úrico en mujeres con exceso de peso. Arch Cardiol Mex. 2011;81(03):188-96.
7. Quiles GJ. Predictores de crecimiento de placa a pesar de niveles bajos de LDL. J Am Coll Cardiol. 2010;55:2736-42.
8. Laforest L, Sazonov V, Van Gansi E . Mixed dyslipidemias in primary care patients in France. Vasc Health Risk Manag. 2012;8:247-53.
9. Santos-Gallego CG, Badimón JJ. Lipoproteínas de alta densidad y reducción de riesgo cardiovascular ¿promesas o realidades? Rev Esp Cardiol. 2012;65(04):305-8.
10. Santos Gallego CG, Torres F, Badimón JJ. The benefical effects of HDL-c on atherosclerosis rationale and clinical results. Clin Lipidol. 2011;6:181-208.
11. Cordero A, Moreno-Arribas J, Bertomeu-González V, Agudo P, Miralles B, Masiá MD, et al. Las concentraciones bajas de colesterol unido a las lipoproteínas de alta densidad, se asocian de manera independiente a enfermedad coronaria aguda en pacientes que ingresan por dolor toráxico. Rev Esp Cardiol. 2012(4);65:319-25.
12. Badimón JJ, Ibáñez B. Incremento de las HDL como arma terapéutica en la aterotrombosis. Rev Esp Cardiol. 2010;63:323-33.
13. Rizzo M, Corrado E, Coppola G, Muratori I, Novo G, Novo S. Prediction of cardio-and cerebro-vascular events in patients with subclinical carotid atheroclerosis and low HDL-cholesterol. Atherosclerosis. 2008;200:389-95.
14. Millán J, Pedro-Botet J , Pintó X. Riesgo residual vascular de origen lipídico. Estrategias para el tratamiento de riesgo residual por dislipidemia aterogénico. Clin Invest Arterioscl. 2011;23:230-9.
15. Blackburn F, Lemieux I, Lamarche B, Bergeron J, Perron P, Tremblay G, et al. Angiographically-assessed coronary artery disease associates with HDL particle size in women. Atherosclerosis. 2012;223:359-64.
16. Martínez Hervás S, Romero P, Pedro T, Ferri J, Real JT, Priego A, et al. Perímetro de cintura y factores de riesgo cardiovascular. Rev Esp Obesidad. 2008;6:97-104.
17. Socarrás MM, Bolet M. Alimentación saludable y nutrición en las enfermedades cardiovasculares. Rev Cub Invest Bioméd. 2010;29:353-63.
18. Coca A, Cia-Calvo L, Lozano JV, Inaraja V, Fernández-Pérez C, Navarro J, et al. Colesterol HDL y enfermedad cardiovascular en mujeres hipertensas de España. Estudio RIMHA. Epidemiología y Prevención. 2009;62:1022-31.
19. Shao B. Site-specific oxidation of apolipoprotein A-I impairs cholesterol exfort by ABCA1, a key cardioprotective function of HDL. Biochimic et Biophysics Acta. 2012;1821:490-501.
20. Haas MJ, Mooradian AD. Inflammation, high density lipoprotein and cardiovascular dysfunction. Curr Opin Infect Dis. 2011;24:265-72.
21. Lowenstein CJ, Cameron SJ. High Density Lipoprotein metabolism and endothelial function. Curr Opin Endocrinol Diabetes Obes. 2010;17:166-70.
22. Rosenson RS, Brewer B, Chapman M, Fazio S, Hussain M, Kontush A, et al. HDL Measure Particle Heterogeneity, Proposed Nomenclature, and Relation to Aterosclerotic. Cardiovascular Events. Clinical Chemestry. 2011;57(3):392-410.
23. Walls GF, Karpe F. Why, when and how should hypertriglyceridemia be treated in the high-risk cardiovascular patient? Expert Rev Cardiovasc Ther. 2011;9:987-97.
24. Abbott RD, Wilson PW, Kannel WB, Castelli WP. High density lipoprotein cholesterol, total cholesterol screening, and myocardial infarction: The Framingham Study. Atherosclerosis. 1988;8:207-11.
25. Bordalo A, Nobre A, Dantas M, Cavrino J. Elevated HDL is the main negative risk factor for coronary artery disease in the elderly patient with calcific aortic valve disease. Rev Portuguesa Cardiol. 2012;31(6):415-24.
26. Llanes Echevarría José Ramón, Ortega Torres Yanela, Rodríguez Nande Lidia, Paredes Cordero Ángel, Mojena Morfa Guillermo, Ramírez López Milvio et al . Valor pronóstico de las fracciones lipídicas basales, en pacientes operados de revascularización miocárdica con circulación extracorpórea. Rev Cubana Cir [revista en la Internet]. 2011 Sep [citado 2012 Jul 26] ; 50(3): 324-332. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-74932011000300009&lng=es.
Recibido: 10 de noviembre de 2012.
Aprobado: 18 de abril de 2013.
José Ramón Llanes Echevarría. Instituto de Cardiología y Cirugía Cardiovascular (ICCCV). Correo electrónico: ramonll@icccv.sld.cu