Introducción
Las úlceras por presión (UPP) constituyen un gran problema de salud: deterioran la calidad de vida de los pacientes, con una repercusión negativa en sus familias y cuidadores, incrementan el consumo de recursos y los costos en salud.1,2
Las UPP, como problema de salud, son de rápida aparición y cursan con un proceso de larga curación debido al gran compromiso que se puede generar en las estructuras musculares y tendinosas de un área corporal, responsables en muchas ocasiones de otras complicaciones y la muerte del paciente que la padece.
Estudio realizado con información enviada por 21 departamentos de salud de Colombia, para indagar acerca del panorama nacional de las UPP, mostró que constituyen una problemática constante en el sistema de salud, con mayor presencia en los servicios de medicina interna con 41 % (46 casos). La causa principal en 98 % de los casos es la presión, seguido por cizalla, humedad e incontinencia. Se destaca que 43 % de los enfermeros no utilizan escalas para medir el riesgo. En las conclusiones, sus autores proponen que se realice un trabajo conjunto con el equipo interdisciplinario a nivel institucional para diseñar y aplicar estrategias de prevención de UPP que favorecerán la calidad de la atención a los pacientes.1
Si bien la ausencia de UPP es considerado un indicador positivo del cuidado de enfermería, por ser estos los profesionales que asumen de manera más integral a los pacientes, el abordaje de la prevención y manejo de la UPP, debe ser multidisciplinario; es decir, un problema de todos los implicados en el proceso asistencial, por lo que se debe fomentar en la cultura de la seguridad en los servicios de salud.1,3
La prevención y control de úlceras por presión ha sido retomado entre los estándares de calidad y seguridad del paciente que conforman en el Manual de Acreditación Hospitalaria del sistema de salud cubano.4
Para alcanzar este estándar, es necesario que las instituciones hospitalarias cuenten con un protocolo de actuación (PA) que oriente la asistencia de enfermería para evitar y minimizar la presencia de úlceras por presión.
Para que enfermería pueda diseñar un PA, es necesario que cuente con un referente metodológico para su estructura y contenido. En consecuencia con lo anterior, el objetivo de este estudio es proponer una metodológica para la protocolización de la actuación de enfermería en la prevención de úlceras por presión en pacientes hospitalizados.
Métodos
Se realizó una investigación de desarrollo tecnológico en el Hospital Clínico Quirúrgico “Hermanos Ameijeiras”, desde octubre de 2016 a enero de 2018. Fue necesaria la selección de diez expertos a través de los siguientes criterios: tener más de diez años de experiencia laboral en la profesión de medicina o enfermería; poseer categoría docente e investigativa; estar vinculado directamente con la asistencia hospitalaria y disposición a participar en el estudio.
Posterior a su consentimiento, se aplicó la metodología para determinar la competencia de los expertos (determinada por el coeficiente k),5) la cual permitió identificar alto nivel de competencia de todos.
Dentro de los métodos teóricos se emplearon: análisis-síntesis; inducción-deducción; enfoque de sistema y modelación. Como método empírico, se empleó el método Delphi.
Variables estudiadas: Factores de riesgo de úlcera por presión; grado del riesgo; modificación del estado del paciente; diagnóstico de enfermería (DE); medidas e intervenciones preventivas y evaluar presencia de UPP. Para la evaluación y control del protocolo de actuación, se establecieron indicadores de estructura, proceso y resultado.
Momentos o fases del estudio según propuesta del Método Delphi5
Fase Preliminar
Después de las indagaciones teóricas realizadas y el apoyo en las experiencias profesionales, se expusieron las propuestas, las cuales fueron analizadas y quedó por consenso la decisión final de la primera aproximación a la metodología buscada (validación interna). Esta propuesta permitió establecer el cuestionario preliminar.
Para elaborar la metodología, el diagrama de flujo y los indicadores para su evaluación y control, se utilizó la propuesta realizada por la Comisión de Protocolización del Hospital Clínico Quirúrgico “Hermanos Ameijeiras”.6) La metodología se estructuró mediante la lógica del Proceso de Atención de Enfermería, por ser el método científico de actuación profesional.7 La metodología quedó estructurada en seis momentos (diagramas de flujo) con pasos debidamente delimitados.
Momentos y pasos propuestos en la metodología (diagrama de flujo): Paso (P):
P1- Valorar los factores de riesgo.
P2- Determinar el grado del riesgo (escala valorativa).
P3- Reevalua r modificación del estado del paciente.
P4- Diagnosticar. Para emplear la mayor evidencia científica, se empleó como referente teórico los diagnósticos propuestos por la Asociación Norteamericana de Diagnóstico de Enfermería (NANDA).
P5- Planificar / ejecutar medidas e intervenciones preventivas. Para emplear la mayor evidencia científica, se empleó como referente teórico las actividades o acciones de enfermería propuestas en la Clasificación de Intervenciones de Enfermería (NIC).
Las NIC están registrada en Health Level 7, organización de estándares estadounidense para la asistencia sanitaria y está incluida en los requisitos de autorización de la Joint Commissionon Accreditatión for Health Care Organizations, como un sistema de clasificación de enfermería que puede utilizarse para satisfacer los estándares de datos uniformes.8
P6- Evaluar presencia de UPP.
Evaluación y control
Posteriormente se procedió a realizar la primera ronda de preguntas, a través de la consulta a expertos, paso que permitió aplicar análisis, discusión y ajuste al primer cuestionario, y de esa manera, lograr un mayor grado de precisión en los criterios (validación externa). La escala aplicada fue: Muy adecuado; Bastante adecuado; Adecuado; Poco adecuado; No adecuado. Con la posibilidad de añadir nuevos criterios.
Fase Exploratoria: Se procedió al análisis de las respuestas emitidas por los expertos, al valorar los puntos coincidentes, los divergentes y los nuevos criterios que consideraron incorporar. A partir de esos criterios, se elaboró la segunda versión del cuestionario.
Fase Final: Se procedió a la tercera ronda, donde los expertos aplicaron el análisis, discusión y ajuste al segundo cuestionario (validación externa). Posteriormente se realizó el análisis cualitativo y se plantearon las argumentaciones, lo que permitió diseñar la metodología definitiva.
Procesamiento de la información: Se emplearon dos tipos de metodologías: el análisis de las fuentes documentales9) y el procesamiento de las opiniones de expertos (la información obtenida se colocó en un tabulador electrónico Excel).5
Los participantes recibieron información sobre el estudio y tuvieron absoluta libertad para decidir colaborar después de brindar su consentimiento. Se estableció el anonimato y la confidencialidad como premisas durante toda la investigación.
Resultados y discusión
Los investigadores se apegaron en cada momento a las fases propuestas por el Método Delphi, en este sentido, el cuestionario preliminar fue entregado al grupo de expertos, los cuales realizaron su análisis y ajustes pertinentes.
En la primera ronda del Método Delphi, los criterios de los expertos se centraron en el paso P1, relacionado con la valoración de los factores de riesgo y en los indicadores (I1, I2, I3) correspondientes a estructura, proceso y resultados (Tabla).
Tabla- Distribución de los criterios emitidos por los expertos a los contenidos de cada paso del protocolo
| Pasos del protocolo | Muy adecuado | Adecuado | Poco adecuado | |||
|---|---|---|---|---|---|---|
| 1er | 2do | 1er | 2do | 1er | 2do | |
| P1 | - | 100 | 30 | - | 70 | - |
| P2 | 100 | 100 | - | - | - | - |
| P3 | 100 | 100 | - | - | - | - |
| P4 | 100 | 100 | - | - | - | - |
| P5 | 100 | 100 | - | - | - | - |
| P6 | 100 | 100 | - | - | ||
| Evaluación y control | ||||||
| I1 | - | 100 | - | - | 100 | - |
| I2 | - | 100 | - | - | 100 | - |
| I3 | - | 100 | - | - | 100 | - |
Fuente: Cuestionario aplicado a los expertos
En relación al P1- Valorar los factores de riesgo, siete expertos (70,00 %) lo valoraron como poco adecuado. Los ajustes propuestos fueron incorporar a los factores predisponentes listados, los cambios en el estado general de las personas, de su entorno o en el tratamiento (Tabla).
En relación al I1- Indicadores de estructura, el I2- Indicadores de proceso y el I3- Indicadores de resultados, los diez expertos (100 %) los evaluaron de poco adecuados. Sin embargo, no reflejaron criterios al respecto (Tabla).
En este sentido, los investigadores realizaron una nueva revisión documental y realizaron consultas informales a entendidos en la materia en cuestión, lo que les permitió establecer nuevas propuestas para el segundo cuestionario.
Los expertos aplicaron el análisis del segundo cuestionario creado por los investigadores y en su totalidad (100 %) lo evaluaron de muy adecuado en todos los pasos y sus contenidos (Tabla).
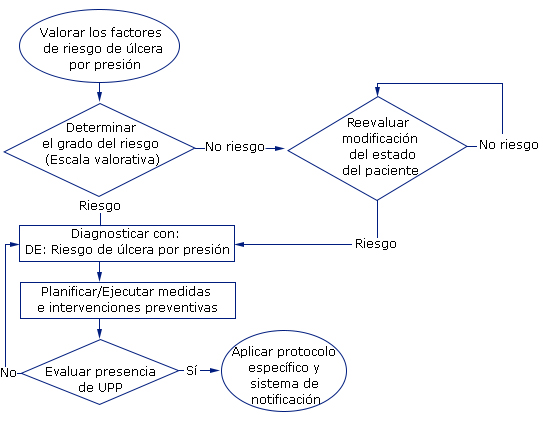
A partir de ese momento, se diseñó la metodología en seis momentos o pasos en un diagrama de flujo (Fig.), que se expone a continuación.
Prevención de úlcera por presión en el paciente hospitalizado
Valorar los factores de riesgo de úlcera por presión
La posibilidad de que una persona experimente una UPP, está directamente relacionada con su vulnerabilidad para desarrollarla, por lo que estos elementos valorativos, deben estar centrados en la presencia de factores predisponentes (factores de riesgo).
Factores de riesgo
Existen factores predisponentes que se pueden asociar en cinco grupos:
(10
Fisiopatológicos: Consecuencia de diferentes problemas de salud.
Lesiones cutáneas: edema, sequedad de piel, falta de elasticidad.
Trastorno en el transporte de oxígeno: trastornos vasculares periféricos, éxtasis venoso, trastornos cardiopulmonares.
Deficiencias nutricionales (por defecto o por exceso): delgadez, desnutrición, obesidad, hipoproteinemia, deshidratación.
Trastornos inmunológicos: cáncer, sepsis.
Alteración del estado de conciencia: estupor, confusión, coma.
Deficiencias motoras: paresia, parálisis.
Deficiencias sensoriales: pérdida de la sensación dolorosa.
Alteración de la eliminación (urinaria/intestinal).
Edad: mayores de 70 años.
Derivados del tratamiento:
Inmovilidad impuesta como resultado de determinadas alternativas terapéuticas: tratamientos o fármacos que tienen acción inmunopresora: radioterapia, corticoides, citostáticos, sedantes (benzodiacepinas) y otros.
Sondajes con fines diagnósticos y/o terapéuticos: vesical, nasogástrico y otros.
Uso de prótesis bucal con deficiencias técnicas o funcionales.
Situacionales:
Inmovilidad: personas que no se mueven en la cama o que no pueden sentarse en silla de ruedas o levantarse de la cama por sí mismos.
Arrugas en ropa de cama, camisón, pijama y objetos que provoquen rozaduras.
Del desarrollo:
Derivados del entorno:
Falta de orientación sanitaria a pacientes y familiares.
Insuficientes cuidados preventivos por parte del equipo de salud.
Además de los factores predisponentes o de riesgos anteriormente señalados, se deben valorar los siguientes cambios en el estado general de las personas, de su entorno o en el tratamiento, por ejemplo: (10
Isquemia de cualquier origen.
Intervención quirúrgica prolongada (más de 10 horas).
Trastornos hemodinámicos.
Pruebas diagnósticas o terapéuticas que supongan reposo en cama de más de 24 horas.
Cambio de cuidador habitual.
Observar con regularidad:
La piel y zonas de prominencias óseas (sacro, caderas, tobillos, codos, etc.).
Las zonas expuestas a la humedad (por incontinencia, transpiración, secreciones y otras).
La presencia de sequedad, excoriaciones, eritema, maceración, fragilidad, temperatura e induración.
Tener en cuenta que los pacientes con piel oscura pueden presentar tonos rojos, azules o morados.
Determinar el grado del riesgo
Una de las principales herramientas que se puede utilizar en la práctica clínica para determinar el riesgo de UPP en los pacientes, son las escalas valorativas que evalúan el grado del riesgo que el paciente tiene en un momento determinado.
En la actualidad existen diferentes escalas valorativas para el riesgo, correctamente validadas. Dentro de ellas, se encuentra la escala de riesgo de úlceras por presión Norton, que fue diseñada por la enfermera Norton en 1962, para evaluar a pacientes geriátricos.11,12 Posteriormente, en 1997, la escala Norton fue modificada por el Instituto Nacional de la Salud en Madrid,13 en ella se añadió una definición operativa para cada uno de los términos de cada parámetro, intentando así aumentar la fiabilidad interobservador.
Es pertinente resaltar que en 1998, se realizó la validez de criterio de la Escala de Norton modificada en comparación con otras seis escalas existentes, el estudio arrojó que la Escala de Norton modificada era válida como escala de medición de riesgo 100 % (sensibilidad y especificidad).14
Sin embargo, la escala por sí sola no contempla todos los aspectos que enfermería debe valorar, por lo que se recomienda, antes de su utilización, completar su valoración con los factores predisponentes o de riesgo anteriormente abordados.
Cada uno de los tópicos que la conforman (estado físico, mental, actividad, movilidad e incontinencia) posee una puntuación que oscila entre uno (altamente comprometido) y cuatro (sin compromiso). La sumatoria del total de puntuación alcanzada permitirá realizar la clasificación de mínimo o no riesgo (mayor de 14 puntos); riesgo medio (13-14 puntos); riesgo alto (10-12 puntos); riesgo muy alto (05-09 puntos).13
La escala valorativa para el riesgo puede no constituir un documento más dentro de la historia clínica, esta puede estar impresa en la estación de enfermería para guiar la valoración del riesgo, los resultados que emanen de su aplicación son los que se plasman en las observaciones de enfermería.
Reevaluar modificación del estado del paciente
Si el paciente no presenta riesgo de UPP, se debe reevaluar la modificación de su estado clínico o derivados de la intervención terapéutica (abordados anteriormente). La reevalua ción se realizará en cada turno, en aquellos pacientes vulnerables, lo que permitirá el monitoreo permanente del riesgo.
Si el paciente presenta riesgo de UPP (medio, alto o muy alto), se debe pasar al siguiente paso (diagnosticar).
Diagnosticar
Si el paciente presenta el riesgo, se debe reflejar en la observación el siguiente diagnóstico de enfermería (DE).
DE: Riesgo de úlcera por presión. Definición: Vulnerable a una lesión localizada de la piel y/o capas inferiores del tejido epitelial, generalmente sobre una prominencia ósea, como resultado de la presión o de la presión combinada con cizallamiento.15
Entre los factores relacionados se encuentran:
Efectos de factores mecánicos (fuerza de presión, fricción, cizallamiento, sujeciones).
Deterioro de la inmovilidad.
Inmovilidad prolongada.
Es pertinente destacar este diagnóstico de enfermería, aparece con el código de registro [00249] que se encuentra dentro de la Taxonomía II de la NANDA, en el Dominio 11: Protección/ Seguridad, Clase 2: Lesión física.15
Planificar / ejecutar medidas e intervenciones preventivas
Las intervenciones de enfermería para la prevención de las UPP, en el paciente hospitalizado, están enfocadas hacia los factores de riesgos identificados en la valoración. Las acciones que las conforman están encaminadas a la prevención de la úlcera, la promoción de la salud y el fomento de la calidad de vida del paciente.
La intervención de elección para prevenir este evento adverso es la NIC [3540]: Prevención de úlceras por presión. Agrupada en el Campo: 2 Fisiológico: Complejo, Clase: L Control de la piel/heridas.(16 )
El personal de enfermería debe seleccionar de las acciones que se listan, las que se adecuen a la situación existente, tanto del propio paciente como del entorno, para conformar el plan de cuidados individualizado, que se planificará y ejecutará para la prevención de las UPP en el paciente hospitalizado.
Intervención: NIC [3540]: Prevención de úlceras por presión.
Definición: Prevención de la formación de úlceras por presión en un individuo con alto riesgo de desarrollarlas.16
Actividades (acciones de enfermería): (16
Utilizar la herramienta de valoración de riesgo establecida para valorar los factores de riesgo del individuo.
Documentar cualquier episodio anterior de formación de úlceras por presión.
Documentar el peso y los cambios de peso.
Registrar el estado de la piel durante el ingreso y luego a diario.
Vigilar estrechamente cualquier zona enrojecida.
Eliminar la humedad excesiva en la piel causada por la transpiración, el drenaje de heridas y la incontinencia fecal o urinaria.
Propiciar los cambios posturales frecuentemente, cada 1-2 horas o según corresponda.
Realizar las vuelta en el lecho con cuidado (p. ej., evitar el cizallamiento) para evitar lesiones en una piel frágil.
Poner el programa de cambios posturales en el plan de cuidados para su cumplimiento.
Inspeccionar la piel de las prominencias óseas y demás puntos de presión al cambiar de posición al menos una vez al día.
Evitar dar masajes en los puntos de presión enrojecidos.
Colocar al paciente en posición ayudándose con almohadas para elevar los puntos de presión encima del colchón.
Mantener la ropa de cama limpia, seca y sin arrugas.
Al tender la cama, realizar pliegues a la sábana cubre paciente, para evitar presión en los dedos de los pies.
Utilizar camas y colchones especiales, según corresponda.
Evitar mecanismos de tipo flotador para la zona sacra.
Humedecer la piel seca que se encuentre intacta.
Realizar limpieza y cuidados locales de la piel: limpiar, secar y lubricar con cremas hidratantes.
Evitar el agua caliente y utilizar un jabón suave para el baño diario.
Realizar secado meticuloso sin fricción, incidiendo especialmente en las zonas de pliegues.
Vigilar las fuentes de presión y de fricción.
Aplicar protectores para los codos y los talones, según corresponda.
Proporcionar con frecuencia pequeños cambios de la carga corporal.
Proporcionar un trapecio para ayudar al paciente a desplazar el peso con frecuencia.
Controlar la movilidad y la actividad del paciente.
Realizar una valoración nutricional al paciente.
Asegurar una nutrición adecuada, especialmente rica en proteínas, vitaminas B y C, hierro y calorías por medio de suplementos, si es preciso.
Ayudar al paciente a mantener un peso saludable.
Solicitar a los miembros de la familia/cuidador primario, su colaboración en la prevención de UPP. (*)
Enseñar a los miembros de la familia/cuidador primario a vigilar si hay signos de solución de continuidad de la piel, según corresponda.(*)
Entrenar a los miembros de la familia/cuidador primario de pacientes con riesgo permanente de úlcera por presión, las medidas e intervenciones preventivas que se deben implementar como parte del plan de cuidados en el contexto extrahospitalario.(*)
(*) Actividades de enfermería incorporadas por los autores del protocolo.
Los autores desean esclarecer, que para la prevención de este evento adverso, los profesionales de enfermería (como complemento), pueden consultar las siguientes intervenciones: NIC [3584]: Cuidados de la piel: tratamiento tópico; NIC [0740]: Cuidados del paciente encamado;16) NIC [3500]: Manejo de presiones.16
Evaluar presencia de UPP
Al finalizar cada turno, el personal de enfermería reflejará en la evolución del paciente con riesgo de UPP, las notas de resumen, donde se realizará una evaluación de las respuestas en relación con los resultados esperados en el paciente, los cambios o no de las características de la piel durante el turno, lo que permitirá poner en evidencia la efectividad de las intervenciones de enfermería planificadas y ejecutadas.
De no experimentar el paciente UPP, se continúa realizando las actividades a partir de la fase del diagnóstico de enfermería, como aparece en el diagrama de flujo para la prevención de UPP del paciente en el contexto hospitalario.
Si el paciente experimentó UPP, aplicar el protocolo asistencial para pacientes con úlceras por presión y el procedimiento establecido para el registro y notificación de las úlceras por presión en el paciente hospitalizado.
Los argumentos planteados en cada momento o pasos del diagrama de flujo propuesto, como resultado del estudio, son coincidentes con lo reflejado por otros autores consultados.1,2,3,10,13,17,18
En este sentido, Jinete Acendra y otros2 plantearon que los criterios de cumplimiento en la prevención de UPP más empleados fueron: ejecuta el plan de cuidados, utiliza los elementos disponibles en la prevención (54,53 %) y registra factores de riesgo (53,60 %), aspectos que le brinda gran relevancia a la propuesta del presente estudio.
Por su parte Schuurman y otros17) establecieron que las medidas de prevención efectiva reducen la intensidad y duración de la presión, y las fuerzas de cizallamiento que favorecen la presencia del evento. Estos aspectos son coincidentes con los abordados en la presente propuesta en los siguientes pasos: valorar los factores de riesgo y planificar / ejecutar medidas e intervenciones preventivas.
El Ministerio de Salud y de Protección Social en Colombia18 indicó que las prácticas más eficientes para evitar la presencia de UPP van dirigidas a la prevención. El abordaje de la prevención en la aparición de UPP en pacientes hospitalizados por parte del equipo interdisciplinario ha demostrado ser efectivo en referencia a los planes de cuidados estandarizados o individualizados. La identificación temprana del riesgo, educación al paciente y su familia, creación de un protocolo o monitoria de la adherencia al protocolo de manejo de pacientes de riesgo, al igual que la supervisión frecuente de los pacientes de mayor riesgo.
Además, en la guía técnica Buenas prácticas para la seguridad del paciente en la atención en salud,18 reflejaron: la identificación de personas en riesgo de desarrollar UPP y la valoración inicial por parte del equipo multidisciplinario, en la que se combina el juicio clínico y el uso de los instrumentos estandarizados (escala valorativa) que tiene alta confiabilidad entre calificadores y el porcentaje de predicciones correctas. Estos elementos son coincidentes con el estudio realizado, pues se encuentran de manera explícita en la propuesta realizada.
Evaluación y control del PA
Los investigadores del estudio y otros autores consultados, 18,20,21,22,23,24,25,26,27,,28,29,30,31,32) destacan que el empleo de indicadores para medir, comparar y mejorar la atención sanitaria está ampliamente extendido.
En este sentido, Tizón Bouza32 recomendó utilizar instrumentos e indicadores en el proceso de evaluación para mejorar la eficacia de los procedimientos empleados en los cuidados de las UPP. Es necesario establecer un programa de calidad con el objetivo de mejorar la atención prestada a los pacientes, facilitar un trabajo en equipo y permitir objetivar la práctica asistencial. Aspectos que coincide con los criterios de los investigadores y brinda relevancia a la propuesta del presente estudio.
Para la evaluación y control del PA, los indicadores fueron organizados mediante la clasificación propuesta por Donabedian, que responden a estructura, proceso y resultado, muy utilizada en los sistemas de salud.33,34,35,36) No obstante, se desea esclarecer que para la evaluación integral de este evento adverso, se deben incorporar otros indicadores que se derivan de su registro y notificación, reflejados en otro artículo de estos autores.
Indicadores de estructura
-Recursos humanos
-Recursos materiales
Porcentaje de disponibilidad del PA en las salas de hospitalización y departamentos asistenciales.
Porcentaje de disponibilidad de la escala valorativa según el PA para su utilización en las salas de hospitalización y departamentos asistenciales.
-Recursos Organizativos
Indicadores de proceso
Porcentaje de pacientes vulnerables a quienes se les realizó la valoración inicial del riesgo de úlceras por presión.
Porcentaje de pacientes con riesgo de úlcera por presión identificado en la historia clínica.
Porcentaje de historia clínica de pacientes con riesgo de úlcera por presión con planificación y ejecución de mediadas e intervenciones preventivas.
Indicadores de resultados
Porcentaje de pacientes encamados sin úlcera por presión.
Porcentaje de pacientes notificados con úlcera por presión.
Porcentaje de pacientes con úlcera por presión que presentaron complicaciones.
Porcentaje de pacientes que lograron cicatrizar la lesión.
En conclusión, la propuesta metodológica diseñada en seis momentos o pasos (diagrama de flujo) deviene en un referente de estructura y contenido, para la protocolización de la actuación de enfermería en la prevención de úlceras por presión en pacientes hospitalizados, los cuales deben ser atemperados a cada contexto. Los elementos propuestos se basaron en el consenso de expertos y en la mejor evidencia científica.
El PA que se diseñe con la metodología propuesta en este estudio, fomentará la visión del riesgo en la práctica clínica y se convertirá en una herramienta que ayude a la toma de decisiones clínicas del profesional de enfermería en la prevención y control del evento adverso, que normalice el quehacer profesional, al reducir la variabilidad de la práctica clínica y, al mismo tiempo, se convertirá en una fuente poderosa de información para el personal de nueva incorporación.