Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión On-line ISSN 1561-3038
Rev Cubana Med Gen Integr v.18 n.5 Ciudad de La Habana sep.-oct. 2002
Experiencia Médica
Desviaciones torsionales de los miembros inferiores en niños y adolescentes
Vladimir Calzadilla Moreira,1 Ibrilio Castillo García,1 Julián Blanco Estrada1 y Ernesto González Martínez1
Resumen
El tratamiento de los defectos torsionales de los miembros inferiores durante el desarrollo posnatal continúa siendo en la actualidad objeto de controversias y desacuerdos entre los cirujanos ortopédicos. Se presenta una revisión exhaustiva a la luz de la bibliografía más reciente sobre sus diferentes aspectos, tales como, la etiología, el diagnóstico, las alteraciones funcionales y los procederes terapéuticos utilizados, ya sean conservadores o quirúrgicos. Al margen de la tendencia a la corrección expontánea y lo usualmente poco incapacitantes de estos vicios de torsión, se evidencia la necesidad de un diagnóstico exacto de su localización, permitirá la aplicación de una terapéutica precoz realmente efectiva. Por su asociación con la patología torsional y los frecuentes errores diagnósticos, se describen además los elementos esenciales en el reconocimiento y tratamiento del metatarso varo congénito.
DeCS: EXTREMIDADES; DISTONIA MUSCULAR DEFORMANTE/congénito; NIÑO; ADOLESCENCIA.
Los trastornos rotacionales de los miembros obedecen a causas psicógenas, espásticas y torsionales.1 Las torsiones de los miembros inferiores se producen como parte de los cambios morfológicos para adaptarse a la marcha y la bipedestación, pero cuando exceden o no alcanzan los valores normales son verdaderas deformidades y provocan alteraciones funcionales pues limitan la concatenación de movimientos, alteran la morfología del pie y la rodilla, provocan disfunción patelofemoral,2 y aunque en la práctica clínica no se ha comprobado,3,4 producen hiperpresiones articulares que llevan a situaciones preartrósicas 5 o se asocian en teoría con artrosis.6
Desarrollo
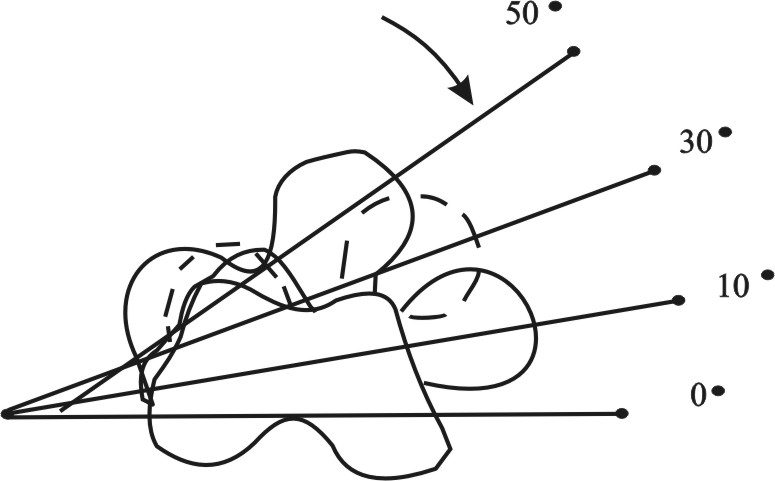
Se ha demostrado que a partir del 3er-4to mes de la gestación la extremidad inferior comienza a girar hacia adentro para colocarse en sentido anteroposterior, además se torsiona el cuello femoral hacia delante, hasta alcanzar al final de la gestación 25-50°, lo que disminuye progresivamente en los primeros años de la vida (fig. 1).
Al terminar el crecimiento quedan unos 15° de anteversión femoral (fig. 2), igualmente la tibia pierde rotación interna de aproximadamente un grado por año, de manera que el lactante tiene unos 5° de rotación externa, en la niñez 10° y aproximadamente 20° en adultos. Esto permite que durante el apoyo la cadera, merced a la anteversión, quede perpendicular a la marcha, mientras que la torsión externa de la tibia lleva al pie a quedar casi paralelo al sentido de la marcha.7,8
Fig. 1. Torsión progresiva hacia adelante del cuello femoral (anteversión), alcanzando al final de la gestación de 25 a 50o.

Fig. 2. Ángulo de anteversión femoral normal (15°) al terminar el crecimiento.
En la atención primaria son frecuentes las consultas por estas afecciones y no siempre es fácil su localización exacta. Lo disperso de la bibliografía, las múltiples variantes de tratamiento y lo controvertido de la decisión quirúrgica nos motivaron a una revisión de las tendencias actuales en su diagnóstico y tratamiento.
Etiología
Se han considerado diversos factores:
- Alineación fetal persistente: Los 2 tipos morfológicos normales del recién nacido (adducción o abducción de las caderas) deben desaparecer a las pocas semanas de vida.7
- Herencia: La anteversión y la rotación tibial interna tienen un carácter hereditario autosómico dominante.2,8
- Posturas viciosas mantenidas:
a) Durante el sueño2,9,10
- Decúbito prono con rotación interna de los pies: Puede provocar rotación interna de las caderas, torsión tibial interna, genu varo, pie equino y metatarso varo.
- Decúbito prono con rotación externa de los pies: Puede ocasionar rotación externa de las rodillas, pie valgo o equino.
- Decúbito prono con rotación neutra de los pies: Puede llevar al pie tarso equino.
- La posición en rana: Puede producir rotación externa de las caderas o rodillas, valgo o abducción de los pies.
b) Hábitos al sentarse en posición de sastre, sastre invertido u otros que pudieran alterar la evolución normal.5,11,12
4. Desequilibrio muscular por hipotonía o hipertonía, espasticidad, parálisis, traumas, rigideces o fibrosis musculares.13
5. Laxitud de las cápsulas, tejidos, aponeurosis y tendones, producidos por diferentes entidades.8
6. Afecciones metabólicas que alteran la resistencia o la adaptación del tejido óseo.14
7. Alteraciones de las epífisis producidas por patologías que afectan su desarrollo normal.7
Tipos
Las torsiones se presentan en un extremo óseo o en ambos, y pueden ser internos o externas, en el mismo sentido (aditivas), o en sentido inverso (compensadoras). En el fémur proximal se describen la anteversión y la retroversión femoral; en el extremo distal suelen acompañarse de torsiones proximales de la tibia, y como ambas epífisis se encuentran unidas, se habla de torsión interna o externa de la rodilla. En el extremo distal de la tibia se aprecia torsión interna y externa.
Exploración de las variantes torsionales:3,9,12
a) Ángulo de progresión del pie (APP): Observando caminar al niño, se determina el ángulo entre el eje del pie y la línea de progresión en el piso, se expresa con signo negativo o positivo, y son anormales cifras mayores de + 20° para la torsión externa y de - 5° para la torsión interna (promedio de 10°).
b) Ángulo de rotación de las caderas (ARC): En decúbito prono con las rodillas en 90° y la pelvis nivelada, se permite la miembro explorado caer hacia afuera para la rotación interna, o adentro para la rotación externa, denota el ángulo entre la vertical y el eje tibial. Varía con la edad, en el lactante la rotación externa es máxima (± 90°), en la niñez disminuye y se equipara con la interna; al terminar el crecimiento el varón tiene usualmente mayor rotación externa, mientras que en la hembra se igualan o es un poco mayor la interna. La suma de ambas rotaciones es de 100°, aunque normalmente la rotación interna no excede de 70°. Se diagnostica como rotación mínima de 70 a 80°, moderada entre 80 y 85° y más de 85 se considera con marcada rotación interna.
c) Ángulo muslo pie (AMP): En decúbito prono con flexión de 90° de la rodilla y el tobillo. Se establece que el ángulo entre los ejes del muslo y el pie normalmente es de 10 a 30°; si es menor, hay rotación interna de la tibia, y si es mayor, hay rotación externa. Para un diagnóstico correcto es necesario tener en cuenta la edad del niño, explorar cada miembro repetidas veces y conformar el perfil torsional para su análisis posterior.
Diagnóstico y tratamiento
Anteversión femoral
Es el defecto torsional más frecuente14, el eje del cuello femoral gira exageradamente hacia delante con relación al eje transcondíleo del fémur. Su mayor expresión clínica ocurre entre los 4 y 8 años7 con tendencia a la corrección espontánea alrededor de los 7 años,10 y puede compensarse por una torsión tibial externa, o un cambio en la inclinación del acetábulo y agravarse por una rotación tibial interna.5,11,15
Es generalmente bilateral, afecta más el sexo femenino (2:1), suelen dormir boca abajo con las caderas flexionadas y los pies en rotación interna, al deambular a veces los pies giran hacia adentro 90°, tienen caídas frecuentes, se sientan en posición de sastre invertido y la rotación externa de las caderas disminuye. El APP es mayor de -5° y el ARC interno de más de 70°. Desde el punto de vista radiográfico tradicionalmente se emplea la técnica de Rippstein o el método de Dunlop y Shander.2,16 La tomografía (TAC) aporta los datos de mayor exactitud, siendo de elección en el preoperatorio,17,18 mientras que la ecografía (US) permite constatar la evolución del tratamiento, empleándose generalmente el método de Elke por su sencillez.19,20
El tratamiento conservador incluye el fisioterapéutico (inicial y obligado para corregir los desequilibrios y retracciones),4 el postural (evitando posiciones viciosas durante el sueño o al sentarse), y por último, una variada gama de ortesis como son la férula de Hoffman, la férula de Miralles, la férula de Inmoyba, la férula CRS y la férula de Dennis Browne.2,5 Staheli3 señala que las cuñas en el calzado son ineficaces.
En cuanto al tratamiento quirúrgico (osteotomía desrotadora femoral), existen criterios controvertidos. El candidato potencial es aquel niño con alteraciones funcionales que no evoluciona satisfactoriamente.15,21 Somerville7 lo indica después de los 8 años con anteversión mayor de 45° y abolición de la rotación externa. Para Staheli,3 solo si hay incapacidad funcional y estática importante, tomando muy en cuenta la edad y otras anomalías asociadas; a veces es necesario realizar una osteotomía desrotadora de la tibia si es notable la torsión externa secundaria.
Retroversión femoral
Se produce cuando el ángulo de retroversión es superior al que corresponde con la edad. Duermen boca arriba con los pies en rotación externa, al deambular recuerdan la marcha de Charlot,22 y se sientan en posición de sastre. El APP es mayor de + 20° con un ARC externo aumentado,4 los estudios radiográficos, la TAC y el US tienen características similares a la anteversión.
El tratamiento no quirúrgico para algunos es poco eficaz,15,22 solo tiene importancia dentro de él las ortesis.2 El criterio quirúrgico también es de excepcional indicación en niños mayores de 8 años con abolición de la rotación interna.23 En Cuba, para ambos casos, se utiliza el tratamiento conservador en espera de la corrección espontánea que habitualmente se produce, y se examina el niño cada 6 meses. La férula de Dennis Browne en ocasiones es ineficaz, y además puede producir deformidades en los pies. No son necesarios estudios imagenológicos a menos que haya inestabilidad de las caderas.23
Torsión interna de la rodilla
Suele acompañar a la anteversión, el genus varo y a la torsión tibial interna.2,24 Al deambular, las rodillas contactan una con otra e imposibilitan la carrera, al estar las rótulas dirigidas hacia adentro. Cuando se acompaña de anteversión y torsión tibial externa, se produce la triple deformidad de Judet, en la que la tuberosidad tibial está desplazada hacia afuera junto al ligamento rotuliano y la rótula hacia adentro, lo que aumenta el ángulo Q con hiperpresión del compartimiento externo.6,13,25
Las ortesis son de difícil indicación por ser torsiones de signo contrario, por lo que adquiere un papel preponderante la cirugía (osteotomía supratuberositaria desrotadora de la tibia) cuando no se corrige antes del final del desarrollo y hay trastornos funcionales, para normalizar así el aparato extensor.6,25
Torsión externa de la rodilla
La alteración funcional depende del estado torsional del cuello femoral y la pierna. Cuando hay anteversión es compensadora y no es grave el trastorno,23 pero si se asocia a torsión tibial externa, la marcha será en rotación externa marcada.
Ambas torsiones de la rodilla tienen una medición clínica difícil ya que los elementos diagnósticos no son evidentes.6 Al flexionarse las rodillas en bipedestación y con los pies en el plano sagital, puede comprobarse que estas se aproximan si la torsión es interna o se separan si es externa.16,22 La TAC es muy exacta y además de informar la torsión de las rodillas, documenta sobre el estado torsional del resto del miembro.17,18
Torsión tibial interna
El eje del pie no corresponde con el eje de la rodilla, su grado depende de la edad y es variable de una persona a otra. Durante los 2 primeros años de vida es común en un grado mínimo, lo que debe invertirse normalmente con el crecimiento. De persistir tiene tendencia a la corrección entre los 7 y 8 años.14 Deambulan con los pies hacia adentro, propiciando el valgo del calcáneo y prominencia del escafoides.26 Se asocia con anteversión femoral, torsión interna de la rodilla y metatarso varo.12,27 El APF es de más de -5° y el AMP será menor de 10°.
Torsión tibial externa
Casi todos los niños y adultos caminan con ligera rotación externa, y en los casos exagerados se constatan los pies talus. Suelen dormir boca abajo con los pies hacia fuera, deambulan recordando la marcha de Charlot,2 con falta de estabilidad y caídas frecuentes.
El AFP es mayor de +20° y el AMP mayor de 30°. Tachjian28 plantea que la medición de ambas torsiones es mejor hacerla con el niño sentado en el borde de la mesa, con las rodillas en 90°, midiendo el ángulo entre la espina de la tibia y el segundo rayo. Los estudios radiográficos aportan mayor exactitud en adolescentes y adultos, mediante los métodos de Nachlos o el de Hulter y Scott, también se emplean la TAC y el US.
Para la torsión tibial interna se indica tratamiento en los casos exagerados, después de los 2 años sin corrección espontánea y con antecedentes familiares, utilizando ortesis en los casos rebeldes: fémura de Dennis Browne (nocturna, a partir de los 18 meses, con rotación externa de 30-35°, y si es unilateral en el lado sano se coloca solo en 10°; cintas elásticas (twister) (con orejuela externa en niños mayores de 2 años y hasta los 10); férula de Sabel; férula de Saint Germain; férula de Clubax; férula de Inmoyba y la CRS.2
Igualmente, se empleará un calzado adecuado para evitar acciones no deseadas en el pie y se revalorará al niño cada 3 meses hasta que el AMP muestre una rotación externa normal. El enyesado no se justifica,3 y el proceder quirúrgico (osteotomía derotadora supramaleolar), coloca el eje del tobillo en 15° de rotación externa en niños mayores de 8 años con incapacidad funcional.12,26
Para la rotación externa hay similares pautas de tratamiento. Tachdjian28 refiere que no se corrige espontáneamente, e indica tratamiento precoz, sobre todo si es mayor de 25°, empleando la férula de Fillauer o de Dennis Browne, colocando el pie en posición neutra. El proceder quirúrgico solo está indicado en niños mayores de 10-12 años.
En nuestro país se utilizan las férulas de Dennis Browne y los twister con las correcciones correspondientes en cada caso. Es importante también saber si los padres o hermanos padecieron esta deformidad de forma persistente, lo que alejaría la posibilidad de una corrección espontánea. El proceder cruento es poco usual.
Aunque no constituye un vicio torsional, por su frecuente asociación y confusiones diagnósticas, describiremos las peculiaridades del metatarso aducto o varo congénito. Se plantea que los 2 términos son innecesarios y se asume solo el de varo.29 El antepié se coloca en varo con relación al retropié, provocando una marcha con desviación interna de los dedos; el borde externo del pie es convexo y puede encontrarse un pliegue transverso en su borde interno, y no hay explicación para esta deformidad.30,31 Puede ser móvil (corrección pasiva) o fija (menos frecuente), desaparecer en las primeras semanas de vida (flexible) o persistir y requerir tratamiento (rígido).
Habitualmente se corrige espontáneamente, y el 10 % es progresiva y rígida. Se asocia con anteversión femoral, torsión tibial interna, pie zambo, displasia de cadera o del acetábulo, y provoca que el galeno poco experimentado no logre un diagnóstico preciso.32
De acuerdo con la posibilidad de abducir el antepié, el metatarso varo se clasifica en leve, moderado o grave.33
El tratamiento para estas cosas es esencialmente conservador, llevando el pie en posición contraria varia veces al día, así como la corrección postural durante el sueño. En los casos moderados y severos es mejor la distensión sucesiva con bota de yeso bien moldeada a partir de los 3 meses, que se cambia periódicamente durante 6-12 semanas, seguido de un calzado de Norma Invertido o recta por 1-2 años. De asociarse a defectos torsionales se utilizarán los métodos descritos para estos casos.1,29,30
Para el proceder quirúrgico existen múltiples técnicas sobre partes blandas y hueso, en deformidades severas, persistentes, dolorosas y antiestéticas o que dificulten el uso del calzado.32-34 La clínica Campbell32 recomienda en niños entre 2 y 4 años, una capsulotomía tarsometatarsiana, y en niños de 4 o más años osteotomía en cúpula múltiple u osteotomía doble, medial en la cuña y lateral en el cuboides, seguida de un enyesado y del cambio del calzado previo y apropiado.1 En nuestro medio se siguen similares pautas de tratamiento.
En resumen, la terapéutica de estas deformidades estará condicionada por la gravedad de la lesión y la edad, y es importante conocer los mecanismos torsionales, su localización exacta y la tendencia a la corrección espontánea de no existir un antecedente hereditario persistente, lo que evitará iatrogenias o ineficacias terapéuticas.
Summary
The treatment of the torsional defects of the lower limbs during postnatal development is still at present the object of controversies and disagreements among the orthopedic surgeons. An exhaustive review to the light of the latest bibliography on its differents aspects, such as ethiology, diagnosis, functional alterations and conservative or surgical therapeutic procedures used, is made. In the margin of the trend towards spontaneous correction and the rare disabilitating character of these vices of torsion, it is evidenced the need of an accurate diagnosis of its localization, which will allow the application of a really effective early therapy. Due to its association with torsional pathology and the frequent diagnostic errors, the essential elements to recognize and treat congenital metatarsus varus are described .
Subject headings: EXTREMITIES; DYSTONIA MUSCULORUM DEFORMANS/congenital; CHILD; ADOLESCENCE.
Referencias bibliográficas
- Kite JH. Errors and complications in treating foot condition in children. Clin Orthop 1967;53:31.
- Morote Jurado JL. Desviaciones torsionales de los miembros inferiores. Rev Mapfre Med 1998;8(3):73-80.
- Staheli LT. Deformidades torsionales. Clin Ped Norte Am 1977;24(4):801-13.
- Staheli LT, Lippert F, Denutter P. Femoral anterversion and physical performance in adolescent and adult life. Clin Orthop 1977;129:213-6.
- Cahuzac JPH. Vices de torsion des membres inferieurs. Conference dénseigment de SOFCOT 1989;35-45.
- Turner MS, Smilie IS, The effect of tibial torsion on the pathology of the knee. J Bone Joint Surg Am 1981;63B(3):396-8.
- Somerville EW. Persistent foetal alignment of the hip. J Bone Joint Surg Am 1957;39B:106.
- Engel GM, Staheli LT. Natural history of torsion and other factors influencing goit in childhood. Clin Orthop 1974;99(2):12-7.
- Harris NH. A method of measurement of anteversion and its application. J Bone Joint Surg Am 1965;47B:188.
- Kling TF, Hensiger RN. Angular and torsional deformities of the lower limb in children. Clin Orthop 1983;176:136.
- Svenningsen S, Apalset K, Terjesen T, Anda S. Progression of femoral anteversion. A prospective study of toeing in children Acta Orthop Scand 1989;60(2):170-3.
- Baillon JM, Rooze M, De Ferrare E. Estude de la torsión tibiale chez la danseuse. Acta Orthop Belg 1983;49(3):117-23.
- Morelan MS. Morphological effects of torsion applied to growing bone. J Bone Joint Surg Am 1980;62B(1):230-7.
- Khermosh O, Lior G, Weissman SD. Tibial torsion in children. Clin Orthop 1971;79:25.
- Bedovelle JM. Antetorsion des cals femoraux. Rev Chir Orthop 1982;68(3):5-13.
- Ruby L, Mital M, O´Connor J, Patel J. Anterversion of the femoral Neeck. J Bone Joint Surg Am 1979;61A:46-51.
- Murphy SB, Simon SR, Kefeuski PK, Wilkinson RH, Griscom T. Femoral anteversion. J Bone Joint Surg Am 1987;69A(8):1117-69.
- Weiner D. Computed tomography in the measurement of femoral ankle version. Clin Orthop 1978;1:299-306.
- Elke R. Die sonographische messung der Schenfelhals antetorsion, Zeitscherift Ortop ihre Grenzgebiete Heft 2 Band 1991;129(3):156-63.
- Kohler R, Fournet-Fayard J. Techique et interêt l´echographie dans le mesure de l´antetorsion femorale. Chir Pediatr 1986;27(2):79-83.
- Sveningsen S, Terjesent T, Apalser K. Osteotomy for femoral anteversion: a prospective 9 years study of 52 children. Acta Orthop Scand 1990;61(4):360-3.
- Fabry G, Mac Ewen D, Shands AR. Torsion of the femur. A follow up study in normal and abnormal conditions. J Bone Joint Surg Am 1973;55A:1726-38.
- Gelberman RH, Cohen MS, Sesai SS. Femoral anterversion. A clinical assessment of idiopathic infoing goit in children. J Bone Joint Surg Am 1987;69B(1):75-9.
- Kumar SJ, Mac Ewen D. Torsional abnormalities in children´s lower extremities. Orthop Clin North Am 1982;13:629-39.
- Judet J, Judet H. Triple deformations clinique et traitement. Acta Orthop Belg 1977;43(2):550-1.
- Katz K, Naor N, Merlop P, Wielunsky E. Rotational deformities of the tibia and foot in preterm infants. J Pediatr Orthop 1990;10(2):483-85.
- Kite JH. Tibial torsion. J Bone Joint Surg Am 1954;36A(1):511.
- Tachjian MO. Ortopedia Pediátrica. Nueva York: Interamericana; 1994:13-6.
- Kite JH. Congenital metatarsus varus. Report of 300 casos. J Bone Joint Surg Am 1950;32A:500-6.
- Ponsetti IV, Becker JR. Congenital metatarsus adductus. Results of treatment. J Bone Joint Surg Am 1966;48A:702.
- Porter RW. An anomalous calf flexor muscle in children with congenital talipes. Clin Anat 1996;9(1):25-7.
- James HB. Malformaciones congénitas de la extremidad inferior. Metatarso aducto congénito. En: Canale ST. Cirugía ortopédica de Campbell. t2. 9. ed. Madrid: Harcourt Brace:1998 p.933-37.
- Bleck EE. Metatarsus adductus. Classification and relationship to outcomes of treatment. J Pediatr Orthop 1983;3(1):2.
Pisani Gt. Tratate di chirugia del piede. Torino: Ed Minerva Médica; 1993:333.
Recibido: 25 de enero de 2002. Aprobado: 24 de abril de 2002.
Dr. Vladimir Calzadilla Moreira. Hospital Militar Central "Dr. Luis Díaz Soto". Ave Monumental y Carretera del Asilo, municipio Habana del Este, Ciudad de La Habana, Cuba.