Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión impresa ISSN 0864-2125
Rev Cubana Med Gen Integr vol.28 no.4 Ciudad de La Habana oct.-dic. 2012
TRABAJO ORIGINAL
Vías de administración de los corticosteroides en pacientes con crisis moderada de asma
Ways of administration of corticosteroids in moderate asthma crisis
Dr. Carlos Dotres Martínez,I Dra. Vanessa Pérez Cárcamo,I Dra. Marlene Álvarez Carmenate,II Dr. Rafael Antonio Broche Morera,I Dra. Maria Elena Zardiñas ArceII
I Hospital Pediátrico Docente "Juan Manuel Márquez". La Habana, Cuba.
II Hospital Docente Pediátrico del Cerro. La Habana, Cuba.
RESUMEN
Objetivos: identificar las diferencias entre la administración de corticosteroides sistémicos parenterales y orales en el tratamiento de la crisis moderada de asma bronquial y el costo de su aplicación.
Métodos: estudio descriptivo, prospectivo y aplicado, realizado en 105 pacientes asmáticos que acudieron al hospital pediátrico "Juan Manuel Márquez", entre el 1 de septiembre de 2009 y el 31 de mayo de 2011. Se organizaron tres grupos: grupo A, se administró hidrocortisona vía intramuscular; grupo B, metilprednisolona intramuscular y grupo C, prednisona oral. La selección y ubicación de los pacientes en los grupos fue al azar.
Resultados: la duración de la crisis según vía de administración del corticosteroide fue de 1 a 3 días en 26 (74,3 %) pacientes del grupo A, 24 (68,6 %) asmáticos en el grupo B y 32 (91,4 %) enfermos en el grupo C. La evolución de la crisis, con respecto a los días de dificultad respiratoria y la duración de la tos nocturna, tuvieron un comportamiento similar en los tres grupos. El costo del corticosteroide sistémico en el grupo A fue 13 veces superior al del grupo C y en el grupo B, fue 35 veces más que el del grupo C.
Conclusiones: los corticoesteroides orales e intramusculares tienen la misma respuesta con respecto a la mejoría de los síntomas en pacientes con crisis moderada de asma bronquial. El uso del fármaco por vía oral conlleva un ahorro sustancial para el país y evita los efectos indeseables de la vía intramuscular.
Palabras clave: crisis moderada de asma, corticosteroides sistémicos orales y parenterales.
ABSTRACT
Objective: to determine the differences between the parenteral and the oral administration of systemic corticosteroids in moderate asthma crisis and the cost.
Method: prospective and descriptive study performed in 105 patients, who presented with a moderate asthma crisis at "Juan Manuel Marquez" pediatric hospital from September 1, 2009 through May 31st, 2011. The patients were randomly selected and assigned to one of the following groups: Group A was given hydrocortisone intramuscularly, group B was administered methylprednisolone intramuscularly, and group C was given prednisone orally.
Results: the duration of crisis according to the route of administration of corticosteroids was 1 to 3 days in 26 (74.3 %) patients in group A, in 24 (68.6 %) of group B, and in 32 (91.4 %) in group C. The duration of the crisis in terms of the number of days with breathing difficulties and night cough behaved similarly in the three groups. The cost of systemic corticosteroids based on the route of administration was 13 times higher in group A and 35 times higher in group B than in group C.
Conclusions: the corticosteroids administered either orally or intramuscularly have the same effects in relation to the improvement of symptoms in patients with moderate asthma crisis. The use of the oral medication means a substantial saving for the country, and at the same time, it avoids the undesired effects of the parenteral route.
Key Words: moderate asthma crisis, oral and parenteral systemic corticosteroids.
INTRODUCCIÓN
El asma continúa siendo la enfermedad crónica más frecuente en la niñez y representa una alta morbilidad que conlleva frecuentes ausencias a la escuela, visitas a urgencias, a centros de atención aguda u hospitalizaciones, y el consecuente problema para los padres por las ausencias al trabajo, cuidados al hijo de una manera más personalizada y los gastos económicos que representa.1 Las agudizaciones o crisis contribuyen al aumento de consumo de recursos, además de limitar la calidad de vida del paciente.2
El asma, en especial en la edad pediátrica, es probablemente un síndrome en el sentido clásico del término.3 Es decir, un trastorno caracterizado por síntomas y signos similares, pero de etiología no bien especificada. Por ello es muy difícil enunciar una definición exacta de esta enfermedad. Desde un punto de vista práctico, la definición más operativa puede ser la del III Consenso Internacional Pediátrico que define el asma como la existencia de "sibilancias recurrentes y/o tos persistente en una situación en la que el asma es probable y se han descartado otras enfermedades menos frecuentes".3,4 A partir de los 6-7 años se pueden aplicar las definiciones de los consensos generales, que la definen como una enfermedad inflamatoria crónica de las vías respiratorias, en cuya patogenia intervienen diversas células y mediadores de la inflamación, condicionada en parte por factores genéticos y que cursa con hiperrespuesta bronquial y una obstrucción variable al flujo aéreo, total o parcialmente reversible, ya sea por la acción medicamentosa o espontáneamente.5
La crisis asmática se asocia con una tasa de morbilidad y mortalidad significativa, por lo que impone una tremenda carga social mundial, de ahí que representa el 70 % del costo total generado por asma.6 La crisis asmática se clasifica como leve, moderada o grave según índices clínicos que incluyen, valoración de sibilancias, ventilación pulmonar, frecuencia cardiaca y respiratoria y el empleo de la musculatura accesoria, nivel de conciencia y coloración cutánea, así como la saturación de oxígeno.
El abordaje terapéutico de la exacerbación depende de su gravedad.7 Una política eficaz Y ahorrativa, exigiría un mayor cumplimiento de las recomendaciones de las Guías de Buena Práctica Clínica, sobre el tratamiento de la crisis de asma en los servicios de urgencia, que basados en la gravedad de la misma, tiene como pilares fundamentales el mantenimiento de una saturación de oxígeno adecuada mediante la oxigenoterapia, la disminución de la obstrucción de la vía aérea a través del uso de dosis repetidas de broncodilatadores (agonistas beta de acción rápida y anticolinérgicos) y, finalmente, el control de la inflamación de la vía aérea y la prevención de las recaídas mediante la administración de corticoesteroides sistémicos.8
En Cuba, según el Anuario Estadístico de 2009, dentro de los egresos por enfermedades del sistema respiratorio, la crisis asmática ocupa el segundo lugar, después de la influenza y neumonía.9
Los resultados indican que la utilización de corticoides por vía oral o parenteral en el tratamiento de la crisis moderada de asma, reduce las hospitalizaciones y mejora la función pulmonar, sin embargo, estos efectos son lentos, independientemente de la vía de su administración (requieren entre 6 a 12 h para manifestarse debido a que dependen de complejos mecanismos celulares). Por otro lado, para una cuestión tan importante como la dosis, tipo de corticoesteroide y su vía de administración en la crisis, es sorprendente que las recomendaciones de los actuales protocolos y guías, se basen en un número limitado de ensayos, con pequeños tamaños de muestras.7,10,11
En Cuba, el asma bronquial es considerada un problema de salud pero por el momento no disponemos de estudios dirigidos a profundizar en el costo ocasionado por la agudización asmática. En el país es importante y susceptible de ahorro el hecho de evitar la medicación parenteral en pacientes con crisis moderadas de asma, que no presenten intolerancias o contraindicaciones para el uso de vía oral, lo que evita los efectos indeseables de la vía intramuscular y reduce los costos directos por medicamentos, de ahí que nos propusimos identificar las diferencias entre la administración de corticosteroides sistémicos parenterales y orales en el tratamiento de la crisis moderada de asma bronquial y el costo de su aplicación.
MÉTODOS
Se realizó un estudio descriptivo, prospectivo y aplicado en 105 pacientes asmáticos seleccionados de un total de 160, que acudieron al servicio de urgencias del Hospital Pediátrico "Juan Manuel Márquez", por crisis moderada de asma, en el período comprendido entre el 1 de septiembre de 2009 al 31 de mayo de 2011 y que cumplieron con los siguientes criterios de inclusión.
Criterios de inclusión:
- Tener una edad hasta 19 años, 11 meses y 29 días.
- Tener un diagnostico previo de asma.
- Acudir al cuerpo de guardia con crisis moderada de asma.
- Ser atendidos por los autores del presente trabajo en el cuerpo de guardia.
- Expresar la disposición a participar en la investigación, ya sea directamente del paciente o a través del familiar o persona acompañante.
Criterios de exclusión:
- Tener vómitos en el momento de ser atendido.
- Referir intolerancias a los corticoesteroides sistémicos.
- Falta de voluntad o incapacidad de deglución.
- Ausencia a la cita programada por los autores.
- Haber utilizado en la crisis actual corticosteroides sistémicos previamente
- Tener antecedentes personales de diabetes mellitus, tuberculosis, displasia broncopulmonar, fibrosis quística, enfermedad renal o hepática, cardiopatía congénita, herpes zóster, varicela, infecciones por hongos, pacientes inmunodeprimidos e hipersensibilidad a cualquier componente de la prednisona, hidrocortisona y metilprednisolona.
De acuerdo con el orden de llegada del paciente al cuerpo de guardia, se ubicó en uno de los siguientes grupos:
Grupo A: se administró hidrocortisona intramuscular (IM) en dosis de 10 mg/kg/dosis.
Grupo B: se administró metilprednisolona IM en dosis de 1 mg/kg/dosis.
Grupo C: se administró prednisona oral en dosis de 1 mg/kg/dosis.
La selección de dichos casos y su ubicación en alguno de los grupos se hizo al azar de la siguiente manera: el primer paciente se asignó a uno de los grupos, con la utilización de 3 sobres en blanco no identificados, y que contenían cada uno, las planillas del grupo de estudio correspondiente según corticoesteroide sistémico y vía de administración. El segundo paciente se asignó a uno de los dos grupos no seleccionados con anterioridad. El tercer paciente, al grupo no seleccionado con anterioridad. A partir del cuarto paciente la asignación repitió el orden de los grupos correspondientes a los tres primeros pasos anteriores, hasta completar 35 casos en cada grupo.
A todos los casos se les administró primeramente oxígeno durante 15-20 min, y posteriormente salbutamol inhalado a 0,15 mg/kg/dosis. Cuando fue necesario, este esquema se repitió cada 30 min hasta completar 3 dosis y si era imprescindible una cuarta aplicación del esquema, se esperó 60 min después de la última dosis.
Después de cada aplicación de salbutamol, se evaluó al paciente para clasificar la intensidad de la crisis según evolución y determinar la respuesta al tratamiento.
Para clasificar la escala de puntuación clínica de gravedad de la crisis se utilizó The Global iniciative for asthma (GINA),12 se trabajó además otras variables como criterio de ingreso o tratamiento ambulatorio según el protocolo del hospital, los días de duración de la crisis, la falta de aire y la tos, la utilización de medicación con ß2-agonista de rescate. Para el antecedente de "asma de riesgo vital" (ARV), nos apoyamos en la definición de ARV,13 así como en lo referido por el paciente y padres.
La clasificación del asma según severidad se hizo teniendo en cuenta los criterios de GINA, la clasificación según inducción, de acuerdo con los criterios de la Guía Practall,14 y la clasificación para el control, según El Control del Asma en Niño (CAN).15 A todos los pacientes se les llenó una planilla de recolección de la información (anexo).
Los casos de cada grupo que no se ingresaron, se trataron con corticoesteroides orales durante 3 a 5 días, y se citaron para complementar la planilla y evaluar la evolución de la crisis, a las 72 h y a los 6 días.
Para el procesamiento de la información, se creó una base de datos automatizada. Los datos primarios se procesaron con los programas informáticos STATISTICA 6.1, MedCalc 4.2, e InStat 3.1.
Los resultados de las variables cualitativas se expresaron en frecuencias absolutas y relativas. La asociación entre las variables cualitativas se materializó con la prueba homónima sustentada en la distribución ji al cuadrado (chi cuadrado), también denominada, ji-cuadrada de independencia o ji al cuadrado de asociación (c2). En todas las pruebas estadísticas inferenciales, se empleó el nivel de significación de a £ 0,05.
RESULTADOS
En la muestra seleccionada 47 (44,7 %) casos tenían entre 5 y 9 años seguido de los que tenían entre 1 y 4 años, 41 (39 %). Se encontraron en orden porcentual decreciente el grupo de 10 a 14, y el de 15 a 19 años. Predominó el sexo masculino, 72 (68,5 %) pacientes. Con respecto a la clasificación según gravedad de la enfermedad, 41 (39 %) eran persistente moderados, 38 (36,1 %) persistente ligero y 24 (22,8 %) intermitente ligero, solo 2 pacientes clasificaron como asma persistente severa. En cuanto a la clasificación del asma según su control, 42 (40 %) pacientes estaba controlado, 31 (29,5 %) parcialmente controlado y 32 (30,4 %) no controlado. Acudieron al cuerpo de guardia, por crisis moderada de asma, 29 (27,6 %) pacientes, que tenían tratamiento intercrisis con corticoesteroide inhalado, sin embargo, prevaleció la ausencia de tratamiento en cada uno de los tres grupos estudiados, los cuales fueron estadísticamente homogéneos al respecto: c2= 1,7 con 2 grados de libertad y p= 0,42 (no significativo).
En 53 (50,4 %) pacientes, el asma se desencadenó por infecciones respiratorias, la inducción por alérgenos en 15 (14,2 %) y la práctica de ejercicio en 6 (5,7 %). En relación con el antecedente de ARV, 10 (9,5 %) pacientes presentaron factores de riesgo para esta categoría clínica, los tres grupos se comportaron estadísticamente de forma homogénea: c2= 0,22 con dos grados de libertad y p= 0,89 (no significativo). De los pacientes con este antecedente, 7 (7,0 %) requirieron ingreso hospitalario, independientemente de la vía de administración del corticoesteroide sistémico administrado en la crisis. No se encontraron diferencias significativas en los tres grupos de casos: c2= 0,079 con n2 grados de libertad y p= 0,96 (no significativo).
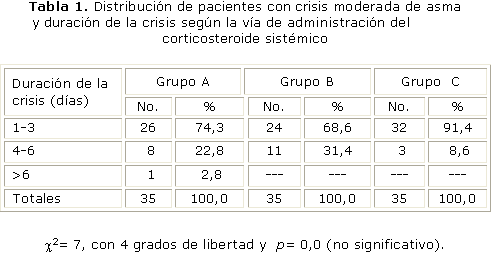
La duración de la crisis de asma según la vía de administración del corticoesteroide, fue de 1 a 3 días en 26 (74,3 %) pacientes del grupo A, 24 (68,6 %) del grupo B y 32 (91,4 %) del grupo C. Los grupos resultaron estadísticamente homogéneos (tabla 1).
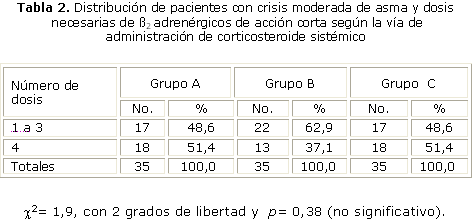
En relación con el número de dosis de ß2 adrenérgicos de acción corta, 22 (62,9 %) enfermos del grupo B necesitaron de 1-3 dosis, y 18 (51,4 %) del grupo A y C necesitaron hasta 4 dosis, diferencias no significativas estadísticamente (tabla 2).
En cuanto al ingreso hospitalario, 28 (80 %) pacientes del grupo A no necesitó ingreso y 30 (85,7 %) de los grupos B y C, respectivamente, tuvieron similar comportamiento. La diferencia en el número de pacientes en los grupos, no fue significativa (tabla 3).
La evolución de la crisis, con respecto a los días de dificultad respiratoria, fue de 1 a 3 días en 24 (68,6 %) pacientes del grupo A en 22 (62,9 %) del grupo B y en 30 (85,7 %) del grupo C (tabla 4).
La duración de la tos nocturna fue de 4 a 6 días en el 49 % del grupo A, 51 % del grupo B y 54 % del grupo C, resultados que estadísticamente fueron similares para los tres grupos: c2= 0,75, gL= 4, p= 0,94 (NS)*.
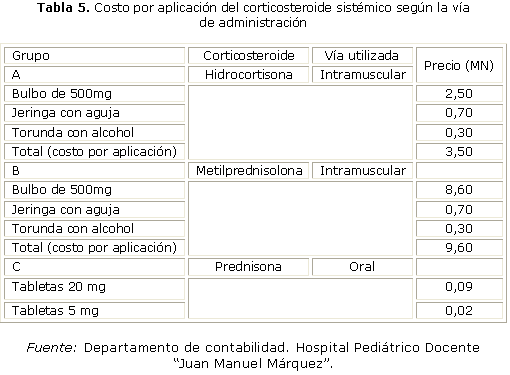
Con respecto a los costos por aplicación del corticosteroide sistémico según la vía de administración, en el grupo A fue 13 veces superior al del grupo C, mientras que el costo en el grupo B resultó 35 veces más que el del grupo C (tabla 5).
DISCUSIÓN
La edad predominante en la muestra seleccionada fue de 5 a 9 años. En Cuba, en el año 2007, la población de asmáticos menores de 15 años ascendió a 2 065 020 enfermos, sobresaliendo los grupos de edades de 5 a 9 años, datos con los que coincide nuestro estudio.6,16 En cuanto a la distribución por sexo, la relación numérica varón/hembra fue prácticamente de dos a uno. En la primera infancia y en la edad escolar, el asma es más frecuente en varones, y en esto coincidimos con la gran mayoría de los estudios revisados que encuentran una relación que oscila entre 1,2:1 y 1,5:1.17-20
El 39 % de los pacientes se ubicó en la categoría clínica de "asma persistente moderada" de la clasificación según gravedad de la enfermedad. Existe correlación entre el grado previo del asma y la gravedad de la crisis, de modo que fueron más frecuentes las crisis leves en los pacientes con asma intermitente o persistente leve; las crisis moderadas en los pacientes con asma persistente leve y moderada, y las crisis graves en los pacientes con asma persistente moderada y grave.21 No obstante, el 22,9 % de los pacientes que desarrollaron crisis moderadas estaban diagnosticados con asma intermitente.
En cuanto a la clasificación del asma según su control, solo el 40 % de los pacientes estaba controlado y casi las dos terceras partes de la muestra estaban parcialmente controlados y no controlados. A pesar del arsenal terapéutico disponible en la actualidad, se está muy lejos de conseguir el control en la mayoría de los casos. De los 753 niños asmáticos incluidos en el estudio Asthma Insights and Reality in Europe (AIRE),22 solo el 5,8 % cumplía el conjunto de criterios que definen el control satisfactorio según las recomendaciones de las guías internacionales, que señalan como principales factores de mal control la infrautilización de corticoesteroides inhalados, sobre todo en los estadios más graves de la enfermedad. A pesar del ingente esfuerzo en investigación, el control del asma sigue siendo igual o peor que hace 15 años, de ahí que repercute directamente en la tasa de exacerbaciones asmáticas y su gravedad.
El 27,6 % de los pacientes de este estudio que acudieron por crisis moderada de asma, tenían tratamiento intercrisis con corticoesteroides inhalados. En Europa a pesar de la difusión de múltiples guías de manejo y tratamiento del asma, solo el 33 % de los niños clasificados como con asma persistente leve y moderada y el 25,8 % de los del grupo con asma persistente grave reciben corticoides inhalados.21,22 Nuestros datos se aproximan a estos resultados.
La inducción por infecciones ocupó el primer lugar y alérgenos el segundo lugar. Según Bradley y otros, la infección viral es el principal desencadenante de crisis, predominan los rinovirus y virus sincitial respiratorio y sucede en el 80 % antes de los 5 años de edad.23 En esta investeigación la combinación de estos dos factores detonantes (infecciones-alergenos), fue referida por el 10,5 % de los pacientes, con una similar tasa de hospitalización.
En relación con el antecedente de ARV, un bajo porcentaje tuvo factores de riesgo para esta categoría clínica aunque la mayoría de ellos fueron hospitalizados independientemente de la vía de administración del corticoesteroide sistémico y aunque ninguno presentó riesgo vital durante la crisis actual, sí tuvieron "factores" como una respuesta incompleta al tratamiento, o a que existiera larga distancia de su domicilio a un centro de atención médica, entre otros. En un estudio de pacientes con asma que habían sobrevivido, tras ventilación mecánica, a un episodio de ARV, se aprecia que el 60 % volvió a ingresar por lo menos en una ocasión y que el
22 % falleció como consecuencia de un nuevo ataque de ARV.24
Independientemente de la vía de administración del corticoesteroide sístémico, la duración de la crisis en más de las dos terceras partes de los pacientes, fue de uno a tres días. La eficacia de los corticoesteroides sistémicos en el tratamiento de la crisis asmática está bien documentada y estos fármacos se han empleado en las agudizaciones de asma desde hace más de 50 años.10 Storr, Scarfone y otros,25,26 comparan la eficacia de la prednisolona o prednisona, respectivamente, en dosis única frente a placebo; estos estudios concluyen que la administración precoz de corticoesteroides sistémicos en dosis única produce una mejoría clínica cierta y reducen la duración y la gravedad de la crisis. Becker y otros, comparan metilprednisolona parenteral y prednisona oral, encuentra que la duración de la crisis es como promedio, de 70 h para el grupo de la prednisona oral y 78 h para el de la metilprednisolona, diferencias que no son importantes.27
El número de dosis de ß2 adrenérgicos de acción corta que necesitaron prácticamente la mitad de los pacientes del grupo A y C y un poco más, los del grupo B, coincide con los resultados de Rowe y otros,28 que encuentran que tanto los corticoesteroides parenterales como los orales reducen la necesidad de ß2 adrenérgicos a 3-4 aplicaciones por día.
Los tres grupos se comportaron igual en cuanto al ingreso hospitalario, independientemente de la vía de administración del corticoesteroide sistémico.
En los contextos clínicos ambulatorios, los corticoesteroides orales se han utilizado para evitar la progresión al asma grave.29,30 El uso precoz de corticosteroides para el asma aguda en el servicio de urgencias reduce significativamente la tasa de ingresos. Barnett y otros,30 comparan el uso de corticoesteroides por vía oral y endovenosa en el tratamiento de la crisis asmática; ambos grupos de tratamiento tuvieron similares puntuaciones clínicas y saturación de oxígeno. La tasa de hospitalización es del 48 % en el grupo al que se le suministra el medicamento por vía oral y 50 % para el de vía endovenosa y refiere que las diferencias son importantes.
La evolución de la crisis, con respecto a los días de dificultad respiratoria y la duración de la tos nocturna, tuvieron un comportamiento similar en los tres grupos de casos. Las exacerbaciones (ataques o crisis) de asma son episodios agudos o subagudos caracterizados por un aumento progresivo de uno o más de los síntomas típicos (disnea, tos, sibilancias y opresión torácica) acompañados de una disminución del flujo espiratorio (PEF o FEV1). En la bibliografía revisada no encontramos datos para comparar estas dos variables de la evolución de la crisis (días de dificultad respiratoria y tos nocturna).
En el control programado, dos pacientes (uno del grupo A y uno del grupo B) habían empeorado clínicamente, por lo que tuvieron que ser hospitalizados. El resto de los pacientes mostraron una mejoría importante durante este período en la escala de gravedad de la crisis y al final del estudio prácticamente la mayoría estaban asintomáticos.
El costo de los fármacos empleados fue diferente en los tres grupos estudiados, un ejemplo puede ilustrar de forma concreta este asunto: al Hospital Pediátrico Docente "Juan Manuel Márquez" acudieron al cuerpo de guardia por crisis de asma en el año 2009, 6 557 niños y en el 2010, 5 935, para un promedio de 6 246 niños por año. El costo de la medicación en estos niños si se hubiesen tratado con los tres grupos de medicamentos y la vía aplicados en este estudio, sería el siguiente:
Grupo A (hidrocortisona IM): 6 246 pacientes × 3,50= 21 861 pesos en moneda nacional (MN) anual.
Grupo B (metilprednisolona IM): 6246 pacientes × 9,60= 59 961,6 pesos MN anual
Grupo C (prednisona VO): 6 246 pacientes × 0,27= 1 686,42 pesos MN anual.
El asma bronquial es la más común de las afecciones crónicas entre adultos y niños en el mundo desarrollado. Se gastan entre 20 y 30 billones de USD en los servicios de salud para esta enfermedad.31 Otros estudios,32-34 plantean que al aumentar la gravedad de la crisis, aumentan los costos, de modo que los de las crisis moderadas son cuatro veces superiores a los de las crisis leves, y los de las crisis graves, hasta 12 veces mayores.
Tanto los corticoesteroides orales como parenterales tienen la misma respuesta con respecto a la mejoría de los síntomas consignados en el cuaderno de registro de datos, y a la necesidad de salbutamol inhalado de rescate. La medicación es bien tolerada en los tres grupos sin registrarse efectos adversos detectables en ningún paciente. Los costos directos de la medicación con la prednisona vía oral implican un ahorro importante para el país al tiempo que evita las molestias y efectos indeseables derivados de la vía intramuscular.
Planilla para la recolección de datos corticoesteroides orales versus parenterales en crisis moderada de asma
Datos de identificación
No. caso ____ Grupo _______
- Nombre y apellidos ______________________________
- Dirección _____________________________________ Teléf. ______________
- Dirección de correo electrónico de la madre, el padre o persona responsable del paciente ____________________________________________
________________________________________________________________________________________________________________________
Datos generales
- Edad (años) _____ Sexo _____
Datos específicos
- Antecedentes de "asma de riesgo vital" Sí __ No __
- Tratamiento intercrisis con corticoesteroides inhalados: Sí __ No __
- Clasificación del asma según intensidad:
Intermitente ___
Persistente leve ___
Persistente moderada ___
Persistente severa ___
- Clasificación del asma según control:
Controlado ___
Parcialmente controlado ___
No controlado ___
- Clasificación del asma según inducción:
Infección respiratoria aguda ___
Ejercicio ___
Alérgeno ___
- Fecha de comienzo/final de la crisis actual: ___________ /___________
Dosis necesarias de beta 2 adrenérgico 1 __ 2 __ 3 __ más __
Se hospitalizó: Sí ____ No ____
- Tratamiento ambulatorio:
Prednisolona 1 mg/kg/día 8 am y 4 pm + salbutamol inhalado o bucal según la dosis habitual
Al cabo de ese tiempo preguntar:
1. ¿Cuándo dejó de tener falta de aire? Al 1, 2, 3, 4, 5, 6, 7 día. No dejó ____
2. ¿Cuándo dejó de tener tos nocturna? Al 1, 2, 3, 4, 5, 6, 7 día. No dejó ____
Si se hospitalizó: No. H. Clínica: _______________
REFERENCIAS BIBLIOGRÁFICAS
1. Barnes PJ, Jonson B, Klim JB. The costs of asthma. Eur Respir J. [Internet]. 1996 [cited 2010 Mar 20];9:636-42. Available from: http://www.ncbi.nlm.nih.gov/pubmed/8726924?dopt=Abstract
2. Vásquez García DE, Huerta López JG, Acosta Bastidas M, Pedrosa A. Tratamiento de la crisis asmática en niños. Alergia, Asma Inmunología Pediátrica (Mex). 2005;13(3):109-119.
3. National Institutes of Health, National Heart, Lung, and Blood Institutes. Asthma Education and Prevention Program. Expert Panel Report 3. Guidelines for the diagnosis and management of asthma [Internet]. Bethesda: Institutes; 2007 [cited 2011 Mar 28]. Available from: http://www.nhlbi.nih.gov/guidelines/asthma/asthgdln.pdf
4. Plaza Moral V, Álvarez Gutiérrez FJ, Casán Clará P, Cobos Barroso N, López Viña A, Llauger Roselló MA, et al. Guía española para el manejo del asma (GEMA). Arch Bronconeumol. 2009 [citado 3 Abr 2011];39(15):1-42. Disponible en: http://www.gemasma.com/images/stories/GEMASMA /Documentos/GEMA2009/index.html
5. Cobos N, Pérez-Yarza EG. Epidemiología del asma y las sibilancias en pediatría. En: Cobos N, editor. Tratado de Neumología Infantil. 2da ed. Madrid: Argón; 2009. p. 1432-39.
6. Rowe BH, Spooner C, Ducharme FM, Bretzlaff JA, Bota GW. Early emergency department treatment of acute asthma with systemic corticosteroids. The Cochrane Database of Systematic Reviews; 2001 [citeed 2011 Feb 17]. Available from: http://www.updatesoftware.com/BCP/BCPGetDocument.asp?DocumentID=CD002178
7. Rodrigo G, Rodrigo C. Corticosteroids in the emergency department therapy of acute asthma treatment: an evidence-based evaluation. Chest. 2002 [cited 2011 Feb 10];121:1977-87. Available from: http://www.elsevier.es/es/revistas/medicinaintensiva64/tratamientoinhalatorio-crisis-asmatica-13059796-revisiones-2004
8. Plaza V, Álvarez FJ, Casan P, Cobos N, López Viña A. Guía Española para el Manejo del Asma. Arch Bronconeumol. 2003 [citado 10 feb 2011];39(5):1-42. Disponible en: http://asmamadrid.blogspot.com/2010/01 /gema-guia-espanola-para-el-manejo-del.html
9. Ministerio de Salud Pública. Anuario Estadístico de Salud en Cuba 2009. 2009 [citado 10 Feb 2011]. Disponible en: http://www.one.cu/aec2009.htm
10. Díaz Vázquez CA. Asma: protocolos, guías y consensos ¿con cuál quedarse? An Pediatr (Barc). 2006 [citado 17 Feb 2011];64(6):511-4. Disponible en: http://www.elsevier.es/es/revistas/anales-pediatria-37/asma-protocolos-guias-consensos-con-cual-quedarse-13089913-editorial-2006
11. Jacqz-Aigrain E, Choonara I. Paediatric Clinical Pharmacology. 3rd ed. New York: Taylor and Francis; 2006.
12. Global Strategy for Asthma Management and Prevention. 2008 [cited 2011 Feb 17]. Available from: http://www.ginasthma.com/Guidelineitem.asp??l1=2&l2=1&intId=60
13. Plaza V, Serrano J, Picado C, Sanchis J. High Risk Asthma Research Group. Frequency and clinical characteristics of rapid-onset fatal and near-fatal asthma. Eur Respir J. 2002;19:846-52.
14. Bacharier LB, Boner A, Carlsen KH, Eigenmann PA, Frischer T, Gotz M, et al. Diagnosis and treatment of asthma in childhood: A RACTALL consensus report. Allergy. 2008 [cited 2010 Nov 25];63:5-34. Available from: http://www.ncbi.nlm.nih.gov/pubmed/18053013
15. Pérez-Yarza EG, Badía X, Badiola C, Cobos N, Garde J, Ibero M, et al. On behalf of the CAN Investigator Group. Development and validation of a questionnaire to assess asthma control in pediatrics. Pediatr Pulmonol. 2009 [cited 2010 Nov 25];44:54-63. Available from: http://www.elsevier.es/sites/default/files/elsevier/pdf/37 /37v72nEspCongreso1a13150191pdf001.pdf
16. Asthma Burden. European lung white book. Huddersfield: Eur Respiratory Soc J; 2006.
17. Giessler M, Jarvelin MR, Louhiala P. Boys have more health problems in childhood than girls: follow-up of the 1987 Finnish birth cohort. Acta Paediatr. 1999;88:310-4.
18. Maziak W, Behrens T, Brasky TM. Are asthma and allergies in children and adolescents increasing? Results from ISAAC phase I and phase II surveys in Munster, Germany. Allergy. 2003;58(7):572-9.
19. Fabré Ortiz D, Varona Pérez P, Suárez Medina R. Prevalencia de asma en adolescentes cubanos por diferentes criterios clínicos. Revista Alergia (Méx). 2005;52(3):132-7.
20. Fuertes Fernández-Espinar J, Meriz-Rubio J, Pardos-Martínez C, López-Cortés V, Ricarte-Díez JI, González Pérez-Yarza E. Prevalencia actual de asma, alergia e hiperrespuesta bronquial en niños de 6-8 años. An Esp Pediatr. 2001;54(2):18-26.
21. Casan P, Chivato T, Casafont J, Perulero N. Características Clínicas e Impacto Sanitario del Asma en España. XL Congreso Nacional de la Sociedad Española de Neumología y Cirugía Torácica. Barcelona. Arch Bronchoneumol. 2007;43:1-209.
22. Wolfenden LL, Diette GB, Krishnan JA, Skinner EA, Steinwachs DM, Wu AW. Lower physician estimate of underlying asthma severity leads to undertreatment. Arch Intern Med. 2007;163:231-6.
23. Horowitz L, Zafir O, Gilboa S, Berger I, Wolach B. Acute asthma. Single dose oral steroids in pediatric community clinics. Eur J Pediatrics. 1994;(153):526-30.
24. Becker JM, Arora A, Scarfone RJ, Spector ND. Oral versus intravenous corticosteroids in children hospitalized with asthma. J Allergy Clin Immunol. 1999 [cited 2011 Jun 11];103(4):586-90. Available from: http://www.ncbi.nlm.nih.gov/pudmed?term=»Becker JM»[Author]
25. Schokker S, Kooi EM, De Vries TW, Brand PL, Mulder PG, Duiverman EJ, et al. Inhaled corticosteroids for recurrent respiratory symptoms in preschool children in general practice: randomized controlled trial. Pulm Pharmacol Ther. 2008;21:88-97.
26. Scarfone RJ, Fuchs S, Nager AL, Shane SA. Controlled trial of oral prednisone in the emergency department treatment of children with acute asthma. Pediatrics. 1993;92:513-8.
27. Rowe BH, Spooner CH, Ducharme FM, Bretzlaff JA, Bota GW. Corticosteroids for preventing relapse following acute exacerbations of asthma. Cochrane Database Syst Rev. 2007 [cited 2011 Jun 11];103(4):586-90. Available from: http://www.ncbi.nlm.nih.gov/pubmed/17636617
28. Homer C, Szilagyi P, Rodewald L, Bloom S, Greenspan P, Yazdgerdi S, et al. Does quality of care affect rates of hospitalization for childhood asthma? Pediatrics. 1996 [cited 2011 Jun 26];98:18-23. Available from: http://www.updatesoftware.com/BCP/BCPGetDocument.asp?DocumentID=CD002886
29. Rodríguez AA, Cué Brugueras M. Situación actual y futuro del asma bronquial en Cuba. Foro Latinoamericano de Asma 2006. [citado 21 Jul 2011]. Disponible en: http://www.respirar.org/equipo.htm
30. Barnett LJ, Caputo LG, Baskin M. Intravenous Versus Oral Corticosteroids in the Management of Acute Asthma in Children. Ann Emerg Med. 1997;29:212-17.
31. Serra-Batlles J, Plaza V, Morejón E, Cornella A, Brugués J. Cost of asthma according to the degree of severity. Eur Respir J. 1998 [cited 2011 Jun 20];12:1322-6. Available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi
32. Jönsson B. Measuring the economic burden in asthma. En: Weiss KB, Buist AS, Sullivan SD, editors. Asthma's impact on society. The social and economic burden. New York: Marcell Dekker Inc; 2000. p. 251-68.
33. Cisternas M, Blanc PD, Yen IH, Katz P, Earnest G, Eisner M, et al. A comprehensive study of the direct and indirect costs of adult asthma. J Allergy Clin Immunol. 2008 [cited 2011 Jun 2];111:1212-8. Available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd=Retrieve&db=PubMed&list_uids=9890333&dopt=abstract
34. Schwenkglenks M, Lowy A, Anderhub H, Szucs T. Costs of asthma in a cohort of Swiss adults: associations with exacerbation status and severity. Value Health. 2006;6:75-83.
Recibido: 8 de mayo de 2012.
Aprobado: 12 de septiembre de 2012.
Carlos Dotres Martínez. Hospital Pediátrico Docente "Juan Manuel Márquez". Ave. 31 y 76 Marianao 11400. La Habana, Cuba.
Correo electrónico: malca@infomed.sld.cu