Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión impresa ISSN 0864-2125
Rev Cubana Med Gen Integr vol.29 no.2 Ciudad de La Habana abr.-jun. 2013
ARTÍCULO ORIGINAL
Características clínicas y frecuencia de complicaciones crónicas en personas con diabetes mellitus tipo 2 de diagnóstico reciente
Clinical characteristics and frequency of chronic complications in people with newly diagnosed Type 2 Diabetes Mellitus
Dr. Eduardo Valdés Ramos; MSc. Maria del C. Camps Arjona
Centro de atención al diabético en Granma. Cuba.
RESUMEN
Introducción: la caracterización clínica de las personas con diabetes es esencial para efectuar su evaluación de forma integral y ofrecer un tratamiento médico individualizado.
Objetivo: identificar las características clínicas y la frecuencia de complicaciones crónicas en personas con Diabetes Mellitus tipo 2 de diagnóstico reciente en la provincia Granma.
Métodos: se realizó un estudio transversal y descriptivo con pacientes diabéticos tipo 2 ingresados en el Centro de Atención al Diabético de Bayamo, Granma, en el período comprendido entre enero de 2011 a julio de 2012. El universo estuvo constituido por los 683 pacientes que ingresaron durante esa etapa en la institución. Representaron la muestra los 150 diabéticos tipo 2 que tenían menos de 6 meses de padecer la enfermedad.
Resultados: la edad media fue de 49,2 años. Predominaron los diabéticos con antecedentes familiares de Diabetes Mellitus (60,6 %), con sobrepeso y obesidad (90 %) e hipertensos (62 %). Al momento del diagnóstico 43 (28,7 %) casos presentaron complicaciones crónicas: 9 (6 %) retinopatía diabética, 16 (10,6 %) polineuropatía diabética, 11 (7,3 %) cardiopatía isquémica, 4 (2,6 %) ictus y 13 (8,6 %) enfermedad arterial periférica. A 7 pacientes se les diagnosticó más de una complicación.
Conclusiones: la Diabetes Mellitus tipo 2 frecuentemente se presenta en nuestro medio en personas mayores de 45 años, con antecedentes familiares de diabetes y asociada a la obesidad y la hipertensión arterial. Las complicaciones crónicas de la diabetes están presentes en un porcentaje elevado de casos al momento del diagnóstico inicial de dicha enfermedad.
Palabras clave: Diabetes Mellitus tipo 2, complicaciones crónicas, hipertensión arterial.
ABSTRACT
Background: clinical characterization of people with diabetes mellitus is essential to carry out its comprehensive evaluation and indicate an individualized medical treatment.
Objective: to identify the clinical characteristics and the frequency of chronic complications in people with newly diagnosed Type 2 Diabetes Mellitus in Granma Province.
Methods: a descriptive cross-sectional study was conducted in patients with Type 2 Diabetes Mellitus who were admitted to The Diabetes Care Center in Bayamo, Granma, from January 2011 to July 2012. The universe was composed of the 683 patients who were admitted to this institution during this period of time. The sample was represented by the 150 Type 2 diabetics who have been suffering from this disease for less than 6 months.
Results: the mean age was 49, 2 years. The diabetics who had family antecedents of Diabetes Mellitus (60, 6 %), the ones who were overweight and obese (90 %) and the hypertensive ones (62 %), predominated in the study. At the moment of the diagnosis, 43 cases (28,7 %) presented the following chronic complications: 9 had diabetic retinopathy (6 %), 16 had diabetic polyneuropathy (10, 6 %), 11 had ischemic heart disease (7,3 %), 4 suffered from stroke (2,6 %) and 13 presented peripheral arterial disease (8,6 %). 7 patients were diagnosed with more than one complication.
Conclusions: type 2 Diabetes Mellitus frequently occurs in people over 45 years, with family antecedents of diabetes mellitus associated to obesity and hypertension. Chronic complications of diabetes are present in a high percent of cases at the moment of the initial diagnosis of the disease.
Key words: type 2 Diabetes Mellitus, chronic complications, hypertension.
INTRODUCCIÓN
La Diabetes Mellitus tipo 2 (DM2) se describe como un desorden metabólico caracterizado por una hiperglucemia crónica como consecuencia de numerosas alteraciones en diversos sistemas, que tienen como eje central una disfunción de las células beta del páncreas, expresada como una disminución de la respuesta secretora inicial de insulina al incremento de los niveles de glucosa y de otros nutrientes en el período posprandial, o como un aumento de la secreción de insulina en respuesta a la hiperglucemia posprandial mantenida, que resulta de la deficiente incorporación de glucosa a la célula a consecuencia de la resistencia de los tejidos a la acción de la insulina, o simultáneamente como ambos trastornos.1
En la provincia Granma se reporta en los últimos años una tendencia ascendente, tanto de la prevalencia como de la mortalidad por Diabetes Mellitus (DM). Así, en el 2006 existían en este territorio 20 937 casos dispensarizados como diabéticos (2,5 x 100 habitantes), y al cierre del 2009, se reportaron 28 474 (3,4 x 100 habitantes).
En cuanto a la mortalidad se incrementó de 53 defunciones (6,3 x 100 000 habitantes) en el 2006 a 99 (11,9 x 100 000 habitantes) en el 2009, siendo la octava causa de muerte en la provincia. 2,3
El prolongado período preclínico de la DM2 hace que muchas veces los pacientes lleguen al diagnóstico con complicaciones crónicas de variada gravedad. El problema merece una especial consideración, que se magnifica si se estima que aproximadamente entre un 30 y 50 % de los pacientes no están diagnosticados a pesar de tener signos clínicos de larga data que no fueron jerarquizados oportunamente. 4,5
La caracterización clínica de las personas con diabetes es esencial para efectuar su evaluación de forma integral y ofrecer un tratamiento médico individualizado, de ahí el objetivo que nos propusimos de identificar las características clínicas y la frecuencia de complicaciones crónicas en personas con Diabetes Mellitus tipo 2 de diagnóstico reciente en la provincia Granma.
MÉTODOS
Se realizó un estudio transversal y descriptivo en pacientes con DM2 que ingresaron en el Centro de Atención al Diabético (CAD) de Bayamo, provincia Granma, en el período comprendido entre enero del año 2011 a julio de 2012.
El universo de estudio estuvo constituido por los 683 pacientes que ingresaron durante este periodo en la institución. Representaron la muestra los 150 diabéticos tipo 2 que tenían menos de 6 meses de haber sido diagnosticados.
Fueron revisadas las historias clínicas de cada uno de los casos estudiados y se extrajeron los siguientes datos, que se utilizaron como variables de estudio: edad, sexo, antecedentes familiares de Diabetes Mellitus (AFDM), forma de debut, peso, talla, tensión arterial (TA), circunferencia de la cintura (CC), niveles de colesterol, triglicéridos, glucemia en ayunas y posprandial, así como las complicaciones crónicas de la diabetes.
Se estimaron diabéticos de diagnóstico reciente los que tenían menos de 6 meses de haberle realizado el diagnostico. Se consideraron AFDM los maternos, paternos y los hermanos. Para la clasificación de la DM se utilizaron los criterios de la Organización Mundial de la Salud. 6
Se clasificaron como hipertensas aquellas personas que llevaban tratamiento con fármacos hipotensores, independientemente de las cifras de presión arterial; o cuando en dos o más ocasiones se comprobaran cifras de presión arterial sistólica mayor o igual a 130 mmHg y/o diastólica mayor o igual a 85 mmHg. 7 Para evaluar el estado nutricional se utilizó el índice de masa corporal (IMC) que se calculó mediante la siguiente fórmula: peso (kg) / talla (m2). 8 Se consideró la presencia de obesidad cuando el IMC fue mayor o igual a 30; sobrepeso entre 25 y 29,9; normopeso entre 18,5 y 24,9 y bajo peso menor de 18,5.
La medida de la CC se realizó con una cinta métrica flexible, con el sujeto colocado de pie, en espiración. Se toma, entonces, el punto medio entre el borde inferior de la última costilla y la cresta ilíaca a cada lado. Se estimó obesidad abdominal cuando la CC fuera mayor o igual a 102 cm en hombres o mayor o igual a 88 cm en mujeres. 9
A todos los casos se les realizó colesterol, triglicéridos, glucemia en ayunas y posprandial. 10-12 Se consideraron niveles elevados de colesterol los valores = 5,2 mmol/L (240 mg/dL) y triglicéridos = 1,7 mmol/L (150 mg/dL). 13
Para el diagnóstico de la Retinopatía Diabética (RD) se empleó un oftalmoscopio de alta resolución (Carl Zeiss de Jena, Alemania), previa dilatación pupilar con Fenilefrina o Tropicemida, y para clasificarla se utilizaron los criterios propuestos por L'Esperance. 14
El diagnóstico de polineuropatía periférica (PNDP) se realizó clínicamente. Se consideró de acuerdo con los criterios de Dyck y col., 15 en relación con los síntomas neurológicos y/o al examen físico de miembros inferiores, por la disminución o ausencia de los reflejos o sensibilidad.
En cuanto a la Nefropatía Diabética (ND): se aceptó cuando existían dos exámenes de creatinina iguales o mayores a 132 µmol/L o anotaciones médicas argumentadas que afirmaban la existencia de esta patología.
Para la Cardiopatía Isquémica (CI) se tuvo en consideración cuando existían diagnósticos o anotaciones médicas argumentadas que afirmaban esta entidad o alguna de sus formas clínicas: angina, infarto del miocardio, insuficiencia cardiaca, arritmias y/o paro cardíaco.
En relación con el Ictus se estimó cuando existía diagnóstico o anotaciones médicas argumentadas de esta entidad o sus formas clínicas: trombosis, embolia, hemorragia cerebral, accidente transitorio de isquemia o infartos.
El diagnóstico de Enfermedad Arterial Periférica (EAP) fue clínico, realizado cuando existía claudicación intermitente, amputación mayor o menor de miembros inferiores de causa vascular (en que se descartara causa traumática o neuropática) o disminución de pulsos de las arterias a nivel poplíteo, tibial posterior o pedio dorsal, y/o presencia de gangrena y/o úlcera crónica vascular. 16,17
Para el análisis estadístico se obtuvieron distribuciones de frecuencia (números y porcentajes) de las variables cualitativas, y la media y desviación estándar para variables cuantitativas. El procesamiento estadístico de los datos obtenidos en las historias clínicas revisadas se efectuó utilizando el programa Epidat 3.1.
RESULTADOS
De los 150 pacientes estudiados 84 (56 %) correspondieron al sexo femenino y 66 (44 %) al masculino. La edad media fue de 49,2 años (DE ± 9,50).
En la tabla 1 vemos un predominio de los DM2 con antecedentes familiares de DM (91 casos, un 60,6 %), sobrepesos y obesos (135 casos, un 90 %), con obesidad abdominal (98 casos, un 65,3 %) y aquellos que debutaron con síntomas clínicos de la enfermedad (109 casos, un 72,6 %).
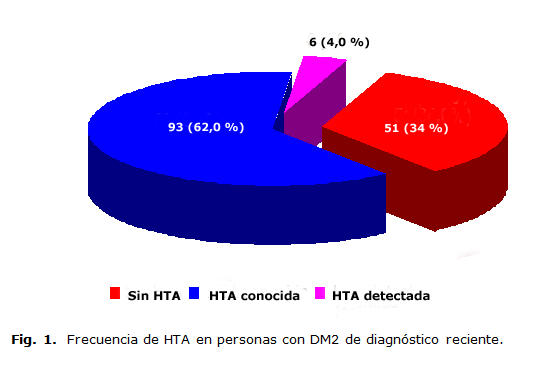
Como se observa en la figura 1, el 62 % (93 casos) de los pacientes presentó Hipertensión Arterial (HTA) al momento del diagnóstico y al 4% (6 casos) se le detectó durante el ingreso. 51 pacientes (34 %) estuvieron libre de HTA.
Los parámetros clínicos y bioquímicos en los pacientes con DM2 de diagnóstico reciente se representan en la tabla 2. Los valores promedio de TA máxima (123,24) y mínima (80,58), CC en hombres (101,06) y colesterol (4,77) están en rango de la normalidad, mientras que los de CC en mujeres (96,88), IMC (30,32), triglicéridos (1,96) y glucemia en ayunas (8,44) y postprandial (8,53) están elevados.
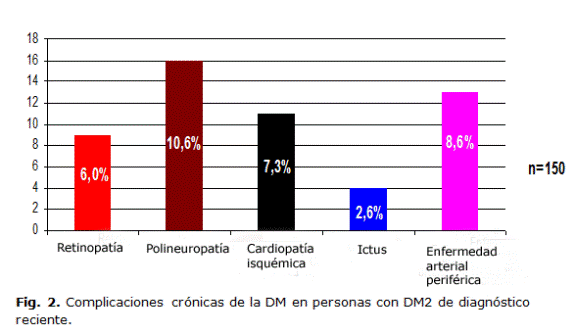
Como se evidencia en la figura 2, al momento del diagnóstico el 6,0 % (9 casos) de los pacientes presentó una RD, el 10,6 % (16 casos) una PNDP, el 7,3 % (11 casos) una CI, el 2,6 % (4 casos) Ictus y el 8,6 % (13 casos) EAP. A 7 pacientes se les diagnosticó más de una complicación. No se le detectaron complicaciones crónicas de la DM a 107 casos (71,3 %).
DISCUSIÓN
La participación de los factores genéticos en la patogenia de la DM2 parece indudable a juzgar por las marcadas diferencias raciales y étnicas de su prevalencia, el alto grado de concordancia en gemelos monocigóticos y la evidente distribución familiar de la enfermedad. 18 Los resultados de la presente investigación podrían aumentar los argumentos a favor de esta idea ya que hubo un franco predominio de los casos con antecedentes de DM en familiares de primera línea.
En Cuba se han reportados resultados similares, Díaz-Perera G. y col. 19 en un estudio con 204 diabéticos tipo 2 en 12 consultorios pertenecientes a siete áreas de salud de Ciudad de La Habana, observaron 152 casos (74,5 %) con APFDM. También Pérez J.L. y otros, 20 en un estudio en 52 pacientes diabéticos pertenecientes a cinco consultorios del Médico de Familia del Policlínico Comunitario Docente «Tula Aguilera» del municipio Camagüey, encontraron APFDM en 32 casos (61,5 %).
La obesidad está presente desde los estadios iniciales de la DM2 y muchos autores la conside ran como un real estado prediabético. 21,22 El compartimiento visceral, a través de la secreción portal de ácidos grasos libres (AGL) y citocinas, se asocia con resistencia a la insulina (RI) y disfunción endotelial y predice el desarrollo de DM2. 23
En un estudio anterior a este, realizado por Valdés E. y col. 24 con 300 pacientes DM2 ingresados en el CAD de esta provincia, observaron sobrepeso y obesidad en 219 casos (73 %). Estos resultados y los de la presente investigación avalan que también en nuestro medio existe una estrecha relación entre la DM 2 y la obesidad.
Otros estudios han encontrado resultados similares. González R. y col. 25 en una investigación prospectiva con 40 personas en riesgo de diabetes y que presentaron DM2 en el estudio evolutivo 2 años después, observaron sobrepeso u obesidad en el 77,5 % de los casos (IMC media 30,8; DE 6,0) y el 95 % de los obesos presentaron RI. Tirosh A. y col. 26 en un seguimiento de 17 años con más de 37 000 adultos pudieron constatar una asociación independiente entre el IMC en la adolescencia y el desarrollo de DM en la edad adulta (hazard ratio [HR] = 2,76; IC 95 %, 2,11 - 3,58), de tal forma que el riesgo de sufrir DM aumentó un 9,8 % por cada incremento de una unidad en el IMC.
Con los resultados de la presente serie queda demostrado que la HTA puede estar presente desde el momento del diagnóstico en un porcentaje elevado de las personas con DM2 del territorio. Ya en un estudio anterior a este, con 300 pacientes DM2 ingresados en el CAD de nuestra provincia, los autores de la presente investigación observaron que el 62,9 % de los hipertensos eran diabéticos de diagnóstico reciente. 27 Para explicar estos resultados hay que tener presente que en la evolución, desde la tolerancia a la glucosa normal hasta la DM2, coexisten una serie de alteraciones cuyo nexo fisiopatológico común es la RI, que constituyen el sustrato de la Hipertensión Arterial: 28 la hiperinsulinemia facilita la reabsorción de sodio y agua con aumento del volumen intravascular, promueve la activación del sistema nervioso, la vasoconstricción de las arteriolas, y la hipertrofia del músculo liso; 29 la disfunción endotelial con una respuesta vasoconstrictora predominante, lleva a un incremento de la resistencia vascular periférica; 30 y el aumento de producción por parte del tejido adiposo visceral de elementos implicados en el tono presor, como el angiotensinógeno, contribuye a activar el sistema renina-angiotensina. 31
Resultados similares al nuestro se encontraron en el HDS 32 (Hypertension in Diabetes Study) en el que un 33 % de los hombres y un 46 % de las mujeres con diagnóstico reciente de DM 2 eran hipertensos. También Sereday M. 33 en un estudio con 302 pacientes DM2 de diagnóstico reciente, encontró que la HTA estuvo presente en 192 de ellos (63,6 %).
En Cuba, Licea P.M. y col., 34 en un estudio con 183 personas con DM2 de diagnóstico reciente atendidas en el CAD de Ciudad de la Habana, encontraron un 46,9 % de hipertensos (86 casos).
Se plantea que en la progresión hacia la DM2 se desarrollan y evolucionan, paralelamente al deterioro de la tolerancia a la glucosa, los trastornos plurimetabólicos y los procesos endoteliales, aterogénicos y trombogénicos, que dan lugar a las complicaciones de la enfermedad. 35,36 Estos trastornos están relacionados fundamentalmente con la RI y la hiperinsulinemia. 37 Los resultados del presente estudio coinciden con esta idea, si tenemos en cuenta que fue notorio el número de diabéticos con HTA, obesidad abdominal e hipertrigliceridemia. La presencia de estos factores puede explicar que un porcentaje significativo de casos ya presentaran complicaciones micro y macrovasculares al momento del diagnóstico.
Varias investigaciones han observado resultados similares. Estudios realizados en Cuba muestran que los DM2 de reciente diagnóstico presentan: complicaciones microangiopáticas con una frecuencia significativa; neuropatía periférica de los miembros inferiores asintomática, en un 75 %; 38 retinopatía diabética en el 8 % 39 y ND en el 11 %. 34 Sereday M y col., 33 en un estudio con 302 pacientes DM2 de diagnóstico reciente, de seis diferentes regiones de Argentina, encontraron complicaciones crónicas en 156 (51,7 %) pacientes. Microvasculares: 70 neuropatía (27,5 %), nefropatía (20,2 %) y retinopatía (17,9 %). Macrovasculares: 38,6 % tenía enfermedad coronaria y el 17,7 % infarto silente del miocardio. También Arteagoitia J.M. et al., 40 en 2 920 pacientes DM2 de nueva aparición del País Vasco, observaron una prevalencia de macroangiopatía del 21,6 % (12,4 % de EC; 9,8 % de ictus y 14,1 % de enfermedad vascular periférica).
Este resultado supone que cualquier estrategia para prevenir la morbilidad y mortalidad por diabetes, para que sea efectiva, debe incidir en el proceso patogénico lo más precozmente posible. En la provincia Granma existen potencialidades para lograr este objetivo como son: las áreas de atención integral al paciente diabético creadas recientemente en todos los policlínicos del territorio; la implementación del manual para el diagnóstico y tratamiento del paciente diabético a nivel primario de salud y la distribución de glucómetros en todos los consultorios médicos de la familia.
Se puede concluir que la diabetes mellitus tipo 2 en nuestro medio, con frecuencia se presenta en personas mayores de 45 años, con antecedentes familiares de diabetes, y asociada a la obesidad y la hipertensión arterial. . Las complicaciones crónicas de la diabetes están presentes en un porcentaje elevado de casos al momento del diagnóstico inicial de dicha enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. DeFronzo RA. From the triumvirate to the ominous octet: A new paradigm for the treatment of type 2 diabetes mellitus. Diabetes. 2009; 58:773-94.
2. DNE. Anuario Estadístico de Salud 2006. La Habana: MINSAP-DNE; 2006.
3. DNE. Anuario Estadístico de Salud 2009. La Habana: MINSAP-DNE; 2009.
4. DeFronzo RA. Insulin resistance, lipotoxicity, type 2 diabetes and atherosclerosis: the missing links. The Claude Bernard Lecture 2009. Diabetologia. 2010; 53:1270-87.
5. American Diabetes Association. Standards of Medical Care in Diabetes -2009. Diabetes Care. 2009; 32(suppl 1): S13-61.
6. World Health Organization (WHO). Definition and classification of diabetes mellitus and complications. Report of WHO consultation. Part 1: Diagnosis and classification of Diabetes mellitus. World Health Organization. Department of Noncommunicable Disease Surveillance. Génova, 1999.
7. Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL. The Seventh Report of the Joint National Committee on prevention, detection, evaluation, and treatment of High Blood Pressure. The JNC 7 Report. JAMA. 2003; 289:2560-72.
8. World Health Organization (WHO). Expert Committee Phycal Status. The use and interpretation of anthropometry. Geneva. WHO Technical Report Serie No 854; 1995.
9. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of the Third Report of The National Cholesterol Education Program (NCEP), Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA. 2001; 285:2486-97.
10. Schettler G. and Nüssel E. Cholesterol CHOP-PAP. Arb Med Loz Med Präv Med. 1975; 10:25.
11. Schettler G and Nüssel E. Triglycerides liquicolor GPO-PAP. Arb Med Loz Med Präv Med. 1975;10:25.
12. Trinder P. Determination of glucose in blood using glucose oxidase with on alternative oxigen acceptor. Clin Biochem. 1996; 13(2):24-7
13. Primer consenso cubano de dislipoproteinemias: Guía para la prevención, detección, diagnóstico y tratamiento. Rev Cubana Endocrinol. 2006; 17 (4): 1-31.
14. L´Esperance FA. Diabetic retinopathy. Ophtalmic Laser Fotocoagulation, photoradiation and sugery. Diabetic Retinopathy In: L' Esperance FA (Jr). St Louis-Toronto-Londres. Ed.Mosby 1983:275-85.
15. Dyck PJ, Karness JL, Daube JR,Obrien PH, Service FJ. Clinical and neuropathologic criteria for the diagnosis and staging of diabetic polineuropathy. Brain 1985;108: 861-80.
16. Escobar F. Pie diabético y factores de riesgo. Av Diabetol 1995;5:71-76.
17. Ito H, Harano Y, Suzuky M, Hattori y, Takeuchi M, Inada H, et al. Risk factor analyses for macrovascular complication in nonobese NIDDM patients multiclinal study for diabetic macroangiopathy. Diabetes 1996;45 (Suppl 3):519-23.
18. Scherag A, Dina C, Hinney A, Vatin V, Scherag S, Vogel CI, et-al. Two new Loci for body-weight regulation identified in a joint analysis of genome-wide association studies for early-onset extreme obesity in French and german study groups. PLoS Genet. 2010; 6:e1000916.
19. Díaz-Perera G., Concepción Quero F., Quintana Setién C., Alemañy Pérez E. Factores de riesgo y enfermedades consecuentes de la aterosclerosis en pacientes diabéticos. Rev haban C. méd . 2010. 9(3): 313-320.
20. Pérez J.L., Regueira J.L., Hernández R. Caracterización de la diabetes mellitus en un área de salud. Rev Cubana Med Gen Integr. 2002, 18(4): 251-253. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21252002000400003&lng=es .
21. Kahn SE, Hull RL, Utzschneider KM. Mechanisms linking obesity to insulin resistance and type 2 diabetes. Nature. 2006;444: 840-6.
22. Hernandez-Mijares A, Sola-Izquierdo E, Ballester-Mecho F, Mari-Herrero MT, Gilabert-Moles JV, Gimeno-Clemente N, et al. Obesity and overweight prevalences in rural and urban populations in East Spain and its association with undiagnosed hypertension and Diabetes Mellitus: a cross-sectional population-based survey. BMC Res Notes. 2009;2:151
23. Thaler JP, Schwartz MW. Minireview: Inflammation and obesity pathogenesis: the hypothalamus heats up. Endocrinology 2010;151: 4109_4115.
24. Valdés E, Bencosme N. Características clínicas y frecuencia de complicaciones crónicas en un grupo de personas con diabetes mellitus tipo 2 en la provincia Granma. Multimed. 2009; 13(3-4). Disponible en: http://www.cpicm.grm.sld.cu/index.php?option=com_remository&Itemid=85 .
25. González R.M., Perich P., Arranz C. Heterogeneidad de los trastornos metabólicos de las etapas iniciales de la diabetes mellitus 2. Rev Cub. End. 2009; 20(1): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532009000100003&lng=es .
26. Tirosh A, Shai I, Afek A, Dubnov-Raz G, Ayalon N, Gordon B, et-al. Adolescent BMI trajectory and risk of diabetes versus coronary disease. N Engl J Med. 2011; 364:1315-25.
27. Valdés E, Bencosme N. Frecuencia de la hipertensión arterial y su relación con algunas variables clínicas en pacientes con diabetes mellitus tipo 2. Rev Cubana de Endocrinol. 2009;20(3):1561-2953.
28. Chuang SY, Chou P, Hsu PF, Cheng HM, Tsai ST, Lin IF, et al. Presence and progression of abdominal obesity are predictors of future high blood pressure and hypertension. Am J Hypertens. 2006; 19:788-95.
29. Kim SH, Reaven GM. Insulin resistance and hyperinsulinemia: you can't have one without the other. Diabetes Care. 2008; 31(7):1433-8.
30. Avogaro A, Fadini GP, Gallo A, Pagnin E, de Kreutzenberg S. Endothelial dysfunction in type 2 diabetes mellitus. Nutr Metab Cardiovasc Dis 2006; 16(Suppl. 1):S39_S45pmid:16530129.
31. Rahmouni K, Mark AL, Haynes WG, Sigmund CD. Adipose depot-specific modulation of angiotensinogen gene expression in diet-induced obesity. Am J Physiol Endocrinol Metab. 2004; 286:E891-5.
32. Hypertension in Diabetes Study (HDS): Prevalence of Hypertensión in newly presenting type diabetes patients and association risk factors for Cardiovascular and Diabetic complications.J.Hypertens.1993,mar,11(3):309 _ 317.
33. Sereday M, Damiano M, Lapertosa S. Complicaciones crónicas en personas con diabetes mellitus tipo 2 de reciente diagnóstico. Endocrinol Nutr. 2008; 55:64-8.
34. Licea M.E., Figueredo E., Perich P.A., Cabrera E. Frecuencia y características clínicas de la nefropatìa incipiente en personas con diabetes mellitus tipo 2 de diagnóstico reciente. Rev Cubana Endocrinol. 2003, Abril. 14(1): Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532003000100003&lng=es .
35. Festa A, Williams K, D'Agostino R, Wagenknecht LE, Haffner SM. The natural course of Beta Cell function in nondiabetic and diabetic individuals in the Insulin Resistance Atherosclerosis Study (IRAS). The Insulin Resistance Atherosclerosis Study Diabetes. 2006; 55:1114-20.
36. Prentki M, Nolan CN. Islet Beta cell failure in type 2 diabetes. J Clin Invest. 2006;116:1802-12.
37. Bansilal S, Farkouh ME, Fuster V. Role of insulin resistance and hyperglycemia in the development of atherosclerosis. Am J Cardiol. 2007; 99:6B-14B.
38. Licea ME, Roldós D, Cobas MI, Domínguez E. Neuropatía periférica de los miembros inferiores en diabéticos tipo 2 de diagnóstico reciente. Av Diabetol. 2006;22:149-6.
39. Licea ME, Fernández H, Cabrera-Rode E, Maciques JE. Frecuencia y características clínicas de la retinopatía diabética en un grupo de personas con diabetes tipo 2 de diagnóstico reciente. Rev Cubana Endocrinol. 2003.14(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532003000200002&lng=es&nrm=iso&tlng=es .
40. Arteagoitia JM, Larrañaga MI, Rodríguez JL, Fernández I, Pinies JA. Incidence, prevalence and coronary heart disease risk level in known type 2 diabetes: a sentinel practice network study in the Basque Country, Spain. Diabetologia. 2003; 46: 899-909.
Recibido: 15 de enero de 2013.
Aprobado: 4 de marzo de 2013.
Dr. Eduardo Valdés Ramos. Centro de atención al diabético en Granma, Cuba. Teléfono: 42-3358. Correo electrónico: cadiabetico@grannet.grm.sld.cu