INTRODUCCIÓN
Según la Organización Mundial de la Salud (OMS), las enfermedades cardiovasculares son las principales causas de morbilidad y mortalidad en los adultos de los países industrializados y con más desarrollo económico, aunque también existen en muchos de los países en desarrollo. La hipertensión arterial (HTA) es una de las enfermedades de mayor incidencia y prevalencia a nivel mundial. En el año 2002 se reportó que, a nivel mundial, aproximadamente el 24,6 % de las personas padecían de HTA y se espera que se incremente hasta 29,2 % para el 2025. La HTA representa por sí misma una enfermedad y un importante factor de riesgo para otras enfermedades crónicas no transmisibles que causan daño vascular.
Para llegar a los conocimientos actuales de la HTA hubo que esperar varios siglos y vencer no pocas incomprensiones y falsas ideas de las funciones del aparato circulatorio. No fue hasta el siglo XVII en que Stephen Hales registró la presión que ejerce la sangre sobre las paredes arteriales (presión arterial) y venas, en un experimento clásico realizado en un caballo. Otros grandes hitos de la historia fueron la creación del primer esfigmomanómetro por Escisión Riva Rocci (1863-1937), el registro de las primeras cifras de presión arterial por Albutt (1816-1890) en Inglaterra, denominada hiperpiesia y la combinación del método auscultatorio del estetoscopio de Laennec, con el esfigmomanómetro de Riva Rocci por Nikolai Korotkoff (1874-1920). Fue el comienzo de la medición de dos presiones: sistólica y diastólica.1
Acorde con estudios realizados por la OMS en el año 2015, la HTA afectaba a casi 691 millones de personas en todo el orbe, por lo cual se pronosticaba que para el 2020 sería la primera causa de muerte en el planeta. La máxima prevalencia de hipertensión se registra en África, con un 46 % de los adultos mayores de 25 años, mientras que la más baja se observa en las Américas, con un 35 %. En esta región la padecen 140 millones de hombres y mujeres, de los cuales 60 millones pertenecen a los Estados Unidos de Norteamérica, donde genera incapacidades en muchos de ellos y miles de muertes prematuras cada año.1,2,3
En Cuba, los últimos estudios en población adulta señalan una prevalencia entre 33 y 40 %; según el anuario estadístico del 2016, se reporta una prevalencia de la hipertensión arterial de 219,4 hipertensos por cada 1000 habitantes, y son Matanzas y La Habana las provincias de mayor prevalencia, con cifras incluso superiores a las del resto del país (256,7 y 252,1 hipertensos por cada 1000 habitantes, respectivamente).4
La adherencia al tratamiento ha sido definida de diferentes formas, pero principalmente como el cumplimiento o seguimiento de las instrucciones médicas. Con el transcurso de los años, se ha ido superando esta connotación reduccionista, otorgándosele cada vez más un papel activo al paciente.5,6
La falta de la adherencia en los tratamientos crónicos es un problema universal y real que compromete la efectividad de los mismos y se traduce en peores resultados en salud, con un impacto negativo en el gasto sanitario. Según la OMS, se estima que la adherencia media a tratamientos crónicos en países desarrollados ronda el 50 %; aunque si no medimos la adherencia de forma continuada, desconocemos la magnitud real del problema en nuestro entorno.
Para el control de la HTA es necesario que los pacientes se adhieran a las recomendaciones farmacológicas. Conocer los factores por los cuales un paciente se adhiere al tratamiento, así como el control de la presión arterial resulta esencial, por lo que pretendemos que este trabajo tenga una proyección futura, con el propósito de diseñar y reorientar las intervenciones que buscan mejorar la adherencia a los tratamientos antihipertensivo.
El objetivo de nuestro trabajo es determinar el nivel de adherencia farmacológica y control de la presión arterial en hipertensos.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal con pacientes hipertensos dispensarizados por la historia de salud familiar del consultorio médico de familia # 24 del Policlínico Universitario Cerro, durante el periodo comprendido de octubre del 2017 a marzo del 2018. El universo estuvo constituido por los 249 pacientes hipertensos dispensarizados como grupo III (enfermo) por la historia de salud familiar del consultorio médico. La muestra quedó conformada por 198 pacientes que cumplieron con los criterios de inclusión o exclusión.
Criterios de inclusión:
Estar de acuerdo en participar en el estudio.
Tener 18 años o más.
Estar diagnosticado como hipertenso.
Estar en el área de salud en el momento de aplicar los instrumentos.
Criterios exclusión:
Mujeres embarazadas.
Pacientes con discapacidad mental o física que imposibilite contestar los instrumentos.
Pacientes que no llevan tratamiento farmacológico para la hipertensión arterial.
Para la recolección de la información se utilizó una planilla diseñada por los investigadores, para la obtención de los datos primarios a partir de la entrevista y la historia clínica de salud.
Las variables en estudio fueron: edad, sexo, control de la tensión arterial, adherencia al tratamiento, esquemas terapéuticos y tiempo de tratamiento farmacológico.
Se consideró hipertensión controlada cuando se identificaron cifras de presión arterial menores de 140/90 mmHg e hipertensión no controlada cifras de presión arterial mayores o igual 140/90 mmHg. Los pacientes diabéticos y con insuficiencia renal crónica se consideraron controlados cuando las cifra de tensión arterial fueran inferiores a 130/80 mmHg.1
Se efectuaron dos lecturas separadas por 2 min como mínimo. Si la diferencia de las mismas difería en 5 mmHg se efectuaba una tercera medición y se promediaron las mismas.
Para determinar la adherencia terapéutica se aplicó el test de Morisky- Green-Levine, que explora mediante 4 preguntas el consumo de medicamentos para la hipertensión arterial.
¿Se olvida alguna vez de tomar los medicamentos?
¿Olvida tomar los fármacos a la hora indicada?
Cuando se encuentra bien, ¿deja alguna vez de tomarlos?
Si alguna vez le sientan mal, ¿deja de tomar la medicación?
En todos los casos se debe responder “SÍ” o “NO”, se consideran adherentes (ADH) a quienes contestan NO a las cuatro preguntas y no adherentes (NAD) a quienes contestan SÍ a una o más.
Este es un método de medición indirecto de la adherencia a los tratamientos farmacológicos, no solamente de hipertensión arterial, sino también de otras enfermedades crónicas que requieren de la toma constante y continua de medicamentos. El nivel de validez reportado está dado con una fiabilidad ( = 0,61, además ha sido validado al Español por Val Jiménez y otros en 1992.7
Para dar salida a las variables de esquema de tratamiento y tiempo de tratamiento se consideró el siguiente esquema de tratamiento:
Monoterapia: Un solo medicamento para el tratamiento antihipertensivo.
Politerapia: 2 o más medicamentos para el tratamiento antihipertensivo.
Tiempo de tratamiento: menos de 5 años, entre 5 y 10 años y más de 10 años.
Para analizar las variables, se utilizó el programa estadístico EPI INFO 3.01, el cual permitió determinar la asociación entre variables cualitativas mediante el test de Chi cuadrado con nivel de significancia p < 0,05.
Se cumplieron los aspectos éticos institucionales y se solicitó el consentimiento informado.
RESULTADOS
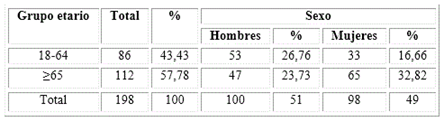
En la muestra estudiada hubo una prevalencia de la hipertensión arterial en hombres (51 %) respecto a las mujeres (49 %) y del grupo etario ≥ 65 años (57,7 %) (Tabla 1).
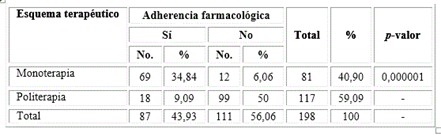
En la tabla 2 se puede observar la relación de pacientes que se encuentran, adheridos o no, al tratamiento farmacológico. Según los resultados del Test de Morisky Green Levine, se observó que 111 (56 %) pacientes hipertensos resultaron no adheridos al tratamiento farmacológico y 87 (43,9 %) resultaron adheridos. Se encontró que la causa más frecuente de no adherencia al tratamiento farmacológico fue que el paciente deja de tomar la medicación cuando se encuentra bien, seguida del olvido de tomar la medicación.
Los grupos de medicamentos más utilizados fueron los inhibidores de la enzima convertidora de angiotensina (40 %), los diuréticos tiazidicos (27 %), los betabloqueadores (20 %) y otros (13 %). Al analizar la relación existente entre pacientes hipertensos adheridos o no al tratamiento farmacológico y los esquemas de tratamientos de politerapia y monoterapia, se observó que, de 198 pacientes estudiados, 81 son tratados con esquema terapéutico de monoterapia (40,9 %), de ellos 69 pacientes están adheridos a la medicación (34,8 %). Resultaron tratados con esquema terapéutico de politerapia un total de 117 pacientes (59 %), de ellos solo 18 se encontraban adheridos (9 %). Se halló que existe una asociación significativa entre pacientes tratados con esquema terapéutico de monoterapia y nivel de adherencia farmacológica (p < 0,05).
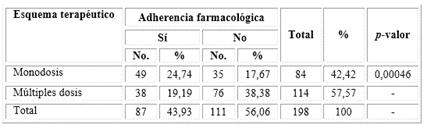
En cuanto a la frecuencia terapéutica de 84 pacientes con esquema de monodosis 49 de ellos (24,7%) estaban adheridos farmacológicamente. Se halló que existe una asociación
significativa entre pacientes tratados con esquema terapéutico de monoterapia, monodosis y el nivel de adherencia farmacológica (p < 0,05) (Tabla 3).
Tabla 3 Relación de pacientes con frecuencia terapéutica diferente y nivel de adherencia farmacológica
En la tabla 4 se analiza la relación existente entre el tiempo transcurrido en años desde que el paciente fue diagnosticado como hipertenso y se le pauta tratamiento farmacológico y su relación con la adherencia o no farmacológica. Se observó que existe mayor adherencia farmacológica en los primeros años de toma de la medicación con 23,2 %, esta adherencia farmacología va disminuyendo a medida que pasan los años de tratamiento.
Tabla 4 Hipertensos según tiempo de tratamiento y nivel de adherencia farmacológica
| Años | Total | Adherencia | % | No adherencia | % |
|---|---|---|---|---|---|
| < 5 años | 51 | 46 | 23,23 | 5 | 2,52 |
| 5- 10 años | 49 | 25 | 12,62 | 24 | 12,12 |
| > 10 años | 98 | 16 | 8,08 | 82 | 41,41 |
| Total | 198 | 87 | 43,93 | 111 | 56,06 |
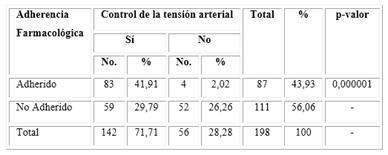
En la tabla 5 se registra la relación existente entre el control de la hipertensión arterial y su relación con la adherencia farmacológica. Al analizar las cifras tensionales de los pacientes en el momento del estudio y su relación con la adherencia farmacológica, se encontró que 142 pacientes presentaron cifras tensionales < 140/90 mmHg o < 130/80 mmHg para los pacientes diabéticos y con insuficiencia renal crónica (71,7 %); de ellos, 83 pacientes se encontraban adheridos al tratamiento farmacológico y con control de la tensión arterial (41,9 %). Se identificó que 56 pacientes presentaron cifras tensionales ≥ 140/90 mmHg (28,2 %). Se encontró una asociación significativa entre pacientes controlados y nivel de adherencia farmacológica (p < 0,05).
DISCUSIÓN
Dentro de las amplias circunstancias en las que la salud como entidad debe emplazar esfuerzos, se encuentra la problemática de la hipertensión, pero más aún la medición y el proceso de mejoramiento de la adherencia terapéutica, que es uno de los aspectos más destacados en la actual mirada sanitaria global.
Una pobre adherencia al tratamiento antihipertensivo es uno de los factores más importantes de la presión arterial no controlada y por lo tanto de graves repercusiones a la salud. El predominio masculino en los pacientes hipertensos también fue reportado por otros como en el Estudio Tornasol,8 donde muestra una prevalencia de hipertensión arterial de 23,7 % (H 27,1 % vs. M 20,4 %). Por último Cuevas encontró en su estudio de que la mayoría de pacientes hipertensos eran de sexo masculino (61,1 %).9
En la categoría de adherencia farmacológica, se identificó que solo el 43,9 % de los hipertensos estudiados presentan adherencia al tratamiento farmacológico. Si se compara con los resultados del Estudio Nacional Sobre Adherencia al Tratamiento (ENSAT) en Argentina, que reportó un 48,1 % de pacientes adheridos al tratamiento mientras que un 51,8 % fueron no adheridos, se observa similitud entre los resultados.10
A través de los resultados obtenidos por el test de Morisky-Green-Levine en una distribución porcentual según las respuestas, se identifica que el paciente deja de tomar la medicación cuando se encuentra bien (56 %), este es uno de los mayores determinantes en la no adherencia a los tratamientos farmacológicos, resultado que es similar con estudios anteriores, donde se ha demostrado que la causa principal de abandono de la medicación el “sentirse bien”.11,12,13,14
Comparado con otros estudios realizados, no se observa similitud en los resultados en los cuales “el olvido de la medicación” era el mayor determinante en la no adherencia. La no adherencia en el sexo femenino fue más marcada que en el sexo masculino. Esto puede atribuirse al hecho de que las mujeres suelen acudir en mayor número y frecuencia a la consulta médica y en consecuencia ser más responsables en el cumplimiento de las indicaciones recibidas que los hombres.15,16
Los grupos de medicamentos más utilizados fueron los inhibidores de la enzima convertidora de angiotensina (40 %), los diuréticos tiazidicos (27 %) y los betabloqueadores (20 %). Estos resultados se correlacionan con el ENSAT en Argentina, donde los medicamentos más utilizados fueron los inhibidores de la enzima convertidora de angiotensina y los betabloqueantes.9
Los esquemas terapéuticos mostraron tener una relación inversa entre el número de fármacos, dosis y el nivel de adherencia. Las modalidades del esquema terapéutico influyen categóricamente en el cumplimiento de la terapéutica. Este es otro de los hallazgos más importantes de nuestro estudio, donde los pacientes que han sido tratados con esquemas terapéuticos de monoterapia presentaron mayor adherencia que los pacientes tratados con politerapia.
La mayor adherencia se encontró en los pacientes que tomaban medicamentos de dosis única diaria. Esta adherencia está relacionada con la facilidad del uso del medicamento en cuanto a frecuencia y cantidad de medicamentos consumidos diarios, relación muy bien documentada a nivel mundial en estudios de adherencia donde la complejidad del régimen se ha identificado como una causa posible de no adherencia por lo que sugiere la simplificación de los esquemas terapéuticos.17,18
Se observó que existe mayor adherencia farmacológica en los primeros años de toma de la medicación, esta adherencia farmacología fue disminuyendo a medida que pasaban los años de tratamiento, lo que pudiera relacionarse con la escasa clínica que caracteriza la hipertensión arterial y pudiera conllevar a una disminución de la percepción de riego de esta enfermedad a largo plazo. Este aspecto es importante, ya que la hipertensión arterial es una enfermedad crónica que con el transcurrir de los años aumenta la tasa de complicaciones cardiovasculares.
Otro aspecto interesante a destacar, aunque era esperado, fue la adquisición de los medicamentos: 98 % de la población estudiada no tenía dificultad económica para adquirirlos, ya que nuestro sistema de salud ofrece cobertura social y accesibilidad para su adquisición. El costo elevado de los medicamentos y la atención se informa constantemente como una causa importante de la falta de adherencia terapéutica en los países en desarrollo. Resultado similar se encontró en el ENSAT, Argentina, donde los pacientes con cobertura social presentaron mejor adherencia.10,19
Se concluye que las mujeres del estudio tuvieron mayor adherencia al tratamiento farmacológico con respecto a los hombres. La mejoría del paciente se identificó como la principal causa de no adherencia. Los esquemas terapéuticos de monoterapia y el tiempo de tratamiento menor de 5 años fueron los que más se relacionaron con la adherencia terapéutica.