Introducción
La leptospirosis es una enfermedad febril septicémica bacteriana aguda causada por la espiroqueta del género Leptospira, es una bacteria gram negativa aeróbica, que afecta a humanos y animales en todo el mundo, en especial de las zonas tropicales y subtropicales.1) Según la OMS, la incidencia de la enfermedad puede variar de 0,1 a 1 caso por cada 100 000 habitantes en climas templados y de 10 a 20 casos por 100 000 habitantes en climas tropicales.2
Se distinguen dos fases durante la infección de esta, una fase leptospirémica, dada por la presencia de la bacteria en sangre, y una fase inmunitaria o leptospirúrica que se caracteriza por la aparición de IgM para leptospira, principalmente llevada a cabo por la inmunidad innata del ser humano. El 90 % de los casos pueden resolverse espontáneamente y solo el resto es susceptible de desarrollar la forma más grave de la enfermedad. Puede ser potencialmente mortal con daño multisistémico, incluyendo insuficiencia renal, disfunción hepática, daño vascular, hemorragia pulmonar, lesiones musculares, de serosas y compromiso del sistema nervioso, este último denominado neuroleptospirosis, entre otras, estas manifestaciones en conjunto se conocen como Síndrome de Weil.3,4) En Colombia no se cuenta con datos epidemiológicos de incidencia ni de prevalencia de este síndrome, dada su baja frecuencia dentro de las complicaciones de la infección. Además, hay pocos casos reportados en los que se documenta este síndrome u otra complicación del mismo.5,6,7) Presentamos este caso con el objetivo de describir las manifestaciones clínicas, paraclínicos complementarios y tratamiento de un paciente con síndrome de Weil, una condición poco frecuente.
Caso clínico
Paciente masculino de 23 años, sin antecedentes de importancia, procedente de área urbana, quien fue a consulta por un cuadro clínico de tres días de evolución consistente en alzas térmicas cuantificadas en 39.7°C, con poca respuesta a antipirético y medios físicos, asociado con artralgias, mialgias, cefalea holocraneana con dolor retroocular, visión borrosa y fosfenos. Concomitantemente deposiciones líquidas con frecuencia de tres veces por día, sin productos patológicos y emesis postprandial en dos ocasiones aisladas. Refirió que siete días previos a la consulta había estado en un área rural. Cuatro días después presentó sensación de dolor torácico a nivel retroesternal que empeoraba con la inspiración, movimientos torácicos y disnea; negó sangrados, alteración del estado de conciencia, edemas u otros familiares con similar sintomatología.
Al examen físico el paciente presentaba los siguientes signos vitales: PA: 100/70 mmHg - FC: 110 LPM - FR 18 RPM - T 39.9°C y SAO2: 96 %. Buen estado general, febril, hidratado, orientado, escleras ictéricas, prueba de torniquete negativa y resto del examen físico sin hallazgos anormales.
Se realizaron paraclínicos iniciales que se muestran en la tabla 1.
Tabla 1- Estudios paraclínicos iniciales
| Variable | Rango de referencia, adulto* | Valor de la paciente |
|---|---|---|
| Hematocrito (%) | 35-48 | 40.2 |
| Hemoglobina (g/dl) | 12-16 | 13.8 |
| Volumen corpuscular medio (mm3) | 80-96 | 90 |
| Hemoglobina corpuscular media (pg) | 27-33 | 31.2 |
| Ancho de distribución eritrocitaria (%) | 11-16 | 14.5 |
| Leucocitos (por mm3/µl) | 4-10 | 6430 |
| Conteo diferencial (%) | ||
| Neutrófilos | 45-69 | 76 |
| Linfocitos | 15-50 | 16.2 |
| Monocitos | 0-1 | 6.3 |
| Eosinófilos | 0-0.5 | 0.12 |
| Plaquetas (por mm3/ µl) | 150-450 | 189 |
| Sodio (mmol/l) | 136-146 | 136 |
| Potasio (mmol/l) | 3.5-5 | 3.45 |
| Creatinina (mg/dl) | 0-5-1.1 | 1.16 |
| Nitrógeno ureico (mg/dl) | 6-20 | 7.7 |
| Glicemia (mg/dl) | 70-110 | 90 |
| Proteína C Reactiva (mg/dl) | < 5 | 196.94 |
| Transaminasa glutámica pirúvica (U/l) | 0 - 37 | 100.8 |
| Transaminasa glutámica oxalacética (U/l) | 0 - 41 | 170 |
| Bilirrubina Total (mg/dl) | 0.1 - 1.2 | 3.07 |
| Bilirrubina directa (mg/dl) | <0.3 | 2.62 |
| Bilirrubina indirecta (mg/dl) | 0.1 - 0.5 | 0.45 |
| Tiempo de protrombina (seg) | 10-14 | 13.9 |
| INR | 0.8-1.2 | 0.96 |
| Tiempo de tromboplastina (seg) | 25-45 | 33.2 |
| Serología Dengue IgG e IgM | Negativos | Negativos |
| Coproscópico | - | Café, blanda PH 8, sangre oculta negativo, no parásitos. |
| Líquido cefalorraquídeo | ||
| Presión de apertura (cm H2O) Color | 7-18 | 25 |
| Aspecto | - | Incoloro Transparente |
| Glucosa (mg/dl) | 50-80 | 52.2 |
| Proteínas (mg/dl) | 15-60 | 38.4 |
| Leucocitos (#) | <5 | 0 |
| Eritrocitos (#) | 0 | 0 |
| Serología | - | No reactiva |
| KOH | - | Negativo |
| Tinta china | - | Negativo |
| Cultivos | - | Negativos a las 72 horas de incubación |
* Los valores de referencia pueden ser afectados por múltiples variables, incluyendo la población de pacientes y métodos de laboratorio empleados. Los rangos descritos son para personas adultas no embarazadas y sin condiciones médicas que afecten los resultados.
Dentro de los paraclínicos adicionales se le practicó radiografía de tórax, que mostró parénquima pulmonar libre de consolidaciones, nódulos o agregados y senos costo y cardiofrénicos libres sin alteraciones.
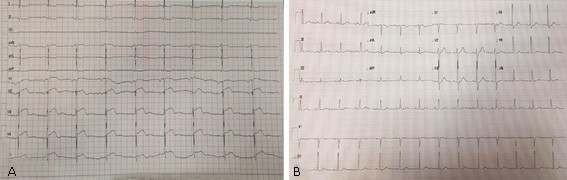
Para el estudio del dolor torácico se realizaron electrocardiogramas y ecocardiograma transtorácico. En el electrocardiograma se observan alteraciones inespecíficas del segmento ST que comprometen todas las derivaciones sin tener un patrón anatómico especificado (figura 1A), que se normalizan a las 8 semanas (figura 1B), que puede corresponder a un patrón de evolución de pericarditis.
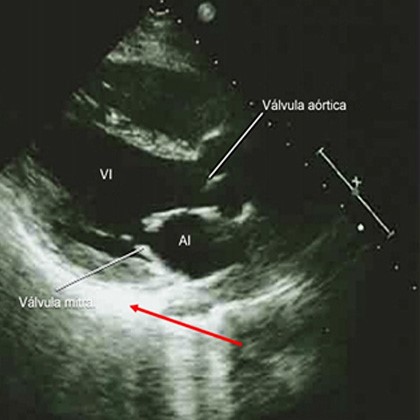
En el ecocardiograma transtorácico (Fig. 2) se observa hiperrefringencia y engrosamiento del pericardio parietal y visceral de predominio del ventrículo izquierdo (flecha roja). Con los resultados previos se consideró ampliar estudios obteniendo como resultados: gota gruesa, prueba rápida para VIH, virus de hepatitis C y virus de hepatitis B todos negativos y VDRL 16DILS con prueba treponémica positiva.
A los dos días de hospitalización presentó empeoramiento de la cefalea, que se tornó intensa asociada con emesis en repetidas ocasiones. Valorado por Neurología, que en el examen documentó defecto pupilar aferente en ojo izquierdo, sin signos de meningismo y el fondo de ojo mostró edema a nivel de papila sin otros hallazgos. Inicialmente se consideró por cuadro clínico y paraclínico, diagnóstico de neurosífilis y se decidió iniciar manejo con penicilina cristalina IV. Se ordenó resonancia nuclear magnética cerebral, con resultado dentro de parámetros normales, y se practicó punción lumbar, el resultado se muestra en la tabla 1.
Neurología revaloró al paciente y descartó la posibilidad de neurosífilis ante estudio de líquido cefalorraquídeo (LCR) y se optó por continuar con manejo analgésico y desmonte gradual del mismo ante mejoría clínica de cefalea.
A los 9 días de su ingreso se obtiene el primer resultado de IgM para leptospira positivo en 28,4 (positivo > 11 Unidades PANBIO). Por lo cual se decidió, ante afectación neurológica dada por neuritis óptica (neuroleptospirosis), continuar manejo con penicilina cristalina hasta 14 días. Por la favorable evolución del cuadro se decidió dar egreso al paciente cumplidos los 14 días de tratamiento médico antibiótico, y solicitud de prueba confirmatoria de leptospirosis a los 15 días de su egreso.
La prueba desarrollada de manera ambulatoria a los 15 días (IgM Leptospira) resultó también positiva en 22 Unidades PANBIO, por lo cual se tomó prueba confirmatoria de diagnóstico o MAT Leptospira (Microaglutinación) que también resultó positiva con valor de 1/2560 (resultado positivo si títulos >= 200), lo que confirmó el diagnóstico.
En la figura 1A - 1B se muestra la evolución electrocardiográfica desde el inicio de los síntomas hasta las 8 semanas después del inicio de los síntomas, donde ya no se observan las alteraciones del segmento ST a nivel de precordiales.
Discusión
La leptospirosis es una zoonosis causada por espiroquetas aerobias móviles del género Leptospira, de las cuales se han identificado 21 especies y más de 200 serovares.2) Tiene una distribución mundial y es altamente prevalente. La leptospirosis tiene una presentación clínica bifásica, que comienza con la fase septicémica seguida de manifestaciones inmunes.8) La forma más grave de la enfermedad de componente inmune, con daño multisistémico que incluye lesión vascular, sistema nervioso, hepática, renal, pulmonar, músculos y serosas, se conoce como síndrome de Weil.3,4) Se ha estimado que la tasa de mortalidad anual de leptospirosis es de 0,84 muertes por cada 100 000 personas, a nivel mundial, que se incrementa hasta en un 10 % de los individuos cuando se presenta el síndrome de Weil.2,9)
El compromiso en el sistema nervioso central puede estar presente en la fase inmune de la enfermedad, que ocurre después de la primera semana. Entre el 50 % al 85 %, se manifiesta como meningitis aséptica, pero también se han descrito otras presentaciones neurológicas del sistema nervioso central y periférico como la neuritis óptica.10 Dentro de las manifestaciones oculares de la enfermedad, la uveítis es la condición más común seguida por coriorretinitis, papilitis y con menor frecuencia la neuritis óptica y hemorragias retinianas.11
Se presenta un caso clínico de un paciente masculino de 23 años con antecedente reciente de desplazamiento a zona rural de una ciudad con clima tropical, quien fue a consulta por cuadro de síndrome febril agudo; asociado con esta sintomatología manifestaba cefalea, dolor retro ocular, fosfenos, visión borrosa, además vómito, dolor torácico y diarrea, exhibiendo un cuadro con compromiso de carácter multisistémico posible.
Como manifestación clínica importante, el paciente presentaba síntomas visuales, dados por dolor y visión borrosa, a nivel del examen físico presencia de defecto pupilar aferente, con fondo de ojo que mostraba edema a nivel de papila, se llegó al diagnóstico de neuritis óptica, una de las complicaciones del sistema nervioso generadas por leptospirosis. Esta condición se produce debido al potencial inflamatorio multisistémico de la infección en su fase inmune, esta presentación es de baja frecuencia y de buen pronóstico.12 Se realizó resonancia nuclear magnética, que reportó normalidad, y la punción lumbar que documentó presión de apertura de 24 cm H2O elevada, sin otras alteraciones a nivel del líquido cefalorraquídeo, descartándose de esta manera neurosífilis.13 De esta forma se podría considerar que, dentro de las causas de exacerbación de la sintomatología del paciente, se encontraba la neuroleptospirosis, en esta entidad los signos de irritación meníngea son poco frecuentes, el paciente no los presentaba, la presión de apertura del LCR suele aumentar y la citología y bioquímica del LCR en un 20 % suelen ser normales, compatibles con los hallazgos de nuestro caso clínico.14 Además, se han reportado casos clínicos de neuroleptospirosis asociados con hidrocefalia por concentración elevada de proteínas a nivel del LCR,10) una presentación atípica como causa de meningitis aséptica12 y otro de encefalomielitis diseminada aguda.15
Por otro lado, dentro de los exámenes de laboratorio solicitados, el paciente mostraba elevación de reactantes de fase aguda, proteína C reactiva e hipertransaminemia a expensas de ALT, asociado con hiperbilirrubinemia directa, denotando un patrón colestásico intrahepático, posiblemente séptico. Condición debida a la invasión y daño intercelular a nivel hepático por parte de la leptospira una vez se encuentra en el torrente sanguíneo.16
También se investigó el dolor torácico de características pleuríticas que refería el paciente, obteniéndose un electrocardiograma con alteraciones inespecíficas del segmento ST que comprometían todas las derivaciones sin tener un patrón anatómico especificado, todos estos signos son sugestivos de las fases II, III y IV de los cambios que se encuentran en el electrocardiograma de la pericarditis, ver figura 1A. Estos hallazgos se presentan entre los 2 a 4 días después de inicio del cuadro clínico, por afectación inflamatoria de la capa externa del miocardio asociada a la del pericardio.16 Además, se muestra en la figura 1B el control electrocardiográfico tomado 8 semanas después de su egreso, en el cual ya no se observan las alteraciones iniciales, lo que concuerda con la evolución natural de la enfermedad.17
Ante la sospecha clínica de pericarditis dada por dolor torácico, los cambios electrocardiográficos sugestivos y la elevación de reactante de fase aguda, teniendo hasta el momento 3 criterios de 5,18 se ordenó un ecocardiograma transtorácico que evidenció hiperrefringencia y engrosamiento del pericardio parietal y visceral a predominio del ventrículo izquierdo, ver figura 2, igualmente sugerentes de pericarditis, por lo cual se hace el diagnóstico secundario (pericarditis).
Hay poca evidencia de reportes de esta consecuencia a causa de leptospirosis, encontrándose la pericarditis como una causa rara de leptospirosis severa,5 un caso clínico asociado con taponamiento cardiaco y colangitis esclerosante6 y otro asociado con neumonitis y colecistitis acalculosa.7 Esto denota que es una complicación de poca frecuencia que, junto con el patrón colestásico intrahepático, se constituyen dentro del marco de un síndrome de Weil con una frecuencia de 5,5 %.
Ante la evidencia de afectación multisistémica o Síndrome de Weil (neuroleptospirosis, afectación pericárdica, miocárdica, colestasis intrahepática), se decidió ofrecer tratamiento antibiótico con penicilina cristalina durante 14 días.
La serología tipo IgM para leptospira resultó positiva, (especificidad de la prueba: 90 % y un valor predictivo positivo VPP de la misma de 87 %, lo que nos demuestra la capacidad diagnóstica de la entidad de esta prueba).1) Finalmente, se hizo el diagnóstico confirmatorio según el protocolo colombiano, que exige una nueva prueba a los 15 días de IgM, que resultó positiva, seguida por la prueba de microaglutinación de Leptospira, que fue positiva con altos títulos, confirmándose de esta manera el diagnóstico. Aun así, en el protocolo de tratamiento para el caso de leptospirosis grave está estipulado para 7 días de manera intravenosa ya sea con penicilina cristalina o con ampicilina; y para la leptospirosis leve a moderada está estipulado el mismo número de días, pero de manera ambulatoria y oral. En el seguimiento ambulatorio, el paciente evolucionó de manera satisfactoria y se solucionó su compromiso multisistémico.
Conclusiones
El diagnóstico de leptospirosis es a menudo un desafío, porque los síntomas imitan otras enfermedades comunes. Un alto índice de sospecha es crucial si el paciente presenta enfermedad febril aguda con disfunción hepática, renal y con manifestaciones neurológicas (como neuritis óptica o meningitis aséptica) y se debe iniciar un tratamiento antibiótico inmediato sobre la base del juicio clínico, ya que la confirmación de laboratorio puede retrasarse. Debe garantizarse la disponibilidad de un método de diagnóstico rápido y confiable e inicio de tratamiento de manera precoz, para de esta forma evitar la carga de alta mortalidad de este síndrome. Se presentó un caso en donde se sospecha y confirma el diagnóstico de síndrome de Weil dado por neuroleptospirosis, pericarditis y colestasis intrahepática.