Introducción
La severidad de las enfermedades asociadas a la obesidad durante el embarazo depende más de la localización abdominal del tejido adiposo que de su extensión por el organismo. Uno de los aspectos más importantes en la evaluación de la salud cardiometabólica de las gestantes radica en el estudio de la interacción de las grasas abdominales.1
Los excesos de grasa corporal tienen una fuerte relación con la resistencia a la insulina (RI) y las enfermedades cardiovasculares,2,3,4 pero es la adiposidad central la que más se vincula con los cambios metabólicos de la glucosa y la insulina, con independencia del índice de masa corporal (IMC).5
El tejido adiposo visceral, en particular, ha sido reconocido como el mejor predictor de RI, al desempeñar un rol principal en su desarrollo y mantenimiento; probablemente por la regulación epigenética implicada en la disfunción del tejido adiposo visceral, conducente al desarrollo de diabetes tipo dos.2
El producto de triglicéridos/glucosa se ha propuesto como alternativa para identificar la RI, evaluado y validado en adultos.6,7) Un estudio reciente reporta que este test es más eficiente cuando se combina con índices de obesidad como IMC, circunferencia de la cintura (CC) o la relación cintura/talla (ICT) en la determinación de RI.8,9
Se reconoce que la combinación con el IMC es la más eficiente, lo que sustenta su propuesta como marcador alternativo en la evaluación de RI en la clínica;10 aunque no se tienen evidencias de su empleo en gestantes de peso adecuado al finalizar el primer trimestre del embarazo.
En la actualidad, al tiempo que se estudian enfermedades cardiovasculares y metabólicas relacionadas con la obesidad, han acaparado la atención de los investigadores diferentes métodos capaces de evaluar las grasas abdominales; entre ellos la medición por ultrasonido en gestantes con un lugar preferencial por su inocuidad, fácil aplicación y reproducibilidad.11
La grasa abdominal subcutánea es la más altamente relacionada con la obesidad,12 y sus altos valores al inicio del embarazo se han visto asociados con la diabetes mellitus en el segundo trimestre.13
Como quiera que diferentes autores han reconocido que en el riesgo cardiometabólico; la obesidad central establece una participación diferenciada, en la que aún muchos aspectos no se conocen en profundidad.11,12,13 El objetivo del presente trabajo fue determinar la capacidad discriminatoria de las grasas abdominales sobre la RI, previamente diagnosticada por el índice de triglicéridos/glucosa-IMC.
Métodos
Se realizó un estudio transversal observacional analítico en el Policlínico “Chiqui Gómez Lubián” del municipio Santa Clara, Villa Clara, en el período comprendido de enero del 2016 a febrero del 2020.
La población de estudio fue de 602 gestantes cubanas sin antecedentes patológicos personales, que asistieron a la consulta de evaluación prenatal; clasificadas por el IMC como de peso adecuado (entre 18,5 y 25,6 kg/m2).
Se estudió una muestra no probabilística de 526 gestantes, después de aplicar como criterios de inclusión: nacionalidad cubana, embarazo simple, edad gestacional entre las 12 y 13 semanas, coincidente con la determinada por ultrasonografía; y como criterios de exclusión: enfermedad crónica como hipotiroidismo, epilepsia, síndrome fosfolipídico, diabetes, hipertensión arterial, dislipidemia y/o llevar algún tratamiento para su control. Como criterios de salida: enfermedades con impacto en el desarrollo saludable de la gestación, pérdida del embarazo, datos incompletos en las historias clínicas, y decisión personal de la gestante de abandonar el estudio.
De conjunto con los procedimientos ultrasonográficos habituales de biometría fetal, se realizaron las mediciones ecográficas de las grasas abdominales. Los datos de los estudios de laboratorio fueron tomados de las historias clínicas de las gestantes.
Variables estudiadas:
Índice triglicéridos/glucosa-IMC. Relación logarítmica obtenida entre los valores de los triglicéridos séricos y la glucosa, multiplicado por el IMC: Índice Triglicéridos/Glucosa-IMC = Ln [TGC (mg/dl)×Glucosa (mg/dl)/2]×IMC.14 Se realizó distribución percentilar de los valores de este índice y se consideró la existencia de RI cuando la variable fue superior al 75 percentil.8
Grasa Subcutánea (GSC). Capa de tejido adiposo mínimo medida en milímetros (mm) en la mitad superior de la pared abdominal anterior por encima del ombligo. Se midió en la superficie corporal a nivel de la línea alba, desplazando el transductor perpendicularmente entre el apéndice xifoideo y el ombligo.15
Grasa Preperitoneal (GPP). Capa de tejido adiposo localizada entre la línea alba y la hoja visceral de peritoneo que reviste la cara diafragmática del hígado al contactar con la pared abdominal anterior. Se midió en mm con el transductor en posición perpendicular a la superficie corporal y un desplazamiento en línea recta en dirección al ombligo, paralelo a la línea alba.15
Grasa Visceral (GV). Medida en mm como la distancia entre la superficie posterior de los músculos rectos anteriores del abdominal y el contorno anterior de columna vertebral a nivel de la cuarta a quinta vértebra lumbar (L4-L5), con el transductor a uno o dos centímetros por encima del ombligo, a nivel de la línea alba.15
El almacenamiento de los datos, el procesamiento y el análisis de la información se llevó a cabo con el software SPSS versión 20.0 para Windows, según el objetivo planteado.
Se utilizaron las curvas ROC (Receiver operating characteristic Curve), con la RI como característica a discriminar al finalizar el primer trimestre de la gestación, diagnosticada por el test de triglicéridos/glucosa-IMC; y como variables discriminatorias las grasas abdominales medidas por ultrasonido. Se analizaron las áreas bajo las curvas y la significación asociada; a mayor área bajo la curva mejor capacidad discriminatoria. Se estimaron puntos de corte óptimos mediante el índice de Youden para transformar las grasas en variables dicotómicas y estimar sus índices de eficacia como test diagnóstico. (Sensibilidad, especificidad y valores predictivos positivo y negativo).
En todas las pruebas de hipótesis se prefijó un valor de significación alfa de 0.05 para la toma de la decisión estadística.
El índice de precisión global de la prueba de diagnóstico fue definido por el valor del área bajo la curva; comprendido entre 0.5 (azar) y 1 (perfecta discriminación): si el valor del área estuvo entre 0.5 y 0.7 entonces la exactitud fue baja, si estuvo entre 0.7 y 0.9 la exactitud fue regular-alta y si fue superior a 0.9 la exactitud de la prueba fue alta.16,17 Los resultados se mostraron en tablas y figuras sencillas.
La investigación se realizó de conformidad con los principios de la Declaración de Helsinki para las investigaciones con seres humanos;18 todas las gestantes dieron su consentimiento por escrito de participar en la investigación, previa explicación de sus objetivos, el carácter confidencial de la información y de la libertad de abandonar el estudio en el momento que lo decida, sin consecuencia alguna sobre la calidad de su atención médica prenatal.
Resultados
Los resultados se presentan según positividad del test Triglicéridos/Glucosa-IMC y el análisis de las curvas ROC de las grasas abdominales y sus índices de eficacia para discriminar la RI.
En la tabla 1 se observa que 25,3 % de las gestantes estudiadas presentó RI según el índice Triglicéridos/Glucosa-IMC, con un valor de 8,38 en el 75 percentil.
La figura 1 representa las áreas bajo las curvas de las grasas abdominales en orden según la aproximación de sus valores a la unidad. La mayor área bajo la curva fue para la GSC seguida de la GV.
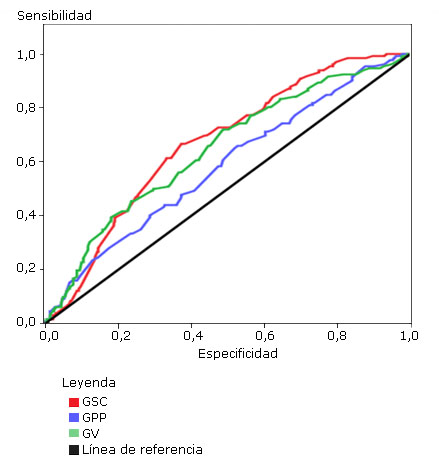
Fig. 1 Áreas bajo las curvas de las grasas abdominales al finalizar el primer trimestre en la discriminación de la resistencia a la insulina.
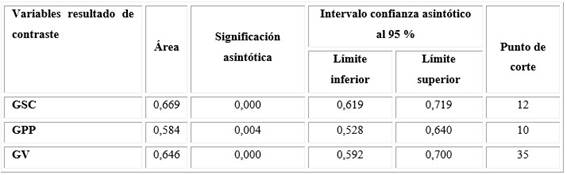
En la tabla 2 se presentan los valores de las áreas bajo las curvas correspondientes a las grasas abdominales de las gestantes, en la discriminación de la RI determinada mediante Test de Triglicéridos/Glucosa-IMC. La GSC describió un área bajo la curva de 66,9 %, seguida de la GV con un 64,6 %; con significación asintótica elevada. Los intervalos de confianza fueron para la GSC (0,619 - 0,719), para la GPP (0,528 - 0,640) y para la GV (0,592 - 0,700). Con puntos de corte para la GSC de 12, la GPP de 10 y la GV 35.
Tabla 2 Áreas bajo las curvas de las grasas abdominales al finalizar el primer trimestre del embarazo para discriminar resistencia a la insulina
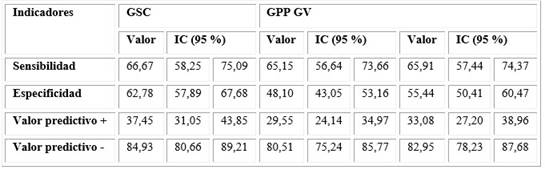
En la tabla 3 se muestran los valores de sensibilidad, especificidad y predictivos positivo y negativo de las grasas abdominales en la discriminación de la RI, determinada por el Test de Triglicéridos/Glucosa-IMC al finalizar el primer trimestre del embarazo.
Los valores de sensibilidad para las tres grasas abdominales fueron muy similares, aunque discretamente superior en la GSC (66,67 %). La mayor especificidad correspondió a la GSC (62,78 %) seguido de la GV (55,44 %); con intervalos de confianza similares en ambos índices. Los valores predictivos positivos más elevados correspondieron a la GSC (37,45 %), seguidos de la GV (33,08 %); al igual que los valores predictivos negativos: para la GSC (84,93 %) y la GV (82,95 %).
Discusión
Resultó interesante haber encontrado RI a través del índice Triglicéridos/Glucosa-IMC en una cuarta parte de las gestantes estudiadas al finalizar el primer trimestre del embarazo. No se tienen referencias documentadas de la aplicación de este predictor en gestantes de peso adecuado en este momento de la gestación; lo que no solo hace novedoso el resultado, sino también pertinente como alerta temprana en la aparición de riesgo de diabetes gestacional.
Al evaluar la exactitud de las grasas abdominales como test diagnóstico de RI para clasificar las gestantes de peso adecuado al finalizar el primer trimestre del embarazo, tomando como referente el test Triglicéridos/Glucosa-IMC, se encontraron valores de las áreas bajo las curvas ROC que denotan capacidades discriminatorias bajas y regulares en las tres grasas abdominales estudiadas. No obstante, estos autores consideraron de valor estos resultados en el conocimiento de la participación de estas grasas en la aparición temprana de RI en las gestantes, como también han reconocido otros investigadores.2,3,4
La probabilidad de identificar gestantes con test positivo de RI discriminadas por las grasas abdominales, entre las 133 gestantes con tal alteración metabólica según el test de Triglicéridos/Glucosa-IMC; las tres grasas abdominales mostraron poder discriminante para identificar hasta dos terceras partes de las gestantes con RI. Resultados que armonizan con los valores de las áreas bajo las curvas.
Aunque los valores de sensibilidad no fueron elevados, corroboraron en parte el test Triglicéridos/Glucosa-IMC y en alguna medida evidencian asociación de las grasas abdominales a la presencia de RI, al finalizar el primer trimestre de gestación. La sensibilidad de las grasas abdominales es especialmente importante en la condición de RI, pues la identificación de positivos verdaderos, aunque solo sea en una parte de las gestantes, es una contribución a la atención médica temprana que alertaría entre otras, la aparición de riesgo de diabetes gestacional, a la vez que mejoraría el pronóstico general de salud del binomio madre-feto.19
Igualmente, se constataron valores bajos de probabilidad para identificar gestantes con test negativo de RI discriminada por las grasas abdominales, entre las 393 gestantes sin RI por el test de Triglicéridos/Glucosa-IMC.
A mayor diferencia entre la cantidad de negativos verdaderos discriminados por las grasas abdominales y los discriminados por el test Triglicéridos/Glucosa-IMC, menor utilidad se le reconocería a las grasas abdominales para este fin.
Valores predictivos positivos mostraron proporciones por debajo de 50 % de gestantes con test positivo de RI al finalizar el primer trimestre de gestación, discriminadas por las grasas abdominales, entre las 133 gestantes con RI clasificadas por el test de Triglicéridos/Glucosa-IMC, lo que sugiere poca capacidad de discriminación de las grasas abdominales de manera aislada en comparación con el test de Triglicéridos/Glucosa-IMC como regla de oro. Mientras que los valores predictivos negativos mostraron proporciones elevadas de gestantes con test negativo de RI al finalizar el primer trimestre de gestación, discriminadas por las grasas abdominales, entre las 393 gestantes discriminadas sin RI por el test Triglicéridos/Glucosa-IMC.
Fue interesante encontrar el área bajo la curva de mayor valor para la GSC, en coincidencia con los mayores valores de sensibilidad y predictivo negativo.
Estos resultados si bien no son categóricos en la utilización de las grasas abdominales como test diagnóstico alternativo de RI en gestantes de peso adecuado al finalizar el primer trimestre del embarazo, sí revelan importantes sospechas de significación en la discriminación de RI, tomando como referente el test Triglicéridos/Glucosa-IMC; que varios autores han señalado como mejor predictor de RI que otros marcadores,6,7) En particular si se valoran de conjunto con otros autores que también estudian las grasas abdominales con otros métodos.
Se conoce que la acumulación de grasas abdominales y la desregulación de las adipoquinas, especialmente la hipoadiponectinemia asociada a esta, juega un rol esencial en el desarrollo de una variedad de riesgos cardiometabólicos que incluyen diabetes tipo 2, insulinoresistencia y enfermedades cardiovasculares.20)
Autores como Lemieux y otros21) han demostrado que la adiposidad visceral, estudiada por tomografía axial computarizada, está relacionada con el riesgo cardiovascular en sujetos de obesidad media.
Fox y otros reconocen a la GSC junto a la GV en la contribución al riesgo metabólico en sujetos procedentes del Framingham Heart Study.22)
Matsuzawa y otros23 han analizado y comparado la expresión genética del perfil del tejido adiposo humano, con la ayuda del mapa que contiene la codificación de las características biológicas del tejido adiposo visceral y subcutáneo; y encontraron que el tejido adiposo, especialmente visceral, codifica genes que secretan proteínas, como importantes substancias bioactivas.
La GSC medida por ultrasonido en el primer trimestre de la gestación puede ser un indicador de RI, como herramienta promisoria de la existencia de diabetes gestacional en el segundo trimestre.24
Las complejas interacciones entre las acumulaciones excesivas de tejido adiposo, en particular en la adiposidad central, y las enfermedades cardiometabólicas, que inevitablemente en algún momento de su etiopatogenia y su fisiopatología presentan resistencia a la insulina, justifican profundizar en posibles interacciones de las grasas abdominales con la RI durante la gestación.25 En opinión de estos investigadores, dada la dinámica de las interacciones en los depósitos y funcionamiento del tejido adiposo para diferentes partes del cuerpo, sería recomendable evaluar las grasas abdominales en conjunto durante el embarazo; esto permitiría conocer mejor su participación en la aparición de RI. Quizás el perfeccionamiento en las técnicas de medición de las grasas y el estudio en muestras más numerosas puedan confirmar mejor estas observaciones.
En conclusión, las grasas abdominales subcutánea y visceral, al finalizar el primer trimestre de la gestación, mostraron cierto nivel discriminatorio de la RI, hallazgo que requiere de estudios posteriores para su profundización en etapas tempranas de la gestación, por su importancia en las sospechas de diabetes gestacional y otras alteraciones cardiometabólicas.