Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Ortopedia y Traumatología
versión On-line ISSN 1561-3100
Rev Cubana Ortop Traumatol v.23 n.2 Ciudad de la Habana jul.-dic. 2009
Tratamiento quirúrgico de la estenosis del canal lumbar
Surgical treatment of lumbar canal stenosis
Traitement chirurgical de la sténose canalaire lombaire
Carlos Santos Coto,I Rafael Rivas Hernández,II Ernesto Fleites Marrero III
I Especialista de I Grado en Ortopedia y Traumatología. Instructor. Servicio de Columna Vertebral. Hospital Ortopédico Docente «Fructuoso Rodríguez». La Habana, Cuba.
II Especialista de I Grado en Ortopedia y Traumatología. Instructor. Servicio de Columna Vertebral. Hospital Ortopédico Docente «Fructuoso Rodríguez». La Habana, Cuba.
III Especialista de I Grado en Ortopedia y Traumatología. Instructor. Servicio de Columna Vertebral. Hospital Ortopédico Docente «Fructuoso Rodríguez». La Habana, Cuba.
RESUMEN
INTRODUCCIÓN. El tratamiento de la estenosis lumbar degenerativa es un tema controversial. Ante el fracaso de los métodos incruentos y la solicitud del enfermo de obtener una mejoría, se plantea la necesidad de una descompresión quirúrgica. El objetivo de la presente investigación fue demostrar la eficacia del tratamiento quirúrgico en la estenosis de canal lumbar en pacientes operados mediante las técnicas de recalibraje, laminectomía, instrumentación y fusión, entre enero y diciembre del 2008.
MÉTODOS. Se realizó un estudio descriptivo prospectivo sobre el tratamiento quirúrgico en la estenosis del canal lumbar raquídeo en pacientes operados en el Hospital Ortopédico «Fructuoso Rodríguez» entre enero y diciembre de 2008. La selección del tipo de cirugía estuvo determinada por el área anatómica específica estenótica del canal vertebral. Se analizaron variables importantes para definir la factibilidad de aplicación de cada procedimiento quirúrgico.
RESULTADOS. La serie quedó constituida por 15 pacientes, con edad promedio de 49,6 años y predominio del sexo masculino. Se practicó laminectomía a 10 pacientes, a 5 fusión y a 10, recalibraje. Hubo una mejoría notoria de los pacientes que presentaban claudicación neurógena, con un índice de Oswestry de 62,7 que disminuyó a 22,1, En los pacientes con lumbociatalgia, el índice de Oswestry disminuyó de 77,1 a 15,7.
CONCLUSIONES. Las técnicas utilizadas para las estenosis centrales fueron la laminectomía con instrumentación, y para las estenosis del receso lateral, la técnica de recalibraje descrita por Senegas. Se recomienda realizar ligamentoplastia con corion, la cual confiere estabilidad dinámica al segmento recalibrado, limita la extensión a ese nivel y disminuye la sobrecarga y subluxación de las carillas articulares, con lo cual protege el espacio adyacente.
Palabras clave: Estenosis del canal lumbar, recalibraje de Senegas, laminectomía e instrumentación.
ABSTRACT
INTRODUCTION: The treatment of degenerative lumbar stenosis is a controversial subject. Due to the failure of non-significant methods and to on request of patient to achieve a improvement, it is proposed the need of a surgical decompression. The aim of present research was to demonstrate the effectiveness of surgical treatment in cases of lumbar canal stenosis in patients operated on by recalibration techniques, laminectomy, instrumentation and fusion from January to December, 2008.
METHODS: A prospective and descriptive study was conducted on surgical treatment in rachidial lumbar canal stenosis in patients operated on in “Fructuoso Rodríguez” Orthopedics Hospital from January to December, 2008. The choice of the type of surgery was determined by the stenotic specific anatomic area of vertebral canal. Significant variables were analyzed to define the feasibility to apply each surgical procedure.
RESULTS: Cohort included 15 patients mean aged 49,6 and a male sex predominance. Laminectomy was carried out in 10 patients, a fusion in 5 and recalibration in 10. There was a marked improvement in patients presenting with neurogenic claudication, with a Oswestry’s rate of 62,7 decreasing to 22,1. In patients with lumbar back pain Oswestry’s rate decreased from 77,1 to 15,1.
CONCLUSIONS: Techniques used for central stenosis included laminectomy with instrumentation and for lateral recess stenosis we used the recalibration technique described by Senegas. It is recommendable to perform chorion-ligamentoplasty which gives dynamic stability to recalibrated segment, limits the extension in that level, and decreases the overload and subluxation of articular superficies protecting the adjacent space.
Key words: Lumbar canal stenosis, Senega;s recalibration, laminectomy and instrumentation.
RÉSUMÉ
INTRODUCTION. Le traitement de la sténose lombaire dégénérative est un sujet polémique. Étant donné l'échec des méthodes cruentées et la demande de soulagement du malade, une décompression chirurgicale est donc nécéssaire. Le but de cette étude est de demontrer l'efficacité du traitement chirurgical dans la sténose du canal lombaire chez les patients opérés par les techniques de recalibrage, laminectomie, instrumentation et fusion entre janvier et décembre 2008.
MÉTHODES. Une étude descriptive et prospective sur le traitement chirurgical de la sténose du canal lombaire rachidien chez des patients opérés à l'Hôpital d'orthopédie “Fructuoso Rodríguez” est réalisée entre janvier et décembre 2008. La sélection du type de chirurgie a été déterminée par une région sténotique spécifique du canal rachidien. Différentes variables ont été analysées afin de définir la convenance de chaque acte chirurgical.
RÉSULTATS. La série a été composée de 15 patients, avec un âge moyen de 49,6 ans et une prédominance du sexe masculin. Dix patients ont subi une laminectomie (5 fusions et 10 recalibrages). Il y a eu une amélioration remarquable des patients présentant une claudication neurogène, avec un taux d'Oswestry de 62,7 diminuant à 22,1. Le taux d'Oswestry a diminué de 77,1 à 15,7.
CONCLUSIONS. Les techniques utilisées pour les sténoses centrales ont été la laminectomie avec instrumentation, et pour les sténoses du récessus latéral la technique de recalibrage décrite par Senegas. Il est conseillé de réaliser une ligamentoplastie à chorion, laquelle peut confèrer une stabilité dynamique au segment recalibré, limiter l'extension à ce niveau et diminuer la surcharge et la subluxation des faces articulaires, en protégeant ainsi l'espace adjacent.
Mots clés: Sténose du canal lombaire, recaligrage de Senegas, laminectomie et instrumentation.
INTRODUCCIÓN
Reseña histórica
En 1803 el barón Antoine Portal hace una descripción del estrechamiento del canal raquídeo, en estudio de cadáveres.1 En 1891, Gower realizó estudios en cadáveres que presentaron durante su vida trastornos degenerativos y no mencionaron sintomatología alguna, y postularon que el estrechamiento de los forámenes en el anciano puede resultar en el daño de las raíces nerviosas y producir dolor irradiado y algunas veces neuritis descendente. Wiltse reportó la primera laminectomía descompresora en 1893.
En 1900, Sachs y Fraenkel introducen el concepto de pinzamiento de la raíz nerviosa como causa de la ciática en pacientes ancianos, en un artículo publicado ese año.2 En 1911 estos autores y Casamajor describieron los cambios en la espina lumbar e incluyeron el engrosamiento de la lámina y del ligamento amarillo y la hipertrofia de las facetas articulares. Este mismo año Dejerine describe la claudicación neurógena. En 1925 Donald y Volger describen los cambios morfológicos del canal vertebral en la acondroplasia.
En 1927, Putti explicó que la hipertrofia de la faceta articular superior puede resultar en un atrapamiento de la salida de la raíz nerviosa, y enfatizó la relevancia de las anomalías congénitas o adquiridas por alteraciones degenerativas de los forámenes y los recesos laterales, las cuales producen ciática por el atrapamiento de la salida de la raíz nerviosa.3 En 1934, Elsberg y Dyke comienzan estudios de los diámetros del canal vertebral. Ese mismo año Mixter y Barr probaron que el prolapso discal puede llevar al pinzamiento de la raíz con la subsecuente generación de dolor ciático, y con ello comenzó un período que se denominó «la dinastía del disco».
En 1943, Ghormleg describe la compresión radicular en el foramen, y Godthwait, la compresión radicular en las articulaciones. En 1949, el neurocirujano alemán Henk Verbiest y Ehni refirieron el término conducto lumbar estrecho. Verbiest, también conocido como «el Papa de la estenosis del canal lumbar», la definió como una entidad patológica, e introdujo el concepto de estenosis del desarrollo cuando ésta es causada por un diámetro medio sagital del canal espinal anormalmente corto; fue el primero en describir los síntomas clínicos de la claudicación neurógena como resultado de una estenosis del canal y estableció esta patología como entidad clínica.4
Un año antes, en 1953, Shlesenger describe la disminución de la distancia pedicular como causa de compresión, y Epstein en 1962, imágenes radiológicas y anatomopatológicas de la estenosis del receso lateral. Arnoldi en 1976 propuso una de las primeras definiciones de esta patología, como «cualquier tipo de estrechamiento del canal espinal, canal de la raíz nerviosa, o agujero intervertebral», así como una clasificación para ésta.5 Kirkaldi-Willi desarrolla su teoría de la patogenia en los trastornos degenerativos de la columna lumbar y contribuyó sustancialmente a nuestro entendimiento de los eventos que ocurren en la estenosis del canal.6
En 1988 es cuando el profesor francés Jacques Senegas describe el tratamiento quirúrgico de recalibraje y reparación ligamentaria. Con los conceptos de estabilidad dinámica, trata de preservar las estructuras óseas posteriores y estabilizar dinámicamente por medio de dispositivos interespinosos, inicialmente, la ligamentoplastia con corion y posteriormente con el dispositivo diseñado por él, llamado wallis y utilizado fundamentalmente en la estenosis del receso lateral. También este año Lee desarrolla una clasificación anatómica que permite realizar un planteamiento quirúrgico de los casos, muy utilizada actualmente y que se conoce como las zonas de Lee.7-9
En Cuba, al termino de 2007, cerca del 16 % de la población resultaba mayor de 60 años de edad, por lo que mas de 1 900 000 habitantes se encontraban en este grupo etario. No disponemos de estadísticas para conocer qué porcentaje de éstos necesitan asistencia médica por dolor de espalda degenerativo, pero la comparación con estadísticas internacionales resultaría muy significativa.
Concepto y clasificación anatómica
La estenosis del canal lumbar se define como el estrechamiento del canal espinal que produce compresión de los elementos neurales antes de su salida por el conducto foraminal. El estrechamiento puede ser limitado a un solo segmento o puede incluir 2 o más.10.
Clasificación anatómica:
- Estenosis central.
- Área entre las carillas articulares.
- Borde anterior. Cuerpo vertebral, disco y ligamento longitudinal común posterior.
- Borde posterior. Lámina y ligamento amarillo.
- Bordes laterales. Bordes mediales de las carillas articulares.
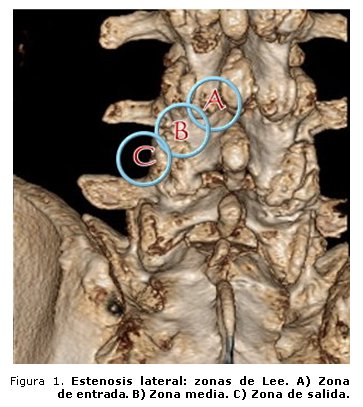
- Estenosis lateral (zona de Lee) (figura 1).11
- Zona de entrada. Borde anterior. Superficie posterior del disco.
- Borde posterior. Facetas articulares.
- Borde medial. Canal central.
- Borde lateral. Pedículo.
- Zona media. Borde anterior. Cuerpos vertebrales.
- (Ganglio). Borde posterior. Pars interarticular.
- Borde medial. Receso lateral.
- Borde lateral. Borde lateral del pedículo.
- Zona de salida. Borde anterior. Disco.
- Borde posterior. Cara externa de la faceta articular.
- Borde medial. Agujero de conjunción.
- Zona de entrada. Borde anterior. Superficie posterior del disco.
Fisiopatología
La patogénesis de la estenosis espinal es múltiple, debido a que puede envolver la cascada de neuroisquemia además de la inflamación. El desarrollo de estenosis refleja el estrechamiento causado por malformaciones congénitas, defectos en el desarrollo posnatal o alteraciones del crecimiento; en la edad adulta estas entidades son clínica y radiográficamente similares: pacientes con desarrollo de estenosis tienen de forma típica pedículos cortos. Un canal en trébol es visto en el 15 % de la población, e implica un diámetro sagital más corto y un receso lateral profundo, que limita el volumen de reserva del canal.
Teoría de compresión neurológica
La compresión prolongada de un nervio periférico seguida por la estimulación mecánica es sabido que produce descargas eléctricas anormales y, de esta manera, causa dolor, lo cual se ha probado en estudios experimentales con animales. La compresión mecánica directa de la raíz nerviosa por una
estancia prolongada de pie lleva a una disminución del fluido cerebroespinal de la raíz nerviosa; el deterioro del suministro nutricional resulta en cambios microvasculares y causa edema, acumulación de sustancias nocivas, deterioro y fibrosis. La combinación de estos cambios puede explicar la disfunción neurológica, aunque esta teoría no explica bien el aspecto funcional de la claudicación neurógena.
Teoría de compresión vascular
La teoría de la compresión vascular sugiere que la estenosis del canal tiene un efecto patológico en el suministro de sangre de la cauda equina, particularmente la estenosis central multisegmentaria, y está asociada a la claudicación espinal. Se plantea que esa congestión venosa entre los niveles de estenosis compromete la nutrición de la raíz y resulta en síntomas clínicos, además las arteriolas de la raíz nerviosa comprimida pierden la capacidad de responder al ejercicio por vasodilatación. Esta afectación explica por qué caminando hay dolor en la espalda, glúteos y piernas así como pesadez y molestias en los miembros inferiores, en tanto que el aporte vascular nutricional es suficiente durante el reposo y el paciente se mantiene asintomático. Sin embargo; una mirada crítica indica que algunos aspectos del síndrome clínico todavía no están bien explicados, lo cual es particularmente válido por el hecho de que los pacientes aún con estenosis pueden estar asintomáticos.9
Cuadro clínico
La edad de presentación es usualmente en la 6ta. y 7ma. décadas de la vida. La mayoría de los pacientes refieren lumbalgia por años. El dolor en los miembros inferiores es descrito como calambres, entumecimiento u hormigueo, que aumenta de manera considerable con la marcha y se produce una claudicación intermitente. El dolor en una primera instancia puede ser difícil de distinguir de la claudicación vascular, en la que pueden existir calambres similares, de sensación quemante, que empeoran con el ejercicio y mejoran con el descanso. Subir escaleras es más fácil que bajarlas, lo cual está relacionado con la flexión y extensión de la columna lumbar cuando se amplía o disminuye el conducto. Los síntomas se individualizan dependiendo del patrón de distribución del proceso de estenosis, y pueden estar relacionados a una o varias raíces, a igual número de niveles y son frecuentemente vagos en su presentación, e incluso puede parecer que no son de origen neurológico.
La población en cuestión es de edad mayor y puede tener verdaderamente elementos de enfermedad vascular sistémica y de compresión neurógena, por lo que siempre es necesario explorar los pulsos periféricos. Los hallazgos neurológicos son variables e inconsistentes, y puede existir una debilidad y pérdida asimétrica de la estabilidad de los tobillos. No es común en los pacientes la sintomatología intestinal, pero sí la evidencia de sintomatología vesical. Signos de tensión en raíz nerviosa como limitación a la extensión de los miembros inferiores son comunes en el prolapso de disco, pero generalmente ausentes en la estenosis degenerativa pura. La tolerancia al ejercicio se ve más afectada en la estenosis del receso lateral que en la estenosis central o en el prolapso del disco.
Cuadro. Distinción de los síntomas de la claudicación vascular y la claudicación neurógena8
| Signo | Claudicación vascular | Claudicación neurógena |
| Distancia a caminar | Fija | Variable |
| Factores paliativos | Bipedestación | Sentarse / inclinarse hacia adelante |
| Factores provocativos | Con la marcha | Caminar / estar de pie |
| Caminar cuesta arriba | Doloroso | Indoloro |
| Prueba de esfuerzo en bicicleta | Positivo (doloroso) | Negativo |
| Pulsos | Ausentes | Presentes |
| Piel | Perdida del bello brillante | Normal |
| Debilidad | Raramente | Ocasionalmente |
| Dolor lumbar | Ocasionalmente | Frecuentemente |
| Movilidad de la columna | Normal | Limitada |
| Característica del dolor | Calambre de distal a proximal | Dolor de proximal a distal |
| Atrofia | Infrecuente | Ocasional |
Tratamiento
El tratamiento conservador se basa en el uso de antiinflamatorios no esteroideos (generalmente mal tolerados a esa edad), fisioterapia, que necesita de constancia y al menos 3 meses de continuidad, y cambios de estilos de vida, no siempre aceptados por los pacientes, aunque aproximadamente el 60 % de los casos no resuelven con ese tratamiento.
El tratamiento quirúrgico más practicado hasta hace solo 5 o 6 años es la descompresión y artrodesis posterior del segmento lumbar con instrumentación o sin ella, pero al no realizarla es entonces necesaria una inmovilización en corsé enyesado por 6 meses.
Considerando la gran frontera que existe entre el tratamiento conservador (en muchos casos ineficiente) y el quirúrgico, de alto riesgo para esa edad, es que en 1998 el profesor Senegas, en Francia, emite su concepto y expone su técnica de recalibraje sistemático del conducto lumbar, mediante la cual se hace que el arco posterior, las facetas articulares, el disco y los agujeros sean progresivamente dilatados según necesidad, y causa un daño mínimo a la integridad mecánica y estabilidad del raquis. Poco después enuncia la distracción interespinosa como un elemento más de este recalibraje y a la vez como un dispositivo de neutralización dinámica (conservación del movimiento) que garantiza estabilidad y preserva el movimiento, con considerable disminución del riesgo quirúrgico y más rápida incorporación a la vida cotidiana.
En un inicio se utilizó el corion (piel libre de epidermis y tejido celular subcutáneo) como dispositivo para reestructurar el ligamento interespinoso. En la actualidad un infinito número de dispositivos de distracción interespinosa (IDP) se encuentran en el mercado y se ha logrado minimizar la técnica y aumentar la eficacia de este proceder.
Sin disponer de estos dispositivos pero entendiendo los beneficios del procedimiento, hemos tomado la técnica original con corion y comparado una serie de variables con el tratamiento realizado anteriormente para corroborar las bondades del recalibraje asociado a la ligamentoplastia, e introducir en nuestro centro y extenderlo al país por tratarse de una técnica eficiente, barata, adecuado a los pacientes ancianos y con una curva de aprendizaje no compleja para practicantes de la cirugía espinal.12
El objetivo de esta investigación fue estudiar la eficacia del tratamiento quirúrgico de la estenosis del canal lumbar en pacientes atendidos en el Hospital Ortopédico «Fructuoso Rodríguez» entre enero y diciembre del 2008.
MÉTODOS
Se realizó un estudio descriptivo prospectivo sobre el tratamiento quirúrgico en la estenosis del canal lumbar raquídeo mediante la técnica quirúrgica del recalibraje de Senegas y la laminectomía, instrumentación y fusión. La selección del tipo de cirugía estuvo determinada por el área anatómica específica estenótica del canal vertebral. En la estenosis del receso lateral se utilizó la técnica de recalibraje de Senegas y en la estenosis central se realizó laminectomía, instrumentación y fusión.
Criterios de inclusión:
- Diagnostico clínico y confirmación de estenosis degenerativa del conducto lumbar, mediante radiografía, tomografía computarizada y resonancia magnética.
- Niveles de afección entre L1 y S1.
- Consentimiento informado del paciente.
Se excluyeron los pacientes con:
- Cirugías previas en el segmento lumbar.
- Niveles cefálicos a L1- L2.
- Espondilolistesis mayor del 25 % de deslizamiento.
- Escoliosis lumbar mayor de 25˚.
- Listesis lateral mayor de 4 mm.
- Causas no degenerativas de estenosis.
- No consentimiento para el proceder ni el compromiso de cooperar con la evolución por un período no menor de 6 meses.
A todos los pacientes se les realizó la evaluación de la intensidad del dolor mediante la Escala Visual Análoga (EVA), y los resultados funcionales de su estado por el cuestionario de Oswestry, el día antes de la cirugía y a los 15 días de operados.
Técnica de recalibraje
A continuación se transcribe la técnica original descrita por el Dr. Jacques Senegas, publicada en 1988.13 El principio del recalibraje del conducto raquídeo consiste en aumentar el diámetro de cada una de las tres porciones que se encuentran estenosadas (conducto dural, conducto radicular y agujero), conservando una parte importante de los arcos posteriores, así como de las facetas articulares con la finalidad de no desestabilizar la columna lumbar.
En caso de existir una espondilolistesis degenerativa es necesario efectuar una artrodesis conservando los arcos posteriores. La evaluación preoperatoria debe hacerse con radiografías estándares, de frente, de perfil e imágenes dinámicas. La resonancia magnética permite un mayor acercamiento a los datos anatómicos y una mejor visualización de los agujeros. Además, se debe realizar una electromiografía y un estudio de potenciales evocados somatosensoriales para tener una base electrofisiológica preoperatoria de referencia.
Colocación del paciente. El paciente se coloca en decúbito ventral, el tórax apoyado sobre un soporte, las caderas flexionadas en ángulo recto, soportadas por un apoyo en la parte trasera. Esta posición operatoria suprime toda la compresión abdominal y reduce de forma considerable el sangrado operatorio. La hipotensión es deseable, ya que puede practicarse sin riesgo.
Descompresión posterior. Se compone de una laminectomía cefálica y una facetectomía parcial. La columna lumbar se encuentra abordada por una incisión mediana. Los ligamentos interespinales y la parte hipertrófica de los espinosos se levantan con la pinza-gubia (rongeur). La mitad cefálica de cada apófisis espinosa es extirpada, la resección completa de la mitad cefálica de cada lámina realizada con un Kerrinson antes de levantar por completo los ligamentos amarillos (incluyendo su inserción bajo la porción caudal de las láminas) requiere de una atención particular para poder ser completada, lo cual puede realizarse con una cureta fina. La resección de las facetas articulares de los pedículos lleva este mismo procedimiento operatorio y también se puede utilizar un cincel fino. Como resultado de este tiempo se realiza una gran descompresión posterior de la duramadre, así como de las raíces en cada nivel, y se conserva el arco posterior, la mitad caudal de la lámina y de la espinosa.
Descompresión anterior. En caso de que exista una hernia discal protruida se debe practicar una discectomía a este nivel; sin embargo, si existe solamente un abultamiento discal es preferible no tratar el disco que se encuentra involucrado en la compresión. Este procedimiento presenta la ventaja de respetar el ligamento vertebral posterior, así como la parte posterior de los discos que participan en la estabilización vertebral. Si existen protuberancias corporales posteriores, no se extirpan pero sí se golpean con la ayuda de un impactador, lo que constituye un procedimiento rápido y muy eficaz.
Estabilización del área descomprimida. Con la finalidad de prevenir la reincidencia de lesiones degenerativas y por lo tanto de lumbalgia, es imprescindible estabilizar el segmento descomprimido.
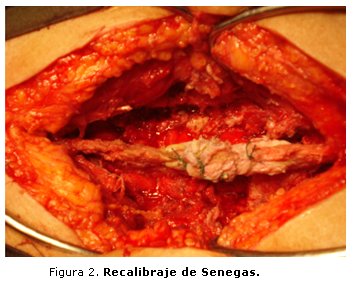
Cuando no existe una espondilolistesis se realiza sistemáticamente una ligamentoplastia interespinosa. Este procedimiento se ha experimentado en laboratorio y permite limitar un 15 % la amplitud de los movimientos de la columna lumbar (figura 2). En caso de existir una espondilolistesis degenerativa, el recalibraje del conducto lumbar, debido a que se conservaron los arcos posteriores, permite realizar la reducción y la osteosíntesis mediante barras de Luque con alambre 18 sobre cada lámina. Se aplica un injerto óseo posterolateral.14
Técnica de laminectomía, instrumentación y fusión
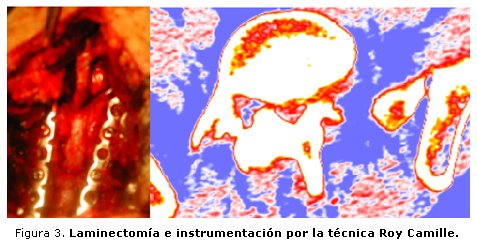
El paciente se coloca en decúbito prono sobre cuatro calzos; se realiza abordaje posterior medio, incisión longitudinal sobre las apófisis espinosas, se secciona longitudinalmente la fascia y se esqueletiza el segmento afectado. Utilizando los puntos de referencia anatómicos y el intensificador de imágenes se colocan los tornillos transpediculares en las vertebras del segmento estenótico; posteriormente se realiza una laminectomía y comprobando anatómicamente y radiológicamente la descompresión del segmento, se procede a completar la instrumentación con las barras del sistema o placas en caso de utilizar la técnica de Roy Camille (figuras 3 y 4). Utilizando los fragmentos óseos obtenidos de la laminectomía como injerto autógeno y combinado con la hidroxiapatita porosa HAP200, se completa el proceder con una artrodesis posterior e intertransversa.
El seguimiento posquirúrgico en las primeros 24 h se realiza en la Unidad de Terapia Intensiva (UTI). Si a las 48 h las condiciones del paciente se lo permiten, se levanta y comienza a deambular. Como medio de protección se le coloca una faja lumbosacra y se completa su tratamiento con antibioticoterapia profiláctica durante 72 h. A todos los pacientes se les coloca drenaje aspirativo, el cual se retira a las 48 h o cuando drena menos de 50 cc. Se mantiene el seguimiento por consultas mensuales durante 1 año.
Imagenología
Radiología. Las radiografías simples muestran los signos degenerativos presentes, así como lesiones y patologías asociadas. Las radiografías dinámicas muestran inestabilidad del segmento. Son útiles para el diagnóstico de afecciones que per se pueden provocar estenosis espinales.
Estudio del canal con tomografía, mielografía, mielotomografía. La tomografía axial computarizada (TAC) permite evaluar la anatomía del canal y realizar mensuraciones de éste, así analizar como los niveles y la arquitectura ósea de la zona. Asociada a mielografía, puede mostrar estenosis lateral o central, pero si la estenosis es más lateral al ganglio (perineuro) no la mostrará. La mielografía es un proceder invasivo, pero se reporta como el más útil en el diagnóstico de la enfermedad. Se pueden apreciar compresiones en cono, en reloj de arena, amputaciones de la raíz y otras deformidades de la columna de contraste que apunte hacia la estrechez del conducto espinal.
Resonancia magnética nuclear (RMN). Es útil al mostrar degeneración discal o herniación que pueden acompañar a la estenosis. Al planificar cirugía, permite ver elementos neurales; es capaz de mostrar compresión radicular más lateral que al perineuro, hipertrofia de las carillas articulares y el ligamento amarillo, cambios en la densidad ósea y edema de los cuerpos vertebrales.
Cambios óseos asociados a lesiones degenerativas:
- Modic de tipo I: hipointenso (T1), hiperintenso (T2)
- Modic de tipo II: hiperintenso (T1), hiper o isointenso (T2)
- Modic de tipo III: hipointenso (T1), hipointenso (T2)
Ultrasonido de abdomen. Se emplea para descartar patologías de vísceras y grandes vasos. Se toman como límite: 400 m caminando y 15 min de pie.
Formas de presentación:
- Claudicación:
- No síntomas en reposo.
- Claudicación neurógena.
- Examen físico normal.
- Ciático:
- Lumbalgia de larga evolución con período de ciática unilateral y parestesias segmentarias.
- Examen físico sin signos de tensión ciática.
Diagnóstico
Los estudios de imagen son de utilidad para la confirmación del diagnóstico; las radiografías simples deben ser nuestro punto de partida en el inicio del diagnóstico imagenológico y con ellas se debe de advertir la patología en sí. Posteriormente la realización de tomografía computarizada o de resonancia magnética aumenta el grado de especificidad y de sensibilidad. La resonancia magnética se usa como control pre y posoperatorio. Además, se pueden realizar estudios tales como mielografía, la cual por ser un estudio invasivo se realiza en últimas instancias para complementar estudios como TAC y evaluar de forma funcional la columna vertebral, sobre todo en miras del tratamiento quirúrgico.
En la actualidad este estudio puede ser sustituido por la resonancia magnética dinámica, que se realiza de pie y con movimiento, y permite obtener un estudio funcional de la columna. Con la electromiografía es frecuente encontrar radiculopatía bilateral multinivel, aunque es difícil cuantificar porque no existen patrones. Otro problema consiste en identificar la neuropatía periférica, sobre todo cuando es preexistente.
RESULTADOS
En esta serie de 15 pacientes la edad promedio fue de 49,6 años, teniendo en cuenta que no se tuvo distinción en el rango de edad. En la frecuencia por sexo se halló predominio del sexo masculino en una proporción de 1 mujer por cada 3 hombres. Las características del dolor preoperatorio se comportaron como sigue: 9 pacientes presentaban un cuadro típico de claudicación neurógena y 6 presentaban signos de lumbociatalgia, con un índice de Oswestry promedio en el caso de los pacientes con claudicación neurógena de 62,7; en los pacientes con cuadro de lumbociatalgia fue de 77,1. La escala análoga visual se comportó de la manera siguiente: en los pacientes con claudicación neurógena fue como promedio entre 6-7, en los casos de lumbociatalgia el EVA estuvo entre 8-9.
La técnica quirúrgica se seleccionó teniendo en cuenta si el tipo de estenosis era central o del receso lateral. Independientemente de la edad, en los casos de estenosis central se realizo laminectomía, y en todos estos casos se realizó instrumentación y fusión. En los casos en que predominaba la estenosis a expensas del receso lateral se practicó la técnica del recalibraje de Senegas, independientemente de los niveles que pudieran estar afectados. A 10 pacientes se les realizó laminectomía, fusión a 5 pacientes y recalibraje a 10 pacientes.
Entre los pacientes a los que se realizó laminectomía predominó el cuadro de claudicación neurógena (4 de los 5 que presentaron este cuadro; 80 %). Entre los pacientes con recalibraje no hubo un predominio de una forma de presentación, sino que fue del 50 %. En cuanto a los niveles estenóticos (tabla 1), predominó la estenosis en dos niveles (L4-L5, L5-S1) con 8 pacientes (53 %). A continuación a un espacio L5-S1 con 3 pacientes (20 %), y L3-L4 con 1 paciente (7 %), 2 pacientes con tres espacios desde L3 a S1(13 %) y 1 paciente con 4 espacios (7 %) cuya estabilización se realizó con instrumentación de Luque.
Tabla 1. Niveles estenóticos
Fuente: Historia clínicas.
El tiempo quirúrgico como promedio en los casos de recalibraje fue de 150 min aproximadamente; en los casos de laminectomía e instrumentación fue de 225 min aproximadamente y se presentó como complicación transoperatoria un caso de desgarro de la duramadre. Este mismo paciente presentó un pseudocele que resolvió espontáneamente, por lo que no necesitó una reintervención.
En cuanto a la evolución del cuadro doloroso en el posoperatorio se observó una mejoría notoria de los pacientes que presentaban claudicación neurógena, con un índice de Oswestry que disminuyó de 62,7 a 22,1. En cuanto a los pacientes con lumbociatalgia el promedio en el índice de Oswestry de 77,1 disminuyó a 15,7. La escala análoga visual se comportó de la manera siguiente: en los pacientes con claudicación neurógena que era como promedio entre 6-7 disminuyó a 3; en los casos de lumbociatalgia de 8-9 disminuyó a 2 (tabla 2).
Tabla 2. Escalas utilizada para evaluar evolución
| Síntoma evaluador | Claudicación neurógena | Lumbociatalgia | ||
| Prequirúrgica | Posquirúrgica | Prequirúrgica | Posquirúrgica | |
| Oswestry | 62,7 | 22,1 | 77,1 | 15,7 |
| EVA | 6-7 | 3 | 8-9 | 2 |
EVA: Escala Visual Análoga.
Fuente: Historias clínicas.
En los casos con lumbociatalgia la mejoría fue mayor y estuvo en correspondencia con un nivel de incapacidad y dolor más alto por existir signos irritativos del ciático que desaparecieron después de la cirugía. Sin embargo, el dolor de la claudicación neurógena más insidioso y crónico manifestó una mejoría pero se mantenía algún nivel de disconformidad, lo que no guarda relación ni con la técnica utilizada ni con la edad.
Como complicación hubo un pseudocele ya referido y 2 pacientes con reacción al material de sutura. No hubo casos de sepsis profunda en la serie y no se realizaron reintervenciones.
DISCUSIÓN
El tratamiento de la estenosis lumbar degenerativa es un tema controversial. Ante el fracaso de los métodos incruentos y la solicitud del enfermo de obtener una mejoría, se debe plantear la necesidad de una descompresión quirúrgica. Varios autores han propuesto diversas técnicas operatorias descompresivas, desde la clásica laminectomía que puede causar entre un 215 % de inestabilidad si no existiese una inestabilidad previa, o llegar hasta un 70 % de desestabilización después de la descompresión si ésta existiera previamente, como en la listesis o en la escoliosis.
Existen técnicas como la del recalibraje diseñado por el profesor Jacques Senegas, que tratan de preservar elementos estabilizadores del raquis.
El conducto lumbar estrecho es un padecimiento vertebral que puede afectar a pacientes entre los 40 y 50 años de edad y su proporción aumenta con la edad. Para Tsuji, la edad promedio fue de 62 años y de 58 años para Senegas; 57 años para Cienega-Ramos, y de 47 para Nasca; de 51 para McKinley y 64 para el reporte de Johnson; en nuestra serie de 15 pacientes la edad promedio fue de 49,6 teniendo en cuenta que no se tuvo distinción en cuanto al rango de edad.
En la frecuencia por sexo hubo predominio del sexo masculino en una proporción de 1 mujer por cada 3 hombres, lo que coincide con el mayor número de reportes con mayor proporción hombres-mujeres desde 1,1-3 a 1; sin embargo, Mckinley y Russin documentan un mayor número de mujeres en su serie: de 1 hombre por 4 mujeres.15
En cuanto a los niveles estenóticos hubo predominio de dos niveles (L4-L5), con un 53 %; a continuación a un espacio L5-S1, 20 %, y L3-L4, 7 %; L3 a S1para un 13 % y 1 paciente con 4 espacios para un 7 %, lo que coincide con la serie de Miramonte.16
Los resultados obtenidos en cuanto a la mejoría del dolor se corresponden con los obtenidos por otros autores, al tener una mejoría en el 100 % de los pacientes. Aunque estos usaron otros escalas, sus resultados también fueron satisfactorios. Tal es el caso de la escala de Lassale, utilizado por Cristian Taleb.17 Sus resultados fueron 71 % entre excelentes y buenos, 15 % regulares y 14 % pobres, con una serie de 38 pacientes. En la serie de 62 casos del Dr. José Álvarez Ramírez se obtuvo satisfacción con el procedimiento quirúrgico en un 85 % de los casos.18
En conclusión, según la presente serie la estenosis del canal lumbar no es una patología que se limita a pacientes de la llamada tercera edad, y es más frecuente en el sexo masculino que en el femenino. Se realizaron 2 técnicas quirúrgicas: laminectomía con instrumentación y la técnica de recalibraje se Senegas. Por los resultados obtenidos al valorar el índice de discapacidad de Oswestry y la Escala Visual Análoga, ambas técnicas fueron efectivas teniendo en cuenta la selección de la utilización de cada una de ellas: la laminectomía con instrumentación para las estenosis centrales y la técnica de recalibraje de Senegas para las estenosis del receso lateral. Se recomienda realizar ligamentoplastia con corion, lo cual conferirá una estabilidad dinámica al segmento recalibrado, limitará la extensión a ese nivel y disminuirá la sobrecarga y subluxación de las facetas articulares.
REFERENCIAS BIBLIOGRÁFICAS
1. Portal A. Cours d'Anatomie M´edicale ou El´ements de l' Anatomie de l'homme. Vol.1. Paris: Baudovin; 1803. p.29.
2. Sachs B, Fraenkel J. Progressive ankylotic rigidity of the spine. Spondylose Rizhomelique. J Nerv Ment Dis. 1990;27:1-15.
3. Putti V. New conception in the pathogenesis of sciatic pain. Lancet. 1927;2:5360.
4. Verbiest H. A radicular syndrome from development narrowing of the lumbar vertebral canal. J Bone Joint Surg.1954;36A:230.
5. Arnoldi CC, Brodski AE, Cauchoix J. Lumbar spinal stenosis and nerve root entrapment syndrome, definition and classification. Clinc Orthop. 1976;115:4.
6. Kirkaldy Willis WH, Wedge JH, Yong'Hing K, Reilly J. Pathology and pathogenesis of lumbar spondylosis and stenosis. Spine. 1978;4:319-28.
7. Lee CK, Rauschning W, Glenn W. Lateral lumbar spinal canal stenosis. Classification, pathologic anatomy and surgical decompression. Spine. 1980;13:313-20.
8. Terry Canale S. Campbell: cirugía ortopédica. Vol. 2. 10 Ed. Madrid: Harcourt Brace; 2004. pp. 2099-115.
9. Boos N, Eabi M. Spinal disorders. Fundamentals of diagnosis and treatment. USA: Springer-Verlag Berlin Heideberg; 2008.
10. Spivak J. Current concepts review degenerative lumbar spinal stenosis. The Journal of bone and Joint surgery. 1998;80-A(7):1053-66.
11. An HS, Butler JP. Lumbar spinal stenosis. Historical Perspective, classification and pathoanatomy. Semin Apine Surg.1999;11:184.
12. Santos C, Rivas R. Estenosis del canal lumbar. Protocolos de buenas prácticas. Hospital Ortopédico Docente Fructuoso Rodriguez. Servicio de Columna, Tórax, y Pelvis. La Habana; 2007.
13. Senegas J. Revue de chirurgie orthopedique et reparatrice de l´appereil moteur. J. Orthop Surg. 1988;2:93-9.
14. Ochoa Carrillo H. Recalibraje simple o con artrodesis en el canal lumbar. Ortho-Tips. 205;1(2).
15. Rosales M, Manzur D, Miramonte V, Alpizar A, Reyes Sánchez A. Conducto lumbar estrecho. Acta Médica Grupo Ángeles. 2006; 4(2).
16. Miramontes Martínez V, Rosales Olivares L, Reyes-Sánchez A. Tratamiento quirúrgico del conducto lumbar estrecho Rev Mex Ortop Traum. 2002;16(2):70-5.
17. Taleb C. Evaluación post-quirúrgica de la cirugía de estenosis lumbar degenerativa por método des compresivo selectivo. COLUNA/COLUMNA. 2006;5(1):13-8.
18. Ávila J, Aguilar R, Ávila R. El síndrome de estenosis lumbar adquirida. Características clínicas, tratamiento quirúrgico y resultados. Análisis prospectivo de 62 casos. Rev Mex Neuroci. 2006;7(1).
Recibido: 17 de junio de 2009.
Aprobado: 22 de julio de 2009.
Carlos Santos Coto. Servicio de Columna Vertebral. Hospital Ortopédico Docente «Fructuoso Rodríguez». Avenida de los Presidentes y calle 29, El Vedado. La Habana, Cuba.
Correo electrónico: carlossantos@infomed.sld.cu