Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Ortopedia y Traumatología
versión On-line ISSN 1561-3100
Rev Cubana Ortop Traumatol v.24 n.1 Ciudad de la Habana ene.-jun. 2010
Aplicación de la hidroxiapatita porosa coralina® HAP-200 con antibióticos en la osteomielitis de la tibia
Application of HAP-200® coralline porous hydroxyapatite with antibiotics in tibia osteomyelitis
Utilisation de l'hydroxyapatite poreuse corallienne HAP-200® et des antibiotiques contre l'ostéomyélite du tibia
Enrique Pancorbo Sandoval,I Alberto Delgado Quiñones,II Juan Martín Tirado,III Justo Hernández Hernández,IV Giraldo Díaz Prieto,V Ramón González Santos VI
IEspecialista de II Grado en Ortopedia y Traumatología. Profesor Auxiliar. Hospital Militar «Dr. Mario Muñoz Monroy». Matanzas, Cuba.
IIEspecialista de II Grado en Ortopedia y Traumatología. Instructor. Hospital Militar «Dr. Mario Muñoz Monroy». Matanzas, Cuba.
IIIEspecialista de II Grado en Ortopedia y Traumatología. Instructor. Hospital Militar «Dr. Mario Muñoz Monroy». Matanzas, Cuba.
IVEspecialista de I Grado en Ortopedia y Traumatología. Hospital Militar «Dr. Mario Muñoz Monroy». Matanzas, Cuba.
VEspecialista de I Grado en Ortopedia y Traumatología. Instructor. Hospital Militar «Dr. Mario Muñoz Monroy». Matanzas, Cuba.
VIDoctor en Ciencias Químicas. Centro Nacional de Investigaciones de Cuba (CNIC). La Habana, Cuba.
RESUMEN
A pesar de los tratamientos quirúrgicos actuales y de la aplicación de antibióticos de amplio espectro en pacientes con osteomielitis aguda, tanto a punto de partida de procesos sépticos a distancia o por inoculación directa, existe un porcentaje de pacientes que evolucionan a la cronicidad. La osteomielitis crónica representa aproximadamente el 4,2 % de las secuelas del tratamiento de fracturas expuestas de la tibia, y Staphylococcus aureus es el germen que con mayor frecuencia se aísla. Se presentan dos casos tratados eficazmente mediante curetaje de la lesión y relleno con hidroxiapatita porosa coralina® HAP-200 impregnada con gentamicina, y aplicación de antibiótico sistémico. Se valoró el tipo de lesión, y los aspectos analíticos y radiológicos. El objetivo fue demostrar la utilidad de este biomaterial en la cirugía séptica de la tibia.
Palabras clave: Hidroxiapatita porosa coralina® HAP-200, osteomielitis, tibia.
ABSTRACT
Despite the current surgical treatment and the applications of wide-spectrum antibiotics in patients presenting with acute osteomyelitis from the at distance first septic processes or by direct inoculation, there is a percentage of patients evolving to chronic stage. Chronic osteomyelitis represent approximately the 4,2% of sequalae of tibia exposed fractures and Staphylococcus aureus is the more frequent isolated germ. Two cases are presented effectively treated by curettage of the lesion and filled with HAO-200 ® coralline porous hydroxyapatite impregnated with Gentamicin and a antibiotic systemic application. Type os lesion was assessed as well as the analytical and radiologic features. The aim of present paper was to demonstrate the usefulness of this biomaterial in tibia septic surgery.
Key words: HAP-300 ® coralline porous Hydroxyapatite.
RÉSUMÉ
Malgré les traitements chirurgicaux actuels et l'utilisation des antibiotiques de large spectre d'action chez des patients atteints d'ostéomyélite aigüe (aussi à l'origine des processus infectieux à distance qu'au moyen de l'inoculation directe), il y a un grand nombre de patients évoluant vers la chronicité. L'ostéomyélite chronique représente environ 4,2% des séquelles du traitement des fractures exposées du tibia, et le Staphylococcus aureus est le germe le plus souvent isolé. Deux cas avec un traitement efficace par curetage et remplissage de la lésion avec hydroxyapatite poreuse corallienne HAP-200® imprégnée de gentamycine, et par application d'un antibiotique systémique, sont présentés. On a évalué le type de lesion, et les aspects analytiques et radiologiques. Le but de cette étude a été de démontrer l'efficacité de ce biomatériel dans la chirurgie septique du tibia.
Mots clés: Hydroxyapatite poreuse corallienne HAP-200®, ostéomyélite, tibia.
INTRODUCCIÓN
La osteomielitis ocurre con más frecuencia en la tibia que en otros huesos largos, lo cual se debe a la poca cobertura de partes blandas de ésta, que facilita la exposición del foco de fractura en dependencia de la magnitud del mecanismo de producción de aquella. Este mecanismo puede generar gran destrucción del tejido óseo, de las partes blandas o del aporte vascular al hueso.1-10
Existen múltiples tratamientos que han ido evolucionado en los últimos decenios, dado el aporte de nuevos conocimientos sobre la fisiopatología de la curación ósea, de nuevos medios de osteosíntesis menos invasivos que afectan poco el aporte sanguíneo del hueso y el uso profiláctico de antibióticos sistémicos en combinación con antibiótico local, que reducen las posibilidades de infección. A pesar de esto un porcentaje considerable de los casos evolucionan con infecciones profundas y requieren otros procedimientos para lograr la curación ósea definitiva.
Igualmente, en el caso de una osteomielitis crónica, secuela de una aguda, como en el caso del absceso de Brodie, se requieren diferentes procedimientos quirúrgicos que van desde el legrado, la ostectomía y transportación ósea, el uso de cadenas de Gentabiles en el foco séptico, que requiere de la retirada posterior, e incluso en los casos más graves, de la amputación de la extremidad por el peligro para la vida del paciente o el mal estado del miembro. Esto puede ocurrir igualmente en los casos de fracturas expuestas de la tibia.
El objetivo de este artículo es presentar dos casos de osteomielitis, uno de causa traumática y otro por diseminación hemática, en la zona proximal de la tibia, tratadas eficazmente con hidroxiapatita porosa coralina® HAP-200 impregnada con antibiótico. La gran ventaja de este material es su biocompatibilidad y la ausencia de necesidad de retirada posterior del implante. Este constituye un método más de tratamiento dentro del arsenal con que cuenta el cirujano ortopédico para solucionar estos casos de difícil seguimiento.
PRESENTACIÓN DE CASOS
Caso clínico 1
Paciente del sexo masculino, de 36 años de edad, que a los 12 años de edad (1985) presentó un proceso infeccioso y fue atendido en un servicio ortopédico infantil donde se le diagnosticó una celulitis de la rodilla derecha. Evolucionó de forma satisfactoria con empleo de antibiótico sistémico, sin necesidad de tratamiento quirúrgico. A los 20 años de edad (1997) presenta un proceso infeccioso profundo en la cara posterior de la pierna, cerca de la región poplítea, con una fístula con secreción abundante. Fue ingresado en un hospital y se le diagnosticó una osteomielitis aguda a partir de un proceso séptico inicial de años de evolución, un absceso de Brodie. Fue intervenido en varias ocasiones durante estos últimos 15 años, pero se ha mantenido la fístula por la cara posterior, con períodos de mejoría con antibióticos, pero siempre con recidivas.
Acudió a nuestro centro aproximadamente hace un año y medio (2007), y presentaba al ingreso una fístula en la zona antes señalada, con secreción escasa y cultivo positivo de Staphylococcus aureus, atrofia de la pierna con acortamiento de 1,5 cm, con limitación a la flexión de la rodilla hasta 100° y extensión de 0°, y debilidad a la dorsiflexión del pie derecho.
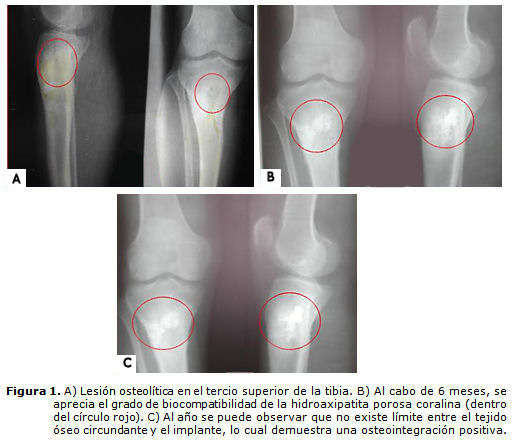
Se realizó un estudio radiográfico simple, donde se apreció una imagen osteolítica de 4 cm de diámetro (figura 1A). Fue llevado en 4 ocasiones al salón de operaciones, donde se realizó legrado de la fístula y del foco osteomielítico por un abordaje anteroexterno. Cuando se logró un lecho sangrante y limpio, se rellenó la cavidad con HAP-200® en forma de bloque embebido en gentamicina en dosis terapéutica de 240 mg. Además se le aplicó antibiótico sistémico (según resultado del antibiograma previo), y durante 6 semanas después del tratamiento quirúrgico se mantuvo con antibiótico, según resultado del cultivo y antibiograma.
La evolución resultó satisfactoria. El período de cicatrización fue igual al de otro proceder quirúrgico normal. Se retiró la sutura a los 14 días, y no existían signos de rechazo del biomaterial (edema, eritema, exudado, aumento de la temperatura local), sólo el dolor e inflamación normal después de un tratamiento quirúrgico. El hematócrito de 0,41/L disminuyó hasta 0,39/L; el leucograma de 7,6 x 109/L disminuyó a 5,2 x 109/L; de 68 % de neutrófilos disminuyó a 51 % y la eritrosedimentación de 22 min/h igualmente bajó 7 min/h al cabo de los 14 días.
En la evolución radiográfica (figura 1B) al cabo de los 6 meses y al año de operado (figura 1C) se observó la osteointegración del biomaterial, pues no existía frontera entre el bioimplante y el tejido óseo sano circundante, señal de la penetración de éste a través de los poros de la hidroxiapatita.
En la figura 2 se muestra el estado actual del paciente (febrero del 2009), sin recidivas y con todas las lesiones totalmente cicatrizadas.
Caso clínico 2
Paciente del sexo masculino, de 53 años de edad, que hace 12 años (1997) sufrió una fractura del tercio superior de la tibia izquierda y fue tratada con osteosíntesis interna, pero evolucionó con una osteomielitis.
Acudió a nuestro centro y se logró la curación ósea mediante el tratamiento de la metodología de fijación externa, ostectomía del fragmento óseo séptico y transportación ósea, pero con una osteítis del trayecto de un alambre, que requirió de varios legrados de la cavidad osteomielítica y de un injerto pediculado con el gemelo interno e injerto libre de piel. Se logró la cicatrización de la lesión, pero no se llegó a rellenar la cavidad con injerto óseo, como está indicado en este tipo de caso.
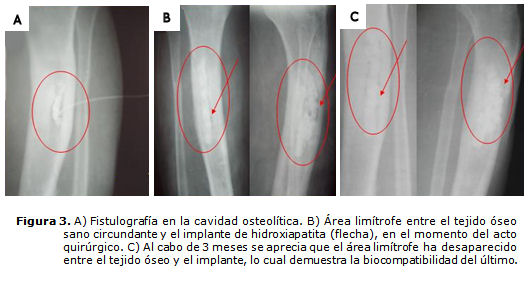
El paciente regresó a nuestro centro hace 3 meses, con una fístula en la zona descrita anteriormente. Se decidió su ingreso y se realizó una fistulografía (figura 3A), donde se observó una cavidad de aproximadamente 6 cm de largo por 3 de ancho. Se realizó igual procedimiento que al paciente anterior, con varios legrados sucesivos y, al obtener un lecho sangrante adecuado, se rellenó la cavidad con HAP-200® embebida con gentamicina, en igual dosis, y se cerró de inmediato la herida. El antibiótico por vía sistémica se mantuvo con igual tratamiento que en el otro caso, según el cultivo y antibiograma. Fue el mismo germen el causante de la infección.
En el seguimiento radiográfico se puede observar (figura 3B) el área limítrofe entre el bioimplante colocado en el momento del acto quirúrgico y el tejido óseo sano circundante. Ya en la figura 3C, al cabo de los dos meses, se observa que este límite desapareció por la osteointegración del implante.
El número de leucocitos disminuyó de 10,2 x 109/L a 6,5 x 109/L, los neutrófilos de 68 % a 52 %, la eritrosedimentación de 33 min/h a 11 min/h, y el hematócrito de 0,45/L a 0,41/L.
En la figura 4A se muestra el paciente en el momento que se efectuó el implante de HAP-200® embebida con gentamicina a través de la herida. En la figura 4B y C se observan las heridas totalmente cicatrizadas. Al igual que el paciente anterior, éste no presentó ningún signo de rechazo o complicaciones.
En la figura 5 se aprecia al paciente al cabo de los 3 meses, en fase de rehabilitación, con las heridas totalmente cicatrizadas.
DISCUSIÓN
La osteomielitis en la tibia suele aparecer en fracturas expuestas complejas, infecciones posquirúrgicas en fracturas cerradas, en sustituciones protésicas de la rodilla, en los más jóvenes (niños, adolescentes o adultos jóvenes) por diseminación hemática o por lesiones sépticas o penetrantes cercanas a las epífisis de crecimiento.2, 3, 6, 11, 12
Como se expuso antes, a pesar de los avances en medios de tratamientos menos invasivos en los casos de fracturas de alta complejidad, hasta un 16,2 % de estos casos pueden evolucionar a una infección profunda y de estos un 4,2 % a una osteomielitis crónica.1- 3, 5, 10
El germen que se aísla más frecuentemente en las fracturas infectadas de la tibia o en casos de osteomielitis de causa hemática, según señalan varios autores,2,5-7,11 es el Staphylococcus aureus, a pesar de que existen otros gérmenes que de forma aislada o combinada pueden afectar al tejido óseo.
El diagnóstico se puede establecer mediante cultivo y antibiograma en cuanto al tipo de germen, aunque si es negativo no excluirá la sospecha de una infección. Los medios diagnósticos disponibles van desde los más simples hasta los de más alta complejidad. En los casos crónicos la rarefacción metafisaria, la osteoesclerosis, la reacción perióstica y la osteólisis son la norma. En los casos de recién comienzo hay que esperar hasta 15 días para poder observar algún tipo de lesión ósea, y es la gammagrafía ósea la que puede ayudar a encontrar tempranamente la zona dañada, al igual que la resonancia magnética, con un 82-100 % de efectividad.13
El tratamiento consiste inicialmente en el desbridamiento quirúrgico, el raspado de la cavidad y el uso de antibiótico sistémico específico según el resultado microbiológico.4,11 Existen muchos métodos descritos, como el de Papineau,7,14 el cual consiste en el relleno de injerto óseo a cielo abierto con irrigación continua con solución salina y antibiótico tópico y sistémico hasta lograr la curación después de varios días y la cubierta definitiva con injerto libre de piel, pero con la dificultad que señalan varios autores de que ésta no puede exceder de 4 cm de diámetro por la posible fractura por sobrecarga. Otros métodos van desde el uso de injerto pediculado vascularizado9, 15-21 de la cavidad expuesta en un primer tiempo, con el relleno de ésta con injerto óseo en un segundo tiempo, meses después, la transportación ósea previa ostectomía del fragmento óseo infectado hasta la amputación de la extremidad en casos que puedan comprometer la vida del paciente.1-3, 7, 11, 22-24
Se han desarrollado otras técnicas, como la aplicación de cadenas de Gentabiles7,14 en la cavidad infectada para un relleno posterior con injerto óseo. Proubasta25 igualmente propugna el empleo el relleno del defecto osteomielítico con espaciadores impregnados de gentamicina, que serían posteriormente sustituidos por injerto óseo autógeno. La utilización de cerámicas de hidroxiapatita cálcica con gentamicina propuestas por Shinto26 tiene igualmente el inconveniente de la retirada del material. Jiménez-Martín14 señala en su trabajo que el espaciador de hidroxiapatita tiene excelentes propiedades de resorción, biocompatibilidad y liberación de antibióticos, debido a su alta porosidad, por lo cual lo hace especialmente recomendable para el tratamiento en la osteomielitis.
En nuestra experiencia coincidimos con estos autores que han trabajado igualmente empleando la hidroxiapatita como implante en defectos óseos de fracturas, pseudoartrosis, tumoraciones óseas benignas e infecciones óseas, y han obtenido buenos resultados.27-33 Como hemos mostrado en trabajos anteriores,30,32,33 la aplicación de este bioimplante HAP-200® embebida con gentamicina en cavidades mayores de 4 cm no ha estado limitada por la posibilidad de aparición de fracturas como han señalado otros autores, ya que hemos logrado con la adecuada protección la total curación ósea de los pacientes.
Sobre la base de la experiencia de diferentes autores y de la propia (más de 15 años aplicando este producto), consideramos que la hidroxiapatita coralina porosa HAP-200® posee una gran biocompatibilidad por las cualidades siguientes:27-33
- Posee una porosidad de 200 micras (similar al tejido óseo humano), lo cual facilita el paso de los elementos que forman parte del proceso de curación ósea en el lugar implantado. Esto permite la osteointegración del implante y además, que se pueda aplicar con antibiótico local. Éste se libera de forma lenta, lo cual propicia una mayor efectividad con el antibiótico sistémico.
- Son resistentes a los procesos infecciosos por poseer un pH alcalino.
- No necesitan ser retirados después de implantados ya que con el paso de los años este va desapareciendo por su grado de reabsorción, que varía de un caso a otro, en dependencia de factores particulares de cada paciente, como la edad, el sitio de la fractura, el tipo y la magnitud de la lesión, así como el procedimiento realizado para rellenar adecuadamente el área de defecto óseo con el bioimplante.
Por estas razones concluimos que este implante es un medio más con que cuenta el cirujano ortopédico en su arsenal quirúrgico para enfrentar casos de alta complejidad, como la osteomielitis.
REFERENCIAS BIBLIOGRÁFICAS
1. Cooney III WP, Linscheid RL, Dbyns JH. Fractures in adults. En: Rockwood and Greens. 4 Ed. New York: Lipincott Raver Publishers; 1996.
2. Díaz Peletier R, Fernando L. Fracturas abiertas. Madrid: Ediciones ARAN SA; 1988. Pp. 33-51.
3. Gustilo RB. Fracturas y Luxaciones. Tomo 1. Madrid: Mosby/ Doyma Libros; 1996. Pp. 169-95.
4. Byrd S, Cierny G, Tebbets JB. The management of open tibial fractures with associated soft tissue loss. External pin fixation with early flap coverage. Plast Reconstr Surg. 1981;68:73-9.
5. Iverson LD, Swientkowski MF. Manual de urgencia en Ortopedia y Traumatología. Tomo 1. Barcelona: MASSON-Little Brow.SA; 1996. Pp. 1-35.
6. Ceballos Mesa A. Fijación externa de los huesos. La Habana: Editorial Científica-Técnica; 1983. Pp. 77-97.
7. Orozco R, Sole JM, Videla M. Atlas de osteosíntesis. Fracturas de los huesos largos. [CD-ROM]. Barcelona: MASSON; 1998.
8. Pancorbo Sandoval E, Martín Tirado JC, Delgado Quiñónez A, Navarro Patou R. Tratamiento de fracturas complejas de la diáfisis tibial mediante osteosíntesis diversas e injerto. [CD-ROM] Memorias Congreso Internacional de la Sociedad Cubana de Ortopedia y Traumatología. Cienfuegos; 24-29 de noviembre 2008. ISBN: 978-959-7158-77-6.
9. Giannoudis PV, Papakostidis C, Roberts C. A review of the management of open fractures of the tibia and femur. J Bone Joint Surg. 2006;88-B(3):281-9.
10. Edmonson AS, Crenshaw AH. Campbell. Cirugía Ortopédica. Tomo 1. La Habana: Instituto del libro; 1981. Pp. 501-609.
11. Álvarez Cambras R. Tratado de Cirugía Ortopédica y Traumatológica. Tomo I. La Habana: Pueblo y Educación; 1985. Pp. 429-48.
12. Patzakis MJ, Zalavras CG. Cronic posttraumatic osteomyelitis and infected non-union of the tibia: current management concepts. J Am Acad Orthop Surg. 2005;13(69):417-27.
13. Boutin et al. Update on imaging of orthopedic infections. Orthop Clin North Am. 1998; 29:41-66.
14. Jiménez-Martin A, Romero Candau F, Pérez Hidalgo S, et al. Utilidad del sulfato cálcico e hidroxiapatita con antibióticos en la osteomielitis de la mano, a propósito de dos casos. Trauma Fund MAPFRE 2008;20(1):45-8.
15. Ger R. The technique of muscle transposition in the operative treatment of traumatic and ulceration lesions of the leg. J Trauma. 1971;11:502-10.
16. McCraw JB, Arnold PG. McCraw and Arnold's Atlas of muscle and musculutaneous flaps. Lower Extremity Reconstruction. Virginia: Hampton Prees Publishing Co; 1987. Pp. 65-173.
17. Cavadas PC. Tratamiento de las osteomielitis crónicas del calcáneo con colgajos libres musculares. Rev Ortop Traumatol. 1997;42:19-25.
18. Palacín J, Rabell J, Sarobí W. Colgajo sural reverso para reconstrucción de la extremidad inferior. Rev Ortop Traumatol. 1997;42:193-7.
19. Anthony JP, Mathes SJ, Alprit BS. The muscle flap in the treatment of chronic lower extremity osteomyelitis. Results in patients over five years post treatments. Plast Recontr Surg. 1991;88:311-8.
20. Stevenson TR, Mathes SJ. Management of foot injuries with free-muscle flaps. Plast Reconstr Surg. 1986;78:665-89.
21. Pancorbo Sandoval E, Martín Tirado JC, Navarro Patou R, Díaz Piedra A, Pérez Méndez O, García García G. Empleo de los colgajos musculares pediculados en la solución de lesiones traumáticas y sus secuelas en miembro inferior. Rev Cubana Ortop Traumatol. [serie en Internet]. 2006;20(1). Disponible en: http://scielo.sld.cu/pdf/ort/v20n1/ort05106.pdf
22. Naggar L, Chevalley F, Blanc CH, Livio JJ. Treatment of large bone defects with the Iliizarov technique. J Trauma 1993;34:390-3.
23. McKee MD, Wild LM, Schnitisch EH, Waddell JP. The use of an antibiotic-impregnated, osteoconductive, bioabsorbible bone substitute in the treatment of infected long bone defects: early results of a perspective trial. J Orthop Trauma. 2002;16(9):622-7.
24. López-Oliva F. Tratamiento de pseudoartrosis infectada de tibia mediante transporte óseo guiado por clavo endomedular de artrodesis de tobillo. A propósito de un caso. Trauma Fund MAPFRE 2008;20(1):49-53.
25. Proubasta IR, Itarte JP, Lamas CG, Majó JB. The spacer block technique in ostomyelitis of the phalangeal bones of the hand. Acta Orthop Belg. 2004;70(2):162-5.
26. Shinto Y, Uchida A, Korkusuz F, Araki N. Calcium hydroxyapatite ceramic used as a delivery system for antibiotics. J Bone Joint Surg. 1992;74B(4):600-4.
27. Pancorbo Sandoval E, Martín Tirado JC, Delgado Quiñónez A, González Santos R. Hidroxiapatita Porosa® (HAP-200). Diez años después. Rev Invest Médicoquirúrgicas (CIMEQ). 2006;II(8):5-10.
28. Pancorbo Sandoval E, Martín Tirado JC, Delgado Quiñónez A, Navarro Patou R, Díaz Piedra A, Trimiño Galindo L. Tratamiento de urgencia de las fracturas con hidroxiapatita coralina® HAP-200. Rev Cubana Ortop Traumatol. [serie en Internet]. 2006;20(1). Disponible en: http://scielo.sld.cu/pdf/ort/v20n1/ort06106.pdf
29. Pereda O. Bioimplantes coralinos en fracturas de la meseta tibial. Rev Cubana Ortop Traumatol 1999;13(1-2):132-6.
30. González R, Blardoni F, Maestre H, Pereda O, Pancorbo E, Ciénega M. Long term results of the Coralline porous hidroxiapatite HAP-200 as bone implant's biomaterial in Orthopedics and Traumatology. CNIC Ciencias Biol. 2000;32(2):97-101.
31. Gil Albarova J y otros: Generalidades sobre sustitutos óseos. En: XXIX Simposium Internacional de Traumatismos y Ortopedia FREMAP. Biomateriales, trasplantes e ingeniería tisular en cirugía ortopédica y traumatología. Madrid: Edit. MAPFRE, SA; 2003. Pp. 3-43.
32. Ciénega MA. Uso de la hidroxiapatita coralina HAP-200 como sustituto del injerto óseo en Ortopedia. Rev Mex Ortop Trauma. 1998;12(5):410-5.
33. Pancorbo Sandoval E, Martín Tirado JC, Delgado Quiñónez A, Navarro Patou R. Tratamiento de las tumoraciones óseas benignas con HAP-200®. [CD-ROM] Memorias Congreso Internacional de la Sociedad Cubana de Ortopedia y Traumatología. Viñales, Pinar del Río. Septiembre 17-22; 2007. ISBN: 978-959-7158-78-3.
Recibido: 02 de octubre de 2009.
Aprobado: 15 de noviembre de 2009.
Enrique Pancorbo Sandoval. Hospital Militar «Dr. Mario Muñoz Monroy». Calle 129 núm. 18404, entre 184 y 186, Peñas Altas. Matanzas, Cuba.
Correo electrónico: enriquepancorbo.mtz@infomed.sld.cu