Introducción
El mieloma múltiple (MM) representa el 1 % de todas las neoplasias y el 10 % de las hemopatías malignas, la incidencia anual es de 3-4 casos nuevos por 100 000 habitantes en nuestro país, la edad media de la presentación se sitúa alrededor de los 65 años, siendo excepcional en los individuos menores de 30 años (0,3 % de todos los casos), el 12 % y 2 % de los pacientes tienen menos de 50 años y 40 años respectivamente, recientemente se observó un incremento en el número de pacientes menores de 40 años, con un mayor número de casos entre los grupos étnicos afrocaribeños en comparación con los caucásicos.1
En México hay poca información estadística que permita comparar con el resto del mundo, pero la enfermedad parece ser menos frecuente en mexicanos que en caucásicos (4,2 %-7,7 % de todas las enfermedades hematológicas vs. 10-15 % respectivamente).
El dolor óseo constituye la manifestación inicial en el 80% de los casos, generalmente se localiza en la columna vertebral y costillas, y es de características mecánicas.1
Establecer el diagnóstico de MM no ofrece dificultades, los pacientes presentan síntomas propios de la enfermedad y anomalías de laboratorio características, el diagnóstico requiere de 10% o más células plasmáticas en la medula ósea, evidencia de daño a órgano diana, hipercalcemia, insuficiencia renal, anemia y lesiones óseas.2,3
Dentro de las radiografías simples se requiere tener una proyección posteroanterior y anteroposterior de tórax, proyección transoral de columna cervical, anteroposterior y lateral de columna cervical, torácica y lumbar, húmero y fémur y de cráneo.1,4
El 80% de los pacientes con mieloma múltiple presentan alteraciones óseas, comúnmente se presentan en las vértebras (66 %), costillas (45 %), cráneo (40 %), hombro (40 %), pelvis (30 %) y en huesos largos (25 %).4
La tomografía axial computarizada (TAC) tiene mayor sensibilidad que la radiografía simple para detectar lesiones líticas pequeñas, por lo cual puede demostrar la presencia y extensión de la enfermedad en tejido blando asociado.5,6,7,8
La compresión medular secundaria a metástasis de tumor primario desconocido aparece en casi 7,5 % de estos casos, las causas más frecuentes son las neoplasias hematológicas y dentro de ellas principalmente el MM, carcinoma broncogénico y carcinoma de próstata.9,10
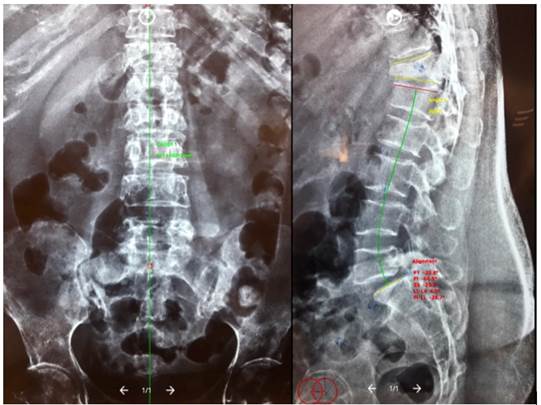
Las fracturas por compresión incrementan la morbilidad y la mortalidad causando una deformidad espinal que desestabiliza el balance sagital provocando dolor intratable (Fig. 1).
El tratamiento quirúrgico del mieloma múltiple en la columna vertebral consiste en hacer descompresión amplia y artrodesis con o sin instrumentación, este presenta buenos resultados en relación con el dolor y mejoría del cuadro neurológico.11,12,13
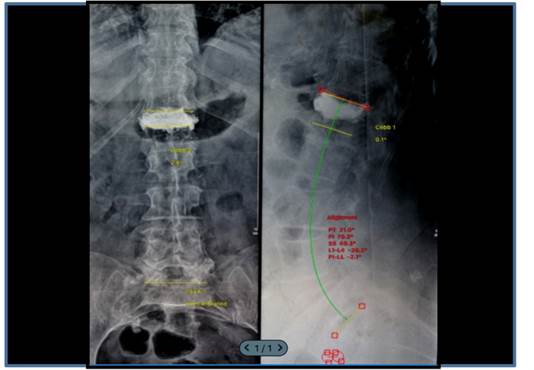
La vertebroplastia (VP) se ha convertido en una de las técnicas quirúrgicas de elección para el tratamiento de las fracturas vertebrales, ya que permite el restablecimiento del balance sagital y coronal así como el fortalecimiento en el cuerpo vertebral disminuyendo el dolor asociado a fracturas por compresión agudas o subagudas (Fig. 2).14,15)
La VP con polimetilmetacrilato (PMMA) fue introducido por primera vez en 1987 como una técnica para el tratamiento de los hemangiomas vertebrales; desde entonces, se ha convertido en una valiosa opción terapéutica en el manejo del dolor de espalda causado por las fracturas osteoporóticas, metástasis y el mieloma múltiple.16
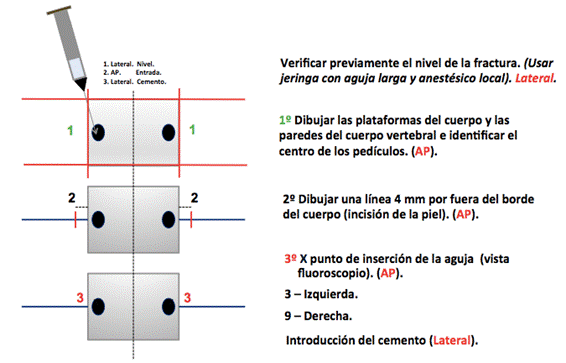
La vertebroplastia es el método terapéutico que describe el aumento interno de la vértebra fracturada a través de la inyección intraósea con cemento para hueso, usualmente, el PMMA dentro del cuerpo vertebral reduce el dolor óseo y provee estabilidad (Fig. 3).
Varias teorías han sido propuestas sobre el alivio del dolor después de la vertebroplastia; es probable que un componente de VP esté relacionado con la analgesia secundaria a la inmovilidad de microfracturas así como reducción de las fuerzas mecánicas, también se sustenta la posible destrucción de terminaciones nerviosas causada por los efectos citotóxicos, mecánico, vascular y efectos del PMMA, así como sus efectos térmicos de polimerización; también pueden desempeñar un papel en el alivio del dolor, además, se ha propuesto que el PMMA no tiene un efecto antitumoral, lo que puede explicar la rareza de recidiva local tras VP.16
Estudios realizados en enfermedades metastásicas espinales, donde se realizó la VP en 37 pacientes, 29 de ellos con metástasis y 8 con mieloma múltiple, reporta una disminución del dolor a las 48 horas pos-VP en el 97 % de los 37 pacientes con metástasis osteolíticas o mieloma múltiple; el dolor se reportó; ausente en 13,5 %, significativamente reducido en 55 %, y moderadamente reducida en un 30 %, se observaron efectos benéficos en el 89 % a los 3 meses y el 75 % después de 6 meses, la tasa de complicaciones fue de un 2 a 3 %.17
La razón de la popularidad de este procedimiento, son sus excelentes resultados en el alivio del dolor, así como su bajo costo al no requerir implantes o dispositivos costosos, pero la mayor ventaja es que cierra la brecha entre el tratamiento conservador con reposo en cama y analgésicos contra la cirugía real que consiste en instrumentación y estabilización de múltiples niveles, así la VP ofrece una opción de tratamiento a un grupo selecto de pacientes que solo tienen una limitada alternativa terapéutica.
En el MM, cuando las fracturas por compresión causan dolor intratable y no responde a tratamiento conservador, la VP es efectiva, aumentando la calidad de vida y disminuyendo el dolor, mejorando la movilidad y el estado de mayor rendimiento.18,19
Los pacientes con MM son grandes candidatos para realizar este procedimiento; ya puede ser un procedimiento seguro y efectivo en pacientes con fracturas del cuerpo vertebral.20
Métodos
Previa autorización por el comité de investigación y ética, se realizó un estudio de casos y controles integrado por 192 pacientes con mieloma múltiple que presentaban fracturas vertebrales, tratados con vertebroplastia y conservadoramente durante el periodo comprendido entre enero de 2009 y junio de 2019 en el Hospital de Especialidades Centro Médico Nacional de Occidente Lic. Ignacio García Téllez.
Se definió como caso a los pacientes con diagnóstico de mieloma múltiple con fracturas vertebrales tratados con vertebroplastia y se definió como control a los pacientes con diagnóstico de mieloma múltiple con fracturas vertebrales tratados conservadoramente.
Se incluyeron pacientes de cualquier género y edad diagnosticados con mieloma múltiple con cualquier estadio de MM y con cualquier comórbido cumpliendo con los criterios diagnósticos del International Myeloma Working Group más fracturas en la columna vertebral, tratados con vertebroplastia con cualquier tiempo después de realizado el procedimiento y en forma conservadora.
Se excluyeron pacientes con otra afección que no cumplían los criterios diagnósticos del International MyelomaWorking Group y los pacientes que no se habían podido localizar y evaluar para su seguimiento.
Se incluyeron todos los pacientes diagnosticados con MM con fracturas vertebrales que ingresaron en las fechas mencionadas tratados con vertebroplastia, y los tratados de forma conservadora.
Se confeccionó una hoja de captura de datos la cual los datos de la ficha clínica, tipo de tratamiento otorgado; si fue radioterapia, quimioterapia, el tipo de manejo conservador o quirúrgico con vertebroplastia, la escala de Karnofsky, la escala visual analógica, la escala analgésica de la OMS y el cuestionario de Oswestry para valorar la calidad de vida y dolor.
En el cuestionario de Oswestry para valorar el grado de discapacidad de los pacientes, se tomó en cuenta el puntaje obtenido y se consideró como malo si el paciente obtenía un puntaje de 31-50, regular con un puntaje de 21-30 y bueno con un puntaje obtenido de 0-20.
En la escala de Karnosfky para valorar la capacidad del paciente para realizar acciones cotidianas que van del 0 al 100, resultando en buena aquellos pacientes que sean valorados desde el 80-100, regular los pacientes que resulten en 50-70, mala los pacientes que resulten de 20-40, moribundo aquellos pacientes que resulten en 10 fallecido los pacientes con 0.
La sobrevida se valoró con el diagnóstico de MM hasta su evolución actual o en su defecto aquellos pacientes que hayan fallecido posterior a las entrevistas resultando de 0 a 3.
Los resultados se tomaron de la evaluación que se realizó al momento de la cita, posteriormente dicha información se codificó, tabuló y analizó mediante un programa computacional (EPiInfo Ver.3.5.1) y (SPSS Ver 10.0), en donde se tomaron en cuenta las frecuencias absolutas relativas, así como las medidas de tendencia central y de dispersión y las medidas de asociación (OR).
Resultados
Del periodo comprendido de Enero de 2009 a Septiembre de 2019 se estudiaron un total de 192 pacientes del Hospital de Especialidades del Centro Médico Nacional de Occidente, en Guadalajara, Jalisco, los que fueron diagnosticados con mieloma múltiple y tratados quirúrgicamente mediante una vertebroplastia en columna vertebral vs conservadoramente; siempre y cuando cumplieran con los criterios de inclusión.
El grupo general se formó por 192 pacientes, de los cuales 80 fueron casos de vertebroplastia (41,7 %) y 112 controles con tratamiento conservador (58,3 %); 104 (54,2 %) pacientes del sexo femenino y 88 (45,8 %) del sexo masculino, con una edad promedio de 60 años con una d.s. de 12, con un peso en promedio de 63 kg. y una d.s. de 12, una talla de 1,59 cm y d.s. de 9 cm, con un índice de masa corporal promedio de 24.81 con un d.s. de 3,71.
De los estudios de laboratorio se reportó en promedio una Hb de 11,7 con una d.s. de 2,75, Hto. de 35,08 con una d.s. de 7,86, leucocitos de 5,95300 con una d.s. de 3,526, plaquetas 206,375 con una d.s. de 48,105, eritrocitos de 3,76 en promedio con una d.s. de 0,77, creatinina con un promedio de 1,27 con un d.s. de 1,51, calcio con un promedio de 9,18 con una d.s. 1,15. (Tabla 1).
En los estudios radiográficos las fracturas vertebrales se agruparon en tres grupos en dependencia de la cantidad de fracturas que presentó cada paciente; evidenciando 64 (33,3 %) hasta 2 fracturas, 128 (66,6 %) en el grupo de 3-4 fracturas y 80 (41,6 %) en el grupo de + de 4 fracturas; las lesiones líticas en cráneo se encontraron en 152 pacientes (79,16 %).
En cuanto a las condiciones físicas, 176 (917 %) presentaron pérdida de peso, 102 (56,6 %), 56 (29,2 %) tomaron alcohol y 136 (70,8 %) no lo hicieron, en cuanto al tabaquismo 32 (16,7 %) fue positivo y 160 (83,3 %) fue negativo, el uso de drogas fue negativo, 40 (20,8 %) presentaban hipertensión arterial, 32 (16,7 %) insuficiencia renal, 8 (4,2 %) parálisis facial y 1 (4,2 %) y 112 (58,2 %) no presentaron enfermedades concomitantes.
En los tratamientos médicos otorgados 176 (91,7 %) pacientes recibieron quimioterapia y 16 (8,3 %) no la recibieron, la radioterapia se reportó en 80 (41,7 %) pacientes que recibieron y 112 (58,3 %) no la recibieron, el uso de analgésicos se reportó positivo en 176 (91,7 %) y negativo en 16 (8,3 %) de los cuales se reportó que 67 (34,8 %) usó analgésico no opioide, 26 (13,5 %) usó analgésico opioide leve y 83 (43,2 %) usó opioides fuertes.
En las escalas encuestadas se reportó la escala de Oswestry para el nivel de discapacidad del paciente; se reporta como buena 64 (33,4 %), regular 40 (20,8 %) y mala 88 (45,8 %), la escala de Karnofsky para la realización de tareas cotidianas para el paciente se reportó como bueno 32 (16,7 %), regular 96 (50 %) y malo 64 (33,3 %), en la sobrevida, que es desde el momento del diagnóstico hasta su muerte, se reportó16 (8.3 %), fallecido dentro de los 2 primeros años posdiagnóstico y 8 (4,2 %) después de los tres años (Tabla 1).
Tabla 1 Datos demográficos

N = 192. Frec. abs.: Frecuencia absoluta. Frec. rel.: Frecuencia relativa.
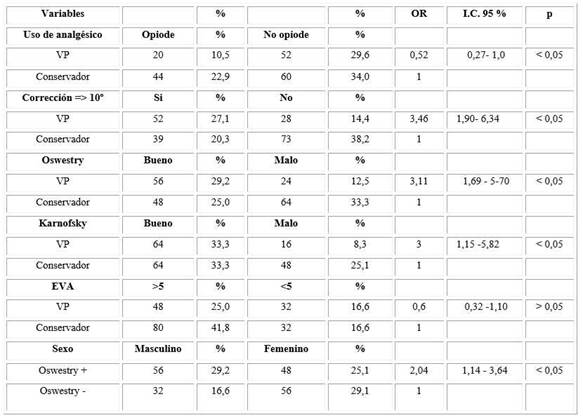
En el análisis inferencial entre los pacientes tratados con vertebroplastia y los que llevaron tratamiento conservador, se observó que la realización de la vertebroplastia disminuye el uso de analgésicos opioides en un 0,52 veces (estadísticamente significativo), al mismo tiempo mejorando el balance sagital con una corrección mayor de 10º, 3,46 veces que los pacientes manejados conservadoramente (estadísticamente significativo).
En relación con la evaluación de Oswestry le mejoría es 3,11 veces de resultado bueno (p < 0,05) y al separarlas por sexo, la mejoría de la vertebroplastia es 2,04 veces mejor que en las mujeres (p < 0,05).
En la evaluación de Karnofsky, fue de 3 veces considerado como bueno (p < 0,05), en contraparte la evaluación de la escala visual análoga no mostró tener significancia estadística, por lo que se puede considerar que en cuanto al tratamiento y manejo del dolor no hubo diferencias significativas (Tabla 2).
Discusión
El mieloma múltiple (MM) es una enfermedad incurable, que provoca destrucción vertebral y por lo tanto compromete la biomecánica y el balance sagital y coronal de la columna vertebral debilitándola e incrementando el riesgo de colapso y posible compromiso neurológico, lo cual desencadena dolor, afectación neurológica, limitación funcional y deterioro en la calidad de vida.
Actualmente los mejores tratamientos médicos otorgados con la quimioterapia y/o radioterapia, pueden generar una respuesta analgésica pasados 3 a 4 semanas.
La vertebroplastia (VP) se puede considerar como un tratamiento que restaura la anatomía estructural de la vértebra, corrigiendo la deformidad en un 50 % de los pacientes, mejorando el balance sagital, lo cual preserva la función, mejora dolor y disminuye el uso de analgésicos opioides hasta en un 52 %, mejorado su calidad de vida con riesgos mínimos, ya que el tratamiento se realiza de manera percutánea y con anestesia local (Fig. 4).
El nivel de discapacidad valorado por el cuestionario de Oswestry entre los dos grupos obteniéndose es 3,11 veces mejor de resultados buenos del grupo de la VP, siendo los hombres los que refieren resultados buenos en 2,04 veces en comparación con las mujeres
En el cuestionario para la realización de las tareas cotidianas Karnofsky, se observó 3 veces más resultados buenos en el grupo de vertebroplastia.
Conclusiones
Podemos concluir que los pacientes con MM que presentan fracturas vertebrales son amplios candidatos para el procedimiento de la vertebroplastia, ya que esto representa un mayor beneficio para su calidad de vida que repercute directamente en el mejoramiento del balance sagital, su nivel de discapacidad y su capacidad para realizar sus tareas cotidianas.
Se debe de identificar ciertas características para poder realizarla, por ejemplo los pacientes deben tener una preservación del muro posterior del cuerpo vertebral, y que no existan datos de compresión medular y es una buena indicación después de la radioterapia con la finalidad de estabilizar y como terapia antiálgica.
Algunas contraindicaciones absolutas, como las infecciones localizadas en la vértebra, diana, coagulopatía rebelde al tratamiento, fracturas asintomáticas y las relativas como una vértebra plana, compresión neural, ruptura del muro posterior, alergia al cemento, y lesiones por arria de T4, o bien pacientes que no toleren la posición prona o un colapso mayor del 70 %.