Introducción
Las fracturas son el tipo de lesiones más frecuentes asociados a epilepsia. La mayor parte de las fracturas durante las convulsiones se deben a traumatismos directos, pero en casos excepcionales, pueden deberse a la tensión muscular de la propia convulsión.1
Actualmente, la epilepsia representa una proporción significativa en la carga mundial de morbilidad, afecta a más de 50 millones de personas a nivel global. Además la población con ataques continuos oscila entre 4 y 10 por cada 1.000 personas.2 La incidencia aumenta drásticamente con la edad, a medida que la densidad ósea disminuye y la probabilidad de caídas aumenta.3 Asimismo se estima que el riesgo de fracturas es un 50% mayor en los epilépticos que en la población en general.4
Algunos de los factores de riesgo de fracturas son las enfermedades de los huesos como osteoporosis y/o osteomalacia, insuficiencia y deficiencia de vitamina D, uso de medicamentos antiepilépticos.5 El riesgo de fracturas va del 2,3 al 12,1 con estimación ponderada de 5,25 y son más frecuentes en los 2 primeros años del diagnóstico, esto podría deberse a que las crisis declinan a través del tiempo y además, a que algunos pacientes aprenden a tomar precauciones.6
En un estudio de metanálisis, respecto a la frecuencia de fracturas y luxaciones después de una convulsión o estatus epiléptico, según la localización anatómica lesionada se encontró que el 33 % correspondió a luxofracturas posteriores de hombro, seguida las fracturas costales y de la columna en un 29 % y un 6 % a fracturas bilaterales de la cabeza del fémur; y como medidas preventivas en pacientes con riesgo de osteoporosis debería incluirse densitometría ósea, calcio adicionado con vitamina D y terapia con bifosfonatos. 7,8
El tratamiento para las fracturas del fémur proximal debe individualizarse de acuerdo a múltiples factores, en términos generales podemos concluir que en fracturas intracapsulares en pacientes jóvenes debe considerarse como primera opción la osteosíntesis con tornillos de esponjosa o tornillos canulados a fin de preservar la cabeza femoral, mientras que en pacientes mayores la primera opción son los reemplazos protésicos parciales o totales. La cirugía facilita una movilización precoz, reduce el tiempo de estancia en cama y permite al paciente rehabilitarse pronto.9,10
Presentación de los casos
Caso 1
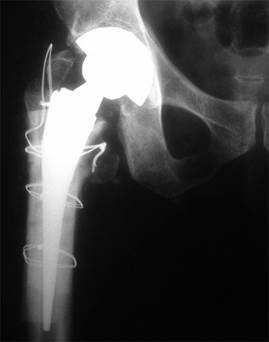
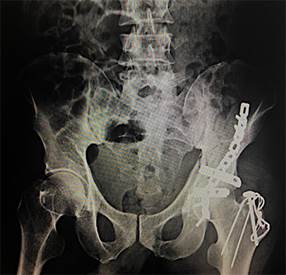
Paciente varón de 45 años de edad, ocupación jardinero; con antecedente de epilepsia desde la edad de 20 años sin tratamiento. El 13-03-2013, en vereda próxima a su domicilio sufre crisis epiléptica con convulsiones tónico-clónicas, y se golpea predominantemente la cadera derecha, lo que le produce dolor severo con impotencia de función. En el hospital se diagnosticó fractura de cuello femoral y subtrocantérica derecha mediante radiografía de pelvis ósea anteroposterior (Fig. 1). Al mes siguiente el paciente es llevado a la unidad quirúrgica para realizar reducción y estabilización de fracturas con material de osteosíntesis (Fig. 2A); Es evaluado mensualmente; el noveno mes se evidencia clínica y radiográficamente que no hay formación de callo óseo en las fracturas (Fig. 3), lo que también se denomina pseudoartrosis (Fig. 2B); por esta complicación del callo óseo se decide colocarle una prótesis total de cadera no cementada (Fig. 4), la que se implantó en abril de 2014 y tuvo una evolución satisfactoria. Sin embargo, a fines de julio sufre una convulsión tónico-clónica con aspiración pulmonar que le produce neumonía y fallece a mediados del mes de agosto de 2014.
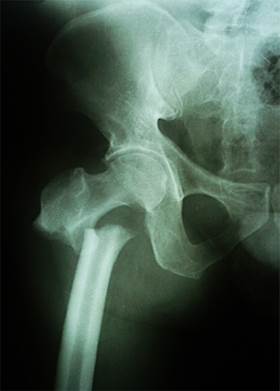
Fig. 1 Radiografía de pelvis ósea anteroposterior: se observa fractura subtrocantérica, trazo transverso y desplazamiento total.
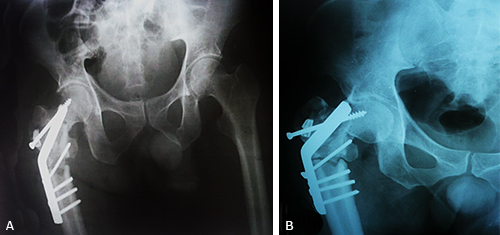
Fig. 2 Radiografía de pelvis ósea al noveno mes: desanclaje de material de osteosíntesis. No se observa consolidación ósea de las fracturas.
Caso 2
Paciente varón de 35 años de edad, chofer de camión de carga. El 18-10-2019, mientras limpiaba la ventana de su dormitorio, se presenta la primera convulsión tónico-clónica y sufre caída desde una altura de aproximadamente 1,50 m con golpes en hemicuerpo izquierdo; al despertar manifiesta dolor severo en regiones pélvica y torácica izquierdas. En el hospital se le realiza estudio radiográfico con proyección anteroposterior y tomografia 3D de pelvis ósea donde se constata fractura del acetábulo e ilíaco izquierda (Figs. 4 y 5), que fueron reducidas y estabilizadas quirúrgicamente con buena evolución. (Fig. 6).
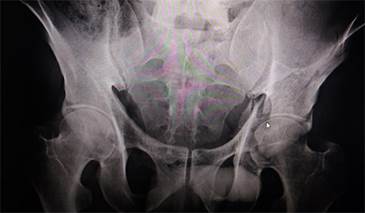
Fig. 4 Radiografía de pelvis ósea anteroposterior: Fractura del acetábulo y fractura de la rama ileal izquierda.
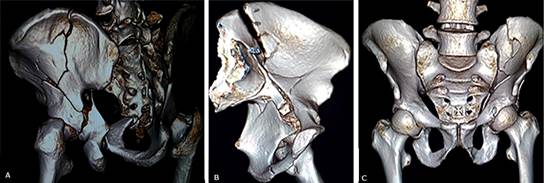
Fig. 5 Tomografía axial computarizada 3D. A. Vista posterior: fracturas conminuta del ilíaco y ceja posterior del acetábulo. B. Vista oblicua: fractura del ilíaco y techo del acetábulo. C. Vista anterior: fracturas del ilíaco y techo del acetábulo izquierdo.
Discusión
El riesgo de fracturas en pacientes con epilepsia es de dos a seis veces mayor que en la población general. La mayoría de los autores sugieren que para identificar fracturas posictales es importante una anamnesis prolija, incidiendo en la indagación de comorbilidades; los hombres de 45 años o más con epilepsia de reciente diagnóstico con mal control de las crisis tónico-clónicas generalizadas y en tratamiento con fármacos antiepilépticos confrman un grupo de riesgo particular. Se requiere atención especial para este grupo de pacientes, ya que el riesgo es aparentemente mayor en los primeros dos años después del diagnóstico.11
En cuanto al diagnóstico, se debe realizar un estudio radiológico y si se tiene dudas es conveniente solicitar tomografía axial computarizada para poder ubicar algunas fracturas ocultas que se localizan, generalmente, en las zonas de hueso esponjoso.14
En el primer caso el paciente desarrolló pseudoartrosis en la fractura de cuello femoral y subtrocantérica derecha, se sometió a una artroplastia total de cadera no cementada, que ha demostrado ser un procedimiento estándar para la rehabilitación de pacientes con limitación por dolor e inestabilidad, y tiene buenos resultados a largo plazo.12
En el segundo caso se efectuó una reducción y estabilización de las fracturas con placas de reconstrucción del acetábulo. La reducción anatómica y la fijación estable del acetábulo facilitan la rehabilitación precoz y la restauración funcional del miembro afectado.13,14
Se recomienda a los médicos que maximicen su conciencia sobre las fracturas relacionadas con convulsiones, en especial a pacientes con dolor postictal, debido a que los síntomas pueden ser inespecíficos y una mala interpretación puede impedir la rehabilitación. Es necesario efectuar una evaluación temprana y el manejo rápido sin retrasar la cirugía, fundamentalmente en pacientes con factores de riesgo.