Introducción
La artroplastia total de cadera es una intervención eficaz para aliviar el dolor, restaurar la función y mejorar la calidad de vida en pacientes con artrosis de cadera. A través de mejoras en la técnica quirúrgica, el manejo del dolor y los protocolos de rehabilitación, se ha logrado una mejora en la recuperación temprana y los resultados a largo plazo después de efectuarse la artroplastia total de cadera.1,2 Aun así, las adaptaciones de la marcha persisten y muchos pacientes no logran la marcha normal hasta más de un año después de realizada la artroplastia.3,4,5
La artroplastia primaria de cadera es una de las cirugías más exitosas en la medicina moderna. Este procedimiento ha revolucionado el tratamiento de la osteoartritis de la cadera con excelentes resultados a largo plazo. La demanda de estas artroplastias continúa en aumento, con 32 306 intervenciones convencionales primarias realizados en Australia en 2014.6,7 Los avances tecnológicos combinados con bajas tasas de revisión han hecho que los candidatos para artroplastias de cadera se vuelvan más jóvenes. Las demandas de los pacientes ya no se relacionan únicamente con la resolución del dolor de cadera y la restauración de la función, sino también con una recuperación más rápida.8,9
Desde el inicio de las artroplastias de cadera de baja fricción en 1963, se han logrado avances significativos en la optimización de la técnica para beneficio del paciente, como son: prevención de infecciones, técnica quirúrgica, tecnología de implantes, control del dolor perioperatorio y rehabilitación postoperatoria. A pesar de las profundas mejoras realizadas en los últimos 57 años, las complicaciones postoperatorias, incluido el tromboembolismo venoso, la infección periprotésica de la articulación, la fractura periprotésica, la dislocación, la inestabilidad y la lesión nerviosa han persistido. Estas complicaciones duraderas, perpetúan la búsqueda de una cirugía con tecnicas óptimas y prácticas perioperatorias de excelencia.10
Se ha demostrado que la artroplastia total de cadera es el tratamiento principal para la osteoartritis de la cadera, así como para la mejora de la función y el dolor en dicha articulación. Con anterioridad se ha informado que casi entre 7 % y 15 % de los pacientes no estaban satisfechos con su artroplastia debido al dolor posoperatorio y a la recuperación funcional retrasada. Se cree que la falla de la fijación y el daño intraoperatorio de los tejidos blandos desempeñan un papel en el dolor posoperatorio de estos pacientes.1 Aunque existen varias causas potenciales de daño intraoperatorio a los tejidos blandos, el abordaje quirúrgico se considera uno de los factores más influyentes. De ello se deduce que la técnica quirúrgica, la habilidad y el enfoque quirúrgico podrían minimizar la gravedad del dolor y mejorar la función de la cadera, lo que llevaría a un elevado nivel de satisfacción de los pacientes.11,12,13
Existe una gran controversia con respecto a la existencia de un abordaje quirúrgico óptimo. Tradicionalmente, la artroplastia total de cadera se realizaba de manera común a través de un abordaje lateral o posterior directo. En los últimos años, ha habido un renovado interés en abordajes quirúrgicos alternativos y menos invasivos, como la doble incisión, la mini-posterior y la anterior directa.1,14,15
Los abordajes quirúrgicos modernos para artroplastia total de la cadera incluyen el anterior directo (DA), el espaciamiento muscular basado en el anterior (ABMS), el anterolateral (AL), el lateral directo (LD), el superior y el posterior (PD).10 Una multitud de informes publicados han examinado el abordaje quirúrgico en asociación con numerosas variables que incluyen: tiempo de rehabilitación, cicatrización de heridas, pérdida de sangre, daño tisular, persistencia de dolor, consumo de narcóticos, inestabilidad, posición de los componentes, lesión nerviosa, aflojamiento de componentes, tasas de revisión, infección, costos y fracturas, entre otros.16,17,18
De los abordajes, el anterior directo (DA) ha ganado muchos adeptos recientemente.1 Si existe una diferencia clínica significativa en la recuperación funcional temprana entre el abordaje anterior y el posterior, sigue siendo controvertido.19,20,21 La mayoría de los estudios que comparan estos abordajes no incluyen medidas objetivas del resultado funcional en el período postoperatorio temprano, o incluyen relativamente pocos pacientes en las muestras.21,22,23
Los resultados de las técnicas quirúrgicas mínimamente invasivas no se correlacionan con la disminución de la longitud de la incisión, y no se ha demostrado que la mecánica de la marcha postoperatoria mejore definitivamente debido a estos abordajes quirúrgicos.10 Algunas de estas técnicas quirúrgicas pueden aumentar el tiempo quirúrgico y aumentar las complicaciones.17,24
A pesar de la vasta literatura que contrasta los abordajes quirúrgicos para artroplastia total de cadera, sigue habiendo una escasez de datos publicados que comparen los resultados informados por los pacientes según sea el abordaje quirúrgico de la cadera en el contexto de la ecuación del valor de la atención médica. Hasta la fecha, el estándar de oro para la artroplastia articular total aún no ha sido definido por la comunidad ortopédica reconstructiva para adultos.10
A pesar de múltiples intentos en mejorar los resultados funcionales y la recuperación de las artroplastias totales de cadera, los pacientes y los cirujanos continúan teniendo diferentes percepciones sobre la recuperación de los pacientes.25
Aunque los puntajes informados por el paciente son herramientas valiosas para la evaluación postoperatoria, el análisis de la marcha permite la evaluación objetiva de los cambios cinemáticos después de la cirugía. Históricamente, el análisis de la marcha se ha limitado al espacio de laboratorio convencional y requiere el uso de equipos costosos, como los sistemas de captura de movimiento en 3D y la tecnología de placa forzada, lo que limita el alcance de estos estudios de análisis de la marcha.1
Además, la mayoría de los estudios que comparan la marcha entre los abordajes quirúrgicos se han centrado en puntos de tiempo posteriores de recuperación; a menudo 6 meses y más cuando se esperarían menos diferencias cinemáticas. Más recientemente, los avances en los teléfonos inteligentes han hecho posible realizar algunos aspectos del análisis de la marcha en el entorno clínico. Estos dispositivos tienen acelerómetros triaxiales sensibles y giroscopios de velocidad angular (conocidos colectivamente como una unidad de medición inercial) integrados en ellos. Esta tecnología puede ser casi tan precisa como los sistemas ópticos de captura de movimiento, el estándar de oro actual para la investigación de movimiento, y han sido validados para el análisis de la marcha.1
Algunas otras investigaciones informaron que el abordaje anterior resultó en un mayor número de parámetros de marcha mejorados que el grupo anterolateral a las 6-12 semanas después de la cirugía. Existen reportes igualmente en que el grupo con abordaje anterior tuvo una mejoría en la rotación interna y externa de la cadera después de la artroplastia total de cadera, en comparación con el abordaje posterior.6
Con evidencia objetiva que favorece al abordaje anterior sobre el anterolateral, el énfasis actual en la investigación ha sido examinar las posibles diferencias en los resultados funcionales entre el abordaje anterior y el abordaje posterior. Ensayos clínicos aleatorizados recientes informaron mejoras significativas en la duración de la estadía en el hospital, el dolor, la movilidad temprana y el cese de las ayudas para la marcha a favor del abordaje anterior en comparación con el posterior.6
El objetivo principal de nuestro estudio fue revisar las medidas de resultado informadas por los pacientes en pacientes sometidos a artroplastia total de cadera mediante abordajes anterior y posterior.
Como objetivo secundario nos propusimos mostrar los resultados publicados sobre la función física objetiva, la calidad de vida relacionada con la salud, las deficiencias musculoesqueléticas y los resultados radiológicos y clínicos en pacientes sometidos a artroplastia de cadera mediante dichos abordajes.
Métodos
Estrategia de búsqueda y criterio de selección
Las referencias se identificaron mediante la búsqueda en la base de datos de publicaciones PubMed entre los años 2010-2019 en inglés, con los términos: “comparación entre abordaje anterior y abordaje posterior de la cadera”, “abordaje anterior directo de la cadera”, “abordaje posterior de la cadera”, “resultados de artroplastia de la cadera mediante abordajes anterior y posterior” y “artroplastia de la cadera”. Igualmente se revisaron artículos accesibles de forma libre, o a través del servicio Clinical key, y Hinari. Se añadieron artículos que sobrepasan los diez años de antigüedad, pero que son claves para el tema. Se excluyeron trabajos porque estaban duplicados, o los datos de origen eran insuficientes. Se descartaron las presentaciones en Power Point.
Análisis y síntesis de la información
El abordaje anterior directo y el abordaje posterior son dos de los abordajes quirúrgicos más comunes utilizados para artroplastias de cadera en los EE.UU. Sin embargo, existe una discordia ferviente entre los cirujanos con respecto al abordaje óptimo para realizar artroplastias de cadera.1
La popularidad del abordaje posterior se deriva de su presencia histórica bien establecida como el abordaje de elección en los programas de residencias y becas.25,26 Los defensores del abordaje posterior citan una menor curva de aprendizaje, acceso fácil al fémur para la inserción primaria de rutina, así como utilidad para realizar artroplastias complejas y de revisión.10 La crítica del abordaje posterior se ha centrado en gran medida en la incidencia de inestabilidad de la cadera, a pesar de los informes publicados de tasas de dislocación proporcionales con los abordajes basados en via anterior.27,28,29
Durante la última década, el abordaje anterior ha ganado popularidad debido a múltiples factores referidos tanto por médicos como por pacientes. Aunque existe controversia, se ha demostrado en varios estudios que el abordaje anterior resulta en puntuaciones de dolor más bajas, recuperación funcional más temprana y una tasa de luxación menor después de la intervención, en comparación con el abordaje posterior.27,28,29
El abordaje anterior directo para la artroplastia total de cadera se ha popularizado recientemente a pesar de su origen más antiguo. Este abordaje utiliza planos intermusculares superficiales (sartorio y tensor de la fascia lata) y profundos (glúteo medio y recto femoral) así como espacios internerviosos para exponer la articulación de la cadera (Fig. 1).10
 Fuente: Holst DC, Angerame MR, Yang ChC. Surgical technique of direct anterior approach for total hip arthroplasty on a standard operating room table. Ann Joint 2018; 3:34.
Fuente: Holst DC, Angerame MR, Yang ChC. Surgical technique of direct anterior approach for total hip arthroplasty on a standard operating room table. Ann Joint 2018; 3:34.Fig. 1 Abordaje anterior a la cadera. A) Incisión de piel; B) Cápsula anterior de la articulación y ramas de la arteria circunfleja femoral lateral.
Los defensores hacen alarde de las propiedades de preservación muscular, rehabilitación rápida sin restricciones, menor incidencia de inestabilidad de la cadera y mejor posicionamiento de los componentes. Los opositores al abordaje anterior se han centrado en la curva de aprendizaje desafiante, la mayor incidencia de neuropatía posoperatoria, el aumento de la pérdida de sangre, las complicaciones de curación de las heridas y las complicaciones de implantación del componente femoral.16,24
La limitación de muchas herramientas empleadas para determinar los resultados informados por el paciente es lo que dificulta diferenciar entre pacientes con un resultado bueno y uno excelente (efecto techo). Aunque muchas herramientas no combinan las calificaciones de resultados de pacientes y cirujanos, otros como el cuestionario “Forgotten Joint Score-12” (FJS-12), combinan ambas calificaciones, lo que ayuda a reducir el sesgo en la evaluación de resultados. El cuestionario FJS-12, que se basa en el concepto de que el objetivo final de la artroplastia es que los pacientes olviden su articulación artificial, es una escala que se desarrolló para evaluar el resultado más allá de las medidas tradicionales. Evalúa la conciencia articular en caderas y rodillas durante diversas actividades de la vida diaria después del reemplazo articular con una puntuación máxima obtenible de 100.30,31,32
Se han informado mejores resultados funcionales tempranos después de utilización de abordaje anterior en comparación con otros abordajes. Retrespo identificó diferencias significativas en el índice de artritis McMasters del oeste de Ontario (WOMAC); y Short Form 36 (SF-36) da como resultado hasta en un año postoperatorio a favor del abordaje anterior en comparación con el abordaje lateral. Los estudios de análisis de la marcha también han identificado diferencias en los parámetros de la marcha al comparar el abordaje anterior con los otros abordajes.6
Un reciente trabajo se trazó como objetivo principal comparar la satisfacción posoperatoria en pacientes a los que se les realizó artroplastia total de la cadera por abordaje anterior directo versus abordaje posterior, medinte la utilización del cuestionario FJS-12.25) Entre septiembre de 2016 y septiembre de 2019, se realizaron 830 abordajes anteriores y 639 abordajes posteriores, que fueron evaluados con puntajes FJS-12 registrados al menos en uno de tres períodos después de la operación. A las 12 semanas después de la operación, la cohorte de los abordajes anteriores tenía 278 encuestados, mientras que la cohorte de abordajes posteriores tenía 274 encuestados. El número de encuestados para el abordaje anterior aumentó a 312 en un año, mientras que para la cohorte de abordajes posteriores respondieron 259 pacientes. Al final de 1,75 años, el número de respuestas en la cohorte de abordaje anterior disminuyó a 242 pacientes y la de abordaje posterior a 193. Todos los casos incluidos en este estudio se realizaron en un hospital especializado en ortopedia.25
Para tener en cuenta las diferencias significativas en los datos demográficos entre dichas cohortes de abordaje se utilizaron regresiones lineales multivariadas para medir la asociación entre el tipo de abordaje y la satisfacción del paciente según lo medido por el FJS-12. Las diferencias significativas en los datos demográficos entre cada abordaje incluyeron sexo, índice de masa corporal, raza, tabaquismo y clasificación anestésica ASA. Se determinó que a las 12 semanas había una diferencia significativa en la satisfacción del paciente entre el grupo con abordaje anterior y el de abordaje posterior al considerar la varianza en los datos demográficos (59,21 frente a 46,8. P¼ .006). A 1 y 1,75 años después de la operación, no se encontraron diferencias estadísticamente significativas en los puntajes de FJS-12 (P¼ .232, P¼.4869 respectivamente, aunque los puntajes tendieron constantemente a favor de la cohorte de abordaje anterior en todos los puntos de tiempo. Se realizó un subanálisis en el que solo se compararon pacientes que respondieron el cuestionario en dos o más períodos y se mostró que los pacientes que respondieron a las 12 semanas y un año después de la operación tuvieron cambios delta medios de 7,7 en la cohorte abordaje anterior y 9,57 en la cohorte abordaje posterior (P¼ .868). Los pacientes que solo respondieron a las 12 semanas y 1,75 años después de la operación tuvieron cambios delta medios de 12,85 y 25,43 en cada cohorte respectivamente (P < 0,001), y aquellos que respondieron solo al año y 1,75 años después de la operación tuvieron cambios delta medios de 1,56 y 10,62 en las cohortes abordaje anterior y abordaje posterior, respectivamente (P¼ .811).25
Aunque las diferencias en las puntuaciones de FJS-12 se mostraron a las 12 semanas entre los dos abordajes, cuando se contabilizó el volumen de casos de cada cirujano, no se encontraron diferencias estadísticas en las puntuaciones de FJS-12 a las 12 semanas, 1 año y 1,75 años (P¼ .536, P¼ .452, P¼ .967) respectivamente. Al comparar los cirujanos con las puntuaciones más altas de FJS-12 en los grupos abordaje anterior y abordaje posterior, nuevamente no mostraban diferencias significativas en las puntuaciones en ninguno de los intervalos de tiempo dados (P¼ .379, P¼ .525, P¼ .148) respectivamente.25
Este trabajo concluye que los puntajes de test proporcionados por los pacientes han comenzado a llamar la atención debido a su capacidad para reflejar los niveles de satisfacción autoevaluados y proporcionar una evaluación precisa de la calidad de vida alcanzada por estos. La tasa de revisión por cualquier causa, es por sí sola insuficiente para proporcionar una evaluación completa y precisa del resultado después de la cirugía de reemplazo articular. La conciencia conjunta, o la capacidad de los pacientes de olvidarse de su artroplastia articular en su vida cotidiana y durante la actividad recreativa, es una nueva dimensión de evaluación que se puede medir con el FJS-12.25,33,34,35
El fenómeno articular olvidado es un parámetro simple, valioso y tangible para evaluar subjetivamente la función articular de la artroplastia articular.36,37,38,39
Otro estudio reciente incluyo 409 pacientes con un seguimiento promedio de un año después de la operación. Doscientos treinta y ocho pacientes eran mujeres (58 %) y los caucásicos constituían la mayoría de la cohorte (92 %). La edad promedio fue de 65 ± 9,4 años, con un índice de masa corporal promedio de 29,7. El 7 % de la cohorte tenía diabetes mellitus y 330 pacientes (76 %) presentaron un índice de comorbilidades entre 1 - 3. Doscientos siete pacientes (51 %) se sometieron a artroplastia total de cadera por abordaje posterior y 202 pacientes (49 %) lo hicieron por abordaje anterior directo. Treinta y tres pacientes (8 %) incluidos en el análisis final tuvieron una complicación postoperatoria reconocida por “The Hip Society”. Diez pacientes requirieron reingreso dentro de los 30 días del procedimiento índice (2,4 %) y 4 pacientes adicionales requirieron reingreso dentro de los 90 días (3,4 %). Las complicaciones y las tasas de reingreso no se asociaron significativamente con el abordaje quirúrgico.10
En relación con los resultados subjetivos informados por el paciente, este estudio encontró que el dolor preoperatorio, según la escala visual analógica de dolor (VAS), fue de 85 ± 17, que disminuyó a 14 ± 18 a las 6 semanas, a 7 ± 14 a los 6 meses y a 5 ± 12 al año después de la operación. Con respecto al sistema de información de resultados medidos según el reporte de los pacientes (PROMIS CAT), los pacientes en las pruebas funcionales tuvieron mejoras significativas en todos los puntos desde el preoperatorio 35,7 ± 5,8, a las seis semanas postoperatorias 38,4 ± 7,4, a los seis meses 43,3 ± 7,7 y 1 año 45,1 ± 7,8 (p < 0,01). Con respecto a la interferencia de dolor, los pacientes tuvieron una mejoría significativa en todos los tiempos, excepto 6 meses-un año, al mejorar de 64,5 ± 6,5 preoperatoriamente, 57,4 ± 8,4 6 semanas, 53,5 ± 9,1 a los 6 meses y 53,5 ± 9,1 a un año.10
Cuando se compararon los abordajes anterior y posterior, no hubo diferencias significativas en la edad, el sexo, las enfermedades preoperatorias o las complicaciones posoperatorias. El grupo anterior directo tenía un índice de masa corporal significativamente menor que el grupo posterior (28,3 frente a 31,0; p< 0,0001).10
Los sujetos que se sometieron al abordaje anterior directo tuvieron valores de dolor preoperatorio más bajos (8,0 frente a 9,1; p< 0,001) en la escala VAS, pero no hubo diferencias en los puntajes de dolor posoperatorio en ningún momento. El abordaje anterior directo también se asoció con puntajes PROMIS en pruebas funcionales significativamente mayores en todos los puntos de tiempo. Los sujetos con el abordaje anterior directo informaron un dolor significativamente menor antes de la operación y a las 6 semanas en comparación con la cohorte abordaje posterior, sin embargo, no hubo diferencias estadísticas entre las puntuaciones a los 6 meses y al año.10
Tampoco se encontraron diferencias significativas entre las cohortes de abordaje directo anterior y posterior en la mejora de la puntuación PROMIS en las evaluaciones temporales de seis semanas, seis meses y un año tanto para la función física como para los dominios de interferencia del dolor. Al usar el valor previamente reportado de 8.2, 103 pacientes con abordaje anterior directo (51 %) y 119 pacientes con abordaje posterior (57,5 %) lograron la MCID PROMIS PF (p= 0,19). El análisis multivariado reveló que solo los puntajes preoperatorios de PF y PI se correlacionaron con la capacidad de lograr el PROMIS PF MCID (p < 0,0001) (Fig. 2).10
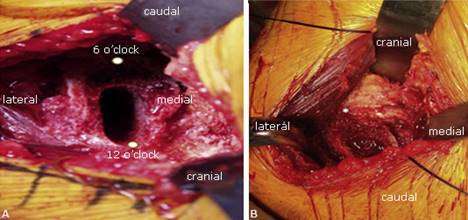 Fuente: Chughtai M, Samuel LT, Acuña AJ, Kamath AF. Algorithmic soft tissue femoral release in anterior approach total hip arthroplasty. Arthroplasty Today 2019; 5: 471-6.
Fuente: Chughtai M, Samuel LT, Acuña AJ, Kamath AF. Algorithmic soft tissue femoral release in anterior approach total hip arthroplasty. Arthroplasty Today 2019; 5: 471-6.Fig. 2 A) Abordaje anterior a la cadera. B) Preparación del canal medular.
Nelms realizó su estudio con 34 pacientes en el grupo abordaje posterior y 35 en el grupo de abordaje anterior.1 El grupo de abordaje posterior incluyó 21 hombres y 13 mujeres; la edad promedio de los pacientes en este grupo fue de 61 años. El grupo con abordaje anterior incluyó 15 hombres y 20 mujeres con una edad promedio también de 61 años. El diagnóstico preoperatorio fue osteoartrosis en los 35 pacientes con abordaje anterior y los 34 pacientes con abordaje posterior. El grupo con abordaje anterior tenía una mayor proporción de mujeres y un índice de masa corporal significativamente menor (promedio 26,8) frente al de abordaje posterior (promedio 30,1; P¼ .007).1
No existieron diferencias estadísticamente significativas en el posicionamiento radiológico de los implantes entre ambos grupos; la inclinación acetabular media para el grupo con abordaje anterior fue 46,2 y para el grupo con abordaje posterior 45,9. La anteversión acetabular fue de 24,6 para el abordaje anterior y de 20,3 para el grupo de abordaje posterior. El grupo con abordaje anterior tenía 20 pacientes (57 %) fuera de la zona segura de Lewinnek frente a 13 (34 %) para el grupo con abordaje posterior (P¼ .06). La orientación media del tallo femoral estaba dentro de 2° de varo / valgo en ambos grupos; 5/35 caderas (14 %) de los vástagos femorales con abordaje anterior tenían evidencia radiológica de hundimiento >3 mm en comparación con 1/34 (3 %) para el grupo de abordaje posterior a las seis semanas (P¼ .1).1
En el tiempo de seguimiento de un mes, 24 caderas con abordaje posterior no necesitaron ayuda para caminar, seis requirieron un bastón y en cinco casos no se registró en las notas. Treinta y tres de las caderas con abordaje anterior no necesitaban ayuda para la marcha y dos necesitaban un bastón en la valoración posoperatoria realizada al mes. Los pacientes del grupo de abordaje posterior tuvieron una estadía promedio de 2,43 noches mientras que el grupo de abordaje anterior tuvo una estadía promedio de 1,54 noches.1
En el seguimiento de un mes, el grupo con abordaje anterior demostró una mejora de la velocidad de la marcha y la longitud del paso autoseleccionadas a valores cercanos al grupo control y significativamente mayores que el grupo con abordaje posterior. A los cuatro meses, no hubo diferencias entre los grupos de abordaje anterior o posterior para ningún parámetro de marcha, excepto la simetría de la marcha, que permaneció superior en el grupo de abordaje anterior durante la velocidad de marcha auto-seleccionada. El análisis de regresión multivariante de los grupos con abordaje anterior y abordaje posterior se realizó con el ajuste de la marcha basal, la edad, el sexo y el índice de masa corporal. Con base en este análisis, un mes después de la operación, el grupo abordaje anterior tenía una velocidad de marcha significativamente más rápida en la auto-selección (P¼ .02) y la marcha total más rápida (P¼ .01), una mayor longitud de paso a la velocidad de la marcha auto-seleccionada (P¼ .047) y la marcha más rápida (P¼ .003), y una mayor simetría de la marcha a una velocidad autoseleccionada (P¼ .02) en comparación con el grupo con abordaje posterior. A los cuatro meses, no hubo diferencias entre las medidas de marcha en ambos grupos.1
Eventos adversos
Se observó que el número de eventos adversos mayores fue superior en el grupo con abordaje anterior 4/35 (11 %) en comparación con el grupo abordaje posterior 2/34 (6 %) pero no fue estadísticamente significativo (Fisher's p = 4,418). Se identificaron dos fracturas en el grupo con abordaje anterior y se manejaron de forma conservadora. El primero fue una perforación femoral intraoperatoria reconocida en el brochado, que se manejó con una carga de peso protegida de seis semanas. El segundo fue una fractura asintomática de la punta de avulsión del trocánter mayor postoperatorio identificado a las seis semanas, que no requirió fijación quirúrgica. Se produjo una luxación anterior para un paciente con abordaje anterior, mientras que se produjo una luxación posterior para un paciente con abordaje posterior. Ambas luxaciones fueron tratadas con reducción cerrada y no tuvieron más secuelas.1)
Lo encontrado en la literatura muestra que puede ocurrir atrofia moderada a severa de los rotadores externos cortos reparados y la curación incompleta del tendón en aproximadamente el 60 % de los pacientes cuando se realizó una resonancia magnética a los dos años después de realizada la artroplastia total de cadera a través de abordaje posterior.40 Otros autores han informado hallazgos similares, que mostraron que se observó en la resonancia magnética menos daño en los tejidos blandos de los pacientes que fueron intervenidos con abordaje anterior, en comparación con los pacientes que se sometieron a abordaje posterior un año después de la operación. Además, otro estudio informó tejido cicatricial entre el piriforme y los tendones adyacentes, con remodelación ósea para mostrar una intensidad de señal de IRM similar al tendón nativo en la mayoría de los pacientes, a los cuatro años después de realizada la artroplastia a través del abordaje anterior.40,41
A diferencia del abordaje posterior, el glúteo mayor no se divide cuando se usa el abordaje anterior. El músculo glúteo mayor es de gran importancia para muchas actividades cotidianas, como la extensión de la cadera, pararse de una silla o un automóvil y subir escaleras. Los rotadores externos cortos juegan un papel vital en la función de la cadera y la estabilización dinámica de la cadera, los que son desincertados en el abordaje posterior.25
Agten planteó que el daño a los tendones rotadores externos era sustancialmente peor con el abordaje posterior en comparación con otros abordajes, incluido el anterior.41 La estabilidad dinámica de la cadera puede mantenerse mejor con el abordaje anterior que con el posterior.
Graves11 encontró que los pacientes sometidos a artroplastia total de cadera a través del abordaje anterior experimentaron una mejoría temprana moderada en la función física informada por el paciente en comparación con el abordaje posterior, sin embargo, ambos abordajes arrojaron resultados similares al año después de la operación.
Por el contrario, Ozaki reportó que los pacientes que se sometieron a artroplastia de cadera a través de un abordaje anterior tenían una calidad de vida significativamente mejor según lo informado a través del “Forgotten Joint Score” (FJS).42 El grupo de Ozaki sostiene que los pacientes que reciben el abordaje anterior son menos conscientes de su articulación protésica durante el movimiento, y aunque se observaron puntajes funcionales similares, esta "falta de conciencia" del total de la articulación presagia un mejor resultado general.42
Teóricamente, el abordaje anterior a la cadera minimiza el daño muscular y la debilidad a través de la utilización de un plano internervioso e intermuscular. Sin embargo, la evaluación de la fuerza muscular del muslo anterior después de la operación no fue realizada por estudios aleatorizados previos. En un estudio, el grupo con abordaje anterior tuvo una debilidad estadísticamente significativa en comparación con el de abordaje posterior durante la evaluación clínica de la prueba de elevación de la pierna recta en posición supina. Esta diferencia en la fuerza del flexor de la cadera no persistió más allá de la evaluación posoperatoria de seis semanas.43 Un estudio que comparó la fuerza muscular después de la artroplastia no identificó diferencias significativas en la fuerza del cuádriceps al usar una máquina de prensa de piernas y comparar el abordaje anterior y el posterior hasta tres meses después de la operación. Los grupos musculares activados para realizar una prensa de pierna son diferentes a los de la elevación de pierna recta, lo que dificulta determinar si existe una verdadera discapacidad medible en la función del cuádriceps después de la cirugía.44
Consideraciones finales
El abordaje anterior muestra como resultado una mayor mejora en la velocidad de la marcha, la longitud del paso y la simetría de la marcha del ritmo autoseleccionado en comparación con el abordaje posterior para artroplastia de cadera al mes después de la operación. A los cuatro meses estas características de la marcha no fueron significativamente diferentes entre los abordajes quirúrgicos anterior y posterior, pero el resultado de algunas pruebas funcionales son superiores en pacientes intervenidos por abordaje anterior a la cadera.
Sigue habiendo una curva de aprendizaje significativa asociada con el abordaje anterior, tal vez originada por su reciente popularización y la falta de experiencia significativa con esta técnica en los programas de capacitación de las residencias hasta la última década. El creciente énfasis en la artroplastia mínimamente invasiva y los resultados funcionales mejorados y acelerados hacen de este enfoque una opción atractiva.
El abordaje anterior a la cadera para artroplastias totales tiene resultados comparables con los del abordaje posterior. Ambas técnicas arrojaron buenos resultados a corto plazo. Se observaron diferencias menores en la fuerza y función de la flexión de la cadera temprana. Los resultados obtenidos respaldan la evidencia actual en la literatura sobre resultados tempranos y complicaciones. La elección del abordaje quirúrgico para artroplastia de cadera debe basarse en factores propios del paciente, la preferencia del cirujano y la experiencia.














