INTRODUCCIÓN
La visión es una función del sistema nervioso que requiere un aprendizaje y un entrenamiento prolongado para desarrollarse en forma óptima. Los primeros años de vida son críticos en este sentido. Para que el niño desarrolle plenamente sus funciones visuales es necesario que vea bien. Si en la primera infancia existe la presencia de un defecto refractivo o ametropía no corregida, esta va a impedir el desarrollo de ciertas funciones visuales; la agudeza visual podrá recuperarse más tarde, pero con un alto riesgo de lograr solo una recuperación parcial. (1
La palabra ametropía procede del griego ametro, “sin medida”, y ops, “ojo”. Los defectos de refracción o ametropías son todas aquellas situaciones en las que, por un mal funcionamiento óptico, el ojo no es capaz de proporcionar una buena imagen. La ametropía o trastorno de refracción es una reducción de la agudeza visual (AV); esta debe ser susceptible de corregirse mediante medios ópticos. Entre estos trastornos en edad pediátrica se encuentran la miopía, la hipermetropía y el astigmatismo.2,3
Astigmatismo es una palabra que deriva del griego a (sin) y astigma (punto). Es un error refractivo muy frecuente que afecta al 15 % de la población en general. Se presenta con mayor frecuencia en niños y jóvenes adultos. Este tipo de ametropía es un defecto principalmente de la curvatura de la córnea, que no permite que se forme una imagen nítida en la retina cuando se observan objetos cercanos y lejanos. Esto responde a que la forma redondeada normal de la córnea se encuentra alterada y aparecen distintos radios de curvatura en cada uno de sus ejes principales que dan como resultado imágenes distorsionadas.4) Se pueden distinguir 3 tipos de astigmatismo: el corneal, el interno y el refractivo, como se detalla a continuación:
El astigmatismo corneal es el producido por la cara anterior de la córnea. Es el principal causante de todo el astigmatismo del ojo y suele ser directo y de escaso valor.
El astigmatismo interno está producido normalmente por el cristalino y, en menor medida, por la cara posterior de la córnea y también por la retina.
El astigmatismo refractivo es el resultado de la suma aritmética del astigmatismo corneal y el interno. Este será el astigmatismo que habrá que corregir refractivamente.5
El astigmatismo se acompaña de síntomas y signos. Los síntomas leves como cefalea y molestia ocular no requieren tratamiento. Hay otros casos que sí necesitan tratamiento basado en la corrección, como la disminución de la visión tanto para objetos cercanos como para objetos lejanos; la distorsión de las imágenes; el esfuerzo de enfoque; la astenopia con dolor ocular intenso, con sensación de tensión, cefalea occipital, edema palpebral, ardor, epífora, pestañeo frecuente y/o tics.6,7
En estos pacientes se debe realizar la toma de agudeza visual, que se refiere al límite espacial de discriminación visual, la cual consiste en mostrar, a una distancia de cinco metros, distintos optotipos (letras, figuras, números). El más utilizado es la cartilla de Snellen. Esta presenta optotipos de diferentes medidas. Si el paciente no logra distinguir con claridad todos los optotipos presenta algún grado de ametropía. Los resultados de este examen se interpretarán en agudeza visual decimal.6,7 El diagnóstico del astigmatismo se realiza a través de la exploración clínica y exámenes como:
Retinoscopia: En los niños se realiza la retinoscopia sistemáticamente bajo cicloplejia.8,9
Autorrefractometría: Técnica que utiliza un aparato con un sistema computarizado que determina de forma automática el astigmatismo presente en el paciente; es una prueba objetiva, bajo cicloplejia.10
Queratometría: Es una prueba la cual permite calcular los parámetros de la córnea, el astigmatismo refractivo, medir los radios de las curvaturas de los ejes principales de la córnea y la potencia de los meridianos de la cara anterior de la córnea dado en dioptrías a partir del radio corneal (medido en cm).11
Topografía ocular: Combina los principios del queratoscopio (utilización de pantalla proyectora de anillos concéntricos múltiples de luz).12
Existen varios medicamentos para paralizar la acomodación en los niños; pero en la práctica se usan tres colirios: ciclopentolato 1 %, tropicamida 1 % y atropina 1 % en mayores de 1 año y 0,5 % en menores de un año.13
Es importante el conocimiento de cómo se comporta la refracción desde el nacimiento hasta los 5 años. Es necesario saber que el recién nacido es hipermétrope en general (entre una y cuatro dioptrías); el astigmatismo con más de una dioptría se encuentra en más del 50 % de los niños menores de 3 años. El astigmatismo más frecuente en esa edad es contra la regla y decrece hasta 12 % a los cuatro años y medio y al 5,2 % a los doce años, pero a partir de cinco años el astigmatismo que se encuentra es a favor de la regla.8
Estudios realizados por la OMS sitúan la prevalencia de los defectos refractivos en escolares a nivel mundial en un 7 %. Existe un número elevado de trabajos realizados en todo el mundo y en Cuba sobre los defectos de refracción,2,3,4,8,14,15,16,17,18,19,20 los que muestran una elevada frecuencia de estos en los niños.
El objetivo de esta investigación fue identificar las características del astigmatismo en pacientes pediátricos atendidos en el Servicio de Oftalmología Pediátrica del Instituto Cubano de Oftalmología "Ramón Pando Ferrer”.
MÉTODOS
Se realizó un estudio observacional descriptivo de corte transversal para describir las características del astigmatismo en los niños atendidos en el Servicio de Oftalmología Pediátrica del Instituto Cubano de Oftalmología "Ramón Pando Ferrer" durante el período de junio de 2016 a diciembre de 2017. La muestra fue no probabilística (por conveniencia), la cual quedó constituida por 61 pacientes (122 ojos) que incluyó a todos los pacientes con astigmatismo proveniente del universo, quienes cumplían con los criterios previamente establecidos. Los criterios de inclusión observados incluyeron a pacientes con edades entre los 3 a 9 años; niños que colaboraron para realizar la topografía corneal, con astigmatismo binocular igual o superior a 1,50 D, con el mismo tipo de defecto refractivo en ambos ojos y padres o tutor que dieron su consentimiento para que el niño participara en el estudio.
Los criterios de exclusión se aplicaron a los pacientes con alteraciones en el examen biomicroscópico del segmento anterior, como úlcera, leucoma corneal, queratitis, traumatismo ocular y alteraciones en párpados; a pacientes con alteraciones de la motilidad ocular y alteraciones del fondo de ojo, así como a los portadores de lentes de contacto.
Las variables del estudio fueron la edad, el sexo, el tipo de astigmatismo según la clasificación dada por la Academia Americana y usada mundialmente (miópico simple, hipermetrópico simple, miópico compuesto, hipermetrópico compuesto, mixto). En esta muestra no encontramos pacientes con astigmatismo hipermetrópico simple; síntomas que acompañan al astigmatismo; agudeza visual sin corrección y con ella medida con la cartilla de snellen; cartilla de letra E; cilindro refractivo emitidos por refracción ciclopléjica; cilindro topográfico emitido por topografía corneal de Magellan; cilindro diferencial (diferencia entre cilindro refractivo y cilindro topográfico) y equivalente esférico. El examen del segmento anterior se realizó a través de la lámpara de hendidura (Carl Zeiss). En la exploración de la motilidad ocular se le realizaron las ducciones, las versiones, las vergencias, el test de Hirshberg y el cover test con todas sus etapas con ayuda del oftalmoscopio directo; la refracción ciclopléjica con el ciclopentolato al 1 %; se instilarón 1 gota cada 5 minutos en dos ocasiones y una tercera de tropicamida al 1 %; se esperó 30 minutos desde la primera instilación para realizar la refracción, la cual demostró el tipo de defecto refractivo, la agudeza visual mejor corregida y el cilindro refractivo. La queratometría se realizó con el autorrefractómetro/queratómetro (TOPCON RK-8800). La topografía corneal fue realizada mediante el topógrafo corneal modelo Magellan.
Se utilizó el equivalente esférico (EE), con el conocimiento de que es la refracción esférica que focaliza el círculo de menor confusión en la retina. Se obtuvo sumando algebraicamente a la esfera la mitad del cilindro. La información recopilada en el modelo de historia clínica oftalmológica se recogió en una base de datos en Microsoft Excel, que fue procesada en el paquete SPSS versión 15.0. El análisis estadístico se realizó aplicando el test de Χ2 de asociación de variables cualitativas o test estadístico exacto de Fisher, cuando más del 20 % de las frecuencias esperadas de las celdas eran menores que 5. Para el análisis de las variables cuantitativas se utilizó la prueba T para grupos independientes y el análisis de correlación para evaluar la asociación entre la agudeza visual y el equivalente esférico. En todos los casos se estableció un nivel de confiabilidad del 95 %.
La investigación estuvo justificada desde el punto de vista ético, pues se realizó de acuerdo con lo que está establecido en el Sistema Nacional de Salud y previsto en la Ley No. 41 de Salud Pública. El desarrollo de la investigación contó con la aprobación del Consejo Científico y del Comité de Ética de la investigación del “ICO Ramón Pando Ferrer”. Se tuvo en cuenta en todo momento la obtención del consentimiento informado para la aplicación de este y para la participación en la investigación; se garantizó la confidencialidad de la información y el anonimato de los pacientes. La información obtenida solo fue utilizada para fines científicos y docentes.
RESULTADOS
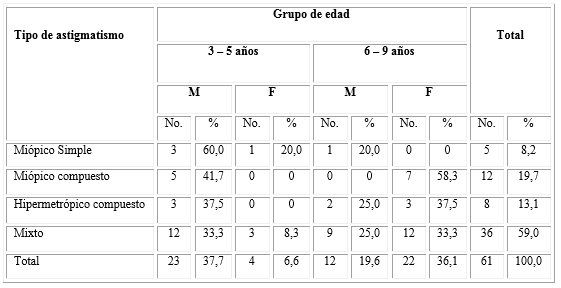
La tabla 1 presenta las características del grupo de estudio, donde predominó el astigmatismo mixto (36 pacientes para un 59 %), seguido del miópico compuesto (19,7 %). En relación con la edad, la mayor cantidad de pacientes se agrupó entre los de 6 y 9 años (34 para un 55,7 %), lo cual no resultó estadísticamente significativo en relación con el otro grupo. En cuanto al sexo, 35 (57,4 %) fueron masculinos. La mayor cantidad se encontraba entre los 3 y 5 años, mientras los del sexo femenino tenían entre 6 y 9 años. Se demostró que estos datos no fueron estadísticamente significativos.
En la tabla 2 se pueden observar los síntomas. La dificultad para ver de cerca fue el síntoma predominante, el cual se constató en 33 pacientes (54,9 %). En segundo lugar se encontró la cefalea en 28 pacientes (45,9 %), cuyo síntoma fue más frecuente entre 3 y 5 años. Los demás síntomas se comportaron de acuerdo con la edad y las tareas que realizaban. El salto de letras y la dificultad para leer se reportó solo en niños de 6 y 9 años -propio de niños en edad escolar- y resultaron estadísticamente significativos (p< 0,05).
Tabla 2 Presencia de síntomas en los pacientes con astigmatismo según grupos de edad
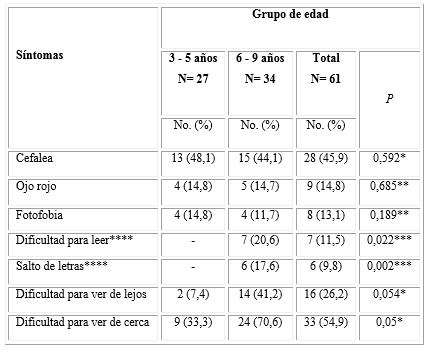
*P asociada a Chi cuadrado.
**P asociada a test de probabilidades exactas de Fisher comparando las edades 3 a 5 años vs. 6 y más (prescolares vs. escolares).
***P asociada a test de probabilidades exactas de Fisher.
**** Variables no medidas en niños menores o igual a 5 años.
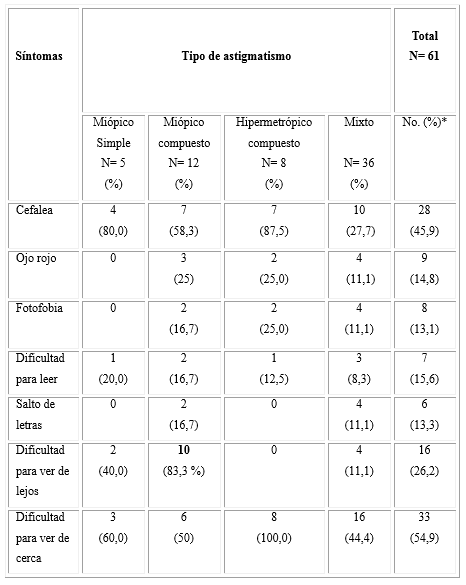
En la tabla 3, al realizar el análisis por tipo de astigmatismo, en el miópico simple predominó la cefalea; en el miópico compuesto la dificultad para ver de lejos (10 de 16 pacientes) y en el hipermetrópico y en el mixto la dificultad para ver de cerca. En los tres últimos se mostró seguidamente la cefalea como el segundo síntoma de mayor frecuencia y los demás síntomas se comportaron de manera similar en las diferentes variedades de astigmatismo.
Respecto a la agudeza visual sin corrección (AVSC), en los 61 niños estudiados y en un total de 122 ojos, la agudeza visual promedio fue de 0,4 con un intervalo de 0,36 a 0,44; y con la mejor corrección la agudeza visual aumentó hasta 0,8 (intervalo entre 0,76 a 0,83), que representó un incremento de 4 líneas en la cartilla de Snellen. Los ojos con astigmatismo miópico compuesto presentaron la media más baja con 0,22 y un intervalo entre de 0,13 a 0,32. Fue significativa la diferencia con los demás grupos (p< 0,001). Con la corrección óptica hubo una evidente mejoría con una media de 0,71 de AVMC (tabla 4). Al evaluar la AVMC se destacó el grupo de pacientes con astigmatismo miópico simple, quienes tenían una media de 0,94 y un intervalo que alcanzaba la unidad de visión, lo cual difería de manera significativa del resto de los grupos (p= 0,021).
Tabla 4 Agudeza visual sin y con corrección por ojos según tipo de astigmatismo

* Asociada a la Prueba de Kruskal-Wallis.
En la tabla 5 se aprecia que de los 122 ojos la media total del cilindro refractivo fue de -2,71 dioptrías, con un intervalo de confianza de -2,86 a -2,55. Para el cilindro topográfico la media total fue -2,45 dioptrías con un intervalo de confianza de -2,61 a -2,29 dioptrías. Los valores por grupos de astigmatismo fueron similares, tanto el cilindro refractivo como el topográfico, aunque el astigmatismo miópico compuesto presentó la media del cilindro refractivo más alto (-2,93 dioptrías seguido del astigmatismo mixto -2,76 dioptrías). El astigmatismo topográfico resultó más alto en los pacientes con astigmatismo mixto (-2,53 dioptrías), seguido del hipermetrópico compuesto.
La comparación entre los valores topográficos y refractivos mostró diferencias significativas para los niños con astigmatismo miópico compuesto y mixto (p= 0,002). El primer caso fue el de mayores diferencias con un promedio de 0,58 D (intervalo entre 0,13 y 1 D).
Tabla 5 Relación del cilindro refractivo, topográfico y diferencial con el tipo de astigmatismo
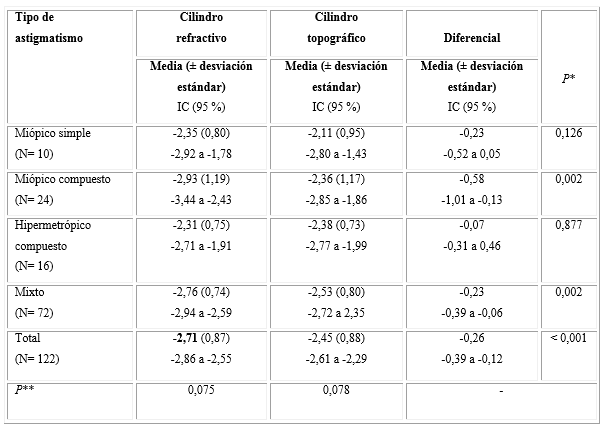
* Asociada a Prueba de Kruskal-Wallis.
** Asociada a Prueba con rangos y signos del Wilcoxon.
En este estudio, los niños más cercanos a la emetropía (equivalente esférico entre -0,5 a 0,5 dioptrías) presentaron una media mayor de agudeza visual sin corrección de 0,49, relativamente cercanos a los equivalentes esféricos positivos con un promedio de 0,47. La media más baja de la agudeza visual sin corrección le correspondió a los pacientes con equivalentes esféricos negativos, con un promedio de 0,32 y un intervalo entre 0,27 a 0,38. Fueron significativas las diferencias de este grupo con el resto de los niños (p= 0,001). No se evidenciaron diferencias significativas en cuanto a la agudeza visual con corrección según los grupos de valores del equivalente esférico (EE).
DISCUSIÓN
El astigmatismo es un error refractivo común, de especial importancia en los niños, e influye en el desarrollo visual. Existen pocos cambios en el astigmatismo a lo largo de la vida. Tiene tendencia alta en la infancia y se reduce con la edad. En la edad de 3-5 años el porcentaje de astigmatismo es similar al de los adultos.8
En una investigación realizada en China sobre prevalencia del astigmatismo elevado en niños con edades entre 3-6 años encontraron que no existe relación del astigmatismo con la edad ni el sexo (p> 0,05).14 En el estudio realizado tampoco existieron grandes diferencias en relación con estos dos factores. En un trabajo realizado sobre topografía corneal y estudio refractivo en niños de 3 a 15 años, el sexo masculino fue el más frecuente y el astigmatismo no guardó relación con la edad, lo que coincide con nuestro trabajo.9
En una población Tunisiana, en el año 2015, el astigmatismo no fue significativamente relevante en cuanto al género (p= 0,051).18 En un estudio titulado “Frecuencias y tipos de astigmatismos en niños, 71 pacientes (53,5 %) fueron masculinos y 61 (46,5 %) fueron femeninos, lo que coincide en gran medida con nuestro estudio, donde no existen grandes diferencias con el sexo.17
En una escuela de Bauta, el tipo de síntoma predominante fue la cefalea, con el 33,9 %.19 En la presente investigación la cefalea fue el síntoma más frecuente en los pacientes más pequeños y la dificultad para ver de cerca fue el síntoma más frecuente en niños mayores de 5 años. Las frecuencias de los síntomas se comportaron de acuerdo con la edad de los niños y las tareas que realizaban.
Con respecto a otros síntomas, en nuestros pacientes el salto de letras y la dificultad para leer fue significativo en el grupo de 6 a 9 años, comparado con niños menores de 6 años, donde aún la lectura no es la tarea principal, por lo que estos síntomas no deben estar presentes. Sucede lo contrario en los pacientes mayores, donde la lectura es una actividad diaria y primordial; tienen que presentar dominio de la lectura y la existencia de algún astigmatismo puede acentuar esos síntomas. En el astigmatismo miópico compuesto la dificultad para ver de lejos fue el síntoma más importante. En los pacientes con astigmatismo acompañado de miopía este síntoma siempre estará presente.
La agudeza visual sin corrección es más baja en aquellos pacientes que presentan como síntoma principal la dificultad para ver de lejos. Estos casos corresponden a los pacientes con astigmatismo miópico compuesto. En un estudio revisado después de la corrección óptica, ya sea por las diferentes opciones, la agudeza visual mejora sustancialmente si es de causa refractiva, lo que corresponde con esta investigación, donde aumenta la agudeza visual mejor corregida independientemente del tipo de astigmatismo.7
Un estudio sobre topografía corneal y estudio refractivo en niños de tres a quince años realizado en España, encontró que no existieron cambios significativos en el cilindro topográfico ni en el cilindro refractivo.9 En nuestro estudio existieron diferencias significativas entre el topográfico y el refractivo. Se demostró que en los pacientes con astigmatismo miópico compuesto y mixto la diferencia entre el refractivo y el topográfico es estadísticamente significativo, a predominio del cilindro refractivo sobre el topográfico, dado esto por las características de los ojos de los niños con miopía y el constante crecimiento de este, lo que coincide con varios estudios, donde el astigmatismo más alto es asociado a la refracción más miope o a la ametropía más alta, aunque aún la asociación entre ambos es polémica.8,9,10,20) Existe gran correlación entre equivalente esférico y astigmatismo; una correlación positiva, porque la mitad del valor astigmático se contiene en el equivalente esférico. Este término se utiliza cuando el paciente tiene astigmatismo, combinado con defecto miópico o hipermetrópico.10
Los pacientes que estén más próximo al -0,5 a 0,5 de equivalente esférico tendrán buena agudeza visual sin corrección. Esto sucede generalmente con los astigmatismos mixtos, que presentan un cilindro mayor que la esfera y la diferencia entre cilindro y esfera hace que el equivalente esférico sea menor ± 0,5.9,12,16
En este estudio, en los pacientes que presentaban astigmatismo mixto su agudeza visual sin corrección era baja después del astigmatismo miópico compuesto. Esto no coincide con la literatura revisada donde en el astigmatismo mixto existe buena agudeza visual sin corrección.