Introducción
El tema del trauma ocular penetrante tiene importancia por las secuelas que produce en el órgano de la visión. Esta resulta afectada según el sitio de entrada, en particular cuando se trata de la retención de cuerpos extraños, los que pueden ser múltiples o únicos, de diversa constitución y tamaño, mejor tolerados por años por ser inertes y de poca reacción tisular.1-3 Se considera un problema científico su extracción o no, por lo que la decisión de su remoción está en el conflicto o en la posibilidad iatrogénica. Por esta razón se posterga su extracción, al tomar en consideración el riesgo beneficio del tratamiento quirúrgico, como ocurrió en el caso que mostramos.
Se destaca en sus manifestaciones el aprendizaje semiológico que ofrecen, pues no guardan semejanza en su cuadro clínico. Se describen retenciones de cuerpos extraños por años después de las cirugías intraoculares no urgentes, por dislocación de segmentos intracorneales o por no haberse explorado ni pensado en la posibilidad del trauma penetrante con o sin cuerpo extraño.4,5,6) Es recomendable su extracción personalizando caso a caso y las consecuencias a largo plazo.
Presentación del caso
Paciente de 56 años, quien acudió a la consulta por disminución de la visión, dolor y enrojecimiento ocular izquierdo. Presenta antecedentes patológicos personales de hipertensión arterial esencial y antecedentes patológicos oculares de trauma ocular con fragmento de madera al cortar leña hace 37 años. No obstante, el cuerpo extraño en aquel momento no fue removido en su totalidad. Se realizó refracción, cuyo resultado fue: ojo izquierdo (OI) +0,50 - 5,50 x 85. Agudeza visual mejor corregida (AVMC): 0,5.
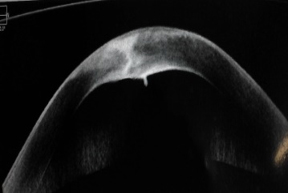
En el examen oftalmológico, los anexos oculares y el segmento anterior del ojo derecho resultaron sin alteración. En el segmento anterior se detectó en el ojo izquierdo cuerpo extraño intracorneal, penetrante en cámara anterior de 2,5 mm; estilla de madera de color marrón que taponeaba la salida de humor acuoso; parapupilar a 4,5 mm del limbo hacia la hora 7. El resto del examen binocular fue normal (Fig. 1, 2 y 3).
Técnica quirúrgica
Previa asepsia y anestesia peribulbar, se fijan los párpados con blefaróstato. Tras realizar incisión corneal triangular no perforante con bisturí de diamante y base hacia la pupila de 3,5 mm en los laterales del triángulo. Se diseca el estroma hasta localizar el cuerpo extraño. Se aplican 3 suturas de nailon 10-0 córneo - corneales sin anudar, previas a la extracción, una en el vértice y una en cada lado del triángulo. Se pinza el cuerpo extraño removiéndolo y se anudan con rapidez las suturas en el mismo orden en que fueron aplicadas, maniobra que limita el escape de humor acuso o mayor daño endotelial por pérdida de la cámara anterior. Se aplica antibiótico, esteroide subconjuntival y oclusión. Las suturas se retiran a los 12 meses, lo que depende de la evolución refractiva y topográfica (Fig. 4).
La microscopia especular posoperatoria registró valores de densidad celular de 1 595 células/mm2; los valores del coeficiente de variabilidad 36 % y la hexagonalidad fue del 50 %.
Discusión
Por falta de la adecuada protección ocular, las labores con riesgos, la carencia de cultura de la prevención y el exceso de confianza doméstica hacen que la accidentalidad traumática ocular afecte la visión, lo que es mayor en sitios de menor progreso. Los aportes del avance tecnológico a la traumatología oftálmica por su frecuencia y vigencia entregan nuevos enfoques en relación con el diagnóstico y su conducta terapéutica. Diversas clasificaciones del trauma, así como la especialización por polos anterior o posterior del bulbo ocular, contribuyen a mejorar la temática. Continúa el tratamiento quirúrgico del trauma por los variables modos de sus presentaciones, un aspecto a personalizar por el escaso parecido entre un trauma y otro. En el caso que se presenta, infrecuente por la ubicación del cuerpo extraño y los 37 años en que permaneció, es de los casos más antiguos que acopia la literatura. En su atención de urgencia se observó que no perdió la cámara anterior por el taponamiento que el cuerpo extraño produjo; fue tolerado hasta que el dolor y las molestias al parpadeo se produjeron como síntomas de intolerancia años después, por lo que se le planteó a la paciente la posibilidad de extraerlo, el diseño de la técnica para su remoción y la necesidad del procedimiento, para lo cual ofreció su consentimiento. En su examen resultó útil especialmente la tomografía del segmento anterior, la cual permitió optimizar el tratamiento. Si se personaliza el riesgo y el beneficio de la remoción de los cuerpos extraños se deben extraer, porque a corto o largo plazo pueden generar reacciones inflamatorias y actuar como elementos extraños a la integridad del órgano de la visión.6-10