Introducción
La diabetes mellitus (DM) fue definida por la Asociación Americana de Diabetes y por la Federación Internacional de Diabetes como una enfermedad metabólica crónica, caracterizada por un déficit absoluto o relativo de la secreción y de la actividad de la insulina, lo que causa hiperglucemia, alteración del metabolismo lipídico, proteico, y un aumento del riesgo de desarrollar complicaciones agudas metabólicas, infecciosas y vasculares crónicas que pueden afectar a diferentes órganos.1,2
Esta enfermedad es reconocida mundialmente como una verdadera epidemia. Su connotación mundial es evidente si se tiene en consideración que en el año 1994 existían 100 millones de diabéticos y 165 millones en el año 2000. Su ascenso es tal que se pronostica un incremento a 239 millones para el 2020 y 300 millones en el 2025. En las Américas y el Caribe se encuentra un número importante de personas con DM; se espera que 13 millones de personas alcancen los 65 millones en el 2025.3,4
Cuba, a pesar del desarrollo del sistema de salud, no se encuentra ajena al problema. Un reciente estudio sobre prevalencia de ceguera realizado en La Habana reporta una prevalencia de 2,4 %, estimación que se corresponde con las señaladas por la Organización Mundial de la Salud para países desarrollados. El estudio también concluyó que existe un incremento de la tasa de ceguera a medida que se incrementa la edad y que en el 80 % de esos casos puede ser prevenible o curable.4
A pesar del desarrollo que ha tenido la Oftalmología en Cuba, en la última década se reconoce que es insuficiente aún la cobertura de los servicios y el cumplimiento de programas nacionales, como el chequeo del fondo de ojo a pacientes diabéticos después de cinco años de evolución.5
La catarata es cualquier opacidad del cristalino. El factor etiológico más común es la edad pero puede ser secundaria a trauma, inflamación intraocular, hipertensión ocular, enfermedades degenerativas, congénitas, nutricionales y metabólicas; entre ellas la DM.6 Su prevalencia a nivel mundial oscila en aproximadamente 20 millones de personas y se prevé su duplicación para los próximos 18 años.7
La mayoría de las personas desarrollan, después de los 60 años, algún grado de catarata en uno o en ambos ojos, a menudo en forma asimétrica; por tanto, puede entenderse la magnitud del problema a partir del creciente envejecimiento de la población y la limitación social que trae la disminución visual.8
El momento de la cirugía de la catarata en el paciente diabético es bastante controversial, no solo por la cirugía per se, sino también por la compensación metabólica y las afecciones en los diferentes órganos diana que tienen estos pacientes. Es por eso que antes de tomar cualquier decisión quirúrgica deben ser valorados cuidadosamente. Sobre este tema existen dos tendencias principales, una que defiende la hipótesis de que la cirugía de catarata causa una rápida aceleración de la retinopatía, y la otra afirma que solamente asistimos al progreso o evolución natural de la enfermedad.9,10
Si un paciente con lesiones fondoscópicas (propias de su enfermedad de base) se opera de catarata, su daño puede empeorar. Una exploración retiniana se hace entonces necesaria previo a la cirugía, siempre que la opacidad del cristalino lo permita. En aquellos en quienes sea imposible, debe realizarse en el posoperatorio inmediato. (11,12,13
Los riesgos de la diabetes para realizar la cirugía de cataratas están dados por la predisposición de estos pacientes a las infecciones anexiales, la fragilidad epitelial, las alteraciones endoteliales, la dificultad para la midriasis, el iris laxo, la isquemia que puede existir a nivel del iris, las sinequias, el estado del ojo adelfo, el tipo de catarata, la cámara estrecha, el glaucoma y la vascularización tanto en el iris como en el ángulo camerular, todo lo cual -sumado en ocasiones al mal reflejo rojo naranja de fondo en estos pacientes- constituye un reto para el cirujano.14)
Nuevas técnicas quirúrgicas, como la facoemulsificación, han beneficiado esta cirugía; pero aún el riesgo de complicaciones es más elevado en pacientes diabéticos en relación con la población en general.10,15
Vemos, por tanto, que son controversiales las evidencias científicas acerca de la influencia de la cirugía de catarata senil en pacientes diabéticos tipo 2 con daño en el fondo de ojo. Nuestro objetivo fue entonces determinar los resultados visuales de la cirugía de catarata en pacientes diabéticos tipo 2 con y sin alteraciones en el fondo de ojo, posterior a la facoemulcificación.
Métodos
Se realizó un estudio descriptivo, longitudinal y prospectivo en el Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, de septiembre del año 2015 a septiembre de 2017 para evaluar el resultado visual de los pacientes diabéticos tipo 2, con daño en el fondo de ojo y sin él, luego de cirugía de catarata senil bilateral secuencial.
El universo lo constituyeron todos los pacientes con DM tipo 2, operados de catarata senil bilateral y secuencial con daño en el fondo de ojo y sin él, del Servicio de Microcirugía del Instituto Cubano de Oftalmología “Ramón Pando Ferrer” por un mismo cirujano, con la técnica de facoemulsificación, en su variante facochop. La muestra quedó conformada por 116 pacientes (232 ojos), quienes siguieron el protocolo de la institución para la realización de la línea preoperatoria de catarata, y la consulta posoperatoria al día siguiente de la cirugía, a la semana, al mes y a los tres meses (refracción final).
Las variables utilizadas fueron sexo, edad, agudeza visual (AV) pre y posoperatoria sin corrección (AVSC) y corregida (MAVCC), índice de masa corporal (IMC), tiempo de evolución de la diabetes, tipo de tratamiento médico y presencia o no de alteraciones en el fondo de ojo. El índice de masa corporal se evaluó según la siguiente escala:
La visión se registró según la cartilla de Snellen en valores decimales: El daño en el fondo de ojo en dependencia de la presencia de alguna alteración fondoscópicas; la retinopatía diabética se clasificó según el Early Treatment Diabetic Retinopathy Study (ETDRS).16
Resultados
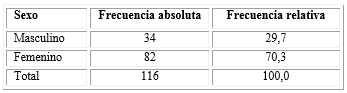
De los 116 pacientes diabéticos tipo 2 que formaron parte de la investigación, el sexo que mayor representación tuvo fue el femenino con más de dos tercios del total. Este estuvo constituido por (82) para un 70,3 %, mientras que en el sexo masculino fue de (34) para un 29,7 % (Tabla 1).
Tabla 1 Pacientes diabéticos tipo 2 con criterio de cirugía de catarata senil bilateral secuencial según sexo (N= 116)
Fuente: Historia clínica.
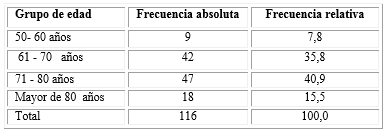
El promedio de edad de los pacientes estuvo alrededor de los 71 años, con una desviación estándar de 7,9. Existió un predominio del grupo de edad de 71 a 80 años (40,9 %) seguido por los de 61 a 70 años (35,8 %). Los grupos de edades mayor de 80 años y de 50 a 60 años estuvieron por debajo del 16 % (Tabla 2).
Tabla 2 Pacientes diabéticos tipo 2 con criterios de cirugía de catarata senil bilateral secuencial según grupos de edades (N= 116)
Fuente: Historia clínica.
Los aspectos clínicos de importancia para la atención integral de estos pacientes son el conocimiento del comportamiento (índice de masa corporal), el tiempo de evolución y del tratamiento de la diabetes mellitus tipo 2. Con respecto al IMC se constató que los pacientes con sobrepeso y los obesos fueron los más representados con 53,9 y 30,2 %, respectivamente (Tabla 3). En el tiempo de evolución de la diabetes mellitus tipo 2 se puede observar que la mayoría de los pacientes estudiados (52,2 %) tenían entre 5 y 9 años de evolución de la enfermedad, para un valor promedio de 7,2 ± 3,8 años. Sin embargo, en el tratamiento de la diabetes mellitus el uso de compuestos hipoglucemiantes orales (HGO) resultó ser el tratamiento de casi la totalidad de los pacientes estudiados (93,5 %).
Tabla 3 Pacientes diabéticos tipo 2 con criterio de cirugía de catarata senil bilateral secuencial, según variables clínicas (N= 116)

Fuente: Historia clínica.
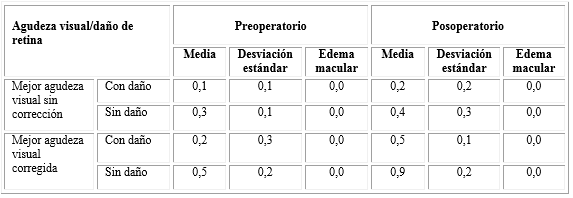
Respecto a la agudeza visual sin corrección y la mejor agudeza visual corregida media preoperatorio (0,1 y 0,3 respectivamente) y después de la cirugía (MAVSC 0,4 y MAVC 0,7), se constató que los valores promedios obtenidos por los pacientes al realizarse estas pruebas en el posoperatorio se incrementaron desde el punto de vista estadístico respecto a los valores obtenidos antes de la operación (Tabla 4).
Tabla 4 Promedios y desviación estándar de la agudeza visual sin corrección y la mejor agudeza visual corregida, antes y después de la cirugía de catarata senil bilateral secuencial (N= 232)

Fuente: Historia clínica.
Al analizar de manera particular los valores promedios de la mejor agudeza visual sin y con corrección para pacientes con daño en su retina y sin la presencia de estos antes y después de la cirugía, resultaron significativas las diferencias obtenidas entre los valores promedios de uno y otro grupo. De esta manera, se demostró que la cirugía de catarata mejora la calidad de la visión de los pacientes tengan o no lesiones en sus retinas. La visión preoperatoria sin corrección con daño fue de 0,1 y sin daño de 0,3; la MAVC con daño en la retina fue de 0,2 y sin daño de 0,5. La visión posoperatoria sin corrección con daño fue de 0,2 y sin daño de 0,4; la MAVC con daño en la retina fue de 0,5 y sin daño de 0,9 (Tabla 5).
Discusión
En la mayoría de los estudios se observa un predominio del sexo femenino, lo cual puede estar relacionado con la enfermedad de base, ya que las mujeres tienen una esperanza de vida mayor y buscan con más frecuencia ayuda médica cuando tienen problemas de salud.17
Los resultados de esta investigación en cuanto a la edad se corresponden con la literatura revisada.2) En estudios epidemiológicos realizados en La Habana por investigadores del Centro Oftalmológico del hospital “Dr. Salvador Allende”, encontraron que el 63,3 % de sus pacientes afectados por catatara tenían más de 60 años.17 En el mismo centro hospitalario otro estudio, donde participaron Cordové y otros, constataron que el grupo etario predominante fue el de 70 a 74 años (38,5 %), mientras el 68,6 % se encontraba en la octava década de la vida.18) De los ojos estudiados por Montero Díaz y otros en el Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, en el año 2010, el 80 % de los pacientes eran de más de 50 años de edad.19Placencia y otros encontraron que sus pacientes con catarata tenían una edad promedio de 66 años.20
Los resultados anteriores son consecuencia de los cambios sociodemográficos que ocurren en la población mundial. Estudios epidemiológicos en Norteamérica describen que alrededor del 50 % de los pacientes entre 65 y 74 años tienen catarata, mientras que a partir de los 75 años está presente en el 70 % de la población.21) Se han publicado varios estudios en los que se ha evaluado la asociación entre el IMC y el riesgo de mayor morbimortalidad en pacientes con DM.22
El tratamiento de elección en pacientes diabético tipo 2 es el no farmacológico y la dieta; pero el uso de tratamiento farmacológico como los hipoglucemiantes orales es necesario cuando el grado de descontrol de la diabetes permite anticipar que los cambios terapéuticos en el estilo de vida no son suficientes para reducir gradualmente la glucemia y alcanzar la meta de control metabólico.23
Diferentes estudios de cohorte manifiestan un buen nivel de evidencia 2b para señalar cada uno de los factores de riesgo de diabetes; entre ellos IMC, tiempo de evolución de la enfermedad y control metabólico.24
Si se tiene en cuenta que el envejecimiento en Cuba constituye el principal problema demográfico, con cifra que alcanza 18,3 % de la población con 60 años y más, se espera que para el 2025 este grupo alcance más del 25 % de la población total, y será uno de los países más envejecidos de América Latina. También se estima que en 2050 la proporción de la población mundial con más de 60 años se duplicará.25
En el estudio retrospectivo de Hykin de 56 pacientes con retinopatía diabética proliferativa, el 50 % empeoraba después de la cirugía y en algunos casos pudo progresar a la neovascularización del iris. El pronóstico de la cirugía de catarata en ojos con alto riesgo de retinopatía diabética proliferativa era especialmente pobre por el empeoramiento de la maculopatía, la uveítis con formación de membranas de fibrina, vitritis o hemorragia vítrea. Por lo tanto, no recomendaba la cirugía de catarata en estos pacientes para mejorar la agudeza visual, sino solo cuando la presencia de catarata impidiera tratar la retina y con el objetivo de conseguir la estabilización de la retinopatía.26
Actualmente, con el mejor tratamiento de las lesiones fondoscópicas del diabético, junto con la facoemulsificación y el implante de la lente intraocular en saco capsular, siempre que el procedimiento quirúrgico no haya tenido complicaciones, ha mejorado en muchos casos el pronóstico visual de estos pacientes. Los resultados ya no son tan desalentadores; las complicaciones posoperatorias son menores, comparadas con las que se observaban anteriormente con otras técnicas quirúrgicas. Más recientemente algunos autores, como Dowler y otros, consideran la posible progresión del daño fondoscópico (cuando existe) como la evolución natural de la enfermedad.27
No existe contradicción entre estos autores y los anteriores. Probablemente tales diferencias son expresión de un mejor tratamiento de la retinopatía que, junto a una adecuada selección de pacientes y al desarrollo de las técnicas quirúrgicas, mejoran hoy en día significativamente el pronóstico visual de estos pacientes.28,29
La operación de catarata es una opción posible para los pacientes diabéticos, pero es necesario que tengan en cuenta sus reales expectativas de mejora para no generar falsas creencias. La comunicación con el médico oftalmólogo es fundamental para que el paciente diabético consulte todas sus inquietudes antes de realizarse una operación de catarata.30,31
Cuando el paciente diabético no presenta retinopatía, los resultados de la cirugía de cataratas no difieren de los resultados en pacientes no diabéticos, aunque en algunos pacientes con especial predisposición puede precipitarse la aparición y la progresión de forma súbita de la retinopatía después de la intervención.32
Con frecuencia, después de una cirugía correcta de cataratas en pacientes con retinopatía diabética no tratadas y un mal control metabólico de la enfermedad de base, se obtienen resultados decepcionantes como edema macular, la neovascularización o el glaucoma neovascular, incluso en ojos que han recibido fotocoagulación, aunque no se ha podido demostrar la relación causa-efecto. Este fenómeno está descrito por otros autores, como Mijen.33
En el estudio de Dowler en los ojos de pacientes diabéticos que tenían edema macular en el momento de la cirugía de catarata, el edema persistía y aumentaba en el posoperatorio en la mayor parte de los casos, sin tendencia a la mejoría y con muy pobre agudeza visual al cabo de un año de la cirugía.27) Por el contrario, en el otro estudio la mitad de los ojos de pacientes diabéticos que no mostraban edema macular en el momento de la cirugía lo presentaron más tarde (mayor incidencia a las 6 semanas); en la mitad de estos últimos, el edema se había resuelto espontáneamente a los 6 meses, y al año en tres cuartos de dichos casos.34) Los autores sostienen la conveniencia de operar a los pacientes diabéticos antes de que la catarata impida una exploración adecuada de la mácula y la apreciación del engrosamiento retiniano; con esto, se reduciría el riesgo de operar a los pacientes con edema macular sin haberlo diagnosticado previamente.35,36
La indicación quirúrgica precoz garantiza, en teoría, mejor identificación y tratamiento para el edema macular diabético. Por otro lado, obliga a una técnica quirúrgica exquisitamente realizada para preservar en el futuro la visualización de la retina, posibilitar una probable fotocoagulación láser y, en algunos casos, realizar una adecuada vitrectomía.37,38