Introducción
La utilización de derivados hemáticos en Oftalmología viene marcada por la necesidad de encontrar sustitutos lagrimales que no sólo humidifiquen la superficie ocular, sino que también aporten factores de crecimiento. Estas variantes en alteraciones de la superficie ocular se centran cada vez más en el uso de tratamientos de acción múltiple, menos artificiales y sin potenciales alérgenos.1,2
La aplicación terapéutica de los factores solubles que intervienen en los procesos biológicos es uno de los pilares en que se sustenta la medicina regenerativa. En los últimos años, múltiples investigaciones han mostrado la participación de los factores de crecimiento en la regeneración de diferentes tejidos. Las plaquetas pueden considerarse como una bomba o cóctel de biomoléculas por su contenido en factores de crecimiento que son liberados por los gránulos plaquetarios después de su activación.2,3
Dicho conocimiento ha originado un interés creciente por parte de la comunidad científica por intentar explotar su potencial terapéutico. Por este motivo, han surgido en la última década distintos preparados hemoderivados ricos en plaquetas, como el plasma rico en plaquetas (PRP), la fibrina rica en plaquetas (PRF), el gel rico en plaquetas, los leucocitos (PLG) y el plasma rico en factores de crecimiento (PRGF). El PRP cuenta con varios años de experiencia clínica satisfactoria en distintas áreas de la medicina, como la cirugía maxilofacial, la dermatología y la traumatología. Las propiedades del PRP, sumadas a su origen autólogo y la ausencia en su composición de conservantes y estabilizadores, hacen que dicho preparado plaquetario pueda tener una amplia aplicabilidad también en el campo de la Oftalmología.4,5
Se considera esta terapéutica como una herramienta viable y efectiva para favorecer la epitelización en enfermedades de la superficie ocular. También en estudios recientes se ha empleado en el tratamiento de úlceras de la córnea, en el síndrome del ojo seco severo o moderado y en la reconstrucción de la superficie corneal asociada con fallo del injerto.6,7,8
Hechas estas observaciones, los avances recientes en las áreas de medicina regenerativa o ingeniería de tejidos han permitido concretar los mecanismos biológicos implicados en la reparación y regeneración de tejidos, así como definir los distintos elementos y moléculas que forman parte de la respuesta tisular regenerativa. Como resultado de estas investigaciones básicas se ha evidenciado la función esencial de los factores de crecimiento autólogos en la regeneración. Por tanto, se avala la utilización clínica de estas sustancias con fines de reparación y regeneración hística.5,6,9
La presentación en colirio posibilita la aplicación por vía tópica para que los factores de crecimiento alcancen su diana molecular. Es decir, permite controlar la liberación de los factores de crecimiento en el mismo lugar de la lesión y en el momento preciso.7,8,9
Este estudio surge de la necesidad de encontrar una alternativa terapéutica eficaz en las alteraciones de la superficie ocular refractarias a los tratamientos convencionales. El estudio tiene como objetivo demostrar que la terapia celular es una novedosa disciplina científica a aplicar en nuestro medio.
Presentación de caso
Caso clínico 1
Paciente masculino de 32 años de edad con antecedentes de salud. Fue hospitalizado en el Instituto Cubano de Oftalmología “Ramón Pando Ferrer” por presentar úlcera corneal bacteriana grave en ojo derecho (OD). Permaneció nueve días en evolución con tratamiento de amikacina y ceftazidima, colirio fortificado una gota cada 1 h, atropina 1 %, una gota cada 8 h, timolol 0,5 %, una gota cada 12 h y diclofenaco de sodio 0,1 %, una gota cada 8 h.
En el examen oftalmológico se encontró agudeza visual sin corrección (AVSC) de movimiento de mano en ojo derecho (OD) y 1,0 en ojo izquierdo (OI). En la córnea se observó un surco de 1 a 2 mm de adelgazamiento en los 360° por dentro del borde de la lesión residual (defecto de sustancia de aproximadamente 5 a 6 mm de diámetro que involucraba epitelio, membrana de Bowman y estroma anterior). Este surco adelgazado era más pronunciado en hora 9, donde se observaba la membrana de Descemet no abombada. El paciente aún mantenía en la zona del defecto de sustancia y por dentro del adelgazamiento, dos puntos de infiltrado activo intraestromal redondeados, bien definidos, de 1 mm de diámetro, en hora 6 y 12 del defecto de sustancia (fig. 1A).
Al existir una mejoría clínica evidente del cuadro infeccioso con predominio del adelgazamiento corneal se decidió suspender el tratamiento medicamentoso y comenzar el tratamiento con PRP, 1 gota cada 4 h con seguimiento por consulta de córnea. Se observó mejoría clínica en los primeros 7 días de tratamiento (fig. 1B). A los 10 días de tratamiento se logró la epitelización de la lesión y la ausencia de los infiltrados corneales (fig. 1C).
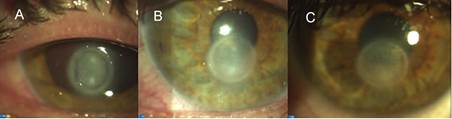
Fig. 1 (A) Úlcera corneal con adelgazamiento periférico en 360°, infiltrados en hora 6 y 12 de aproximadamente 1 mm de extensión. (B) Séptimo día de tratamiento con PRP, desaparece el surco de adelgazamiento. (C) Décimo día de tratamiento con PRP., se muestra toda la lesión cubierta por el epitelio y desaparecen los infiltrados corneales.
Caso clínico 2
Paciente femenina de 65 años de edad, blanca y con antecedentes de hipertensión arterial. Es remitida al Servicio de Córnea del Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, con una evolución de 6 días posterior a la cirugía de displasia conjuntival ojo derecho (OD). La paciente refería en el momento de la evaluación una sensación de cuerpo extraño y lagrimeo. En la evaluación oftalmológica encontramos, AVSC OD de 0,6 y OI de 0,8. En la biomicroscopía del segmento anterior se observó una inyección conjuntival, quémosis moderada, área quirúrgica sin signos de sepsis, melting corneal nasal perilímbico, desde hora 2 a 5, con una zona de adelgazamiento marcado en hora 3 a 2 mm del limbo OD (fig. 2A).
Se decidió suspender el tratamiento medicamentoso de prednisolona colirio 0,5 % y tobramicina colirio. Fue sustituido por PRP, una gota cada 4 h, con seguimiento por consulta de Córnea. A los 14 días del tratamiento se observó una mejoría clínica (fig. 2B y C).
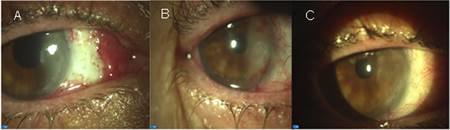
Fig. 2 (A) Melting corneal nasal perilímbico, desde hora 2 a 5 con zona de adelgazamiento marcado en hora 3 a 2 mm del limbo. (B) Séptimo día de tratamiento con PRP, mayor epitelización corneal, desaparición del melting, pero persiste el defecto epitelial de aproximadamente 3 mm. (C) A los 14 días de tratamiento con PRP, no existe defecto epitelial y vascularización corneal.
Caso clínico 3
Paciente femenina de 67 años de edad, blanca, con antecedentes de hipertensión arterial y artritis reumatoide. Es remitida al Servicio de Córnea del Instituto Cubano de Oftalmología “Ramón Pando Ferrer” por presentar defecto epitelial posterior a úlcera corneal inmunológica en OI. La paciente presentaba el siguiente tratamiento: oclusión con vendaje semicompresivo y lágrimas artificiales en gel dos veces al día, ciprofloxacino (0,3 %) en colirio, dos veces al día.
Al realizar la biomicroscopía del segmento anterior se observó una vascularización superficial y profunda desde hora 6 a 10, defecto epitelial paracentral, a 2 mm del limbo, de aproximadamente 6 mm de diámetro horizontal y 3 mm verticalmente, con bordes edematosos y profundidad que involucraba estroma anterior. En el borde superior de la lesión se observaba un área más profunda, de aproximadamente 1,5 mm de diámetro que permitía visualizar la membrana de Descemet. Agudeza visual sin corrección OD: 0,4 y OI: 0,6. No se observaron signos de sepsis (fig. 3A).
Se decidió suspender el vendaje ocular y el tratamiento medicamentoso, y se comenzó con PRP 1 gota cada 4 h y seguimiento por consulta de córnea. Se observó mejoría clínica logrando la epitelización completa en los primeros 10 días de tratamiento. (fig. 3B y C)
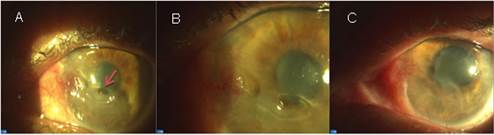
Fig. 3 (A) Biomicroscopía del segmento anterior. Se observa vascularización superficial y profunda de hora 6 a hora 10, defecto epitelial paracentral de 6 mm de diámetro horizontal y 3 mm vertical, con bordes edematosos que involucra estroma anterior, en su centro (flecha) área de adelgazamiento de 1,5 mm. (B) Sexto día de tratamiento con PRP. Reducción del tamaño del defecto epitelial, sin riesgo de perforación inminente. (C) Décimo día de tratamiento con PRP. Lesión totalmente epitelizada, vascularización corneal superficial y profunda.
Discusión
Los procesos de reparación puestos en marcha tras la agresión corneal son muy similares a los de los demás tejidos. Así, tras sufrir un estímulo lesivo a nivel corneal, se sucederán, al igual que en otras partes de la economía corporal, una primera fase de estabilización de la herida, seguida de una fase reparadora en la que primarán la proliferación celular y la producción de matriz extracelular. Le seguirá una fase remodeladora o regenerativa en la que tendrá lugar una diferenciación y organización del nuevo tejido creado hasta alcanzar, en condiciones ideales, las características del tejido original.10,11
En el caso de la córnea, sólo el epitelio es capaz de llevar a cabo una regeneración completa. De este modo, cualquier lesión que afecte a las capas inferiores a él, desde la membrana de Bowman al endotelio, será reparada dejando una cicatriz. Tendrá entonces un tejido desestructurado y que además de no tener las propiedades tensiles y refractivas de la córnea sana, producirá una opacidad focal que, en dependencia de su localización, extensión e intensidad; comprometerá, en mayor o menor medida, la visión.1,2,11
Los hemoderivados son productos hemáticos no tóxicos ni alergénicos, que se obtienen mediante la separación de los diferentes componentes de la sangre por centrifugación. Se concentran los elementos considerados terapéuticos por su capacidad para mejorar la curación y estimular la regeneración de diferentes tejidos, como las plaquetas, factores de crecimiento, proteínas bioactivas, y se descartan los elementos no útiles como los hematíes.
Varios investigadores exponen diversos tratamientos para corregir los defectos epiteliales de la córnea entre los que se encuentra la aplicación de PRP. Se conoce que las proteínas secretadas por las plaquetas ejercen múltiples acciones sobre diferentes aspectos de la reparación tisular. Entre ellas se citan la estimulación de la mitosis, la quimiotaxis, la angiogénesis, el crecimiento, así como la acción esencial en la migración, diferenciación y proliferación celular. También secretan factores proinflamatorios y antiinflamatorios, Además, pueden interactuar directamente con virus, bacterias, hongos y protozoos mediante proteínas con propiedades microbicidas directas que intervienen significativamente en la defensa contra microorganismos patógenos.12,13
Durante los últimos años, varios investigadores han realizado diferentes investigaciones sobre el uso satisfactorio de los factores de crecimiento de origen plasmático, pero en particular en el uso local del PRP para la regeneración epitelial de lesiones oculares, como las úlceras de la córnea, las quemaduras corneales, las queratitis y el síndrome del ojo seco, grave o moderado. Los resultados obtenidos demuestran los beneficios en el proceso fisiológico de regeneración y cicatrización del tejido lesionado, resultados similares a los que se presentan en estos casos.
En un estudio realizado por Merayo y otros7 en el 2016 se evaluaron 83 pacientes con un total de 156 ojos con el objetivo de proporcionar información preliminar sobre la seguridad y eficacia del plasma rico en factores de crecimiento en el tratamiento del ojo seco evaporativo. Se obtuvo como resultado una reducción estadísticamente significativa en el índice de enfermedad de la superficie ocular (38,2 %), la agudeza visual mejor corregida (27,4 %), la gravedad (34,0 %), y una mejora significativa en las puntuaciones de la prueba de Schirmer (177,5 %). Los resultados sugieren que los colirios oftálmicos de plasma rico en factores de crecimiento podrían ser un tratamiento seguro y eficaz para reducir los signos y síntomas del ojo seco evaporativo y sus complicaciones.10,12,14
El PRP posee una concentración superior de factores de crecimiento de origen plasmático. Existen varias formas de administración con fines regenerativos, para mejorar las condiciones de los diferentes tejidos y acelerar el proceso de cicatrización, además de facilitar una rápida disponibilidad de los factores bioactivos presentes en el interior de las plaquetas. El objetivo principal de su utilización es acelerar los procesos biológicos de reparación mediante la estimulación celular con factores de crecimiento, que se traduce en la disminución considerable del tiempo de cicatrización, así como la modulación de los procesos inflamatorios.2,14
Hartwig y otros12 demostraron los efectos de la aplicación de factores de crecimiento derivados de concentrados de plaquetas sobre las células epiteliales de la córnea. Los resultados mostraron como se favorece su trofismo. Sin embargo, Herminghaus2,13 en cultivos celulares pudo observar que la aplicación de determinadas fracciones de suero y plasma aumenta el crecimiento, la migración y la diferenciación celular, con respecto a aquellos en los que no se aplica.2,12
El tiempo de cicatrización y regeneración del tejido corneal comenzaba de 7 a 15 días aproximadamente, en los defectos epiteliales secundarios a enfermedades de la superficie ocular, a los cuales se les aplicó el tratamiento convencional utilizado internacionalmente para este tipo de enfermedad. En los casos presentados, cuando se le aplicó el tratamiento con PRP trajo un excelente beneficio en la regeneración tisular en un período menor de 15 días. Los pacientes evolucionaron rápidamente a partir del día de la aplicación del plasma, y disminuyeron las lesiones de la córnea, al igual que los síntomas como el dolor, lagrimeo, ojo rojo y visión nublada referidos al inicio del estudio. Se minimizó el riesgo de mayor exposición en el tiempo a gérmenes oportunistas que pueden entorpecer la evolución de la misma.
En la mayoría de los estudios revisados quedaron experiencias muy positivas, lo que nos hace fomentar su uso por el acortamiento temporal del proceso, gracias a sus propiedades mitogénicas, reepitelizantes y quimiotácticas.2
En cuanto a la aplicación y dispensación de estos colirios, es diferente también según los distintos autores. El número de instilaciones varía desde la aplicación horaria hasta tres veces al día. Algunos autores utilizan un frasco para cada día mientras, que otros lo utilizan hasta 10 días.2 En estos casos recomendamos instilaciones cada 4 h y utilizar el mismo frasco durante una semana.
Conclusiones
Lo anteriormente expuesto explica los buenos resultados del uso del PRP en numerosas enfermedades de la superficie ocular. Con la presentación de estos casos podemos concluir que los pacientes tratados con plasma rico en plaquetas tuvieron una regeneración epitelial en menor tiempo y rápida mejoría de las manifestaciones clínicas que el tratamiento convencional. Mejoraron la agudeza visual final y no presentaron complicaciones. El PRP es una realidad, su tratamiento es menos costoso, es una terapia eficaz y de fácil obtención, en comparación con el tratamiento convencional para los defectos epiteliales.














