Introducción
Los síndromes demenciales constituyen la primera causa de discapacidad en adultos mayores; lo que genera dependencia, necesidades de cuidado, sobrecarga económica y estrés psicológico en la familia y el cuidador.1,2,3,4) Algunos autores han aportado elementos válidos al concepto de “cuidador informal” o “cuidador principal”, en un intento de clarificar un término, que hasta estos momentos, sigue provocando controversia en cuanto a su definición. Sin embargo, existe cierta unanimidad a la hora de definir el término como aquella persona que asume el cuidado del enfermo, con la responsabilidad que ello implica y que es percibido por los restantes miembros de la familia como responsable de la persona dependiente, sin remuneración económica.5,6,7,8)
En muchos de los casos el cuidador principal (CP) no dispone de capacitación y tiene un elevado grado de compromiso con la tarea de cuidado, en la que brinda afecto y una atención sin límites de horarios. Aunque este cuidador suele ser un familiar, pueden estar involucrados también amigos y vecinos. Algunos estudios realizados coinciden en que el CP, generalmente, es mujer (en su mayoría esposas o hijas de la persona mayor), con una edad media de 57 años, ama de casa y corresidente con el enfermo. El tiempo promedio de cuidado es elevado (más de 12 horas diarias), dedicado la mayor parte a la supervisión general durante la realización de las actividades de la vida diaria y a la comunicación.9,10Al asumir el nuevo rol, el CP se somete a situaciones de estrés con importantes repercusiones en su estado de salud.
La edad, el sexo, el parentesco, la corresidencia, el tiempo de dedicación y la existencia de otras cargas familiares por parte del cuidador, así como los años de duración de la enfermedad y los síntomas neuropsiquiátricos presentes en el enfermo, son variables que han demostrado su influencia en la aparición del llamado síndrome de sobrecarga en el cuidador.11) Este síndrome se caracteriza por la existencia de alteraciones físicas (afecciones de la piel, cefaleas, lumbalgias, trastornos gastrointestinales, dolores musculares, náuseas, dificultades respiratorias, alteraciones del peso corporal, fatiga, entre otras), psicológicas (labilidad emocional, inhibición, desinterés, baja autoestima, frustración, desesperanza, tristeza, ira, agresividad e impotencia, así como ansiedad y depresión) y socioeconómicas (disminución o pérdida del vínculo laboral, dificultades económicas, aislamiento social). Además, supone una claudicación en las labores de autocuidado,7,11,12) y un aumento en la morbilidad física y psicológica, por lo que resulta de vital importancia conocerlo, diagnosticarlo precozmente y prevenirlo.
En el estudio longitudinal “Envejecimiento y Alzheimer”, que se inició en Cuba en el año 2003, se incluyó a 3000 personas de 65 años o más, residentes en municipios de las provincias La Habana y Matanzas. Este estudio mostró que la prevalencia del síndrome demencial fue del 10,2 % por cada 100 adultos mayores de 65 años o más en esa población,13,14 y la presencia de un alto índice de cuidadores (11 %) sometidos a situaciones generadoras de estrés y sobrecarga.13
Los diversos factores que influyen en la carga que experimentan los CP de adultos mayores demenciados y el impacto negativo del cuidado han sido estudiados. Sin embargo, existe un interés creciente en la investigación científica de identificar y profundizar en aquellos factores de riesgo que se asocian con la morbilidad física y psicológica experimentada por estos cuidadores durante el proceso de cuidar. Por estos motivos el objetivo del siguiente estudio es identificar los factores de riesgo de morbilidad física y psicológica en un grupo de CP de adultos mayores con demencia.
Métodos
El presente estudio constituye un análisis secundario de las bases de datos de los estudios de prevalencia e incidencia de demencia realizada por el proyecto “Envejecimiento y Alzheimer”, que comenzó en el 2003, que forma parte del Grupo Internacional en demencia 10/66 en Cuba. Los detalles de este estudio han sido descritos en algunas publicaciones.1,15
Se realizó un estudio descriptivo, de corte transversal en 323 CP de adultos mayores con algún tipo de demencia, residentes en siete áreas de salud de La Habana (policlínicos docentes “27 de Noviembre” y “Carlos Manuel Portuondo” del municipio Marianao;“14 de junio” del municipio 10 de octubre; “Ana Betancourt” del municipio Playa;“19 de abril” del municipio Plaza de la Revolución; “Cristóbal Labra” del municipio La Lisa) y un área de salud de Matanzas (Policlínico Docente “Milanés” del municipio Matanzas) en Cuba, desde junio de 2003 a junio de 2007.
El universo estuvo constituido por el total de cuidadores de adultos mayores durante el estudio “Envejecimiento y Alzheimer” (2944 convivientes o no, que aportaron información acerca de su familiar de 65 años o más participante en el estudio), pertenecientes a las áreas de salud seleccionadas. Se realizó un muestreo intencional que incluyó 323 CP de adultos mayores con demencia que cumplieron con los criterios de inclusión y representaron el 11 % del total. Se consideró CP a un familiar, amigo o vecino encargado y responsable del cuidado del adulto mayor en el domicilio, que puede o no recibir retribución económica a cambio de este servicio.
Criterios de inclusión:
Ser CP de personas con algún tipo de demencia.
Voluntariedad del cuidador para participar en el estudio, así como su disponibilidad al aplicar los instrumentos de la investigación, avalada por la firma del consentimiento informado.
Criterios de exclusión:
No cumplir con los criterios anteriores.
Decidir abandonar el estudio, a pesar de haber firmado el consentimiento informado.
Instrumentos
Se aplicaron los siguientes instrumentos para la evaluación de los CP:
Entrevista estructurada sobre datos sociodemográfico y factores de riesgo: esta entrevista es de amplio uso a nivel nacional en todas las investigaciones relacionadas con las demencias y fue validado por el Grupo de Investigación 10/66.1,15
Escala de Zarit: es un instrumento que permite determinar el nivel de sobrecarga que produce el cuidado de la persona dependiente. Se trata de una escala de 22 ítems, que mide el grado en que los cuidadores perciben cómo sus responsabilidades tienen efectos adversos sobre su salud, vida personal y social, finanzas y bienestar emocional.16
Cuestionario general de salud reportado (SRQ20): este cuestionario fue diseñado para ser utilizado como una prueba de pesquisaje autoadministrado, destinado a detectar trastornos psíquicos entre los encuestados en un ámbito comunitario y en medios clínicos no psiquiátricos. Su propósito es detectar aquellas formas de trastorno psicológico que pudieran tener relevancia en la práctica médica y por tanto se centra en los componentes psicológicos de una mala salud. Se compone de 4 subescalas: síntomas somáticos, ansiedad e insomnio, disfunción social y depresión. La puntuación total mayor a 8 puntos indica la presencia de morbilidad física o psicológica. El Grupo de Investigación 10/66 ha validado este instrumento en personas hispanoparlantes.17
Se identificaron nueve variables independientes y tres dependientes:
Variables independientes asociadas al CP:
Edad (años): se conformaron tres grupos: < 30, 30-59, ≥ 60 años.
Sexo: femenino, masculino.
Escolaridad: iletrado, primaria sin terminar, primaria terminada, media, universitaria.
Estado civil: soltero, casado o en unión consensual, viudo, separado o divorciado.
Ocupación: trabajador (tiempo completo), estudiante o desempleado, ama de casa, jubilado.
Parentesco: esposo(a), hijo, otro familiar, otra persona (amigos, vecinos).
Tiempo de cuidado: (según tareas específicas) ninguna; menos de 1 hora; de 1 a 2 horas; más de 2 horas.
Corresidencia: se consideró “sí” cuando referían convivir con la persona demenciada. Se consideró “no” cuando referían la no convivencia.
Nivel de sobrecarga: (según puntuación de la escala Zarit) “no sobrecarga” (0 - 46 puntos);“sobrecarga” (47 - 110 puntos).
Variables dependientes:
Recolección y análisis de datos
Se realizaron las coordinaciones pertinentes a nivel municipal y provincial de las áreas de salud, los consultorios del médico de la familia, así como la firma del consentimiento informado por los CP que resultaron seleccionados. Posteriormente se aplicó la batería de instrumentos y se realizó el análisis de los datos obtenidos. Se calculó la prevalencia estimando la proporción cada 100 personas según las variables sociodemográficas estudiadas (con sus IC al 95 %).
Se realizó inicialmente un análisis univariado entre cada una de las variables explicativas o independientes (cualitativas) y la variable de respuesta o dependiente (morbilidad física y psicológica). Mediante la prueba de independencia χ2 y en caso de asociación significativa (p < 0,05), o por criterio de expertos (integrado por cinco miembros del comité asesor de la investigación, constituido por doctores en ciencias y profesores titulares), se incluyó en un análisis posterior, con la finalidad de ajustar el riesgo de morbilidad física y psicológica en el CP con los potenciales factores de riesgo y de protección.
En el caso de las variables cuantitativas se utilizó la prueba de comparación de medias (en muestras independientes), con varianzas desconocidas. Posteriormente, se aplicó la Regresión Logística Múltiple (RLM) con respuesta dicotómica. Los datos fueron introducidos en Epidata, exportados a SPSS y ulteriormente a STATA. Los análisis se realizaron utilizando la versión 9.2 de Stata.
Aspectos éticos
Los CP recibieron información detallada sobre el estudio y sus objetivos. Posteriormente se les solicitó el consentimiento por escrito para su participación. El estudio cumple con la II Declaración de Helsinki.18) El protocolo del estudio fue aprobado por el Comité de Ética de la Universidad de Ciencias Médicas de La Habana y de las instituciones participantes (policlínicos).
Resultados
La tabla 1 muestra la distribución de los CP en estudio, según variables sociodemográficas, se puede observar que el 94 % de los CP tenía 30 años o más. El 80 % de la muestra eran mujeres. El 49,5 % de los CP poseían nivel medio de escolaridad y los universitarios representaron el 30,3 %. Los cuidadores casados o unidos consensualmente representaron el 63,7 %. Trabajaba a tiempo completo el 36,9 %, mientras que las amas de casa y jubilados representaron el 54,7 %. Los estudiantes y los desempleados conformaron el menor porcentaje de cuidadores, con solo el 8,4 %. En cuanto al parentesco, fueron los hijos quienes representaron el mayor porcentaje en la responsabilidad del cuidado, con el 48%, seguidos por otros familiares (25,4 %). El 85,8 % de los casos eran corresidentes con el anciano.
Tabla 1- Distribución de los cuidadores principales de adultos mayores con demencia, según variables sociodemográficas
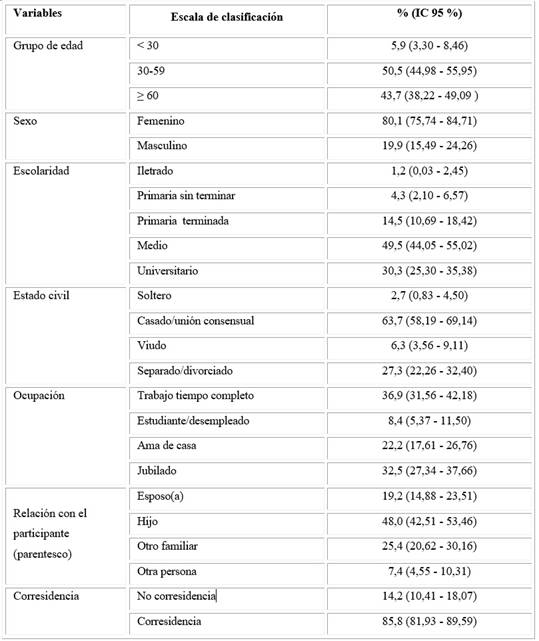
Fuente: Base de datos de los estudios de prevalencia e incidencia de demencia. Proyecto “Envejecimiento y Alzheimer” 2003-2007.
La tabla 2 resume la distribución del tiempo dedicado por el CP a su familiar demente, en cuanto a tareas específicas de cuidado. El tiempo promedio total fue de 9,8 horas. El mayor tiempo fue dedicado a la comunicación y a la supervisión, de manera general.
El 50,8 % de los CP experimentó sobrecarga física y psicológica según la escala de Zarit, con una puntuación mayor de 47 puntos.
Tabla 2- Tiempo promedio dedicado por los cuidadores principales al cuidado del familiar demente
| Tareas específicas | Tiempo promedio en horas (IC 95%) |
|---|---|
| Comunicación | 2,6 (2,07-3,10) |
| Transportación | 0,2 (0,10-0,24) |
| Vestuario | 1,1 (0,93-1,21) |
| Alimentación | 1,0 (0,84-1,11) |
| Cuidado de la apariencia | 1,0 (0,86-1,11) |
| Supervisión de la persona | 2,0 (1,37-2,57) |
| Ayuda con el sanitario | 1,0 (0,81-1,10) |
| Ayuda con el baño (aseo) | 1,0 (0,87-1,12) |
| Total | 9,8 (7,23−12,15) |
Fuente: Base de datos de los estudios de prevalencia e incidencia de demencia. Proyecto “Envejecimiento y Alzheimer” 2003-2007.
La tabla 3 muestra la distribución de la morbilidad física y psicológica presente en los CP según el cuestionario general de salud reportado. El 60,5 % de los cuidadores presentaron trastornos nerviosos y el 39,9 % alteraciones del sueño, la ansiedad fue el indicador más significativo de morbilidad psicológica.
Dentro de los síntomas somáticos, el cansancio fue el de mayor porcentaje con el 30,6 %. Por otra parte, el 30,3 % de los cuidadores presentaron dificultades para disfrutar de sus actividades de la vida diaria, mientras que el 30 % fue invadido por sentimientos de infelicidad.
Tabla 3- Distribución de la morbilidad física y psicológica de los cuidadores según el cuestionario general de salud reportado
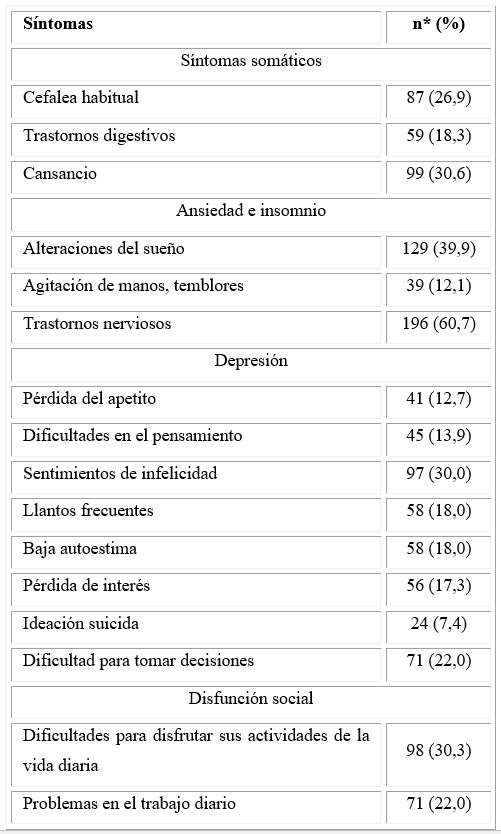
*n = 323 (una persona puede presentar más de un síntoma)
Fuente: Base de datos de los estudios de prevalencia e incidencia de demencia. Proyecto “Envejecimiento y Alzheimer” 2003-2007.
Los factores de riesgo de morbilidad física y psicológica identificados en los CP se muestran en la tabla 4. Se observa que por cada año que se incrementa la edad del cuidador, el riesgo de padecer enfermedades físicas y psicológicas se incrementa en 1,01 (OR = 1,01; IC 95 %, 1,00 - 1,01). Ser hombre cuidador fue un factor protector ante la morbilidad física y psicológica (OR = 0,35; IC 95 %, 0,24 -0,50). A mayor nivel educacional en los CP, menor fue el riesgo de morbilidad física y psicológica, por lo que ser universitario fue un efecto protector (OR = 0,14; IC 95 % 0,06-0,31).
Tabla 4- Factores de riesgo de morbilidad física y psicológica en los cuidadores de adultos mayores con demencia según regresión logística OR e intervalo de confianza

Fuente: Base de datos de los estudios de prevalencia e incidencia de demencia. Proyecto “Envejecimiento y Alzheimer” 2003-2007.
La presencia de sobrecarga aumentó el riesgo de morbilidad física y psicológica de los cuidadores en 4,5 veces, según la escala de Zarit, a diferencia de aquellos que no reportaron sentirse sobrecargados ante el cuidado del familiar. La relación entre la corresidencia, el parentesco, la ocupación y el estado civil con la morbilidad física y psicológica del cuidador no resultó ser significativa.
En el análisis multivariado se encontró que el nivel educacional resultó ser un factor protector (Tabla 5), mientras que el factor que aumentó significativamente el riesgo fue la sobrecarga (OR=4,9; IC 95 %, 2,16-11,02). Los otros factores incluidos en el análisis no disminuyen el riesgo de enfermedades físicas y psicológicas.
Tabla 5- Prevalencia de factores de riesgo asociados a la morbilidad física y psicológica en cuidadores principales de adultos mayores demenciados según regresión logística múltiple
| Variable | OR (IC 95 %) |
|---|---|
| Edad | 1,0 (0,94-1,99) |
| Nivel educacional | 0,5 (0,36-0,82) |
| Ocupación | 1,7 (0,80-3,50) |
| Parentesco | 0,5 (0,24-1,19) |
| Sobrecarga | 4,9 (2,16-11,02) |
Fuente: Base de datos de los estudios de prevalencia e incidencia de demencia. Proyecto “Envejecimiento y Alzheimer” 2003-2007.
Discusión
Conocer el perfil del CP en años anteriores e identificar los factores de riesgo que influyen en su salud, ofrece un punto de partida para el análisis de los perfiles actuales, en cuanto a la temática de cuidado para poder trazar estrategias de intervención dirigidas a estas poblaciones afectadas. Durante los años 2003-2007 el perfil del CP en las áreas estudiadas coincide con estudios nacionales e internacionales previos, donde se caracteriza sociodemográficamente al CP de personas demenciadas y otros adultos mayores dependientes.1,9,10,19,20,21,22,13,24)
En Cuba como en Latinoamérica, generalmente son las mujeres quienes proveen el cuidado de la salud familiar. A pesar de los cambios en su nivel educativo y su participación en roles laborales fuera del hogar, permanece naturalizada la responsabilidad por ese cuidado. Tienden a ser más afectivas, más comprometidas con la labor y más intencionadas al proporcionar una mejor calidad de vida a la persona cuidada. Lo que se confirmó en los resultados de investigaciones realizadas por otros autores como Córdoba, Prieto Miranda y Lemus Fajardo.10,22,23)
La mayoría de los estudios señalan a las hijas y esposas como las principales proveedoras de cuidados en el domicilio,10,22,23 y con altos niveles educacionales, lo que coincide con la muestra estudiada en el presente trabajo. Un estudio realizado en España por Garzón-Maldonado en el 2016 encontró que son las esposas quienes asumen las tareas de cuidado en las fases iniciales de la enfermedad y las hijas en las fases más avanzadas y donde el 39,2 % de la muestra tenían estudios medios y superiores.19
Los resultados revelan un alto porcentaje de corresidencia, coincidiendo con otro estudio realizado en la población cubana.24) Uno de los aspectos que pudiera explicar esta situación es que, generalmente, la familia cubana se caracteriza por la convivencia de varias generaciones debido a las dificultades en la disponibilidad de viviendas.
De acuerdo a la información aportada por el Censo de Población y Vivienda en el 2012, en Cuba cerca del 39,8 % de los hogares cubanos tienen al menos, una persona mayor.25) El promedio de personas que conviven con el paciente demente oscila entre 4 y 6 personas según refiere el estudio realizado por el grupo 10/66.26) No obstante, las estadísticas de este mismo estudio muestran un incremento en el número de personas adultos mayores que viven solos (8,9 %).
Las cifras relacionadas con este fenómeno pudieran variar en estudios ulteriores, debido a los cambios socio-históricos-culturales por los que ha transitado el país y donde la migración, el acercamiento a la vida urbana, la movilización social, la propia estructura ocupacional de la pareja, el acceso de la mujer a la vida laboral fuera del hogar, la progresiva independencia de los hijos, entre otros, constituyen crisis no transitorias a la que se enfrenta la familia cubana actual.
El tiempo de cuidado fue aproximadamente 10 horas para la realización de algunas tareas específicas. Esta variable puede cambiar su comportamiento en función del tipo de demencia, el estadio en el que se encuentra, la presencia o no de síntomas neuropsiquiátricos y otras limitaciones. Resultados similares fueron publicados por Pascual Cuesta, donde el 82,85 % de los CP que estudió dedicaban al cuidado más de 12 horas al día.24) En este sentido, se hace necesario señalar que las redes de apoyo para el cuidado constituyen un elemento de vital importancia al analizar esta variable y los indicadores de salud en los cuidadores.
La realidad de Cuba muestra que, a pesar de las demandas de cuidado propias de la enfermedad, son muchas las ocasiones en las que el CP, responsable además de otras tareas (trabajo estatal, cuidado de hijos, reuniones de padres, consultas médicas, entre otras), se ve obligado a dejar a su familiar enfermo con otro miembro de la familia, algún vecino o amigo, cuidador por paga o simplemente lo deja solo hasta que regrese a casa. Visto así, esta es una circunstancia que pudiera indicar un “foco rojo” dentro de la temática del cuidado y ser objeto de estudio en futuras investigaciones.
Los porcentajes similares de sobrecarga expresados por los CP del estudio llaman la atención, lo que puede estar relacionado con el hecho de que ellos cuidaban a su familiar desde los primeros estadios de la enfermedad. De cualquier modo, se confirma que el cuidado de una persona dependiente puede provocar una sobrecarga tanto a nivel físico como psicológico, mayor o menor, en dependencia de la capacidad y recursos del cuidador para enfrentar la situación.5
Los CP de la muestra presentan síntomas inespecíficos (trastornos nerviosos, alteraciones del sueño, cansancio, cefalea, ansiedad, depresión) asociados a un deterioro subjetivo y objetivo de su salud. Estos resultados coinciden con las investigaciones realizadas por Garzón Patterson y Cerquera Córdoba, donde tanto cuidadores formales como informales presentaban puntuaciones altas de sobrecarga y alteraciones relacionadas con la salud.7,10 Lo anterior ratifica que el hecho de ejercer el rol de cuidador trae consigo afectaciones en la salud física y psicológica, independientemente de si el cuidador es formal o no.
Al contrastar la prevalencia de morbilidad física y psicológica en los CP y los diferentes factores que pueden estar asociados, se observó que a medida que avanza la edad del cuidador, aumenta el riesgo de presentar alteraciones de salud. El sexo masculino se comportó como un factor protector en el análisis. Los hombres cuidadores en mucho de los casos, suelen recibir más ayuda en las labores de cuidado por parte del resto de la familia y de las instituciones, por ende, se sobrecargan menos y presentan menos alteraciones en su salud física y mental.
Tener niveles de educación altos le permite al CP afrontar mejor la tarea de cuidar, y desarrollar estrategias para liberar el estrés y combatir su estado de salud. Esto coincide con lo planteado por Piratoba, quien afirma que el fortalecimiento de la habilidad de cuidado disminuye los impactos sociales, económicos y emocionales del cuidador; además, contribuye con la estructura adecuada de su red de apoyo.23) De esta manera disminuye el riesgo de morbilidad física y psicológica en los cuidadores, por lo que se observa un efecto protector en relación con esta variable.
Los CP con percepción de sus niveles de sobrecarga presentan un riesgo mayor de enfermar, en comparación con aquellos que no reportaron sentirse sobrecargados ante el cuidado del familiar. Este hallazgo es similar al reportado por otro estudio donde se plantea que cuidar a adultos mayores con limitaciones genera deterioro en la salud del cuidador.27
La relación entre la corresidencia, el parentesco, la ocupación y el estado civil con las alteraciones en la salud del cuidador no resultó ser significativa. Son pocas las investigaciones que toman en cuenta estas variables en el análisis del nivel de morbilidad en los CP de adultos mayores con demencia. Sin embargo, los resultados obtenidos en la presente investigación concuerdan con estudios donde se analizaron las mismas variables con el nivel de sobrecarga.28,29,30
Se hace necesario anotar que el presente estudio presenta algunas limitaciones en el alcance de los resultados, dado que se partió de la información brindada por aquellos cuidadores de personas mayores con demencia durante los años 2003-2007. No obstante, el carácter longitudinal de la investigación permite establecer los cambios en el perfil del cuidador y sus factores de riesgo 10 años después del estudio base, de ahí su importancia.
Se recomienda ampliar el estudio a otras regiones del país e incluir el diseño y aplicación de programas de intervención para disminuir la sobrecarga y mejorar las condiciones de salud presente en los cuidadores. Además, se hace necesario incrementar las campañas de promoción de salud dirigidas a la educación y orientación de los familiares de personas con demencia.
Se puede concluir que la prestación de cuidados a un enfermo demente conforma una fuente de estrés crónico que puede conllevar a serias consecuencias para la salud del cuidador principal, y en la que diversos factores de riesgo se relacionan con una mayor sobrecarga. Estudiar estos factores de riesgo permite explorar el cuidado en otros contextos, e involucrar dimensiones, relaciones y vínculos que se convierten en retos frente al diseño, ejecución y evaluación de intervenciones de apoyo como respuesta a las necesidades identificadas, para afrontar los conflictos, miedos, desafíos que experimentan los cuidadores principales.














