Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Archivo Médico de Camagüey
versión On-line ISSN 1025-0255
AMC vol.19 no.4 Camagüey jul.-ago. 2015
ARTÍCULOS ORIGINALES
Evolución de lesiones complejas en el pie diabético con uso de Heberprot-P®
Evolution of complex lesions in the diabetic foot using Heberprot-P®
Dra. Milena Silva Pupo; Dr. Israel Alejandro González Moya; Dra. Yilena Valenciano García; Dra. Mileidys González Cedeño
Hospital Provincial Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
RESUMEN
Fundamento: el pie diabético es una de las complicaciones crónicas de la diabetes mellitus más temidas, debido al riesgo de amputaciones de los miembros inferiores y el daño psico- social que acarrea. Existen zonas propensas a lesiones desfavorables, como la región calcánea y áreas extensas con toma plantar.
Objetivo: valorar la evolución de lesiones complejas en el pie diabético con el uso de Heberprot-P.
Métodos: se realizó un estudio descriptivo, longitudinal y retrospectivo a los pacientes ingresados en el Hospital Provincial Universitario Manuel Ascunce Domenech con el diagnóstico de pie diabético que presentaban lesiones complejas, entre junio de 2013-abril 2014. El universo estuvo constituido por 48 pacientes; la muestra no probabilística fue de 36 pacientes que reunieron los criterios de inclusión y exclusión establecidos. La información obtenida se procesó mediante el programa estadístico SPSS-11,5 para Windows y estadística descriptiva con distribución de frecuencia y porcientos. Los resultados del estudio se expusieron en tablas.
Resultados: se encontró que el sexo más afectado fue el femenino, con un intervalo de edades de 56-65 años; el diagnóstico etiológico de pie diabético fue el neuroinfeccioso, la extremidad inferior con mayor afectación fue el pie derecho, la clasificación de Wagner de grado 3 fue la que más casos incluyó. La investigación obtuvo un desenlace exitoso de 33 casos cerrados.
Conclusiones: la finalidad del manejo de las úlceras en el pie diabético es prevenir la amputación y mantener una buena calidad de vida. El Heberprot-P es un producto que modifica el criterio de amputación y una opción valiosa tanto para el paciente como para el médico.
DeSC: PIE DIABÉTICO/terapia; ÚLCERA; CALIDAD DE VIDA; EVALUACIÓN DE MEDICAMENTOS; EPIDEMIOLOGÍA DESCRIPTIVA.
ABSTRACT
Background: diabetic foot is one of the most alarming chronic complications of diabetes mellitus because of the risk of amputations of the inferior limbs and the psycho-social damage that entails. There are areas prone to unfavourable lesions like the calcaneus region and the plantar area.
Objective: to evaluate the evolution of complex lesions in diabetic foot with the use of Heberprot-P.
Methods: a descriptive, longitudinal, retrospective study was made to the patients admitted in the Manuel Ascunce Domenech Provincial Hospital with the diagnosis of diabetic foot between June 2013 and April 2014. The patients presented complex lesions. The universe was composed of 48 patients. The non-probabilistic sample included 36 patients who matched the established inclusion and exclusion criteria. The information obtained was processed by means of the statistical program SPSS-11.5 for Windows and the descriptive statistics with distribution of frequencies and percents. The results of the study were exposed in tables.
Results: it was found that female was the most affected sex with a higher incidence in the age group 56-65. The etiological diagnosis of diabetic foot was neuroinfectious. The most affected inferior limb was the right foot. Wagner classification of level 3 included most of the cases. The research had a successful outcome with 33 closed cases.
Conclusions: the purpose of handling with diabetic foot ulcers is to prevent amputation and keeping a good quality of life. Heberprot-P is a product that modifies the amputation criteria and is a valuable option for the patient and the doctor.
DeSC: DIABETIC FOOT/therapy; ULCER; QUALITY OF LIFE; DRUG EVALUATION; EPIDEMIOLOGY, DESCRIPTIVE.
INTRODUCCIÓN
La diabetes mellitus constituye un problema de salud a nivel mundial con una incidencia aproximada de 380 millones. 1 En Cuba se presenta con un elevado número de casos, alrededor de 570 341 diabéticos. El pie diabético es una de las complicaciones crónicas de la diabetes mellitus que puede llevar a estos enfermos a sufrir amputaciones de sus miembros inferiores, con el daño psico-social que acarrea. 2
La presencia de infecciones, úlceras, alteraciones neurológicas y distintos grados de enfermedad vascular periférica ensorbecen el pronóstico. El pie del paciente diabético es muy sensible a todas formas de traumatismos. El talón y las prominencias óseas resultan especialmente vulnerables. 3 Existen zonas desfavorables como la región calcánea con baja irrigación sanguínea por obliteración que sufren los diabéticos sobre todo de la arteria tibial posterior, cubierta solamente por el colchón plantar. En el talón ocurren varios procesos que hacen más vulnerable al diabético como la baja irrigación sanguínea dada por las ramas terminales de la arteria tibial posterior y las ramas calcáneo mediales ramas de la tibial posterior; zona de blanco frecuente a lesiones traumáticas y área de apoyo. 4
Los procesos anteriormente mencionados, se pueden asociar al daño neurológico; que es el daño progresivo que produce la diabetes sobre los nervios. 5 En los diabéticos, la afectación de los nervios provoca la pérdida de la sensibilidad, especialmente la dolorosa y térmica, y la atrofia de los músculos, lo que favorece la aparición de deformidades en el pie, ya que los músculos se insertan en los huesos, los movilizan y dan estabilidad a la estructura ósea. 5, 6 Los pacientes diabéticos tienen una alta predisposición a infecciones en los pies, con alteraciones en la cicatrización, por la pérdida de la inmunidad pasiva.
El Heberprot-P es un medicamento novedoso y único, prescrito para la terapia de la úlcera del pie diabético, basado en el factor de crecimiento humano recombinante (FCHrec.) 7-9 mediante infiltración intralesional directamente en el sitio de la herida. Es un producto que acelera la cicatrización de las úlceras profundas, neuropáticas o neuroisquémicas; útil en estadios avanzados y con alto riego de amputación. 10 Por lo que este trabajo se realizó con el objetivo de valorar la evolución de lesiones complejas en el pie diabético con uso de Heberprot-P.
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y retrospectivo a los pacientes ingresados en el Hospital Provincial Universitario Manuel Ascunce Domenech con el diagnóstico de pie diabético con lesiones complejas, desde junio 2013 - abril 2014.
El universo estuvo constituido por 48 pacientes; la muestra no probabilística quedó conformada por 36 pacientes que reunieron los criterios de inclusión y exclusión establecidos.
Criterios de inclusión
Pacientes que no presentaran contraindicación para el uso del Heberprot- P, con diagnóstico de pie diabético con lesión compleja:
-. Más de 20cm cuadrado.
-. Lesión en zonas complejas y extensas (calcáneo, planta, tendón, maleolar y lateral extensa).
-. Más de un sitio en la topografía de la lesión.
-. Componente isquémico asociado.
-. Con clasificación de Wagner grado 3 o más.
-. Presencia de patrón vascular periférico (tipo pierna, fémoro poplíteo o aorto ilíaco).
Criterios de exclusión
Pacientes con contraindicación para el uso de Heberprot- P:
-. Antecedentes de hipersensibilidad al producto o sus componentes.
-. Pacientes con diagnóstico de afección oncológica.
-. Con enfermedad crónica descompensada (cardiopatía descompensada, insuficiencia renal, coma diabético o cetoacidosis.
-. Diagnóstico de pie diabético sin lesión compleja u otro tipo de lesión no diabética.
-. Clasificación de Wagner, 4, 5 inferior al grado 3.
-. No presencia de patrón vascular.
Se realizó un formulario con variables a estudiar. Interrogatorio, examen físico, examen vascular con identificación de patrón vascular, estudios hemoquímicos, radiografía simple del pie, estudios hemodinámicos (índice de presiones tobillo brazo y presiones segmentarias) con equipo doppler pulsado. Se practicó desbridamiento quirúrgico y técnica quirúrgica indicada según cada caso. Uso de antimicrobiano de amplio espectro, con control metabólico y aplicación de ozonoterapia.
La aplicación del Heberprot-P de 75 ug se realizó previa asepsia y antisepsia de la lesión con infiltración perilesional e intralesional; infiltrando con una profundidad de 0, 1 cm entre 0, 5 y 1 ml en cada sitio. Con cambio de agujas (24gx1/2 y 26gx1/2). Cubriendo con apósito de gasa humedecido con solución salina. Se aplicó el medicamento días alternos o diarios según el caso y se diluyó en 0,5 cc de lidocaína y se administró por vía intramuscular de analgesia y antihistamínico.
Se utilizó la clasificación de Wagner. 4, 5
-. Grado 3: úlcera profunda con exposición ósea de ligamentos y tendones (celulitis), formación de abscesos y osteomielitis.
-. Grado 4: gangrena localizada o limitada (en zona digital, antepié, o el talón).
-. Grado 5: gangrena extensa (que ocupa todo el pie).
Para la evaluación del desenlace se consideró curado cuando existiera cierre de la lesión ya fuera por injerto libre de piel o cicatrización con el uso de Heberprot- P infiltrándolo en los bordes de la lesión. Se consideró como granulado cuando apareciera tejido de granulación útil que cubriera la lesión y que se diera fin al uso del Heberprot-P y fracaso cuando se interrumpiera la administración del medicamento por empeoramiento de la lesión o extensión de la misma que requirieran de amputación mayor de la extremidad por mala evolución.
La información obtenida se procesó mediante programa estadístico SPSS-11,5 para Windows y estadística descriptiva para obtener distribución de frecuencia y porcientos. Los resultados del estudio se expusieron en tablas.
RESULTADOS
El intervalo de edades de 56- 65 años predominó con 14 pacientes para un 38, 9 %, seguido de 45-55 años con 10 casos para un 27, 8 %. Se encuentra el mayor número de pacientes del sexo femenino con 19 casos para un 52, 8 % (tabla 1).
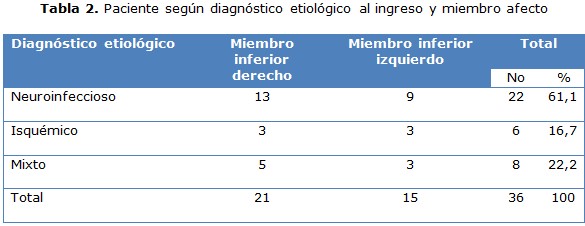
El diagnóstico etiológico más frecuente en estos casos fue la clasificación neuroinfeccioso con 22 casos para un 61,1 %, seguida de la clasificación mixta con 8 casos para un 22,2 %. La extremidad inferior más afectada fue la pierna derecha con 21 casos para un 58,3 % (tabla 2).
En la investigación, según la clasificación de Wagner, se presentó el mayor número de casos en el grado 3 con un total de 28 pacientes para un 77,8 % (tabla 3).
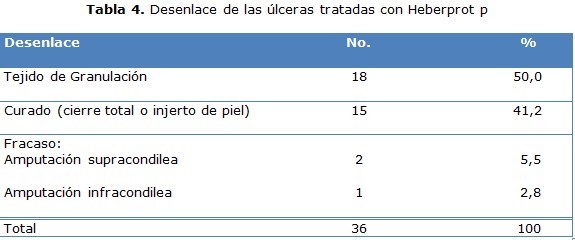
Como desenlace se presentaron 36 pacientes con diagnóstico de úlceras complejas del pie diabético tratados con Heberprot- P, con tejido de granulación 18 casos para un 50 %, seguido del estado curado con 15 casos para un 41,6 %. Con un total de pacientes cerrados ya fueran por una u otra vía de 33 casos para un 91,7 %, dando tan solo con tres casos como fracaso por empeoramiento de la lesión que conllevó a amputación de la extremidad; a dos se le realizó amputación supracondilea y un caso con amputación infracondilea (tabla 4).
DISCUSIÓN
La úlcera del pie diabético es una de las complicaciones más frecuentes de la diabetes mellitus. 11 Cada año, del 1 al 4 % de los pacientes diabéticos padecen úlceras en sus pies; y entre el 10 y el 15 % podrán tenerla. Entre el 15 y el 30 % de los diabéticos con úlceras, requieren la amputación del miembro inferior, frecuentemente precedida por infección y gangrena. 1, 3, 12 Los pacientes diabéticos con lesiones en los pies requieren atención específica, con control metabólico, desbridamiento quirúrgico, curas húmedas, tratamiento antimicrobiano, control y tratamiento de angiopatías y neuropatías asociadas y procedimientos de revascularización.
El predominio de aparición de lesiones del pie diabético se encontró en las edades comprendidas entre 45 y 65 años; en estudios realizados en otras provincias (Habana, Holguín, Santiago de Cuba), 13, 14 destacan las edades de 50 - 68 años como las más frecuentes, límites que se correspondieron con lo revisado. El sexo fue variable, en un estudio realizado por el Centro de Ingeniería Genética y Biotecnología (CIGB) en la provincia de Camagüey en el año 2013, se presentaron más casos del sexo femenino, sin embargo en otros estudios revisados en el Instituto de Angiología en la habana y en la provincia de Holguín se encontraron más lesiones de pie diabético en el sexo masculino. 15, 16 Por lo que es de señalar que la aparición de este padecimiento puede ocurrir a cualquier edad y en cualquier sexo por factores negativos de la vida moderna como la obesidad, el sedentarismo, el tabaquismo y los malos hábitos alimenticios.
El pie diabético es el síndrome resultante de la interacción de factores sistémicos sobre los que actúan factores desencadenantes. Ambos factores, predisponentes y desencadenantes, favorecen la aparición de lesión espre ulcerativo y úlceras, junto a los factores agravantes contribuyen al desarrollo y perpetuación de la úlcera diabética.
Los factores predisponentes son los que determinan el riesgo de la lesión inicial: neuropatía sensitiva, motora, autonómica; vasculopatía; alteraciones ortopédicas y deformidades. 12 Los factores desencadenantes son los que inician la lesión: estilo de vida inadecuado, higiene local, traumas externos (pedicura incorrecta, quemaduras, lesiones punzantes ocalzado inadecuado) y traumas internos (aumento de la presión plantar, edema) y factores psicosociales. Los factores agravantes retardan la cicatrización: isquemia subclínica, necrosis tisular, progresión de la infección. 13
El 50 % de los pacientes con diabetes tipo 2 presentan neuropatía y pies de riesgo. 17 En los pacientes neuropáticos, el traumatismo menor puede provocar úlcera crónica. La pérdida de la percepción, las deformidades del pie y la movilidad articular limitada causan una carga biomecánica anómala del pie. Como respuesta habitual se forma una callosidad que frecuentemente precede a una hemorragia subcutánea. 18-19 Si el paciente continúa caminando sobre el pie insensible, impide la cicatrización. Todo lo anterior confirmó la presencia de pie diabético neuroinfeccioso como el más frecuente lo cual, se evidencia en nuestro trabajo, seguido de la forma mixta. La enfermedad vascular periférica, sumada a un traumatismo menor, puede causar una úlcera de pie generalmente dolorosa y puramente isquémica. En los pacientes con neuropatía e isquemia (úlcera neuro-isquémica), los síntomas pueden estar ausentes a pesar de la grave isquemia periférica.
Realizar la evaluación del grado de infección que presenta las lesiones, orienta acerca de la conducta y el uso del Heberprot P. Se usó la clasificación ofrecida por Wagner, 4, 5 la cual se indicó para registrar el medicamento (Heberprot- P), por ser más práctica y de fácil comprensión. Dentro de los grados a estudiar se presentó con mayor número de casos, el grado 3.
Los procedimientos exceréticos, según el daño anatómico observado, son las acciones más comunes ante úlceras complejas. Se realizan amputaciones menores ante lesiones necróticas, infestadas o daño óseo presentes y amputaciones mayores como respuesta a lesiones osteomielíticas de calcáneo; ante la exposición tendinosa y cuando se asocia cuadro isquémico que no responde al tratamiento establecido. 20 En este trabajo se muestran los resultados de la evaluación con la administración de Heberprot- P en un grupo de pacientes con lesiones complejas, donde se obtuvo aceleramiento en la cicatrización de las úlceras complejas estudiadas, estimulando la granulación en lesiones extensas, hipoperfundidas, atónicas y de difícil cicatrización, con reducción del número de casos a realizar proceder de amputación de la extremidad.
CONCLUSIONES
La terapia con Heberprot-P llena el espacio de una necesidad médica no satisfecha para el tratamiento de las úlceras complejas del pie diabético.
Abre nuevos caminos y opciones para lograr mayor efectividad en el tratamiento y cicatrización del pie diabético. Con gran impacto económico y social, que reduce el tiempo de hospitalización y el riesgo de amputaciones menores y mayores.
El uso del Heberprot- P modifica criterios de amputación ya establecidos, siendo un medicamento útil y necesario para la terapéutica del pie diabético. La disponibilidad de este medicamento, resulta para los angiólogos una alternativa eficiente, necesidad médica para el tratamiento de las úlceras complejas del pie diabético.
REFERENCIAS BIBLIOGRÁFICAS
1. Li Y, Burrows NR, Gregg EW, Albright A, Geiss LS. Declining rates of hospitalization for nontraumatic lower-extremity amputation in the diabetic population aged 40 years or older: U.S., 1988–2008. Diabetes Care. 2012 Feb;35(2):273–7.
2. Campos Acosta Y, Melgarejo Rivero B, Jaime Cabrera Z, Pol Marrón N, Vargas Machirán E, Pérez Leonard D, et al. Comportamiento de la función renal en pacientes con úlcera de pie diabético tratados con Heberprot-P®. Rev cuba angiol y cir vasc. 2014 Ene-Jun;15 (1): 13-21.
3. González Acosta S, Calaña González-Posada B, Marrero Rodríguez I, López Fernández R. Evolución clínica del tratamiento en el pie diabético con Heberprot-P o con el método convencional. Rev cuba angiol y cir vasc. 2011;11(2):8-17.
4. Fernández Montequín J, Herrera Martínez LS, Negrín Martínez S, Berlan Acosta J, López Mola E, Valdés Pavón RA, et al. Manual de promotores Heberprot p. Una herramienta imprescindible para los heberpropistas. La Habana: Elfos Scientiae; 2011.
5. Raíces Pérez MR. II edición del congreso internacional sobre la Atención integral al paciente con úlceras del pie diabético con el uso de Hebeprot-P 2012: Puertas sanas abiertas a la edición de 2014. Biotecnol apl. Ene-Mar 2013;30(1):56-73.
6. Berlanga Acosta J, Fernández Montequín JI, López Mola E, López Saura PA, del Río A, Valenzuela C, et al. Heberprot-P: A novel product for treating advanced diabetic foot ulcer. MEDICC Review [Internet]. 2013 Jan [citado 2013 Feb 12];15(1):[about 9 p.]. Available from: http://www.medicc.org/mediccreview/index.php?issue=23&id=287&a=va
7. Fernández Montequín JI. Una victoria de la Medicina Cubana en Angiología y Cirugía Vascular. Rev cuba angiol cir vasc. Ene-Jun 2013;14(1):45-53.
8. Berlanga Acosta J. Heberprot-P: experimental background and pharmacological bases. Biotecnol apl [Internet]. 2010 Jun [citado 2012 Sep 12];27 (2):[about 6 p.]. Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1027-28522010000200002&lng=es
9. Martínez Durán P, Aguilera Elena M. Impacto del uso del Heberprot-P en el municipio Cacocum en 2012. CCM. Abr-Jun 2013;17(2):21-35.
10. Machado Novell K, Leyva Mora AM, Alonso Salceda K, Hernández Pérez JR, Labarta Rodríguez DM. Eficacia del tratamiento del Heberprot–P en un paciente con pie diabético neuroinfeccioso. CCM. Jul-Sep 2013;17(3):32-9.
11. CDC [Internet]. Atlanta (US): Center for Disease Control and Prevention (US); 2012. [updated 2012 Jan 12; citado 2012 Sep 12] 2011 National Diabetes Fact Sheet; [2.7 MB]. Available from: www.cdc.gov/diabetes/pubs/pdf/ndfs_2011.pdf
12. Fernández-Montequín JI, Santiesteban Ll. Can Heberprot-P change the surgical concepts on treating diabetic foot? Biotecnol apl [Internet]. 2010 Abr-Jun [citado 2012 Sep 12];27(2):[about 5 p.]. Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1027-28522010000200011&lng=es
13. Rodríguez Gurri CD. Caracterización de los pacientes con pie diabético tratados con Heberprot-P® en el Hospital Militar de Holguín. Rev cuba angiol y cir vasc. Ene-Jun 2014;15(1):24-31.
14. Hernández Rivero MJ, Llanes Barrios JA, Acosta Lapera DS. Heberprot-P, una terapia eficaz en la prevención de la amputación en el pie diabético. Rev cuba angiol y cir vasc [Internet]. Ene-Dic 2009 [citado 13 Mar 2013];10(1):[aprox. 8 p.]. Disponible en: http://www.bvs.sld.cu/revistas/ang/vol10_1_09/angsu109.htm
15. Álvarez Crespo A, Alonso Carbonell L, Yera Alós I, García Milián AJ. Evolución clínica de pacientes con úlcera del pie diabético tratados con Heberprot-P®. Arch méd Camagüey. Sep-Oct 2013;17(5):21-34.
16. Escobar Amarales Y, Torres Romo UR, Escalante Padrón O, Fernández Franch N, Ibarra Viena V, Miranda Rodríguez E. El Heberprot-P® en el tratamiento de úlceras del pie diabético. Arch méd Camagüey. May-Jun 2014;18(3):35-46.
17. Morales Florat JL, Vázquez Torres M, Gutiérrez Postigo Y. Experiencia del programa de atención integral a pacientes con pie diabético. Rev Española de Inv Quir [Internet]. 2011 [citado 13 Mar 2012];XIV(4):[aprox. 5 p.]. Disponible en: http://dialnet.unirioja.es/servlet/articulo?codigo=3801414
18. Escalante Padrón O, Álvarez Escalante G, Manchola Padrón E, Álvarez Hidalgo R. Impacto social de una Tecnociencia: Heberprot-P. Hum méd. Ene-Abr 2014;14(1):12-23.
19. Fernández Montequin JI, Mena G, Santiesteban Ll. Treatment and recovery of Wagner 5 diabetic foot with Heberprot-P. Biotecnol apl [Internet]. 2010 Abr-Jun [citado 2012 13 Mar ];27(2):[about 4 p.]. Available from: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1027-28522010000200005&lng=es
20. Franco Pérez N, Valdés Pérez C, Llanes Barrios JA, Reynaldo Concepción D, Pérez Leonard D. Las amputaciones de dedos abiertas y cerradas: su evolución en el pie diabético. Rev cuba angiol cir vasc. Ene-Dic 2010;11(1):12-23.
Recibido: 19 de noviembre de 2014
Aprobado: 30 de mayo de 2015
Dra. Milena Silva Pupo. Especialista de I Grado en Angiología y Cirugía Vascular. Máster en Urgencias Médicas. Profesor Iinstructor. Hospital Provincial Universitario Manuel Ascunce Domenech. Camagüey, Cuba. Email: imoya@finlay.cmw.sld.cu