Introducción
La otitis media crónica (OMC) es causa importante de morbilidad y deterioro auditivo tanto en niños como en adultos en todo el mundo. 1,2 La prevalencia de la misma varía entre uno y 46 %, afecta en especial a la población de menos recursos y a grupos minoritarios de países en vías de desarrollo y desarrollados. 3,4)
El término otitis media se refiere a la inflamación del oído medio (OM) e incluye no solo a esa cavidad sino también la trompa de Eustaquio y mastoides, caracterizada por hipoacusia y otorrea que causa un impacto financiero en la sociedad y psicológico en pacientes y familiares. 5 Para Ruz G et al. 6) la principal secuela que deja la otitis media crónica es la perforación timpánica residual, la cual ocasiona una comunicación entre el oído medio y externo, por lo que es más propenso a reinfectarse y complicarse es la principal secuela la hipoacusia de grado variable.
Para Diamante V, 7 las otitis medias crónicas se clasifican en: otitis media crónica no supurada (OMCNS) (tímpano íntegro): otitis media secretora, atelectásica, adhesiva y otitis media crónica supurada (OMCS): colesteatomatosa (OMCSC) y no colesteqatomatosa (OMCSNC). 8,9,10,11
Trinidad Ruiz G, 12 reporta una prevalencia mundial de OMC de un 10 % en niños y 0,5 % en personas mayores de 15 años. La distribución según el sexo es homogénea en adultos. La forma colesteatomatosa tiene una incidencia de un 9,2/100 000 habitantes, donde el grupo de varones menores de 50 años es el más afectado. Son responsables de la cronicidad de la afección: la disfunción crónica de la trompa de Eustaquio, dificultad para la aireación del OM y la mastoides por: pólipos, mucosa engrosada, tejido de granulación, timpanoesclerosis; perforación persistente de la membrana timpánica, metaplasia escamosa del oído medio, disminución de superficie de mucosa sana y de la función ciliar. 13,14 Además se invocan: la tendencia a retener líquidos y secreciones en el OM, presencia de áreas de secuestro óseo en la mastoides y la inmunosupresión. Las complicaciones pueden ser extracraneales: parálisis facial, laberintitis, mastoiditis e intracraneales: paquimeningitis, meningitis, abscesos cerebrales, abscesos cerebelosos, hidrocefalia otítica, trombosis del seno lateral y el golfo de la yugular. (15,16,17,18
Los gérmenes implicados en la OMC forman parte de una flora mixta polimicrobiana y predominan los aerobios gramnegativos: Pseudomonas aeruginosa 55 %, Enterobacterias 15 % (Proteusmirabilis, especies de Klebsiella, Echerichiacoli), Staphylococcus aureus 30 %, flora mixta 15 %. Los anaerobios más aislados son: Peptococcus, Bacteroides melagenicus y Bacteroides fragilis.
El tratamiento médico de la OMC está encaminado a controlar factores predisponentes y a combatir el proceso infeccioso activo de la enfermedad. En casi todos los casos es necesario recurrir al tratamiento quirúrgico con los objetivos de cerrar la perforación timpánica, mejorar la audición, evitar las recidivas, secuelas o complicaciones y dependiendo de la magnitud de las lesiones podrá ser conservador, mediante timpanoplastia, o agresivo, al realizar una operación radical o radical modificada mediante la mastoidectomía. 19,20,21
En la OMCSC, la perforación timpánica es marginal, la mucosa de la caja timpánica ha perdido total o parcialmente la capa superficial y hay metaplasia del epitelio con infiltración de células redondas, abundante tejido de granulación, además hay signos de osteítis debido a ulceraciones de la mucosa ya que esta cumple la función de mucoperiostio. Las lesiones osteíticas pueden afectar la cadena osicular sobre todo a nivel del yunque y el martillo. 22) Se asocia a gérmenes Gram negativos: Pseudomonas aeruginosa, Proteus, Klebsiellas, Colibacilus e incluso anaerobios, que determinan una otorrea purulenta fétida, no asociada a dolor. 22,23,24,25
Las exacerbaciones persistentes de la otorrea pueden producir pólipos auriculares, debido al prolapso del tejido de granulación hacia el conducto auditivo externo (CAE) desde el OM a través de la perforación y cambios destructivos o necrosis de la apófisis larga del yunque. Los pólipos auriculares se consideran un signo de gravedad, ya que se asocian a colesteatomas. 26,27
Las perforaciones marginales suelen localizarse sobre la membrana de Shrapnell (epitimpánica), en la porción posterosuperior de la par tensa o extenderse al resto del tímpano afectándolo a veces en su totalidad, sin que existan restos de membrana timpánica entre el margen de la perforación y el surco timpánico óseo; es decir, que llega a los bordes del tímpano mordiendo el marco timpanal, con desaparición de la cadena de huesecillos o conservación de parte de la misma. 22,28,29,30
Durante la curación de una otitis media aguda necrotizante, el epitelio remanente de la mucosa y el epitelio escamoso estratificado del conducto auditivo migran para cubrir las zonas denudadas. Cuando se establece el epitelio escamoso en el oído medio, se descama y se acumula, lo que provoca un colesteatoma. 31,32
Los colesteatomas se reconocen durante la exploración otoscópica por la presencia de restos blanquecinos como laminillas epidérmicas cornificadas dispuestas en forma parecida a las estáfilas de la cebolla y rodeadas por una membrana matriz. 31,32,33
El diagnóstico de OMC se realiza mediante pruebas audiológicos e imagenológicas, dentro de las primeras se realiza la audiometría, logoaudiometría y acumetría que indican una pérdida auditiva de tipo conductivo. En la evaluación imagenológica, debe llevarse a cabo las radiografías de mastoides: en proyecciones de Schüller, Stenvers, Chause III, Meyer. Los signos radiológicos incluyen opacificación variable no homogénea del antro mastoideo y de las celdillas con alteraciones de las trabéculas mastoideas, engrosamiento mucoso y tejido de granulación. La tomografía computarizada (TC), está indicada en los pacientes con OMC, y en los casos de pacientes con colesteatoma permite definir: extensión, erosión de estructuras óseas del OM y adyacentes. La imagen de resonancia magnética (IRM) no es específica para el colesteatoma aunque en las complicaciones intracraneales, ofrece mejor información. Los cultivos y antibiogramas son útiles siempre e imprescindibles en el preoperatorio para obtener un antimicrobiano específico en el postoperatorio inmediato. 34,35
Aunque el tratamiento de la OMC es fundamentalmente de tipo quirúrgico, existen medidas de manejo médico para controlar los factores predisponentes y eliminar, o disminuir el proceso infeccioso. Se deben detectar y tratar todas las afecciones de órganos adyacentes: estados alérgicos nasales, infecciones rinosinusales y faríngeas; considerar alteraciones sistémicas como: desnutrición hipoproteinemias, trastornos endocrinos, inmunológicos, endocrinopatías e infecciones que pueden influir en el curso de la enfermedad. (35)
Aplicaciones de antimicrobianos tópicos que cubran gérmenes Gram negativos y resulta de útil la administración de sustancias ácidas como el ácido acético para disminuir el pH, en el caso de infecciones por Pseudomona. 34,35 En todos los enfermos es necesario el control del proceso infeccioso para realizar el procedimiento quirúrgico indicado por el carácter irreversible de las lesiones. (36,37)
A Bondy se le atribuye la mastoidectomía radical clásica (1910), en la técnica él eliminaba la pared del conducto, exteriorizaba y preservaba la matriz de colesteatoma, sin retirar la membrana ni el contenido del oído medio. Kuster, describió en 1889 el procedimiento que se emplea en la operación radical de la mastoides, tal como la conocemos en la actualidad. 38,39,40,41)
Los propósitos fundamentales del tratamiento quirúrgico otológico son: eliminar la infección, resección de los tejidos anormales, obtener una cavidad en el oído medio aireada (conchoplastia), de un tímpano estable, móvil y en buena posición, reconstruir la membrana timpánica y el sistema de conducción del sonido (timpanoplastia), mejorar la audición o mantenerla y evitar la posibilidad de recidivas, secuelas o complicaciones. (34,42,43,44
Según Rivas JA et al. 34) y Mena Canata C et al. 35 la mastoidectomía es un procedimiento que se realiza en pacientes en quienes por la gravedad de la enfermedad o sus secuelas se hace necesario limpiar la mastoides para conservar la anatomía del oído y puede ser: 44
Con cavidad cerrada: conducto auditivo externo (CAE) conservado.
Cavidad abierta: (pared del CAE demolida).
Mastoidectomía radical: eliminación de la cadena osicular, con conservación de la placa del estribo.
Mastoidectomía radical modificada (cadena osicular preservada): En esta se realiza reconstrucción de la cadena osicular y de la membrana timpánica. Hoy se le denomina mastoidectomía con timpanoplastia. 45
La timpanoplastia, es un término para designar todos aquellos procedimientos quirúrgicos con los que se pretende reparar la membrana timpánica y restablecer, cuando se requiera, la continuidad de la cadena osicular y se clasifica de acuerdo con el tipo de reconstrucción en:
Timpanoplastia tipo I: con perforación de la membrana timpánica y cadena osicular normal. En esta se realiza cierre de la perforación con injerto (miringoplastia).
Timpanoplastia tipo II: perforación de la membrana timpánica con destrucción parcial del martillo. En esta se realiza colocación de injerto sobre los restos del martillo y el yunque.
Timpanoplastia tipo III: destrucción de la membrana timpánica, el yunque y el martillo, con estribo intacto y móvil. Colocación del injerto sobre el estribo.
Timpanoplastia tipo IV: destrucción completa de la cadena osicular, excepto la platina del estribo (móvil). Colocación del injerto sobre la platina del estribo.
Timpanoplastia tipo V: similar a la IV, con platina fija. Estapedectomía y colocación de injerto sobre la ventana oval.
Mastoidectomía abierta modificada se realiza en pacientes con colesteatomas del ático o el antro, con mesotimpano normal y reserva coclear suficiente para realizar la timpanoplastia en futuro.
Por su parte la mastoidectomía abierta radical, está indicada en colesteatomas gigantes, con gran destrucción ósea y marcada infiltración, otorrea crónica por colesteatoma secundario con hipoacusia neurosensorial profunda, otoosteitis perilaberíntica crónica con lesión de la pared posterior del conducto auditivo externo, en quienes no se puede restaurar la función auditiva ni el espacio del oído medio en casos asociados a complicaciones endocraneales como meningitis o abscesos cerebrales y carcinoma del conducto auditivo o del oído medio. 7,46,47
Las posibles complicaciones de la timpanomastoidectomía consisten en parálisis facial, vértigo, hipoacusia neurosensorial, lesión del tegmen o de la duramadre subyacente, lesión iatrogénica de la cadena osicular, hemorragia por lesión del seno sigmoide y perforación de la membrana timpánica. Una membrana timpánica intacta puede perforarse al levantar el colgajo timpanomeatal en una timpanomastoidectomía, sobre todo si esta es atrófica o si está fija a las estructuras del oído medio. Si se produce una perforación, se debería realizar un injerto en la membrana timpánica desgarrada al final del procedimiento. La distensión o la sección del nervio cuerda del tímpano pueden causar disgeusia, aunque estos síntomas suelen resolverse en varios meses. 45
El paciente operado de oído debe llevar un seguimiento en el postoperatorio, la primera consulta tiene lugar entre los siete y diez días, para revisar la incisión y retirar cualquier drenaje que se haya colocado en el conducto auditivo externo. Si se ha realizado una meatoplastia, el taponamiento se deja colocado durante 10-14 días.
La segunda consulta de seguimiento se efectúa tres a cuatro semanas después de operado el enfermo. Con frecuencia, la membrana timpánica habrá cicatrizado lo suficiente para permitir la realización de un audiograma postoperatorio en este momento y después el paciente puede seguir un programa de revisiones según la práctica habitual del cirujano. Las mastoidectomías abiertas requieren un seguimiento durante los primeros meses del postoperatorio hasta que la cavidad esté revestida por un epitelio sano. 43,45
Una otitis media crónica no colesteatomatosa se considera curada cuando a los dos años del tratamiento quirúrgico el tímpano se encuentra íntegro, recubierto por epitelio y sin exudados u otorrea.
Un colesteatoma se considera curado cuando, a los diez años de una técnica quirúrgica cerrada o a los cinco años en una técnica abierta no presenta infección, colesteatoma recidivante o residual o reperforaciones del neotímpano.48
Debido a que en el Hospital Militar Clínico-Quirúrgico Docente Dr. Octavio de la Concepción y de la Pedraja, de la provincia Camagüey existe una consulta territorial para niños y adultos con otitis medias crónicas remitidos, los autores decidieron describir los resultados de la mastoidectomía radical modificada en el periodo 2008-2017.
Métodos
Se realizó un estudio descriptivo y longitudinal con el objetivo de describir los resultados de la mastoidectomía radical modificada en pacientes con otitis media crónica supurada atendidos en el Hospital Militar Clínico-Quirúrgico Docente Dr. Octavio de la Concepción y de la Pedraja de la provincia Camagüey, procedentes de las provincias centrales y orientales: Villa Clara, Santi espíritu, Ciego de Ávila, Camagüey, Granma, Las Tunas, Santiago de Cuba y Guantánamo, en el periodo comprendido desde septiembre 2008 a septiembre de 2017. El universo lo conformaron 54 pacientes con diagnóstico de OMCS, atendidos en consulta de Otorrinolaringología y Cirugía de Cabeza y Cuello, a quienes se les realizó mastoidectomía y quienes cumplieron con los siguientes criterios:
Criterios de inclusión:
Se incluyeron pacientes entre 18 y 75 años de edad con diagnóstico de otitis media crónica supurada a los que se les realizó mastoidectomía radical modificada en el periodo de estudio previo consentimiento.
Criterios de exclusión:
Enfermedades que contraindicaron la cirugía en el momento del estudio.
Pacientes que después de operados no acudieron más a consulta.
Como variable dependiente se consideró: Resultados de la mastoidectomía radical modificada. Las variables independientes: grupos de edades, sexo, síntomas y signos, tipos de la perforación timpánica, tiempo de tratamiento antes de la cirugía, hallazgos microbiológicos, imagenológicos y audiológicos, técnica y hallazgos quirúrgicos, tipo de injerto, complicaciones quirúrgicas, resultados anatómicos y resultados funcionales.
Para la recolección de la información se confeccionó un formulario con las variables que fueron objeto de estudio, y de acuerdo con los elementos recogidos en las historias clínicas de los enfermos operados. Los pacientes fueron evaluados en consulta por los autores, para evitar errores de sesgo y la información se registró en las historias clínicas y en un formulario contentivo de las variables objeto de estudio.
En la consulta se realizó: anamnesis y exploración clínica, se indicaron los estudios audiológicos e imagenológicos pre quirúrgicos, luego los de control en el postoperatorio: a los 30 días, tres meses y la evaluación final a los seis meses. En cada consulta se completó el formulario y los resultados anatómicos y funcionales respondieron a los siguientes criterios: anatómicos (estado del conducto, de la cavidad y vitalidad del injerto); funcionales (ganancia auditiva) y los resultados definitivos fueron evaluados según los siguientes criterios:
Excelente: evolución clínica satisfactoria, sin complicaciones, cavidad operatoria amplia y autolimpiable, ganancia auditiva mayor de 15 decibeles (dB).
Bueno: evolución clínica satisfactoria, sin complicaciones, cavidad operatoria amplia y autolimpiable, ganancia auditiva de seis a 14 decibeles (dB).
Regular: evolución clínica satisfactoria, sin complicaciones, cavidad operatoria amplia y autolimpiable, ganancia auditiva de uno a cinco decibeles (dB).
Mal: Mala evolución clínica con o sin complicaciones, cavidad operatoria amplia o pequeña con supuración, sin ganancia auditiva o pérdida mayor a cinco dB.
Los datos se procesaron por métodos computarizados con el paquete SSPS versión 16 y Word, para su análisis se utilizó estadística descriptiva para distribución de frecuencias absolutas y relativas, los resultados se presentaron en tablas de distribución de frecuencias y medidas de resumen para las variables.
Se les informó a los pacientes seleccionados el objetivo de la investigación, de modo que su participación fuera voluntaria, se enfatizó la confidencialidad, fines y se orientó que podían abandonar el estudio sin perjuicio en su atención por parte de los investigadores. Como constancia firmaron el acta de consentimiento informado.
Resultados
En el estudio que incluyó 54 enfermos con otitis media crónica, al 100 % de los pacientes les indicó como técnica quirúrgica, la mastoidectomía radical modificada siguiendo la secuencia establecida desde el punto de vista diagnóstico y terapéutico.
Los pacientes operados se distribuyeron según grupos de edades y comprendidos entre 21 y 73 años, con una edad media de 52 años, se observó un predominio entre las edades 37- 46 años con 17 casos (31,48 %), seguida de menores de 21 años con 10 casos (18,51 %), de 47-56 con nueve casos (16,66 %), entre 27-36 años con ocho casos (14,81 %), de 57- 66 años con siete casos (12,96 %) y mayores de 67 años con tres casos (5,55 %). En 44 (81,48 %) de los enfermos los resultados fueron excelentes, buenos y regulares.
En los resultados según género se observó un predominio del sexo masculino con 28 enfermos (51,85 %), mientras que el 48,14 % (26 casos) fueron del sexo femenino. Es decir, que los 54 pacientes a quienes se les realizó mastoidectomía radical modificada fue más frecuente la enfermedad en los hombres.
Las manifestaciones clínicas presentes en los pacientes estudiados durante el preoperatorio fueron: hipoacusia con un 100 % y otorrea con un 98,14 %, los acúfenos, vértigo y cefalea se registraron en un 42,59 %, 25,92 % y 24,07 % respectivamente, cerca del 14,81 % de los casos presentaron otodinia y fetidez, y no se observaron en la investigación pacientes con parálisis facial.
Según se muestra las características de la perforación timpánica en los pacientes estudiados en el preoperatorio, se observó un predominio de la perforación marginal (57,4 %), siguiendo en frecuencia las perforaciones holotimpánicas (33,33 %) y centrales (9,25 %). En el 50 % de los enfermos con perforaciones marginales y holotimpánicas se observaron resultados excelentes, buenos y regulares (Tabla 1).
Tabla 1. Distribución según tipo de perforación timpánica con relación a los resultados quirúrgicos y tiempo de tratamiento antes de la cirugía

Fuente: historias clínicas.
De los pacientes estudiados, 33 el 61,10 % recibieron tratamiento médico antes de los cuatro años de realizarse la cirugía, por presentar episodios de otitis media crónica supurada recurrente; 19 casos fueron tratados entre cinco y nueve años y solo diez casos tratados diez años antes de la intervención. Como se observó los resultados fueron mejores en los enfermos que tuvieron menos tiempo de evolución de la enfermedad, 33 enfermos (61,10 %).
Los gérmenes más frecuentes encontrados en el estudio bacteriológico durante el preoperatorio, predominó la especie de Pseudomonas aeruginosa con 33 casos (61,11 %), seguida del Staphylococcus aureus con 23 casos (42,59 %), se observaron en menos frecuencia Klebsiella seis casos (11,11 %), Proteus mirabillis cinco para un (9,25 %) y cándida albicans dos (3,7 %).
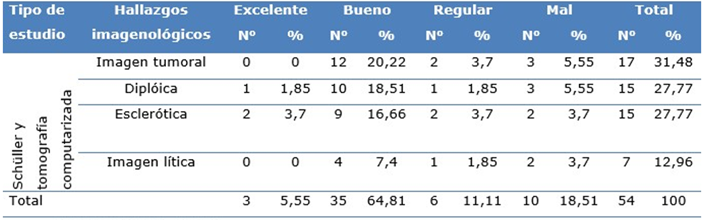
Durante el estudio se pudo evaluar los hallazgos imagenológicos prequirúrgicos con radiografías de Schüller y tomografías computarizadas, donde se evidenció imagen de aspecto tumoral en 17 pacientes (31,48 %) y 14 tuvieron resultados de bueno y regular, seguido en orden de frecuencia de mastoides diplóica y esclerótica 15 casos (27,77 %) respectivamente, de la cuales 25 (46,2 %) mostraron resultados de excelentes, buenos y regulares, el resto de los casos con imagen lítica, mostraron cifras inferiores (Tabla 2).
Tabla 2. Relación entre resultados de estudio imagenológicos y evolución quirúrgica
Fuente: historias clínicas.
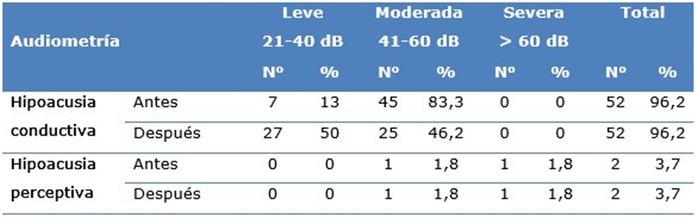
Se observó que 52 pacientes (96,2 %) tenían hipoacusia conductiva y dos hipoacusias perceptivas (3,7 %); los pacientes con hipoacusia conductiva antes de la cirugía siete (13 %) eran leves y 45 (83,3 %) moderadas; sin embargo, después de la cirugía 27 (50 %) evolución a leves y 25 (46,6 %) a moderadas.
Después del tratamiento quirúrgico, se muestra una notable mejoría de los resultados donde el mayor porcentaje de pérdida auditiva se observó en el 50 % de los casos con hipoacusia conductiva leve, el 46,29 mostró hipoacusia conductiva moderada y el 1,8 % mantuvieron el cuadro hipoacusia perceptiva moderada y severa (Tabla 3).
Tabla 3. Distribución según hallazgos audiológicos antes y después del tratamiento
Fuente: historias clínicas.
Se muestra la técnica quirúrgica empleada, donde la mastoidectomía radical modificada con timpanoplastia tipo III es la más usada (50 %), seguido de la timpanoplastia tipo I (37,03 %) y la timpanoplastia tipo IV solo se realizó en siete casos (12,96 %). En el estudio de los autores de 54 enfermos a los que se les realizó mastoidectomía, 27 (50 %) se acompañó de timpanoplastia tipo III y de ellos 24 (44,4 %) mostraron resultados entre excelentes y regulares. Se realizó timpanoplastia tipo I a 20 pacientes (37,03 %); de ellos 17 (31,48 %) mostraron resultados entre excelentes y regular.
Los hallazgos quirúrgicos más frecuentes observados durante la intervención fueron la lisis de los huesecillos (53,7 %), seguido de la presencia de colesteatomas (40,74 %), edema de la mucosa (27,77 %), la secreción purulenta en las celdas (9,25 %), lesión ósea (7,4 %), granuloma y pólipos (5,55 %), fueron observados en menor frecuencia (Tabla 4).
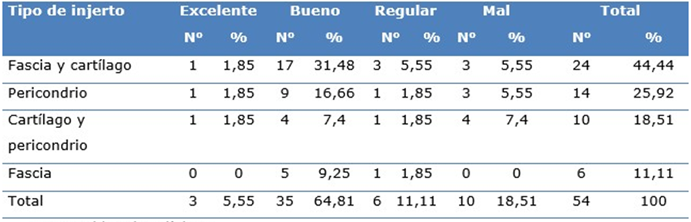
El injerto más utilizado fue de fascia y cartílago (44,44 %), seguido de pericondrio (25,92 %), el cartílago y pericondrio, fascia, fascia y cartílago, fueron utilizados en menor frecuencia. Al analizar los resultados se observa que en 44 enfermos (81,48 %), estos fueron excelentes, buenos y regulares no obstante al injerto utilizado (Tabla 5).
Las complicaciones inmediatas y mediatas observadas con mayor frecuencia en el control evolutivo postoperatorio a los tres y seis meses fueron: 10 casos con otorrea (18,51 %), seguida de nueve casos (16,66 %), con perforación timpánica, cuatro casos (7,4 %), con necrosis de injerto, dos casos (3,7 %), con recidiva del colesteatoma que también mostraron supuración lo que contribuyó a mala evolución de estos enfermos y solo un paciente (1,85 %) con parecía facial, que al retirar el drenaje endoaural mejoró hasta la desaparición de la misma al cabo de seis semanas de operado.
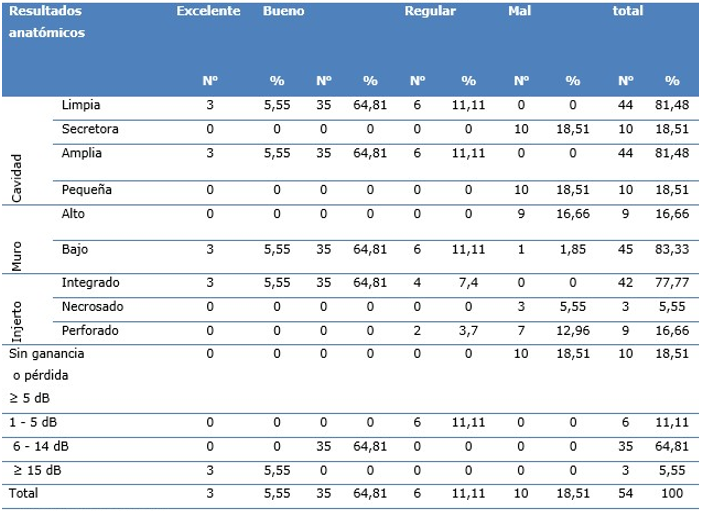
Con respecto a la evolución fue de excelente, regular y bien en 44 (81,48 %) de los pacientes operados en el periodo de estudio, todos presentaron cavidades limpias, amplias y muros bajos. Con integridad del injerto en el 77,77 %; 18,51 % presentó cavidades pequeñas y secretoras; muros altos e injertos perforados en el 16, 66 % y solo el 5,55 % injertos necrosados (Tabla 6).
La ganancia auditiva postquirúrgica de los enfermos fue: 5,55 % de resultados excelentes, 64,81 % buenos; 11,11 % de resultados regulares y 18,51 % presentaron malos resultados. Es decir, hubo un predominio de buenos resultados con ganancia auditiva mayor entre 6 a 14 dB demostrando los beneficios de la técnica quirúrgica.
Discusión
Los resultados coinciden con los hallazgos Vicente Pérez OL, 36) y Stott C et al. (40) quienes en sus investigaciones encontraron un predominio de enfermos a los que se les realizó mastoidectomía entre la tercera y cuarta década de la vida. (35
Los resultados de los autores coinciden con lo encontrado por Machín González V et al. 20 quienes en su estudio de 40 pacientes a los que se les practicó cirugía radical modificada de la mastoides por OMC osteítica, 22 fueron del sexo masculino (55 %) y 18, del sexo femenino (45 %). Sin embargo, en los resultados de la cirugía no encontró diferencia manifestada entre hombres y mujeres. 46,47
La otorrea es un síntoma común y al paciente le molesta más que la hipoacusia, excepto cuando el daño es bilateral. Las exacerbaciones y remisiones de la otorrea son frecuentes contrario a lo que ocurre con la hipoacusia, cuya evolución es relativamente estable. 34 La exploración otoscópica debe realizarse bajo visión microscópica binocular y es fundamental para el diagnóstico de enfermedad timpánica y de OM, 34 lo que permite el diagnóstico definitivo en la mayoría de los casos.
Vicente Pérez OL, (36 encontró similares resultados y describe como síntomas más frecuentes en la OMC la otorrea (100 %) e hipoacusia (95,5 %). El dolor y los acúfenos sólo se registraron en un 40,9 %. Un paciente (4,5 %) refirió vértigo y no reportó parálisis facial.
De igual forma Garap JP et al. 42) en su estudio observaron como signo principal la supuración de oído, en el 65,91 % de los pacientes que acudieron al servicio y a los que después se les practicó la mastoidectomía, resultados que coinciden con los hallazgos de los autores de la investigación.
Lim DB et al., (28 Jensen RG et al. 29) y Lerut B et al. 30) señalan que las perforaciones marginales se asocian a colesteatomas y se dividen en aticales o epitimpánicas y posterosuperiores. Las perforaciones aticales comprometen la pars fláccida y cuando se ha destruido de manera parcial la pared externa del ático se pueden observar de forma directa las lesiones del colesteatoma; en algunas ocasiones se observan lesiones de la cadena de huesecillos, pólipos o tejido de granulación. Desde el punto de vista funcional, las secuelas de OMC, como la perforación timpánica; tiene impacto importante en la audición de los enfermos con consecuencias graves en la calidad de vida y el desempeño laboral del individuo.
Los autores detallan además que una de las posibles causas de pérdida de audición postoperatoria es el despegamiento marginal del injerto y la manipulación excesiva de la cadena durante la desepitelización de los remanentes timpanomaleolares, y consideran que la edad es un factor importante en el éxito de la cirugía, ya que los injertos se adaptan mejor en terrenos jóvenes. En pacientes de edad avanzada con otorrea desde la infancia existen cambios irreversibles de la mucosa y timpanoesclerosis con procesos que dificultan la intervención y que disminuyen las posibilidades de éxito funcional.
Vicente Pérez OL et al. 36 consideran que los resultados curativos se deben valorar a los diez años de la intervención, aunque la gran mayoría de los autores valoran los resultados a los tres años, al estar conscientes de que pueden aparecer recidivas.
Los resultados anatómicos y funcionales obtenidos en la investigación muestran que un 70,3 % de los casos con audición socialmente útil, pueden considerarse como satisfactorios, al comparar los resultados obtenidos en otras series reportadas por diferentes autores. En la audiometría postquirúrgica se observó el 50 % de mejoría funcional con respecto al informe prequirúrgico, lo que está en correspondencia con los estudios realizados por Vicente Pérez OL. 36
En la OMC es frecuente la aparición de gérmenes Gram negativos y anaeróbicos, con asociaciones bacterianas por lo general difíciles de tratar, entre estas las Pseudomonas aeruginosa y Staphylococcus aureus, Bacteroides fragilis y otras, dándole un carácter agresivo y resistente a la enfermedad. 14,20
Machín González V et al. (20) en su estudio de 40 pacientes a los cuales se les practicó una cirugía radical conservadora de la mastoides, por presentar OMCSNC, observaron la presencia de Pseudomonas aeruginosa en un alto por ciento de los casos en correspondencia con la investigación y con los reportes internacionales. 23,24,25,45
Aunque en la otitis media crónica, el diagnóstico presuntivo del colesteatoma es clínico, la exploración imagenológica permite evaluar su extensión, posibles complicaciones y límites anatómicos, lo que facilita una vía de abordaje más segura y efectiva, es importante realizar un diagnóstico certero en el preoperatorio para programar una correcta cirugía y establecer el pronóstico.
Rivas JA et al. (34 destacan que el uso de TAC en oído medio es de gran ayuda para complementar una correcta valoración de los hallazgos, las diferentes variaciones en la anatomía, las dimensiones y alteraciones del colesteatoma; con estos datos se debe decidir la forma correcta de abordaje quirúrgico y los cuidados que se deben tener en cada oído en particular. Con los estudios radiológicos simples, Schüller y Mayer, se logra el diagnóstico de la lesión en un 70 % de los casos y con tomografías computarizadas 95 %. 35,36
Toro A C et al. 19) en su estudio realizado en adultos con timpanoplastias en el Hospital Clínico de la Universidad de Chile, observaron resultados similares y Stott C et al. 44) en sus series, utilizaron con mayor frecuencia la aticoantromastoidectomía (54,5 %) con timpanoplastía tipo III, obteniendo una mejoría significativa de la audición.
Albera R et al. 26) en su investigación obtuvieron similares características a las encontradas en el estudio. De igual forma Vicente Pérez OL, 36 en el Hospital Clínico Quirúrgico Hermanos Ameijeiras, de La Habana, Cuba observaron en 16 pacientes (72,7 %) erosión de la cadena osicular, con mayor frecuencia en el yunque. Los autores mostraron que cuando ocurre necrosis osicular, por lo general el yunque es el primero en lesionarse y es de primera importancia el estado del estribo porque cuando existe ausencia de la supraestructura, el pronóstico de restauración de la audición es menos favorable. (47
Toro A C et al. 19 presentaron resultados similares a los descritos por los autores, sin embargo, Figueroa Hernández AJ et al. 38 utilizaron en la mayoría de los casos para su estudio injertos de cartílago y pericondrio obteniendo 77,77 de éxito. 39
Goodhill, citado por Sánchez Hernández CM et al. 38) señalan que durante la década de 1960, usó pericondrio, con el que obtuvo resultados similares a los que ofrece la fascia temporal. 42 A pesar de la diversidad de injertos utilizados por los diferentes autores a nivel mundial, los éxitos coinciden con los encontrados en la investigación de los autores.
Resultados similares fueron encontrados por Blanco P et al. 47) quienes observaron como complicación más frecuente la perforación timpánica (20 %), seguida por la otorrea (18 %) y la estenosis del CAE (11 %). Un oído seco y con signos de cicatrización adecuada se alcanzó en el 82 %. Sin embargo, en los resultados mostrados por Vicente Pérez OL, (36 mostraron ausencia de complicaciones durante el transoperatorio, el postoperatorio inmediato y el postoperatorio mediato hasta la evolución final del estudio.
El éxito de la cirugía radical modificada de la mastoides depende de la completa extirpación de todas las celdillas mastoides, donde se convierte la mastoides y el oído medio en una cavidad única, y se obtiene un oído seco y sin peligro.
La mayoría de los fracasos de esta cirugía se debe a la tendencia a alejarse del nervio facial, para quedar así un muro demasiado elevado, con la consiguiente permanencia de grupos celulares que deben ser eliminados. También es de suma importancia la confección de una adecuada meatoplastia, la cual proporciona un diámetro suficiente para controlar toda la cavidad. 43,44,48
Conclusiones
La mayoría de los pacientes operados fueron adultos del sexo masculino en la tercera y cuarta década de la vida, los síntomas y signos más frecuentes asociados a la enfermedad fueron: hipoacusia, otorrea, acufenos y una perforación marginal.
El hallazgo imagenológico más frecuente fue la imagen tumoral, en los audiológicos la hipoacusia conductiva y en los bacteriológicos el germen frecuente fue la Pseudomona aeruginosa.
La mayoría de los pacientes recibieron tratamiento durante nueve años antes de la cirugía, la mastoidectomía con timpanoplastia tipo III e injerto de fascia y cartílago, fue la técnica más frecuente y como hallazgo la lisis de los huesecillos y la presencia de colesteatomas.
Existió predominio de pacientes con cavidades limpias, amplias, muros bajos e integridad del injerto y la supuración fue la complicación mediata más frecuente. Hubo predomino de resultados anatómicos y funcionales buenos demostrado por: cavidad seca y autolimpiable, ausencia de complicaciones y ganancias auditiva útil desde el punto de vista social.