Introducción
La hemorragia gastrointestinal aguda es una de las principales emergencias médicas en todo el mundo y responsable de un elevado número de ingresos hospitalarios anuales. Suman más de 200 000/año con un costo estimado de $ 2,5 mil millones anuales en los Estados Unidos de Norteamérica. Entre los países desarrollados, la tasa de mortalidad reportada varía de 2,5 a 10 %. 1
Dentro de las causas de hemorragia gastrointestinal se describen como las más frecuentes la úlcera duodenal, úlcera gástrica y várices esófago-gástricas. La hemorragia digestiva baja es menos común. De todos los pacientes con hemorragia gastrointestinal, tres al 5 % son originadas en el intestino delgado. 1
Se entiende por sangramiento digestivo bajo (SDB) la pérdida de sangre que ocurre en el tubo digestivo por debajo del ángulo duodenoyeyunal o ángulo de Treitz hasta el ano. Dentro de las manifestaciones más habituales están la rectorragia, la hematoquecia, la sangre oculta en las heces y la anemia ferropénica de posible origen gastrointestinal. 2
Las lesiones vasculares (hemangiomas y ectasias vasculares, entre otros) se encuentran como causas de SDB. Estas anomalías a lo largo del tracto gastrointestinal pueden presentarse con o sin lesiones cutáneas asociadas. Entre ellas se incluyen enfermedades raras como el síndrome de Rendu-Osler-Weber (telangectasias hemorrágicas hereditarias) y el de Ehlers-Danlos.
Dentro de las anomalías vasculares sin lesiones cutáneas asociadas se describen las ectasias vasculares (angiodisplasia), los tumores vasculares (hemangiomas), la lesión de Dieulafoy y las malformaciones arteriovenosas. 2
Las malformaciones vasculares intestinales, en especial las del colon derecho son causa frecuente de sangrado digestivo en adultos mayores, pero son raras en pediatría y por lo tanto son abordadas de forma incorrecta, ya sea por desconocimiento de su patogenia o por su infrecuencia. 3)
Se pueden manifestar como hemorragias agudas, obstrucción intestinal o como anemia crónica de causa incierta; esta es la presentación más frecuente, pero también la de mayor dificultad diagnóstica y terapéutica. 3
El tratamiento depende de la localización (uni o multifocal), del tipo y extensión de la malformación y de la evolución clínica del paciente. 3
El objetivo del trabajo es mostrar la malformación venosa intestinal como una causa rara de hemorragia digestiva recurrente en el niño.
Presentación del caso
Escolar de seis años de edad, masculino, raza blanca, proveniente de un área rural de difícil acceso en otra provincia con antecedentes de sangramiento digestivo en forma de melena y hematoquecia desde los dos años de edad. Es remitido a los cinco años a los servicios de Gastroenterología de esta provincia con varios estudios endoscópicos que no revelaron la causa. Es ingresado en el hospital pediátrico para diagnóstico y tratamiento.
Examen físico:
Peso: 14 kg, Talla: 100 cm, Percentil P/T: 10 (delgado).
Piel y mucosas: marcada palidez cutánea y mucosa.
Panículo adiposo: disminuido.
Sistema respiratorio: murmullo vesicular normal. No se auscultan estertores.
FR: 20 por minuto.
Sistema cardiovascular: ruidos cardiacos rítmicos y golpeados. No se auscultan soplos.
FC: 90 por minuto.
Abdomen: blando, depresible, ruidos hidroaéreos presentes.
Estudios analíticos:
Hematocrito: 0,27 vol. %
Eritrosedimentación: 18 mm/h.
Conteo de plaquetas: 390x109/L.
Lámina periférica: hematíes microcíticos, hipocrómicos +++, leucocitos y plaquetas sin alteraciones.
Hierro sérico: 3 Mmol/lL.
Endoscopia digestiva superior: se explora hasta la segunda porción duodenal, no se observa sangrado agudo ni signos de sangrado reciente.
Tránsito intestinal: asas intestinales de características normales, no floculación ni segmentación del contraste baritado, duración del tránsito normal.
El caso se discutió con el equipo multidisciplinario de especialistas en Pediatría, Gastroenterología, Cirugía e Imagenología, para evaluar la conducta diagnóstica a seguir.
Colonoscopia con acceso ileal: se introduce el colonoscopio hasta el íleon terminal, en exploración retrógrada se observa en los últimos centímetros de íleon, en el ciego y colon ascendente múltiples vasos tortuosos y de gran calibre en la mucosa. En colon izquierdo se observan escasas dilataciones vasculares.
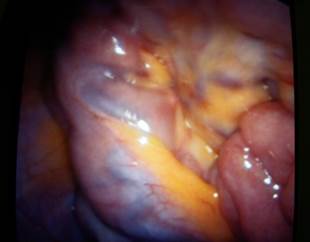
Laparoscopia exploratoria: se observa en la serosa del íleon terminal vasos tortuosos, prominentes (Figura 1).
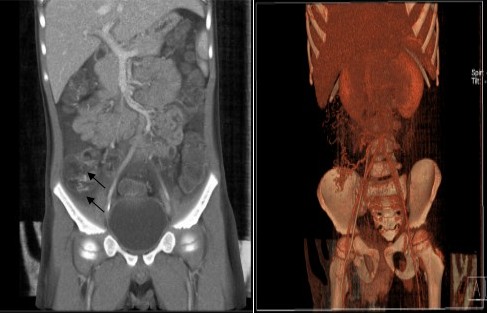
Angiotomografía abdominal: se visualizan múltiples vasos dilatados y de forma serpentiginosa en proyección del íleon terminal ciego y colon ascendente, con diferentes aferencias arteriales y eferencias venosas (Figura 2).
Basado en los medios diagnósticos se plantea malformaciones arteriovenosas (MAV) a nivel íleon y colon. Se interconsultó con Hematología para tratamiento de la anemia.
Discusión
Las causas de sangrado en el intestino delgado se pueden dividir en tres grupos: primero; lesiones vasculares como la ectasia vascular (angiodisplasia), la telangiectasia, hemangioma, malformación arteriovenosa y arteria de calibre persistente (lesión de Dieulafoy). Luego según Vásquez Alva R et al. (1) plantean las lesiones ulcerosas dentro de las cuales están la enfermedad de Crohn, uso de antiinflamatorios no esteroideos, potasio, 6-mercaptopurina, el divertículo de Meckel, síndrome de Zollinger-Ellison y vasculitis. El tercer grupo lo constituyen los tumores del intestino delgado como el tumor estromal, linfoma, carcionoide y carcinoma del intestino delgado. Otro grupo lo constituyen las fístulas aorta-entéricas y los divertículos yeyunales.
Por otra parte Vásquez Alva R et al. (1) abordan que entre el 30 y 40 % de casos de sangrado del intestino delgado son debido a anomalías en los vasos sanguíneos de la pared del intestino como la malformación arteriovenosa. Consiste en dilatación de pequeños vasos de la mucosa y submucosa que pueden sangrar por diversas causas con edad de presentación mayor de 50 años o en jóvenes por forma congénita, lo cual coincidió con el escolar estudiado.
Las apreciaciones de Reyes Vera JM et al., 2 Ninomiya SI et al. 3 y Rungs Brown DR et al. 4 evidencian que la hemorragia del tracto digestivo bajo (HTDB) puede presentarse como rectorragia, hematoquecia, melena, sangre oculta en heces o anemia. La rectorragia es sangre roja brillante que sale del recto. La hematoquecia es sangre combinada con heces, de un color rojo oscuro que proviene del intestino delgado o colon. La melena es sangre digerida de color café o negra que se origina en el tubo digestivo alto. La anemia está asociada a pérdida de sangre crónica, el paciente se presenta con sangrado digestivo, palidez de tegumentos, fatiga y palpitaciones.
La consideraciones de Reyes Vera JM et al. 2) demuestran que las referencias en edad pediátrica son muy pocas, en especial cuando es en forma de sangrado oculto. 3,4) En el paciente las primeras manifestaciones de hemorragia digestiva comenzaron desde los dos años de edad en forma de melena y hematoquecia.
Los estudios de laboratorio son esenciales en el inicio del diagnóstico de acuerdo con Brown DR et al. 4) ya que pueden determinar el grado y severidad de la hemorragia que presenta el paciente. La biometría hemática, el conteo de niveles de electrolitos séricos, el perfil de coagulación con la inclusión del tiempo de tromboplastina parcial activada, tiempo de protrombina, recuento de plaquetas manual y el tiempo de hemorragia; son los estudios iniciales en una evaluación de HTDB. Los estudios de laboratorio realizados en el caso mostraron anemia ferripriva.
En el flujograma diagnóstico del sangrado digestivo oscuro tanto manifiesto como oculto, luego de realizar endoscopia digestiva alta y colonoscopia, el estudio de intestino delgado con video cápsula endoscópica es el examen que ha demostrado mayor rendimiento al permitir la identificación de las lesiones vasculares, las cuales no son diagnosticadas con el tránsito intestinal ni la enteroclisis. 4,5,6) En el medio estudiado no se dispone de video cápsula endoscópica.
Las valoraciones de Rungs Brown DR et al. 4 Ansari P, 5 y Galiano MT et al. 6) ponen de manifiesto que la colonoscopia se recomienda como el primer paso en la evaluación de la HTDB aguda. El momento ideal para efectuar una colonoscopia es después de la presentación inicial, lo cual varía entre las dos y 48 horas. La colonoscopia puede determinar el origen y el tipo de sangrado y puede ayudar a identificar a los pacientes con hemorragia en curso o los que están en alto riesgo de resangrado.
Por otra parte permite llevar a cabo la hemostasia endoscópica en caso de ser necesario. La colonoscopia resultó muy útil en el paciente donde se demostró que, en los últimos centímetros de íleon, en el ciego y colon ascendente existen múltiples vasos tortuosos y de gran calibre en la mucosa.
Se decide realizar una laparoscopia exploradora con el objetivo de encontrar malformaciones vasculares en la serosa intestinal y para excluir el divertículo de Meckel. Se visualizaron vasos dilatados y tortuosos en la serosa del íleon terminal. Se descartó la posibilidad de un síndrome de Rendu-Osler-Weber ante la ausencia de lesiones angiomatosas en otras localizaciones.
Las malformaciones vasculares (MV) del tracto digestivo aparecen en el colon derecho con mucha más frecuencia que en otras localizaciones, un 45 % de las MV se localiza en el ciego y un 80 % aparece entre el íleon distal y el ángulo hepático del colon. 7,8,9,10) La localización de las lesiones del paciente que se reportó coincide con la literatura revisada.
Los fundamentos de Ninomiya SI et al. 3 y Rungs Brown DR de et al. 4 corroboraron que la tomografía axial computarizada (TAC) helicoidal para exploración del abdomen y la pelvis se puede utilizar cuando una serie de análisis de rutina no puede determinar la causa de la hemorragia digestiva activa. Cuando no se conoce el origen del sangrado, se tiene que pensar en hemorragia del tubo digestivo medio (HTDM). Los criterios en la TAC que se utilizan para determinar el sitio de sangrado son; extravasación vascular del medio de contraste, aumento del contraste de la pared intestinal, el engrosamiento de la pared intestinal, hiperdensidad espontánea de la grasa, dilataciones vasculares.
La tomografía computada con técnica de enterotomografía contrastada según criterios de Ninomiya SI et al. 3 y Rungs Brown DR de et al. 4) puede evidenciar de manera general una red venosa prominente en el espesor de la pared del colon ascendente y el ciego asociada al aumento del tamaño de la vena de drenaje.
Al paciente se le realizó una angiotomografía en la que se comprobaron múltiples vasos dilatados y de forma serpentiginosa en proyección del íleon terminal, ciego y colon ascendente con diferentes aferencias arteriales y eferencias venosas.
La naturaleza multicéntrica de las MAV contraindica la cirugía y su frecuente recidiva tras el tratamiento endoscópico. Klímová K et al. 11) abordaron que estas características han hecho que se investiguen tratamientos médicos, mientras que Ramos-Rosario HA et al. 12) comprobaron que entre ellos están los reductores de flujo esplácnico (somatostatina y su análogo de vida media más prolongada, octreótrida).
El paciente fue enviado a la consulta de gastroenterología y se encuentra en protocolo de tratamiento para MAV de intestino delgado con octreótide, presenta una mejoría relevante sin reportar resangrado.