Artículo original
Prescripción de insulina Neutral Protamine Hagedorn en Atención Primaria de Salud, municipio Santa Clara, 2023
Neutral Protamine Hagedorn insulin prescription's in Primary Health Care, Santa Clara Municipality, 2023
0000-0002-6507-1761Eliezer Alemán-Fernández
1
*
1Universidad de Ciencias Médicas. Facultad de Tecnología de la Salud. Farmacia Principal Municipal de Santa Clara. Villa Clara, Cuba.
RESUMEN
Introducción:
La diabetes es una enfermedad de carácter crónico, que se origina cuando el organismo pierde su capacidad de producir insulina necesaria para utilizarla de manera eficaz. La diabetes mellitus tipo 1 se caracteriza por la destrucción autoinmune de las células beta del páncreas, que conlleva a una deficiente producción de insulina. Mientras que, la diabetes mellitus tipo 2 resulta de la combinación de resistencia a la insulina junto con inadecuada secreción de la misma. En ambos casos, se utiliza el medicamento insulina para garantizar un control de la enfermedad.
Objetivo:
Caracterizar la prescripción del medicamento insulina Neutral Protamine Hagedorn bulbo, en una farmacia comunitaria perteneciente a la Atención Primaria de Salud del municipio Santa Clara.
Métodos:
Se realizó una investigación observacional, descriptiva y transversal, que se corresponde con un estudio de uso de medicamentos del tipo prescripción-indicación del medicamento insulina Neutral Protamine Hagedorn bulbo en septiembre 2023. El universo estuvo conformado por 852 pacientes, que tenían prescripción por certificado para medicamentos controlados vigentes. La muestra no probabilística quedó conformada por 26 pacientes. El tipo de muestreo fue aleatorio simple y los resultados se presentaron en tablas mediante números absolutos y porcentaje. Se respetó el principio a la confidencialidad de la información revisada y los certificados para medicamentos controlados.
Resultados:
Predominaron los pacientes del sexo femenino (76,92 %), mayores de 50 años (84,62 %), hipertensión arterial como comorbilidad (76,92 %), presentaban cuatro o más medicamentos (61,54 %) y la combinación con glibenclamida, metformina, enalapril, captopril, carvedilol, ácido acetilsalicílico, hidroclorotiazida y levotiroxina sódica fueron las interacciones medicamentosas de mayor importancia clínica.
Conclusiones:
La frecuencia en la prescripción de insulina Neutral Protamine Hagedorn bulbo, es similar a la encontrada en algunos estudios previos, es más representativa a partir de la quinta década de la vida y más frecuente en el sexo femenino.
Palabras-clave: INSULINA ISÓFANA; DIABETES MELLITUS; PRESCRIPCIONES DE MEDICAMENTOS; MEDICAMENTOS DE CONTROL ESPECIAL; ATENCIÓN PRIMARIA DE SALUD
ABSTRACT
Introduction:
Diabetes is a disease of a chronic nature which occurs when the body loses its ability to produce the insulin needed to use it effectively. Type 1 diabetes mellitus is characterized by destruction of pancreatic beta cells in genetically predisposed individuals and the consequent deficiency in insulin production while type 2 diabetes mellitus results from the combination of insulin resistance along with inadequate secretion of it. In both cases, the insulin medication is used to ensure control of the disease.
Objective:
To characterize the prescription profile of Neutral Protamine Hagedorn insulin vial in Santa Clara Community Pharmacy.
Methods:
An observational, retrospective, descriptive and cross-sectional investigation was conducted that corresponded with a medications use study, of prescription-indication type of the medication Neutral Protamine Hagedorn insulin vial in September 2023. The universe was 852 patients and the sample was 26 patients with NPH insulin vial prescription, the sampling was simple random and the results were presented in tables using absolute numbers and percentages. The principle of confidentiality of the reviewed information and certificates for controlled medications was respected.
Results:
The female sex predominated (76.92 %), older than 50 years (84.62 %), arterial hypertension as a comorbidity (76.92 %), 4 or more medications (61.54 %) and the combination with glibenclamide, metformin, enalapril, captopril, carvedilol, acetylsalicylic acid, hydrochlorothiazide and levothyroxine sodium were the most clinically important drug interactions.
Conclusions:
The prevalence in the prescription of Neutral Protamine Hagedorn insulin vial is similar to that found in some previous studies, being more representative from the 5th decade of life and more frequent in the female sex.
Key words: INSULIN, ISOPHANE; DIABETES MELLITUS; DRUG PRESCRIPTIONS; DRUGS OF SPECIAL CONTROL; PRIMARY HEALTH CARE
Introducción
La diabetes mellitus (DM) es una enfermedad de evolución crónica, frecuente y creciente, que se caracteriza por hiperglucemia crónica, consecuencia de una deficiente secreción o acción de la insulina o por la coexistencia de ambas situaciones en un mismo paciente, lo cual afecta al metabolismo de sustancias tales como carbohidratos, grasas y proteínas. Cuando no existe un control adecuado de la DM puede ocasionar daño de elevada magnitud a nervios y vasos sanguíneos, lo que afectaría a diferentes órganos y sistemas de órganos; lo cual trae aparejado la aparición de complicaciones agudas y crónicas, aumenta no solo la morbilidad, sino también la mortalidad de aquellos pacientes que la padecen.1
La insulina es una hormona pleiotrópica que ejerce una multitud de efectos sobre el metabolismo de lípidos y proteínas, transporte de iones, aminoácidos, ciclo celular, proliferación, diferenciación y síntesis de óxido nítrico.2) Esta hormona se une al plasma a través del receptor de membrana y medio el efecto celular a través de una serie de interacciones proteína-proteína. Hay dos vías celulares post receptoras principales implicadas las cuales son, la vía del fosfatidilinositol 3-quinasa (PI3-K) y vía de la proteína quinasa activada por mitógenos (MAP-K). Cada una de estas vías confiere diferentes funciones celulares a la insulina. La vía PI3-K regula el metabolismo intermedio celular, mientras que la vía MAP-K controla los procesos de crecimiento y las mitosis.3
Con el transcurso de los años se han creado numerosos agentes terapéuticos, como análogos de insulina recombinante, bombas de insulina y nuevos dispositivos para el monitoreo en el hogar, así como la investigación de terapias no insulínicas, vía oral, con el objetivo de facilitar el control de la glicemia. A pesar de todos esos esfuerzos, la enfermedad mantiene un control sub-óptimo y persiste cierto grado de hiperglucemia en todos los pacientes.4,5
La insulina sigue siendo fundamental para el tratamiento de la DM1 y la forma más adecuada de tratar la DM2 cuando los agentes orales no logran las metas o si se presentan complicaciones.6 En la actualidad, la insulina está incluido en la lista de medicamentos esenciales de la OMS y es utilizada en varios países.7
En Cuba se dispone en las unidades de farmacia comunitaria de la insulina NPH 100 U/ml bulbo (porcina) altamente purificada, en viales de 10 mL con una concentración de 100 U/mL (U-100), de los laboratorios Novo-Nordisk. Es una insulina de acción intermedia y su prescripción se realiza a través de certificado médico para medicamentos controlados.
La insulina NPH 100 U/ml bulbo es una insulina de acción intermedia, su efecto comienza entre dos y cuatro horas posteriores a la inyección subcutánea. El efecto máximo de cuatro 10 horas mientras que la duración es de 12 a 16 horas. Las enzimas digestivas la inactivan y por eso, ha de administrarse en inyección. El metabolismo es hepático, también renal, en los tejidos corporales y plasma mediante proteólisis enzimática y se elimina por la orina.8
La insulina de acción intermedia Neutral Protamina Hagedorn (NPH) es una suspensión cristalizada de insulina humana, protamina y zinc en un buffer neutral que retarda la liberación de la insulina al torrente sanguíneo. Para alcanzar una cobertura de 24 horas, la NPH debe administrarse dos veces al día. Cuando se administra en la mañana, existe un riesgo aumentado de hipoglucemia si no se consumen alimentos durante su pico de acción.
Cuando se administra con la cena o a la hora de acostarse, se recomienda una merienda antes para evitar una hipoglucemia nocturna.9,10,11,12
Al tener en cuenta los planteamientos anteriores, se decidió realizar la investigación con el objetivo de caracterizar la prescripción del medicamento insulina NPH 100 U/ml bulbo en la farmacia principal municipal de Santa Clara.
Métodos
Se realizó una investigación observacional, descriptiva y transversal, que se corresponde con un estudio de uso de medicamentos del tipo prescripción-indicación, dirigido a valorar la prescripción del producto insulina NPH 100 U/ml bulbo en la Unidad 715 (farmacia principal municipal de Santa Clara) al cierre de septiembre de 2023. Se definieron como participantes en la investigación todos los pacientes ambulatorios con prescripción de certificado para medicamentos controlados vigentes al momento del estudio con dicha prescripción.
El universo lo conformaron 852 pacientes mientras que la muestra no probabilística a criterio, la conformaron 26 pacientes que presentaban prescripción a través de certificado médico para medicamentos controlados del producto insulina NPH 100 U/ml bulbo, al cierre de septiembre de 2023.
Se incluyeron pacientes de todas las edades a quienes se le indicó y prescribió el medicamento. Se excluyeron las prescripciones con información incompleta. Se utilizó como variable principal (medicamento), variable secundaria (diagnósticos asociados y cantidad de medicamentos) y de control (sexo y edad). Además, la muestra se estratificó por grupo de edades. Los pacientes fueron estratificados en seis grupos: 30-40, 41-50, 51-60, 61-70, 71-80 y 81-90 años.
Para obtener la información se revisaron los certificados médicos para medicamentos controlados del producto insulina NPH 100 U/ml bulbo de la farmacia y se utilizó como procedimiento estadístico el cálculo porcentual. Se aplicaron métodos teóricos y empíricos, dentro de los teóricos se utilizaron: histórico-lógicos, analítico-sintético y el enfoque sistémico, mientras que, para el caso de los empíricos se emplearon: observación, modelo de recogida de datos y matemáticos. Los resultados se presentaron en tablas mediante números absolutos y porcentaje.
Se respetó el principio a la confidencialidad de la información de la base de datos revisada y los certificados para medicamentos controlados, garantizando que la misma estuviera protegida y no fuera divulgada sin el consentimiento de la persona.
Resultados
La muestra estuvo conformada por 26 pacientes, de ellos, correspondían al sexo femenino 20 pacientes (76,92 %) y al sexo masculino 6 pacientes (23,08 %).
El mayor valor alcanzado, correspondió a 8 pacientes (30,77 %), estaba en el grupo de edad de 51-60 años. No se detectaron pacientes menores de 30 ni mayores de 90 años. Se observó un predominio de los pacientes mayores de 50 años con 22 pacientes (84,62 %) (Tabla 1).
Tabla 1 Distribución de pacientes por grupo de edad y sexo
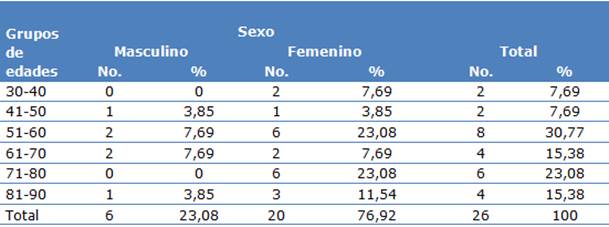
El 80,77 % de los pacientes presentó comorbilidades (21 de 26 pacientes), predominó la hipertensión arterial (HTA), presente en 20 pacientes (76,92 %) (Tabla 2).
Tabla 2 Cantidad de pacientes por comorbilidades
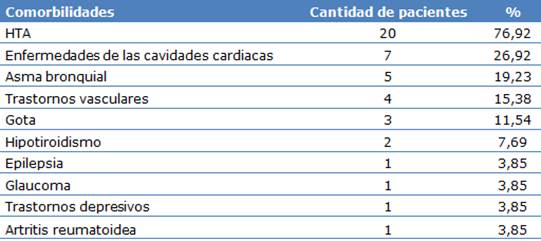
n=26
Las indicaciones y las dosis empleadas se correspondían con lo establecido en el Formulario Nacional de Medicamentos. El 61,54 % de los pacientes (16) consumían cuatro o más medicamentos (antihipertensivos, diuréticos, anticoagulantes, antiasmáticos, antiglaucomatosos, antigotosos, antiepilépticos) para un total de 24 medicamentos diferentes. Se identificaron varias interacciones farmacológicas de interés relacionadas destacándose: glibenclamida en 17 pacientes (65,38 %), hidroclorotiazida en 13 pacientes (50,00 %), metformina en 12 pacientes (46,15 %) y enalapril en 10 pacientes (38,46 %) (Tabla 3).
Tabla 3 Interacciones farmacológicas de interés
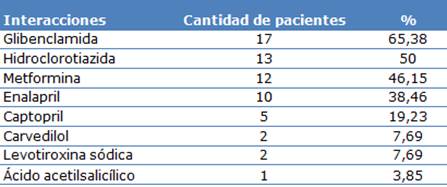
n=26
Discusión
Los resultados alcanzados, en cuanto al predominio del sexo femenino y la mediana de edad (63 años), muestran gran similitud a los encontrados por Asenjo,13) con 72,3 % de mujeres y una media de edad de 68 años.
Se comprobó que la HTA fue la comorbilidad más frecuente en los pacientes de la muestra (76,92 %), lo cual se corresponden con lo reflejado en el año 2019 por Cruz,14 donde refiere que la HTA es una enfermedad crónica y multicausal asociada a varias enfermedades crónicas y aparece como la comorbilidad más frecuente.
Como planteó Álpizar et al.,15 es comprensible que con el aumento de la edad se incrementa el riesgo de aparición de enfermedades crónicas, más medicamentos para garantizar su control y unido a ello, una mayor probabilidad a presentar interacciones medicamentosas debido a otros factores relacionados con el estado de su organismo, presentando tres características principales que lo diferencian de los restantes grupos etáreos conocidos como: polienfermedad, polifarmacia y cambios fisiológicos relacionados con el envejecimiento los cuales alteran la farmacocinética y farmacodinamia de los medicamentos.
Alwhaibi,16 esbozó que la edad es un indicador importante en la prescripción de fármacos para pacientes con diabetes tipo 2 e hipertensión arterial comórbidas, pues existen fármacos que pueden acarrear más riesgos que beneficios, son los denominados fármacos inapropiados, los cuales deben evitarse en adultos mayores, esta situación es común cuando el número de fármacos prescritos aumenta.
Por otra parte, el predomino de las mujeres, según Alwhaibi,16 Hughes17 y Remelli et al.,18 puede ser debido a los cambios hormonales producidos luego de la menopausia y a la obesidad subcutánea que la acompaña a lo largo de su vida, situación no generalizada pero muy común en gran proporción, por otro lado la pérdida de continuidad en la actividad física, el consumo excesivo de alimentos con grasas saturadas y grasas trans, ocupaciones sedentarias y las disfunciones en el estilo de vida, lo cual podría aumentar la predisposición a padecer estas enfermedades.
Al analizar la polimedicación, se comprobó una cifra elevada de cuatro o más medicamentos prescriptos en los pacientes de la muestra (61,54 %), este elemento contribuye a la aparición de efectos adversos y con mayor frecuencia en adultos mayores. Según Ascar et al.,19 se considera que, si un paciente está tomando cinco medicamentos, existe la probabilidad del 50 % de que presente una interacción importante clínicamente. Y cuando son siete los fármacos por paciente, la posibilidad se incrementa al 100 %; 20 % de ellos podrían ser con manifestaciones de reacciones adversas severas.
El análisis de las prescripciones médicas puede ayudar a evitar la aparición de potenciales IM (PIM).20 Dentro de las interacciones medicamentosas de mayor relevancia clínica se encuentra la relacionada con metformina presente en 12 pacientes y con ASA presente en un paciente clasificadas de gravedad moderada, reflejado con anterioridad por Arroyo et al.,21) que traen consigo un incremento del riesgo de hipoglucemia.22
Algunos estudios han mostrado una alta prevalencia de potenciales IM (PIM) en las prescripciones médicas, por lo que su análisis puede ayudar a evitarlas. Por otra parte, se pudo comprobar la presencia de interacciones medicamentosas de relevancia clínica con enalapril en 10 pacientes, captopril en cinco pacientes, carvedilol en dos pacientes y glibenclamida en 17 pacientes, tema de gran atención, ya que según refieren Utami y Octavia,23 May y Schindler24 y Zúñiga et al.25) hay que tener precaución cuando se administra glibenclamida con un inhibidor de la enzima convertidora de angiotensina (IECA), debido a que estos fármacos tienen la capacidad de elevar la sensibilidad tisular a la insulina y de esta forma provocar vasodilatación que va a incrementar el riesgo de hipoglucemia. De forma general, los betabloqueantes no selectivos, IECA, salicilatos y los agentes hipoglicemiantes disminuye requerimientos de insulina.
También se comprobó la presencia de interacciones medicamentosas de relevancia clínica con hidroclorotiazida en 13 pacientes. Según May y Schindler,24 los diuréticos tiazídicos reducen la eficacia de los fármacos antidiabéticos al aumentar la resistencia y las concentraciones de glucosa en plasma debido a la reducción del potasio corporal total lo cual trae consigo un aumento de los requerimientos de insulina para los pacientes tributarios de dicho medicamento.
Además, se evidenció la presencia de interacciones medicamentosas de relevancia clínica con levotiroxina en dos pacientes. Según Biondi et al.,26 la diabetes descompensada puede afectar al tratamiento del hipotiroidismo con levotiroxina. A su vez, el tratamiento con levotiroxina puede normalizar la hiperinsulinemia en ayunas y mejorar la sensibilidad a la insulina en pacientes con hipotiroidismo y DM2. Se debe tenerse en cuenta que los requerimientos de insulina exógena son menores en los pacientes con hipotiroidismo y diabetes, debido a que, en el hipotiroidismo aumenta la secreción pancreática de insulina inducida por la glucosa y disminuye su aclaramiento renal, lo cual tiene dos implicaciones prácticas: pacientes diabéticos tratados con insulina que desarrollan hipotiroidismo pueden tener episodios recurrentes de hipoglucemia si no se reduce la insulina exógena y por otro lado puede ser preciso aumentar la dosis de insulina cuando se comienza el tratamiento con levotiroxina.
Conclusiones
Los pacientes con prescripción de insulina NPH bulbo son principalmente del sexo femenino, adultos mayores de 50 años y con múltiples comorbilidades, hipertensión arterial.
Es necesario recomendar que dado el interés farmacológico que presenta la insulina sería de gran utilidad ampliar el estudio a otras unidades del municipio Santa Clara y otros municipios de la provincia, lo cual permitiría ampliar la muestra estudiada y recopilar mayor información al respecto.
Referencias bibliográficas
1.
Organización Mundial de la Salud [Internet]. Ginebra: OMS; 2023 [citado 01 Ago 2023]. Diabetes, datos y cifras. Disponible en: Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/diabetes
1.
[ Links ]
2.
Mancusi C, Izzo R, di Gioia G, Losi MA, Barbato E, Morisco C. Insulin resistance the hinge between hypertension and type 2 diabetes. High Blood Press Cardiovasc Prev [Internet]. 2020 [citado 21 Ago 2023];27(6):515-26. Disponible en: Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/32964344
2.
[ Links ]
3.
Barber TM, Kyrou I, Randeva HS, Weickert MO. Mechanisms of insulin resistance at the crossroad of obesity with associated metabolic abnormalities and cognitive dysfunction. Int J Mol Sci [Internet]. 2021 [citado 22 Ago 2023];22(2):546-61. Disponible en: Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/33430419
3.
[ Links ]
4.
Beck JK, Cogen FR. Outpatient Management of Pediatric Type 1 Diabetes. The Journal of Pediatric Pharmacology and Therapeutics [Internet]. 2015 [citado 01 Ago 2023];20(5):344-57. Disponible en: Disponible en: https://www.jppt.org/doi/abs/10.5863/1551-6776-20.5.344
4.
[ Links ]
5.
Hasanbegovic S, Obarcanin E, Hasanbegovic E, Begic N. Impact of Insulin Delivery Method on Hypoglycemia Incidence in Pediatric Type 1 Diabetes Mellitus Patients. Med Arch [Internet]. 2017 [citado 19 Ago 2023];71(6):391-5. Disponible en: Disponible en: https://doi.org/10.5455/medarh.2017.71.391-395
5.
[ Links ]
6.
Rodríguez EG, Michahelles C. Análogos de insulina de acción prolongada versus insulina NPH en diabetes mellitus. Rev Soc Peru Med Interna [Internet]. 2018 [citado 01 Sep 2023];31(3):104-9. Disponible en: Disponible en: http://www.revistamedicinainterna.net/index.php/spmi/article/view/25/24
6.
[ Links ]
7.
World Health Organization. Model List of Essential Medicines-22nd List [Internet]. Geneva: WHO; 2021 [citado 15 Sep 2023]. Disponible en: Disponible en: https://iris.who.int/bitstream/handle/10665/345533/WHO-MHP-HPS-EML-2021.02-eng.pdf
7.
[ Links ]
8.
Ministerio de Salud Pública. Formulario Nacional de Medicamentos [Internet]. La Habana: Ecimed; 2018 [citado 10 Sep 2023]. Disponible en: Disponible en: https://instituciones.sld.cu/hospmiguelenriquez/files/2018/01/Formulario-nacional-de-medicamentos.pdf
8.
[ Links ]
9.
Jimenez Montero JG, Villegas Barakat M, Carvajal Solórzano ML. Conceptos Actuales de la Terapia Con Insulina. Revista Ciencia Y Salud [Internet]. 2022 [citado 20 Ago 2023];6(3):65-78. Disponible en: Disponible en: https:// doi.org/10.34192/ cienciaysalud.v6i3.416
9.
[ Links ]
10.
American Diabetes Association. Comprehensive Medical Evaluation and Assessment of Comorbidities: Standard of Medical Care in Diabetes-2020. Diabetes Care [Internet]. 2020 [citado 04 Ago 2023];43(Suppl 1 ):S37-S47. Disponible en: Disponible en: https://diabetesjournals.org/care/article/43/Supplement_1/S37/30855/4-Comprehensive-Medical-Evaluation-and-Assessment
10.
[ Links ]
11.
Garber AJ, Handelsman Y, Grunberger G, Einhorn D, Abrahamson MJ, Barzilay JI, et al. Declaración de consenso de la Asociación Americana de Endocrinólogos Clínicos y el Colegio Americano de Endocrinología sobre el algoritmo integral de manejo de la Diabetes tipo 2- Resumen Ejecutivo 2020. Práctica Endocr [Internet]. 2020 [citado 04 Ago 2023];26(1):107-39. Disponible en: Disponible en: https://pubmed.ncbi.nlm.nih.gov/32022600/
11.
[ Links ]
12.
American Diabetes Association. Pharmacologic Approaches to Glycemic Treatment: Standards of Medical Care in Diabetes-2021. Diabetes Care [Internet]. 2021 [citado 17 Ago 2023];44(Suppl 1):S111-S124. Disponible en: Disponible en: https://diabetesjournals.org/care/article/44/Supplement_1/S111/31020/9-Pharmacologic-Approaches-to-Glycemic-Treatment
12.
[ Links ]
13.
Asenjo-Alarcón J. Polifarmacia en pacientes con diabetes tipo 2 e hipertensión arterial atendidos en un hospital provincial. Revista Finlay [Internet]. 2022 [citado 09 Sep 2023];12(4):[aprox. 6 p.]. Disponible en: Disponible en: https://revfinlay.sld.cu/index.php/finlay/article/view/1203
13.
[ Links ]
14.
Cruz-Aranda JE. Manejo de la hipertensión arterial en el adulto mayor. Med Int Méx [Internet]. 2019 [citado 14 Ago 2023];35(4):515-24. Disponible en: Disponible en: https://www.scielo.org.mx/pdf/mim/v35n4/0186-4866-mim-35-04-515.pdf
14.
[ Links ]
15.
Álpizar Cortes JE, Angeles Lozano KL, Ávila Ballesteros D, Luna Calva LL, Torres Cano WD, Olvera Hernández EG, et al. Identificación de interacciones medicamentosas potenciales en pacientes geriátricos. JONNPR [Internet]. 2020 [citado 16 Ago 2023];5(9):998-1009. Disponible en: Disponible en: https://scielo.isciii.es/scielo.php?script=sci_abstract&pid=S2529-850X2020000900998
15.
[ Links ]
16.
Alwhaibi M. Potentially Inappropriate Medications Use among Older Adults with Comorbid Diabetes and Hypertension in an Ambulatory Care Setting. J Diabetes Res [Internet]. 2022 [citado 26 Ago 2023];15(9):1511. Disponible en: Disponible en: https://pubmed.ncbi.nlm.nih.gov/35586116/
16.
[ Links ]
17.
Hughes CM. One size fits all? How to optimize the prescribing of appropriate polypharmacy in chronic diseases, using a behavioral approach - a United Kingdom perspective. Expert Rev Clin Pharmacol [Internet]. 2022 [citado 16 Ago 2023];15(5):497-9. Disponible en: Disponible en: https://pubmed.ncbi.nlm.nih.gov/35762041/
17.
[ Links ]
18.
Remelli F, Ceresini MG, Trevisan C, Noale M, Volpato S. Prevalence and impact of polypharmacy in older patients with type 2 diabetes. Aging Clin Exp Res [Internet]. 2022 [citado 22 Ago 2023];34(9):1969-83. Disponible en: Disponible en: https://pubmed.ncbi.nlm.nih.gov/35723858/
18.
[ Links ]
19.
Ascar GI, Hespe CB, Hernández MM. Relación entre polifarmacia y número de médicos consultados por pacientes ancianos. Revista cuba farm [Internet]. 2015 [citado 04 Ago 2023];49(3):491-501. Disponible en: Disponible en: http://www.medigraphic.com/cgibin/new/resumen.cgi?IDARTICULO=65733
19.
[ Links ]
20.
Abbas A, Al-Shaibi S, Sankaralingam S, Awaisu A, Kattezhathu VS, Wongwiwatthananukit S, et al. Determination of potential drug-drug interactions in prescription orders dispensed in a community pharmacy setting using Micromedex® and Lexicomp®: a retrospective observational study. Int J Clin Pharm [Internet]. 2022 [citado 04 Ago 2023];44(2):348-56. Disponible en: Disponible en: https://link.springer.com/article/10.1007/s11096-021-01346-8
20.
[ Links ]
21.
Arroyo-Gámez FA, Heyerdahl-Viau I, Pérez-Sánchez R, Prado-Galbarro FJ, Sánchez-Herrera K, Martínez-Núñez JM. Potenciales interacciones medicamentosas en un centro de salud público de México. Rev cuba farm [Internet]. 2023 [citado 04 Ago 2023];56(2):e892. Disponible en: Disponible en: https://revfarmacia.sld.cu/index.php/far/article/view/892
21.
[ Links ]
22.
Saturno-Hernández PJ, Poblano-Verástegui O, Acosta-Ruiz O, Bautista-Morales AC, Gómez-Cortez PM, Alcántara-Zamora JL, et al. Prescripción potencialmente inapropiada en adultos mayores en México. Rev Saude Pública [Internet]. 2021 [citado 04 Ago 2023];55(80):1-12. Disponible en: Disponible en: https://www.revistas.usp.br/rsp/article/view/193668
22.
[ Links ]
23.
Utami PR, Octavia DR. Study of potencial interactions of oral antidiabetic drugs in patients with type 2 diabetes mellitus with comorbidities: A retrospective study. Pharmacy Education [Internet]. 2022 [citado 04 Ago 2023];22(2):200-6. Disponible en: Disponible en: https://doi.org/10.46542/pe.2022.222.200206
23.
[ Links ]
24.
May M, Schindler Ch. Clinically and pharmacologically relevant interactions of antidiabetic drugs. Ther Adv Endocrinol Metab [Internet]. 2016 [citado 04 Ago 2023];7(2):69-83. Disponible en: Disponible en: https://journals.Sagepub.com/doi/abs/10.1177/2042018816638050
24.
[ Links ]
25.
Zuñiga A, Vera Franco V, Bucaram J, González J, Cáceres L. Antidiabéticos orales y su interacción con medicamentos modificadores de enfermedad. Rev virtual Soc Parag Med Int [Internet]. 2020 [citado 26 Ago 2023];7(1):107-11. Disponible en: Disponible en: https://doi.org/10.18004/rvspmi/2312-3893/2020.07.01.107-111
25.
[ Links ]
26.
Biondi B, Kahaly GJ, Robertson RP. Thyroid Dysfunction and Diabetes Mellitus: two closely associated disorders. Endocr Rev [Internet]. 2019 [citado 06 Ago 2023];40(3):789. Disponible en: Disponible en: https://www.ncbi.nlm.nih.gov./pmc/articles/PMC6507635/
26.
[ Links ]

















