Introducción
La salud Materno Infantil es uno de los indicadores que se utilizan para medir el nivel de desarrollo de un país, debido a que persigue como objetivo el óptimo estado de la madre, así como el del producto de la gestación evitando las posibles complicaciones del embarazo, el parto y el puerperio.1-3
Al analizar estas circunstancias se encuentra correlación entre el nivel de desarrollo del área o país estudiado y el comportamiento del indicador de salud Materno Infantil, de esta forma se encuentra que se registran altas cifras de muertes de mujeres en edad fértil en los países subdesarrollados y con compleja situación económico social, cuyas causas de muertes estuvieron relacionadas con el proceso de gestación. 4
Para lograr este indicador de salud del binomio madre - feto es necesario que existan las condiciones biológicas y psicológicas adecuadas, además de recibir una adecuada atención de salud durante el período gestacional, parto y puerperio. Conociendo la importancia que tiene la medicina en la comunidad para la prevención de estos grupos vulnerables, se hace necesario brindarle a la mujer en edad fértil con algún factor de riesgo, el método para controlar la fecundidad hasta que sea solucionada o atenuada la condición que motivó dicho factor de riesgo.5,6
A pesar de que se han comenzado a dar grandes pasos en las labores de promoción y prevención, aún queda mucho por hacer para dar un enfoque de riesgo a un problema tan serio y urgente como el Riesgo Reproductivo Preconcepcional y garantizar así una maternidad saludable. El presente trabajo tuvo como objetivodeterminar los factores de riesgo hipotéticamente relacionados con la aparición riesgo preconcepcional en mujeres en edad fértil, del Consultorio Médico de Familia 24, perteneciente al Policlínico René Vallejo Ortiz del municipio Bayamo.
Método
Se realizó un estudio epidemiológico, observacional, analítico, longitudinal y retrospectivo de casos y controles en mujeres de edades fértiles del Consultorio Médico de Familia 24, perteneciente al Policlínico "René Vallejo Ortiz" del municipio Bayamo. El universo estuvo constituido por todas las féminas dispensarizadas del área de salud urbana de la unidad asistencial que participa en la investigación. Para el cálculo del tamaño de la muestra definitivo se diseñó un estudio de caso y controles no pareados con relación no enfermo-enfermo (4:1), estableciéndose una prevalencia del factor de exposición en el grupo no enfermo del 33% y en el grupo enfermo del 23% con un 95% de coeficiente de confianza que es igual a un 0,05 de nivel de significación del error, con una potencia de 80(1-β).Determinando el tamaño de la muestra mínimo de 72 sanas y 18 enfermas y máximo de 184 sanas y 46 enfermos. Como promedio se escogió 128 sanas y 32 enfermas
Operacionalización de las variables
Se realizó una revisión bibliográfica de la literatura actualizada y disponible referente al tema. Los datos de los pacientes se obtuvieron a partir de una planilla de recolección de datos aplicada a las pacientes y su historia clínica, previa firma del consentimiento informado. La recogida del dato primario se realizó por dos especialistas por separado y luego se confrontaron los datos.
Se aplicó como instrumento epidemiológico para tener una medida que cuantifique las fuerzas de asociación entre el riesgo preconcepcional y el factor de riesgo la razón de productos cruzados (OR, por sus siglas en inglés) y el Chi cuadrado, con una confiabilidad del 95% y una probabilidad menor de 0.05.
La interpretación de los parámetros siguió las líneas tradicionales de la regresión logística.
Para determinar la influencia independiente de cada factor, cuando estuvieron presentes un grupo de ellos, se realizó un análisis multivariado, con la técnica de regresión logística. Las variables se cuantificaron presentándose en valores absolutos y porcientos, se calculó el coeficiente de contingencia, para evaluar estadísticamente la relación entre las variables. En todos los casos se seleccionó un nivel de significación estadística igual a un 95 %. El ajuste de la función de regresión logística, que equivale a la estimación de sus parámetros se realizó por el método de máxima verosimilitud. Se aplicó también el estadístico de bondad de ajuste de Hosmer-Lemeshow para evaluar la bondad de ajuste del modelo.
Resultados
Al analizar el resultado del análisis estadístico univariado realizado para identificar la posible asociación entre los antecedentes biológicos y el riesgo preconcepcional (tabla 1), se encuentra que la edad menos de 18 años y mayor de 35 constituyó un factor de riesgo reproductivo preconcepcional, al alcanzar valores de OR mayores de 1 (OR: 3,39; IC 95% 1,46-7,91; p=0,000).
Las pacientes con talla inferior a 150cm tuvieron dos veces más probabilidad una vez gestante sufrir daño, ella o su producto (OR 2,28; IC 95% 1,03-5,02; p=0,0308), a pesar que la desnutrición materna III-IV obtuvo un OR superior a uno, los resultados desde el punto de vista estadístico no fueron significativos (X2= 0,2505).
Tabla 1. Antecedentes biológicos. Consultorio Médico de Familia 24. Policlínico René Vallejo Ortiz, enero a diciembre de 2017.
| Variables | Con riesgo preconcepcional No (%) | Sin riesgo preconcepcional No (%) | Razón de ventaja (OR | Intervalo de confianza (IC 95%) | p |
|---|---|---|---|---|---|
| N = 32 | N = 128 | ||||
| Edad | 23 (14,38) | 55 (34,38) | 3,39 | 1,46-7,91 | 0,0000 |
| - 18 años y + de 35 años | |||||
| Entre 19 y 34 año | 9 (5,63) | 73 (45,63) | |||
| Desnutrición materna | 20 (12,5) | 69 (43,13) | 1,42 | 0,64-3,15 | 0,2505 |
| I-II | |||||
| III-IV | 12 (7,5) | 59 (36,86) | |||
| Talla | 19 (11,88) | 50 (31,25) | 2,28 | 1,03-5,02 | 0,0308 |
| Inferior a 150cm | |||||
| Superior a 150cm | 13 (8,13) | 78 (48,75) |
Fuente: Primaria.
La tabla 2, muestra los resultados del análisis estadístico univariado realizado para identificar la posible asociación entre los antecedentes obstétricos y el riesgo preconcepcional. Las mujeres en edad fértil que tuvieron aborto a repetición tuvieron 11 veces mayor riesgo una vez gestante sufrir daño, ella o su producto (riesgo preconcepcional) (OR 11,30IC 95% 3,28-39,01; p=0,0000); a pesar que el estado intergenésico corto y la cesárea anterior obtuvieron valores de OR superior a uno, los resultados desde el punto de vista estadístico no fueron significativos. La cantidad de parto y el bajo peso al nacer como antecedente obstétrico en la población en estudio no se consideraron factores de riesgo reproductivo preconcepcional manifiestos, al alcanzar valores de OR inferior de 1.
Tabla 2. Antecedentes obstétricos. Consultorio Médico de Familia 24. Policlínico René Vallejo Ortiz, enero a diciembre de 2017.

Fuente: Primaria.
Al analizar el resultado del análisis estadístico univariado realizado para identificar la posible asociación entre las afecciones asociadas y el riesgo preconcepcional (tabla 3), se encontró que la hipertensión arterial, las cardiopatías y el asma bronquial constituyeron los factores de riesgo reproductivo preconcepcional más frecuente, al alcanzar valores de OR mayores de 1: OR=7,64, OR=4,40 y OR= 2,14 respectivamente.
Tabla 3. Afecciones asociadas.Consultorio Médico de Familia 24. Policlínico René Vallejo Ortiz, enero a diciembre de 2017.
| Variables | Con riesgo preconcepcional No (%) | Sin riesgo preconcepcional No (%) | Razón de ventaja (OR) | Intervalo de confianza (IC 95%) | p |
|---|---|---|---|---|---|
| N = 32 | N = 128 | ||||
| Asma Bronquial SI | 19 (11,88) | 52 (32,5) | 2,14 | 0,97-4,70 | 0,0562 |
| No | 13 (8,13) | 76 (47,5) | |||
| Endocrinopatías | 12 (7,5) | 54 (33,75) | 0,82 | 0,37-1,82 | 0,7787 |
| Si | |||||
| No | 20 (12,5) | 74 (46,25) | |||
| Cardiopatías | 23 (14,38) | 47 (29,38) | 4,40 | 1,88-10,31 | 0,0000 |
| Si | |||||
| No | 9 (5,63) | 81 (50,63) | |||
| Nefropatías | |||||
| Si | 17 (10,63) | 59 (36,88) | 1,33 | 0,61-2,88 | 0,6069 |
| No | 15 (9,38) | 69 (43,13) | |||
| Hipertensión arterial | |||||
| Si | 27 (16,88) | 53 (33,13) | 7,64 | 2,76-21,13 | 0,0000 |
| No | 5 (3,13) | 75 (46,88) |
Fuente: Primaria.
En la tabla 4, se constató que las féminas en edad reproductiva con un nivel de escolaridad bajo, tienen tres veces más riesgo reproductivo (OR 3.64IC 95% 1,61-8,24; p=0,000) en la población en estudio; no así las féminas solteras pues a pesar que OR es mayor a 1, desde el punto de vista estadístico no resultó significativo (X2= 0,3230).
Se constata además que los hábitos tóxicos como alcoholismo y el tabaquismo, así como las condiciones de vida o de trabajo adversas no se consideraron factores de riesgo reproductivo preconcepcional, al alcanzar valores de OR inferiores de 1.
Tabla 4. Antecedentes socio ambientales. Consultorio Médico de Familia 24. Policlínico René Vallejo Ortiz, enero a diciembre de 2017.
| Con riesgo preconcepcional No (%) | Sin riesgo preconcepcional No (%) | Razón de ventaja (OR) | Intervalo de confianza (IC 95%) | p | |
|---|---|---|---|---|---|
| N = 32 | N = 128 | ||||
| Nivel de escolaridad | 21 (13,13) | 44 (27,5) | 3,64 | 1,61-8,24 | 0,0000 |
| Bajo | |||||
| Adecuado | 11 (6,88) | 84 (52,5) | |||
| Estado conyugal | 23 (14,38) | 73 (45,63) | 1,93 | 0,83-4,49 | 0,1831 |
| Soltera | |||||
| Acompañada | 9 (5,63) | 55 (34,38) | |||
| Alcoholismo | 13 (8,13) | 67 (41,88) | 0,62 | 0,28-1,37 | 0,3230 |
| Si | |||||
| No | 19 (11,88) | 61 (38,13) | |||
| Tabaquismo | 11 (6,88) | 63 (39,38) | 0,54 | 0,24-1,21 | 0,1908 |
| Si | |||||
| No | 21 (13,13) | 65 (40,63) |
Fuente: Primaria.
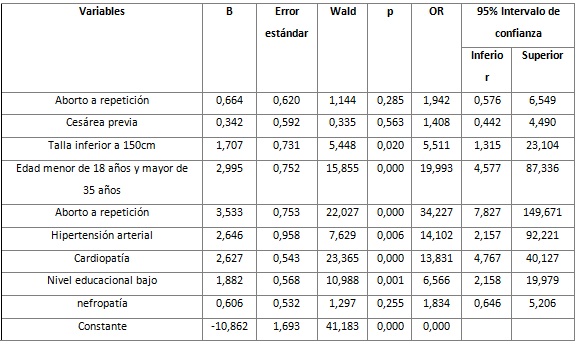
En el análisis multivariado (Tabla 5) fueron significativas estadísticamente: la talla inferior a 150cm con OR=5,511; intervalo de confianza de (1,315: 23,104) y p= 0,02; la edad menor de 18 años y mayor de 35 años con OR=19,993, p=0 e intervalo desde 4,577 a 87,336; el aborto a repetición con OR=34,277, p=0 e intervalo de confianza de 7,827 a 149,671; la hipertensión arterial con OR=14,102; intervalo de confianza de (2,157; 92,221) y p=0006; la cardiopatía con OR=13,831, p=0 e intervalo de confianza (4,767; 40,127) y el nivel de educación bajo con OR= 6,566, p=0,001.
Discusión
La edad materna influye tanto en aspectos psicológicos como fisiológicos. Las adolescentes, que con frecuencia presentan embarazos no deseados, pueden no asumir suficientemente la responsabilidad de un embarazo, con las consecuencias psicológicas negativas que este hecho puede conllevar. Las gestantes de 15 a 19 años tienen con mayor frecuencia hijos con bajo peso, prematuros y las tasas de mortalidad infantil son mayores. Las causas no están claras y se cree que puede estar influenciados por la inmadurez biológica, estatus social bajo, cuidados preconcepcionales y prenatales inadecuados, conductas inadecuadas o mal estado nutricional. (7,8
Se considera alto riesgo en el embarazo cuando las gestantes son menores de quince años o primíparas de más de treinta y cinco años de edad. La morbimortalidad fetal es alta entre las gestantes muy jóvenes y en la edad avanzada para el primer embarazo. 9-11
Estos resultados concuerdan con el presente estudio donde a la edad menor de 18 años y mayor de 35 años, constituyó en la muestra un factor de riesgo de aparición riesgo preconcepcional en mujeres en edad fértil.
Además, las gestantes mayores de 35 años tienen mayor riesgo de infertilidad (menopausia prematura, endometriosis, entre otras), presentan con mayor frecuencia enfermedades crónicas y complicaciones durante la gestación y el parto como diabetes gestacional, hipertensión o alteraciones de la placenta.9,11,12
En estos dos grupos de pacientes incidirá nuestro consejo sobre planificación familiar. La información sobre riesgo gestacional y anticoncepción puede contribuir a disminuir la tasa de embarazos no deseados y favorecer una gestación responsable.
El desconocimiento sobre riesgo preconcepcional puede empeorar la situación y ser la causa de resultados desfavorables para la mujer y su hijo, si no se trabaja para modificar factores o controlar enfermedades previas al embarazo, que aumentarían el riesgo obstétrico y perinatal.13
El factor nutricional tiene gran importancia debido a que el peso para la talla al inicio del embarazo o su homólogo el peso pregestacional es el índice más útil para evaluar el estado nutricional de la futura madre, lo cual implica la posibilidad de presentar bajo peso hasta de un 10% en el producto de la gestación, siendo este uno de los índices predictivos más importantes para la morbimortalidad infantil.14-16
Se ha comprobado mayor asociación del peso materno con respecto a la talla en la evolución durante el primer año de vida. Considerándose riesgo aquellas pacientes que se encuentren por debajo del valor del bajo peso (IMC=18.7 Kg. /m2) y las obesas (superior a 26), lo cual se corresponde con lo planteado por las normas cubanas, las cuales tomamos como referencia para esta investigación. Se ha reportado que en las mujeres menores de 19 años con malnutrición crónica el riesgo de CIUR es 5 veces mayor que en mujeres con peso adecuado. La obesidad, también se considera como Riesgo Reproductivo Preconcepcional pues es un factor que condiciona la aparición de patologías como la Hipertensión Arterial (HTA) y la Diabetes Mellitus (DM), que pueden ser, de presentarse, muy peligrosos en el embarazo. 17,18
En el estudio la desnutrición materna III-IV y la talla inferior a 150 cm constituyeron factores de riesgo, resultados que coinciden con los planteamientos anteriormente expuestos.
Las mujeres con antecedentes de pérdidas de embarazos en el segundo trimestre tienen un riesgo 2.4 veces mayor de que el evento se repita en un nuevo embarazo, por lo que las interrupciones de embarazo en esta época deben ajustarse a causas médicas y tratarlas infecciones cervicovaginales; los hallazgos de este trabajo reafirman los planteamientos de varios investigadores. Las frecuencias de recién nacidos con bajo peso, muerte fetal, neonatal y malformaciones congénitas encontradas, fueron congruentes con los reportes de la literatura y confirmaron la importancia de asistir a la consulta de riesgo preconcepcional. 18,19
En el riesgo obstétrico se encuentra la multiparidad, el período intergenésico menor de 2 años. Estos factores son determinantes debido a que durante el embarazo y la lactancia la madre consume sus recursos biológicos y nutricionales, necesitando un tiempo para recuperarse y prepararse para otro embarazo, estableciéndose un período mínimo de 2 años, según estudios realizados, esto influye en la calidad del producto de la gestación. 18,20
El período intergenésico corto fue el factor de riesgo más frecuente, lo cual también podría estar relacionado, entre otros, por la insuficiente información que poseían las participantes acerca del tiempo que debe mediar entre un embarazo y otro, así como el adecuado conocimiento de la utilización de métodos anticonceptivos para regular la fecundidad. Durante el embarazo la madre disminuye sus propios recursos biológicos y nutritivos a causa del crecimiento del feto, después del parto necesita recuperar lo perdido y prepararse para el nuevo embarazo, necesidad que aumenta cuando lacta. Este factor es relacionado por otros autores con la mortalidad perinatal e infantil, el crecimiento intrauterino retardado, así como la mortalidad materna. (17,19
Los abortos espontáneos, malformaciones congénitas y muertes perinatales, pudieran estar relacionados con factores orgánicos y genéticos que deben ser estudiados antes del embarazo. (11
Rigol, 19 plantea además que la cesárea anterior: como toda intervención sobre el útero debe considerarse hasta los 2 años para una nueva gestación, ya que es un factor que no se puede modificar; además el Rh negativo sensibilizado: es un importante riesgo, aunque no es frecuente. También debe estudiarse cuando han existido múltiples gestaciones.
El asma es una de las enfermedades médicas más frecuentes en mujeres en edad fértil. Se han realizado estudios comparativos sobre el riesgo gestacional entre pacientes asmáticas y no asmáticas encontrando que no existen diferencias significativas en la incidencia de preeclampsia, mortalidad perinatal, partos pretérmino, crecimiento intrauterino retardado (CIR) o malformaciones congénitas entre los dos grupos. (1,3,4
El embarazo, sin embargo, puede modificar la evolución del asma, sobre todo en pacientes con asma moderada o severa que podrían tener un agravamiento de sus síntomas particularmente en el último trimestre de gestación. Algunos autores, realizando el seguimiento de las gestaciones de mujeres asmáticas han detectado que 1/3 de las gestantes mejoraban de los síntomas del asma, 1/3 empeoraban y otro tercio no modificaba su evolución; además se ha detectado concordancia de la evolución del asma en cada embarazo. (4,11,13,14
En el presente estudio la prevalencia de asma bronquial se constituyó en un factor de riesgo.
La asociación entre cardiopatía y embarazo oscila del 1 al 4%. En la mayoría de los países latinoamericanos, las cardiopatías ocupan el primer lugar en la lista de causas obstétricas indirectas de mortalidad materna. Los riesgos para la vida de la embarazada y la de su hijo están aumentadas, aunque la mayor parte de las mujeres con enfermedad cardiaca cursan embarazos sin mayores dificultades. El embarazo en estas condiciones acarrea problemas clínicos especiales que deben ser conocidos y tratados. 3,4
Frecuentemente la cardiopatía se conoce desde antes del comienzo del embarazo, sin embargo, algunas mujeres llegan al control prenatal ignorando su estado cardiológico. En estos casos será el obstetra el responsable de detectar el problema y referir a la paciente al cardiólogo para su seguimiento en conjunto.12,16,17
Los resultados del presente estudio coinciden con los planteamientos anteriores al considerarse la cardiopatía como un factor de riesgo con la aparición del riesgo preconcepcional en mujeres en edad fértil.
Las mujeres hipertensas pueden ver agravada su enfermedad durante la gestación. Es prioritario evaluar el tratamiento antihipertensivo. Como primera medida se debe recomendar dieta y reposo y según la evolución se añadirá tratamiento farmacológico, preferiblemente con alfa-metildopa, fármaco relativamente seguro. 12
Los resultados del presente estudio coinciden con los planteamientos anteriores al considerarse la hipertensión arterial como un factor de riesgo con la aparición del riesgo preconcepcional en mujeres en edad fértil.
El factor educativo es también importante a tener en cuenta en la aparición del riesgo preconcepcional en mujeres en edad fértil, el 25% de los embarazos sucede en adolescentes que tenían como máximo grado de instrucción bajo. Es un indicador indirecto, ya que la escolaridad se asocia a niveles de vida, alimentación, acceso a información.7,13
Las mujeres en edad fértil deben ser educadas en la necesidad y el beneficio de la asistencia preconcepcional. Sólo así, siempre que deseen un embarazo acudirán a valorar su estado de salud antes del mismo. Todo el equipo de Atención Primaria y especialmente el médico de familia debe transmitir a la mujer en edad fértil las posibilidades de realizar un estudio preconcepcional. Se debe establecer un proceso de información entre la población en edad reproductiva y los recursos humanos y técnicos a distintos niveles, de tal modo que sea posible delimitar, los casos de riesgo, valorar el riesgo individual, agotar los recursos diagnósticos, y proporcionar la información necesaria para que el individuo o pareja pueda tomar decisiones adecuadas y beneficiosas para su situación.20
La educación antes de la concepción no debe dar a la mujer una opinión respecto a la conveniencia de quedase embarazada, decisión que, a pesar de los riesgos, es muy personal y se basa en numerosas variables, además de la información médica. 20
La relevancia del estado civil en los niveles de bienestar social de las mujeres, remite a aspectos generales sobre las condiciones de vida, los derechos legales, las sanciones socio-culturales, e incluso los derechos y beneficios económicos asociados con el estado civil de las personas en un sistema social (sobre todo en el caso de una sociedad en vías de modernización, que mantiene costumbres, valores y normas sociales tradicionales en torno de la familia y el papel de la mujer en la misma). 3,4,16
El alcoholismo constituye uno de los primeros problemas de salud pública en la mayoría de los países y afecta de manera diferencial a hombres y mujeres.16,17
El impacto que tiene el consumo de sustancias en la vida y salud de las mujeres se relaciona con los roles, funciones y expectativas que les son asignados, entre ellas el cuidado y continuidad de la familia. Es por eso que la ingesta de alcohol durante el embarazo representa una problemática particular debido a que afecta la salud de la madre y la del producto. En el caso de las mujeres en edad reproductiva no gestante, la ingesta de alcohol puede provocar ciclos menstruales irregulares y períodos anovulatorios (la menstruación que ocurre sin ovulación). 3,4
Durante el embarazo la mujer alcohólica tiene un riesgo elevado de presentar importantes complicaciones obstétricas. Además, aumenta el riesgo de que los niños nazcan con bajo peso, diversas anomalías congénitas y afecta el desarrollo conductual y del aprendizaje. (7,12
El alcohol y sus metabolitos atraviesan la placenta y actúan sobre el feto produciendo en el 85% de los casos, deficiencias del crecimiento pre y post natal que no solo explican el bajo peso en el recién nacido para la edad gestacional, sino también la pobre respuesta a la intervención nutricional durante toda la infancia. Es posible que los 160 g menos de peso promedio vinculados a la ingestión de una taza diaria de alcohol, se expliquen en términos de restricción del crecimiento celular durante períodos críticos y su repercusión en el desarrollo normal del cito esqueleto. No existe ningún nivel “seguro” en la ingesta de alcohol, por lo que debe aconsejarse la abstinencia total de este hábito, durante el embarazo.5,9
El hábito de fumar se ha ido incrementando en los últimos años sobre toda en la población femenina, siendo este nocivo hábito responsable de numerosos trastornos como abortos, bajo peso al nacer, crecimiento intrauterino retardado, partos pretérmino, entre otros. En la bibliografía consultada se apreciaron trabajos, donde las mujeres que tenían como habito el tabaquismo presentaron 6.5 veces más probabilidad de tener óbito fetal que las no fumadoras. 3,4,16
Esto es importante para ambos miembros de la pareja debido al humo pasivo durante el embarazo o después de nacido el bebé - investigaciones han demostrado que los niños expuestos al humo pasivo tienen también una mayor posibilidad de padecer problemas de salud, debido a que las nicotinas provocan alteraciones circulatorias con daño del lecho vascular placentario lo que atenta contra la nutrición y oxigenación fetal.5,16
El consejo sobre el riesgo preconcepcional es una parte importante del cuidado en la era de la terapéutica fetal y de las técnicas de diagnóstico. Las malformaciones congénitas y bajo peso al nacimiento sugieren que no está suficientemente aprovechado el cuidado obstétrico y la prevención. La promoción de la salud, la educación y la intervención terapéutica puede reducir el riesgo. Un énfasis médico y psicosocial en preconcepción y cuidado prenatal temprano, a lo largo de una promoción de la salud, de mujeres embarazadas, de los niños, jóvenes y de la familia en los primeros años puede llevar a un descenso de mortalidad y morbilidad. La identificación de factores de riesgo asociados a factores demográficos, enfermedades sistémicas, genéticas y estilos de vida ayudará al médico de familia en estrategias de promoción de salud en cuidados obstétricos. 3,4,15
Conclusiones
La edad menor de 18 años, mayor de 35 años y la talla inferior a 150 cm se constituyen en los antecedentes biológicos asociados con el riesgo preconcepcional. El aborto a repetición es el antecedente obstétrico asociado; la hipertensión arterial, las cardiopatías y el asma bronquial son las afecciones crónicas relacionadas con la presencia del riesgo, y el bajo nivel de escolaridad es el factor socio ambiental asociado con el riesgo preconcepcional.