Introducción
A nivel mundial las enfermedades cerebrovasculares ocupan la segunda causa de muerte; 1 en nuestro país ocupan la tercera causa de muerte y la tercera causa de años de vida potencial perdidos. 2
El infarto cerebral sigue un patrón circadiano, cuya causa aún no se encuentra bien establecida, aunque ha sido atribuida a la variación que experimentan en 24 horas factores exógenos como el comportamiento alimentario, el patrón temporal en la postura adoptada por los pacientes, el estrés y la actividad física; y factores endógenos que siguen una pauta circadiana como la fibrinólisis, la agregación plaquetaria, las cifras de presión arterial y la actividad del sistema nervioso simpático. 3
Pocos estudios evalúan el ritmo circadiano del nivel de consciencia durante el debut y del territorio de irrigación afectado en las enfermedades cerebrovasculares de etiología isquémica.
El objetivo de nuestro trabajo es caracterizar el ritmo circadiano de los ictus isquémicos teniendo en cuenta el sexo, los territorios afectados y el nivel de conciencia que presentó el paciente durante el debut del evento, utilizando una novedosa técnica que combina varios algoritmos para valorar las distintas variables del ritmo circadiano.
Métodos
Se realizó un estudio descriptivo, retrospectivo y transversal. El universo estuvo constituido por todos los pacientes con infarto cerebral que fueron incluidos en la base de datos perteneciente al Ensayo Internacional de Ictus, el cual fue un estudio multicéntrico, aleatorizado que se realizó en el período comprendido entre los años 1991 a 1996; cuyos criterios de inclusión fueron: presentar un diagnóstico clínico de infarto cerebral agudo, no tener contraindicaciones para la administración de heparina y/o aspirina y debut del ictus en las cuarenta y ocho horas previas a la inclusión en el estudio. 4
De la base de datos anteriormente citada se tomaron las siguientes variables:
RDELAY: es el tiempo transcurrido entre la hora de ocurrido el evento y la hora de la inclusión del paciente en el estudio. Se expresa en horas.
HOURLOCAL: hora en la que se produjo la inclusión del paciente en el estudio. Se expresa en el formato de 24 horas (1h-24h).
SEX: sexo (masculino y femenino).
AGE: edad, en años.
RCONSC: estado de conciencia en el momento de la inclusión del paciente en el estudio (F-Completamente alerta, D-Somnoliento, U- inconsciente).
STYPE: clasificación del ictus según la Clasificación de Oxfordshire para la extensión y topografía del infarto cerebral (TACS-Infarto total del territorio anterior, PACS-Infarto parcial del territorio anterior, POCS-Infarto del territorio posterior y LACS-Infarto lacunar. Aunque no forman parte de la clasificación también se incluyó, OTH-Otros).
RCT: expresa si al paciente se le realizó una tomografía axial computarizada antes de su entrada al estudio (Y-Sí, N-No).
DDIAGISC: enuncia si el diagnóstico final del paciente fue un infarto cerebral agudo (Y-Sí, N-No).
RSLEEP: declara si el paciente notó los síntomas al levantarse (Y-Sí, N-No).
A través del uso de las variables RCT y DDIAGISC seleccionamos los pacientes que realmente habían presentado un ictus isquémico, luego usando las variables RDELAY y HOURLOCAL se calculó la hora en la que había ocurrido el evento (hora de debut). En aquellos pacientes donde el ictus ocurrió mientras dormían, se tomó como hora de debut el momento en que se despertaron.
Empleando la variable STYPE se pudieron clasificar los pacientes en dos grupos los que presentaban afectación del territorio anterior y en los que se afectó el territorio posterior; en esta división no se incluyeron los pacientes cuya variable STYPE indicaba un infarto lacunar (LACS) u otro tipo (OTH). A esta nueva variable creada la llamamos territorio de irrigación vascular, cuyas categorías fueron territorio anterior y territorio posterior.
Según el nivel de consciencia los pacientes se clasificaron en pacientes “inconscientes” y pacientes “no inconscientes”, para esto se tuvo en cuenta los valores de la variable RCONSC, perteneciendo a la primera categoría los pacientes clasificados en la variable RCONSC como “inconscientes” en la segunda categoría el resto de los pacientes, es decir los que se encontraban en estado de alerta o somnolientos.
También se tuvieron en cuenta las variables: sexo (cuyas categorías fueron femenino y masculino) y número total de infartos en cada hora durante un período de 24 horas.
Para la descripción de las variables cualitativas utilizamos las frecuencias absolutas y porcientos y para las variables cuantitativas se usó la media, la desviación estándar y los percentiles 25, 50 y 75.
Para el estudio del ritmo circadiano de las distintas variables se empleó la estadística circular, mediante el uso del paquete MetaCycle, el cual es capaz de integrar varios algoritmos de estudio de los procesos cíclicos en un solo resultado, lo cual resulta mucho mejor que utilizar los algoritmos por separado. 5
Las variables del ritmo circadiano que se tuvieron en cuenta fueron: período (p), el tiempo que demora en transcurrir un ciclo completo; la amplitud (A), nos brinda un estimado de la variabilidad de los ictus isquémicos en el período de tiempo en estudio: es la distancia desde la media hasta el punto más alto o más bajo en la curva; y la fase (θ) que representa la hora en la cual la incidencia de los ictus es mayor.
El análisis estadístico se realizó utilizando el programa informático R versión 3.5.1 (R Foundation for Statistical Computing, Vienna, Austria), 6 al cual pertenece el paquete MetaCycle. El nivel de significación se estableció como p<0.01.
Resultados
Se estudiaron 9478 pacientes con el diagnóstico de infarto cerebral, de ellos 4446.
(46.91%) pertenecían al sexo femenino y 5032 (53.09%) al sexo masculino con una media de edad de 71.3 años y desviación estándar de ± 11.91 años. En la figura 1, se muestra la caracterización de la edad según sexo.
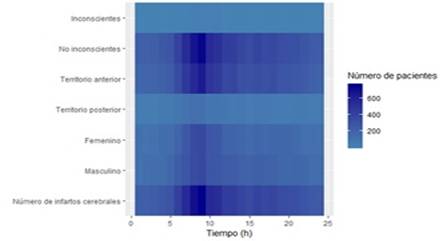
En la figura 2, podemos observar como el mayor número de infartos cerebrales ocurrió en el horario de la mañana.

Fig. 2. Distribución del número de pacientes en el tiempo, teniendo en cuenta las variables estudiadas.
La figura 3, muestra que el territorio vascular que más se afectó fue el territorio anterior al cual pertenecieron 7936 (83.73%) pacientes, mientras que el territorio posterior se vio afectado en 1542(16.27%) pacientes.
En cuanto al estado de consciencia después de ocurrido el ictus, 241 (2.54%) enfermos se encontraron en un estado de inconsciencia, mientras que 9237 (97.46%) pacientes se encontraban en un estado de “no inconsciencia” que incluyó a los pacientes completamente alerta (6271-66.16%) y a los somnolientos (2966-31.29%). (Tabla)
Tabla. Modelo del análisis circadiano para distintas variables.
| Modelos | p | BH.Q | Período | Fase | Amplitud |
| Total de infartos | <0.01 | <0.01 | 20.93 | 10.45 | 170.15 |
| Sexo masculino | <0.01 | <0.01 | 21.00 | 10.42 | 88.24 |
| Sexo femenino | <0.01 | <0.01 | 20.80 | 10.35 | 83.03 |
| Territorio posterior | <0.01 | <0.01 | 21.35 | 10.22 | 27.55 |
| Territorio anterior | <0.01 | <0.01 | 21.54 | 10.67 | 141.81 |
| inconscientes | 0.49 | 0.49 | 21.37 | 8.46 | 4.25 |
| No inconscientes | <0.01 | <0.01 | 20.95 | 10.46 | 166.93 |
Los parámetros del ritmo circadiano teniendo en cuenta la hora de debut, el nivel de consciencia, el sexo y el territorio de irrigación.
La categoría “inconscientes” no presentó un período de 24 horas significativo (p=0.49).
Discusión
La mayor incidencia de los eventos vasculares encefálicos se produjo en horas de la mañana con un pico a las 10:27 horas, lo cual coincide con estudios previos, (7 se ha especulado la existencia de algún mecanismo protector entre las 0 h y las 6h, al parecer durante el sueño, 8 incluso existen artículos que muestran en modelos en animales que los ictus que ocurren durante la medianoche tienden a ser menos severos que los que ocurren en otras horas. 9
La hora de mayor ocurrencia de los eventos en el sexo femenino y masculino resultó ser similar, encontrándose un patrón circadiano al igual que en estudios anteriores. 3 Otras enfermedades, como algunas patologías cardiovasculares agudas, también exhiben el mismo comportamiento al comparar ambos sexos, 10 esto resulta llamativo teniendo en cuenta que la amplitud del ritmo de la secreción de melatonina, hormona cuya principal función es la regulación del ritmo circadiano en el cuerpo, 11 puede variar entre ambos sexos. 12
A pesar de que el ritmo circadiano se rige por un “reloj central” situado en el núcleo supraquiasmático del hipotálamo, 13 se han demostrado diferencias, en cuanto a la fortaleza y la fase del ritmo en distintas zonas del cerebro en mamíferos, 14 en nuestro estudio encontramos que la hora de máxima ocurrencia de los ictus isquémicos del territorio anterior se encontraba retrasada con respecto a la hora de máxima ocurrencia del territorio posterior, quizás porque pertenecen a dos sistemas osciladores diferentes. Deben de realizarse otros estudios que hagan énfasis en las diferencias entre los ritmos circadianos de los diferentes territorios de irrigación sanguínea del cerebro.
Resulta llamativo que los pacientes que debutaron con la enfermedad presentando un estado de “no inconsciencia” siguieron un ritmo circadiano, mientras que los que se encontraban dentro de la categoría de “inconscientes” al inicio del evento no presentaron tal patrón. El debut de las enfermedades cerebrovasculares con un nivel de consciencia bajo, en otros tipos de ictus, ha sido asociado al horario que transcurre desde la 3pm hasta las 8pm, 15 este intervalo de tiempo incluye las primeras horas de la mañana, al igual que en nuestro estudio.
El presente trabajo, a pesar de presentar un carácter retrospectivo y de no tener en cuenta otros aspectos que pudieran relacionarse con el debut del evento isquémico, si siguió una metodología muy similar a la aplicada a otros estudios de esta naturaleza y los resultados se obtuvieron de un número grande de pacientes a través de la recolección de los datos de forma muy precisa como ha sido demostrado en otros estudios que utilizaron esta base de datos.