Introducción
Las afecciones bucales constituyen un importante problema de salud por su alta prevalencia. (1) Desde hace varias décadas se sabe de la existencia de las enfermedades periodontales. (2) La enfermedad periodontal es el conjunto de trastornos que se asocian a la inflamación y a la pérdida de estructuras de soporte de los dientes. El factor principal en su inicio es la biopelícula dental iniciando cambios clínicos inflamatorios localizados en la encía (gingivitis), la cual es una condición reversible, fácilmente detectable mediante exámenes clínicos intraorales y no se presenta pérdida de inserción del epitelio de unión. Si no es tratada puede extenderse a estructuras más profundas del periodonto formando sacos periodontales que favorecen un medio propicio para la colonización bacteriana. 3)
La terapia periodontal incluye dentro de sus objetivos principales detener el avance de la enfermedad, prevenir la recurrencia de la enfermedad y regenerar los tejidos periodontales perdidos. 4)
Se ha presentado evidencia de regeneración periodontal en humanos en distintas revisiones de literatura, siendo esta limitada, ya que requiere de cortes histológicos. Los clínicos deben confiar en parámetros tales como reducción de la profundidad de bolsa, ganancia de niveles de inserción clínica, evidencia radiográfica y reentrada al relleno óseo del defecto, para evaluar clínicamente una modalidad de tratamiento. 5)
La regeneración periodontal tiene como principal objetivo restaurar de forma predecible los tejidos de soporte del diente (nuevo ligamento periodontal, nuevo cemento con fibras conectivas insertadas y nuevo hueso) que habían sido destruidos por enfermedad periodontal o por trauma. 6) Las terapias no quirúrgicas y quirúrgicas convencionales suelen obtener mejoras de las variables clínicas, como reducción de la profundidad de sondaje y ganancia de inserción clínica. 7)
En la actualidad un gran porcentaje de la investigación biomédica está siendo enfocada a la regeneración de tejidos, aplicación del uso de células progenitoras y en especial a la ingeniería de tejidos. 8)
El plasma rico en factores de crecimiento es un producto osteogénico, autólogo, atóxico y no inmunoreactivo, que se compone de suero y leucocitos que ejercen la función de regeneración del lecho del donante y que, en líneas generales, son el factor de crecimiento de origen plaquetario (PDGF), el factor de crecimiento de transformación-beta (TGF-beta), factor de crecimiento fibroblástico (FGF), el factor de crecimiento similar a la insulina (IGF), el factor de crecimiento endotelial vascular (VEGF) y el factor de crecimiento epidérmico (EGF). 9)
El plasma rico en plaquetas (PRP) es una fracción del plasma con una concentración plaquetaria superior a la basal que se obtiene de la sangre del paciente a través de un proceso que utiliza el principio de la separación celular por centrifugación diferencial. La concentración plaquetaria de esta fracción es tres a ocho veces la concentración fisiológica basal. Este contenido va a inducir la formación del hueso al aumentar su concentración en el lugar de aplicación. 9)
Recientemente se ha planteado su uso en endodoncia y en el tratamiento de fisuras nasopalatinas junto con el injerto óseo autólogo en pacientes con antecedentes de paladar hendido. (10) Las terapias con PRP también se han empleado en Implantología, Ortopedia, Reumatología y Cirugía Plástica. 11,12) Sin embargo, no existen evidencias del resultado del tratamiento de la periodontitis crónica con PRP, en nuestra provincia, por lo que se decidió la realización de este trabajo, que tiene como objetivo de evaluar la eficacia del PRP en el tratamiento de la periodontitis crónica
Métodos
Se realizó un ensayo clínico en fase II b, controlado, aleatorizado, con evaluación a ciegas por terceros, el cual se incluyeron 70 pacientes que acudieron a la consulta de Periodoncia de la Clínica Universitaria Estomatológica de Especialidades “Manuel Cedeño” de Bayamo en la provincia de Granma. Los pacientes estuvieron comprendidos entre las edades de 35 a 59 años, en el período de enero del 2017 a marzo del 2019.
Para el diagnóstico de la periodontitis crónica se tuvo en cuenta el Índice de Enfermedad Periodontal de Ramfjord (IEP) y características radiográficas.
Se incluyeron en el estudio pacientes que aceptaron participar en la investigación, mediante firma del consentimiento informado; pacientes de ambos sexos con las edades comprendidas entre 35 y 59 años y con diagnóstico confirmado de periodontitis crónica.
Se excluyeron del estudio pacientes con maloclusión severa; con enfermedades crónicas descompensadas (Insuficiencia cardiaca, renal, hepática y diabetes mellitus) que pueda variar los resultados esperados, necesidad de introducir medicación simultánea con corticoesteroides sistémico, inmunoestimuladores u otro medicamento que pueda modificar la respuesta del tratamiento y con antecedente de trastornos de la coagulación.
El tratamiento periodontal se llevó a efecto siguiendo las etapas del mismo y según las necesidades individuales de cada paciente: tratamiento inicial; tratamiento correctivo; y terapia periodontal de apoyo.
Grupo estudio
Antes de realizar el tratamiento se realizó la extracción de sangre al paciente, en ayuno, en el banco de sangre del Hospital General Universitario “Carlos Manuel de Céspedes” donde se obtuvo el PRP y luego se siguieron los pasos para la aplicación del mismo.
Pasos de la técnica operatoria. Colgajo Kirkland:
Antisepsia del campo operatorio.
Anestesia infiltrativa.
Las bolsas periodontales se trataron mediante la técnica de raspado y alisado radicular o técnicas quirúrgicas, según sus características.
Lavado con suero fisiológico.
Hemostasia por compresión.
Colocación de PRP.
Sutura.
Colocación del cemento quirúrgico.
Indicaciones post operatorias.
Se citó el paciente a los 10 días para retirar cemento quirúrgico y sutura y luego a los 7 días para retirar el cemento definitivamente.
Grupo control
Se realizaron los pasos del 1 al 10 exceptuando el paso número 6.
Una vez dada el alta periodontal se citaron los pacientes para terapia periodontal de apoyo según criterios del operador, pero la recogida de datos para la investigación se efectuó a los 6 y 12 meses.
Evaluación de los pacientes tratados
A todos los pacientes tratados (grupo de estudio y control) se les realizó una evaluación clínica antes del tratamiento y a los 6 y 12 meses post-tratamiento.
Evaluación de la eficacia del tratamiento
Igual: cuando se mantienen los signos clínicos de la inflamación, la profundidad de la bolsa y el nivel de inserción.
Mejorado: cuando aún existen signos clínicos de la de la inflamación, pero en un menor grado y la profundidad de la bolsa y la pérdida de inserción sea menor que los registrados antes de la aplicación del tratamiento
Curado: cuando no exista ningún signo clínico de la inflamación y la profundidad de la bolsa y la pérdida de inserción sean menor de 3 mm.
Empeorado: cuando se agravan los signos clínicos de la inflamación y la profundidad de la bolsa y la pérdida de inserción sea mayor que los registrados antes de la aplicación del tratamiento.
Resultados
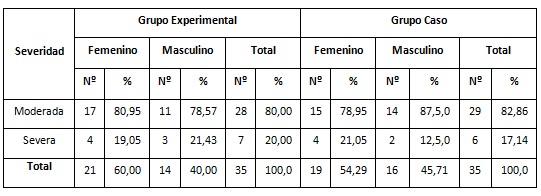
Al analizar los pacientes con periodontitis crónica según la severidad de la inflamación gingival, sexo y grupo (tabla 1), la categoría más representada en ambos grupos fue la moderada (82,86 %). Con relación al sexo, las féminas tuvieron la representación superior tanto en el grupo experimental (60,00 %) como en el de control (54,29 %); 17 pacientes del grupo experimental tuvieron la categoría de moderada lo que representó el 80,95 % del total de las féminas y en el grupo control 15 pacientes del sexo femenino tuvo esta categoría, para un 78,95 %.
La profundidad de las bolsas periodontales según sexo y grupo al inicio del tratamiento (tabla 2), mostró un número superior en el grupo control que el experimental, así como las bolsas periodontales predominantes fueron las de 3 mm en ambos grupos y el sexo femenino, fue el más afectado. En el grupo experimental 305 bolsas periodontales de 3 mm de profundidad para un 61,37 % correspondieron a las féminas del total del sexo y en el sexo masculino se detectaron 164 bolsas periodontales de 3 mm para un 73,21 % del total del sexo. Similarmente en el sexo femenino del grupo control se encontraron 316 bolsas periodontales de 3 mm para un 65,97 % del total del sexo y 272 bolsas periodontales de 3 mm profundidad se detectaron en el sexo masculino para un 70,10 % de su total.
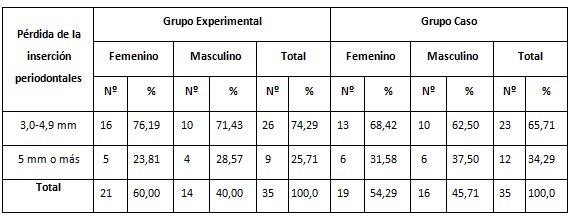
Con respecto a pacientes según la pérdida de inserción, grupo y sexo (tabla 3), se destacó la pérdida de inserción entre 3,0 a 4,9 mm en ambos grupos. En el sexo femenino del grupo experimental se encontraron 16 pacientes con esta pérdida de inserción para un 76,19 % y 10 pacientes en el sexo masculino para un 71,43 %. En el grupo control, del sexo femenino, 13 pacientes tuvieron una pérdida de inserción de 3,0 a 4,9 mm para un 68,42 % y 10 pacientes del sexo masculino con esta misma pérdida de inserción para un 62,50 %.
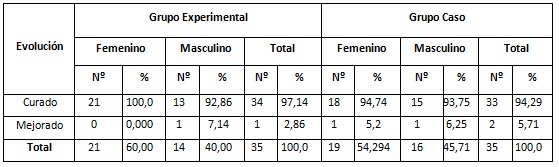
Al observar la evolución de la enfermedad a los 6 meses del tratamiento según sexo y grupo, (tabla 4) no mostró diferencias notables entre ambos grupos, mejoraron 4 pacientes del grupo tratado con PRP para un 11.43 % y 5 pacientes del grupo tratado convencionalmente para un 14.29 %. Con respecto a los pacientes curados, las diferencias fueron mínimas en ambos grupos, 18 féminas curaron en el grupo experimental y 16 en grupo control para un 85.71 % y 84.21 % respectivamente. Con respecto al sexo masculino, curaron 13 pacientes para un 92.86 % en el grupo experimental y 14 del grupo control para un 87.50 %. No se encontraron diferencias significativas entre el uso del PRP y el tratamiento convencional (p=0.8978).
Tabla 4 Evolución de la enfermedad a los 6 meses del tratamiento según sexo y grupo.
Prueba Ji- cuadrado de Pearson: Ji- cuadrado=0.5939, p=0.8978.
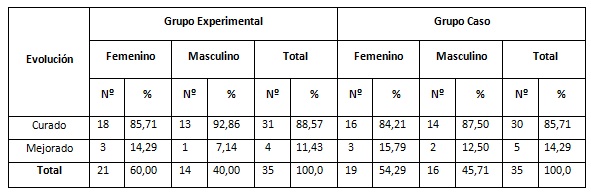
En la tabla 5, se recogió la evolución de la enfermedad a los 12 meses del tratamiento según sexo y grupo, distinguiéndose la ausencia de diferencias entre ambas terapéuticas, de los 35 pacientes tratados con PRP, ambos sexos muestran distribuciones parecidas, curaron 21 del sexo femenino y 13 del sexo masculino para un 100.0 % y 92.86 %. En el grupo control, del sexo femenino curaron 18 para un 94.74 %, y del sexo masculino 15 para un 93.75 %. Se presentaron pequeñas diferencias en cuanto la cantidad de pacientes que se mantuvieron en la categoría de mejorado con 1 en el grupo experimental y 2 en el grupo control, representando un 2.86 % y un 5.71 % respectivamente. No se encontraron diferencias significativas entre el uso del PRP y el tratamiento convencional (p=0,7023).
Con respecto a los eventos adversos podemos señalar que ninguno de los pacientes de nuestro estudio, tanto del grupo experimental como del grupo control presentó reacciones adversas.
Discusión
Las enfermedades de las estructuras del soporte dentario constituyen uno de los problemas a los que se enfrenta usualmente el estomatólogo. Tanto la prevalencia como la gravedad de la periodontitis crónica varían en función de los factores sociales, ambientales, enfermedades generales y particularmente de la situación de la higiene bucal individual.
Al analizar los pacientes con periodontitis crónica según la severidad de la inflamación gingival, sexo y grupo, la categoría más representada en ambos grupos fue la moderada. Con relación al sexo, las féminas tuvieron la representación superior tanto en el grupo experimental como en el de control.
Resultados semejantes obtuvo Arteaga y colaboradores, 13) en su estudio, donde la severidad de la inflamación predominante fue la moderada para un 67,50 %. Sánchez y colaboradores, 14 reflejaron en su trabajo que predominaron los niveles moderados de inflamación gingival (55,00 %), siendo el sexo femenino el más afectado para un 60,00 %.
Esto se debe a que el progreso de la enfermedad es generalmente lento y continuo y a que en las mujeres estos procesos inmunoinflamatorios son comunes debido a todos los cambios histopatológicos que se producen en ella, relacionado con trastornos hormonales que provocan alteraciones físico-química en los tejidos lo que conlleva al agravamiento del estado gingival, además del estrés a que están sometida en su vida cotidiana.
La profundidad de las bolsas periodontales según sexo y grupo al inicio del tratamiento, mostró un número superior en el grupo control que el experimental, así como las bolsas periodontales predominantes fueron las de 3 mm en ambos grupos y el sexo femenino, fue el más afectado.
Francesena y colaboradores, 7) refleja en su estudio, que hay un predominio de bolsas periodontales de 5-6 mm de profundidad, no coincide con nuestro estudio. Resultados diferentes obtuvo Millones y colaboradores, 15 pues plantea en su trabajo que todos los pacientes presentaban bolsas periodontales de 5-7 mm de profundidad.
La bolsa periodontal es el signo patognomónico de la enfermedad periodontal por lo que no tiene importancia que en los pacientes de esta investigación predominaran las bolsas de 3 mm de profundidad porque con la ya existencia de la misma se puede realizar el diagnóstico de la periodontitis que se acompaña de pérdida ósea lo que se corrobora radiográficamente.
Con respecto a pacientes según la pérdida de inserción, grupo y sexo, se destacó la pérdida de inserción entre 3,0 a 4,9 mm en ambos grupos, y las féminas fueron las más afectadas en esta categoría.
Resultados semejantes obtuvo Francesena y colaboradores, (7) quien plantea en su estudio que la mayoría de la población estudiada presentaba una pérdida de inserción de 3 mm.
La formación de la bolsa da lugar a la pérdida de inserción periodontal y denudación de la superficie radicular. La magnitud de la pérdida de inserción suele tener relación, si bien, no siempre, con la profundidad de la bolsa. Esto se debe a que el grado de la pérdida de inserción depende de la localización de la base de la bolsa en la superficie radicular, en tanto que la profundidad de a bolsa es la distancia entre el fondo de la bolsa y la cresta del margen gingival.
El nivel de inserción es la distancia entre la base de la bolsa y un punto fijo de la corona, como la unión amelocementaria. Los cambios en el nivel de inserción sólo se deben al incremento o a la pérdida de inserción y son un indicio del grado de destrucción periodontal.
Al observar la evolución de la enfermedad a los 6 meses del tratamiento según sexo y grupo, no mostró diferencias notables entre ambos grupos, destacándose la categoría de curado tanto en el sexo femenino como en el masculino.
Sánchez y colaboradores, 10) en su trabajo acerca de la eficacia del uso del plasma rico en factores de crecimiento en defectos periodontales distales de segundos molares inferiores, posterior a la extracción de un tercer molar mandibular no encontró diferencia significativa con el uso de PRP en cuanto a ganancia en el nivel clínico de inserción periodontal en el área distal de segundos molares después de la extracción de terceros molares inferiores retenidos. Planteó que a los 3 meses de evolución la ganancia en niveles inserción periodontal en el grupo experimental (tratado con PRP) era muy similar al grupo control (no tratado con PRP).
La cicatrización es un proceso que se desencadena de manera fisiológica en los pacientes sanos sistémicamente. Las plaquetas que se encuentran en la sangre periférica, contienen una serie de proteínas, citocinas y factores de crecimiento que inician y regulan los aspectos relacionados con la reparación de los tejidos dañados.
En la evolución de la enfermedad a los 12 meses del tratamiento según sexo y grupo, según la ausencia de diferencias entre ambas terapéuticas, la mayoría de los pacientes curaron en ambos grupos, el sexo femenino y el masculino muestran distribuciones parecidas tanto en el grupo tratado con PRP como en el grupo que recibió tratamiento convencional.
Fuentes Ayala y colaboradores, 16 arrojó en su investigación acerca del PRP en el tratamiento de la periodontitis que posterior a la terapia celular las encías presentaron características de normalidad a los 7 días de evolución, a los 12 meses se observó hueso de neoformación y aumento de la densidad ósea.
Peña Sisto y colaboradores, 17) en su estudio acerca de los cambios clínicos y radiográficos de pacientes con periodontitis tratados con PRP plantea que estos fueron evaluados a los 7 días para observar las características clínicas y a los 3, 6 y 12 meses para valorar los cambios radiográficos, lo cual coincide con lo descrito en la bibliografía médica consultada.
La utilización de PRP, es un elemento sanguíneo al que se le han atribuido propiedades regenerativas principalmente en el área de la odontología.
Puede considerarse el PRP un instrumento útil para aumentar la calidad de hueso regenerado, cicatrización de heridas y curación de defectos de tejidos blandos.
Con respecto a los eventos adversos podemos señalar que ninguno de los pacientes de nuestro estudio, tanto del grupo experimental como del grupo control presentaron reacciones adversas.
Gavica, 18) en su estudio refleja que el 90,00 % de profesionales recomiendan el uso de PRP en cirugía, el 90,00 % argumenta tener como confiable este biomaterial y se dice que el 35,00 % cree que no existe rechazo alguno, ya que el PRP, por ser un medio autólogo no presenta algún tipo de reacciones adversas si se aplica de la manera apropiada en pacientes sanos, y su fácil obtención permite brindarle a los pacientes comodidad en su recuperación y evitarle molestias futuras, además este puede ser utilizado en todos los procesos que involucren regeneración de tejido. Existen beneficios observados en el control post quirúrgico en cirugías dentales por la aplicación del PRP, como son la disminución de inflamación, dolor post operatorios y recuperación de la zona lesionada.
En su investigación Salgado y colaboradores, 9) plantea que el empleo de PRP constituye una técnica simple y eficaz que permite acelerar la curación de tejidos blandos y duros. Sus posibles usos son diversos, tanto en el campo de la Odontología como en otras áreas, pero es necesario un mayor conocimiento del biomaterial, y de su biología, eficiencia y limitaciones.
Resultados similares obtuvo Araujo Rocha, 19 Del Rio y colaboradores, 20) los cuales no tuvieron eventos adversos en su estudio.