Introducción
A pesar de que la migraña es una enfermedad frecuente y altamente discapacitante,1) la identificación de los factores que permiten predecir la discapacidad en estos pacientes y la cuantificación del riesgo individual de padecer de discapacidad por migraña, no ha sido una prioridad para los centros de investigación en el mundo ya que a partir de la definición de los criterios de migraña crónica,2 los esfuerzos se dirigieron principalmente a la identificación de los factores que permiten predecir el paso a la cronicidad de esa enfermedad,3 sin tener en cuenta que gran parte de los pacientes con cefaleas menos frecuentes tienen elevados grados de discapacidad;4 por otra parte, la mayor parte de la información que existe sobre el tema en la actualidad proviene de estudios descriptivos, lo cual constituye una importante limitación a la hora de evaluar la relación causa-efecto.
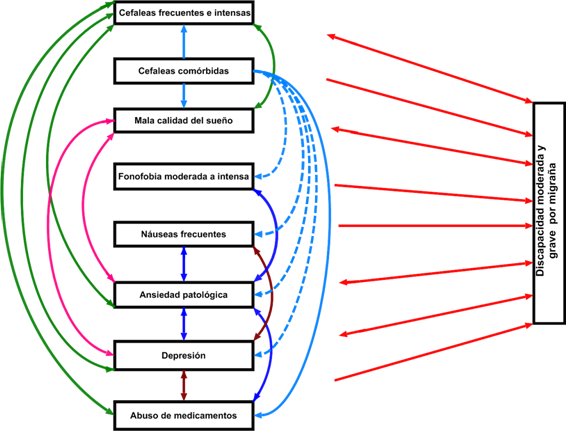
Para darle solución a este problema científico, entre los años 2007 a 2009 se realizó un proyecto de estudio sobre la migraña en el municipio Bayamo, de la provincia cubana de Granma. Basado desde el punto de vista epistemológico en un enfoque empirista-inductivo, constó de tres fases, primero la realización de un estudio transversal, para determinar la prevalencia de la migraña e identificar casos con migraña a nivel poblacional,5 en una segunda fase se realizó un estudio de casos y controles con los pacientes migrañosos diagnosticados, que permitió identificar ocho factores con influencia independiente sobre el riesgo de aparición de la discapacidad moderada y grave (DMG) por migraña: las cefaleas frecuentes e intensas, las cefaleas coexistentes, la mala calidad del sueño, la fonofobia moderada o intensa, las náuseas frecuentes, la ansiedad patológica, la depresión y el abuso de medicamentos para el dolor,6 en un tercer momento se diseñó y se validó un índice predictivo del riesgo de DMG por migraña basado en los factores previamente identificados.7
El objetivo de la presente investigación fue crear un modelo teórico explicativo de la interrelación dinámica entre los factores asociados a la discapacidad por migraña y a su vez la relación individual de cada uno de estos factores con la discapacidad.
Métodos
Para la realización de esta investigación se asumió el enfoque racionalista-deductivo como postura epistemológica, y los métodos hipotético-deductivo y sistémico-estructural para su consecución. Se realizó una revisión bibliográfica que proporcionó información teórica y empírica sobre el objeto de estudio que permitió identificar componentes y relaciones que permitieron construir un modelo teórico explicativo de la interrelación dinámica entre los diferentes factores con influencia independiente sobre la discapacidad por migraña y a su vez la relación individual de cada uno de estos factores con la discapacidad.
Resultados
En la figura se propone un modelo teórico para explicar la DMG por migraña en base a las múltiples relaciones que tienen entre sí los factores con influencia independientes identificados en el proyecto de estudio sobre la migraña del municipio Bayamo y a su vez la relación individual de cada uno de estos factores con la discapacidad.
Discusión
La génesis de la discapacidad por migraña es compleja y está profundamente relacionada con la fisiopatología de la enfermedad; los factores con influencia independiente identificados tienen un origen común en el incremento de la transmisión sináptica mediada por el péptido relacionado con el gen de la calcitonina (PRGC) y en la cascada de liberación de neuropéptidos producida por él,8 con implicaciones directas en la generación del dolor, la inflamación neurógena, la hipomotilidad e hipersecreción gastrointestinal, la sensibilización central y la hipersensibilidad de los sentidos.8-10
Estos factores parecen actuar siguiendo varios mecanismos específicos, que muchas veces tienen puntos comunes ya que como parte de la extraordinaria complejidad del sistema nervioso humano, varios componentes de las redes neurales involucradas en el sueño, la nocicepción, la antinocicepción, la respuesta autonómica, la afectividad y la percepción auditiva están íntimamente relacionados entre sí.8-12
El factor con mayor influencia independiente sobre la DMG por migraña, las cefaleas frecuentes e intensas, tiene relaciones bidireccionales con el abuso de medicamentos, la ansiedad, la depresión y la mala calidad del sueño;13 se ha demostrado que a medida que se incrementa la frecuencia y la intensidad de la cefalea migrañosa, se produce un aumento secundario del consumo de fármacos para el dolor, que produce hiperalgesia y cambios en la estructura y función de varias áreas cerebrales que facilitan las vías del dolor y dificultan el control antinociceptivo, lo cual lleva a un mayor consumo de medicamentos;13,14 por otra parte, varias son las estructuras cerebrales involucradas en el procesamiento del dolor, en la ansiedad y en la depresión, entre las que se encuentran la corteza prefrontal, la corteza cingulada anterior, la amígdala, el hipocampo y el núcleo del rafe, en estas estructuras límbicas hay incremento en la expresión de genes que codifican a citoquinas proinflamatorias como las interleuquinas (IL) IL-1beta, IL-6 y el factor de necrosis tumoral alfa (FNTα), responsables de la depresión. El dolor persistente causa distrofia en áreas del hipocampo, con reducción de su volumen e incremento anormal en la expresión local de citoquinas, induciendo déficit en la potenciación a largo plazo y dificultando la neurogénesis, lo cual provoca ansiedad y estrés.15
La corteza prefrontal y el hipocampo juegan un papel crítico en la regulación del eje hipotálamo-hipófisis-suprarrenal, que se activa liberando cantidades importantes de cortisol, la acción crónica de esta hormona a nivel cerebral produce atrofia de dendritas en el hipocampo, sugiriendo que la ansiedad y la depresión pueden inducir cambios en la plasticidad neural en áreas involucradas en el control del sistema nociceptivo y predisponen al cerebro a una persistente sensibilidad al dolor.15
La relación del sueño con la intensidad y frecuencia del dolor es compleja, se han propuesto dos vías no excluyentes para explicarlo, la primera en la cual el trastorno del sueño tendría un impacto directo sobre las características del dolor, atendiendo a los múltiples puntos de contacto entre las estructuras cerebrales que regulan el ritmo sueño vigilia con las vías de trasmisión del dolor y el sistema de control antinociceptivo, y una segunda vía, en la cual además se sumaría el impacto de factores agravantes, producidos directamente por los trastornos del sueño, según Whibley,16 estos factores agravantes se pueden dividir en siete dominios: estados de ánimo negativos, ansiedad o depresión, atención excesiva al dolor, desesperanza ante el dolor, fatiga y activación del eje hipotálamo-hipófisis-suprarrenal; el incremento en la frecuencia y en la intensidad del dolor producido tanto por vía directa como indirecta deteriora aún más los componentes estructurales del sueño.16
El segundo factor en importancia, las cefaleas coexistentes o comórbidas, van a actuar siempre de manera unidireccional incrementando la intensidad y frecuencia del dolor, potenciando el abuso de medicamentos e incrementando el deterioro de los componentes estructurales del sueño, muchas cefaleas que coexisten con la migraña pueden además incrementar las náuseas, la hipersensibilidad de los sentidos y contribuyen al incremento de la depresión y la ansiedad que sufren estos pacientes, de manera directa al afectar estructuras cerebrales vinculadas a las emociones, la ansiedad y la depresión y de manera indirecta mediante el incremento por adición de la intensidad y frecuencia del dolor.2 La coexistencia de varios patrones de dolor de cabeza es un importante obstáculo diagnóstico y terapéutico para la mayoría de los médicos sin entrenamiento específico en cefaleas y determina que se prescriban tratamientos no adecuados y no se emplee tratamiento preventivo.
Aparte de su relación con la frecuencia de la cefalea y la intensidad de la misma, la mala calidad del sueño (tercer factor independiente en importancia) tiene importantes relaciones con la ansiedad y la depresión.17 Existe evidencia de una relación directa y bidireccional entre depresión y sueño,17,18 los pacientes deprimidos tienen una latencia del sueño prolongada y más problemas subjetivos relacionados con el sueño, adicionalmente un incremento en los trastornos del sueño puede acompañarse de un incremento de los síntomas depresivos o un diagnóstico de depresión. Varios mecanismos permiten explicar esta relación, los trastornos del sueño contribuyen a incrementar los niveles de marcadores inflamatorios como la IL-6 y la CRP mediante la activación del sistema nervioso simpático y el incremento de la transmisión betaadrenérgica, lo que produce activación del factor nuclear Kappa B, el cual es clave en la vía de control transcripcional de la cascada de citoquinas inflamatorias con incremento en los niveles de IL-6 y FNTα que van a producir o agravar la depresión y a la vez van a tener influencia sobre la calidad del sueño. También se ha planteado que la rápida disminución de monoaminas (serotonina, noradrenalina y dopamina), con aumento del tono colinérgico al ocurrir la transición a la fase de sueño de movimientos oculares rápidos (MOR) es una explicación plausible para producción de depresión, la cual ha sido asociada a disrupción de la fase de sueño MOR. Estos elementos permiten explicar por qué los trastornos del sueño incrementan la vulnerabilidad ante la depresión y esta a su vez afecta la calidad del sueño. (17,18
La ansiedad es una respuesta normal del organismo ante un peligro inminente o la percepción del mismo, permite generar la alerta y activación necesaria para hacer frente a las amenazas y buscar soluciones; esa respuesta normal se convierte en un problema cuando se vuelve demasiado intensa o desproporcionada al estímulo que la desencadenó, demasiado duradera o demasiado frecuente. La respuesta de activación y alerta tiene como objetivo primordial movilizar recursos para la supervivencia y es incompatible con el sueño. La cascada de acontecimientos biológicos esta mediada por la liberación de cortisol, que inhibe y suprime el sueño, así como de la prolactina y la serotonina, muy relacionadas con la regulación de los ciclos del sueño, los estados anímicos y la percepción del dolor. (17,18
Las náuseas frecuentes parecen tener una relación bidireccional con la ansiedad y la depresión, mediada por la activación del sistema nervioso autónomo y existen bases genéticas para esta afirmación. (19
La ansiedad y la depresión, ambas con un fuerte componente genético y determinadas por múltiples factores epigenéticos son frecuentemente comórbidas y tienen una relación bidireccional,19,20 la ansiedad se relaciona con los fenómenos asociados a la hipersensibilidad de los sentidos (fonofobia) y las náuseas, los cuales la retroalimentan de forma positiva, por su parte la depresión incrementa los trastornos del sueño y el abuso de medicamentos, el cual se relaciona a su vez de forma bidireccional con la ansiedad, la depresión y la intensidad y frecuencia de la cefalea.
Todos estos factores identificados en el estudio pueden presentarse con diverso grado de intensidad y de esta manera contribuir a la magnitud de la discapacidad individual, lo cual está en relación con los diversos factores epigenéticos a que se exponen los pacientes, las estrategias de enfrentamiento particulares de cada sujeto y la susceptibilidad biológica individual.
Hay cuatro factores en los que existe una relación bidireccional con la discapacidad, ellos son las cefaleas frecuentes e intensas, la ansiedad, la depresión y los trastornos del sueño, si el paciente no dispone de terapéutica efectiva o no tiene mecanismos adaptativos que le permitan minimizar el efecto de estos factores se crea un mecanismo de retroalimentación positiva que determina que a mayor discapacidad se incremente la frecuencia e intensidad del dolor de cabeza, la magnitud de la ansiedad, de la depresión, y se deterioren aún más los componentes estructurales del sueño, lo cual tiene una efecto directo sobre los factores con los que se relacionan y además se profundizan los cambios estructurales y funcionales del sistema nervioso central y la hiperalgesia con la consiguiente liberación de mas PRGC cuyo resultado final va a ser un nuevo incremento en la magnitud de la discapacidad.
Novedad y limitaciones
La novedad de la presente investigación consiste en que propone por primera vez en la literatura nacional e internacional un modelo teórico para explicar la discapacidad moderada y grave por migraña en base a los factores de riesgo identificados.
La principal limitación de la investigación consiste en que el modelo teórico está basado en factores de riesgo de discapacidad obtenidos a partir de un estudio de casos y testigos, en los cuales no se puede definir con certeza la temporalidad de las asociaciones.
Conclusiones
Se creó un modelo explicativo de la interrelación dinámica entre los diferentes factores con influencia independiente sobre la discapacidad por migraña y a su vez la relación individual de cada uno de estos factores con la discapacidad y que puede servir de base a médicos, psicólogos y pacientes para fomentar la educación preventiva y elevar la calidad de vida del paciente migrañoso.