Introducción
La estenosis hipertrófica del píloro (EHP) es la obstrucción parcial o completa de la luz del píloro, su musculatura se halla tan fuertemente engrosada, que la salida del estómago se estrecha y el vaciamiento del contenido gástrico se dificulta. El primer informe de esta enfermedad lo realizó Blair en 1717 al publicar los hallazgos de una autopsia en un lactante con las características elementales de la misma. Pero no fue aceptada como una entidad verdadera hasta que Harald Hirschsprung en 1888 presentó dos casos y dio una descripción tan cuidadosa que dejó definitivamente establecida la enfermedad como una entidad clínica independiente.1
Aunque el diagnóstico es básicamente clínico, los estudios imagenológicos son decisivos para confirmar la enfermedad y como examen más sensible está la ecografía de abdomen.2,3 Es una prueba sencilla de realizar con pocos riesgos para el niño, que mostrará dimensiones específicas de la hipertrofia del píloro.4 Si este ofrece dudas, se debe realizar la radiografía de esófago, estómago y duodeno bajo visión fluoroscópica, para buscar los signos directos e indirectos de la enfermedad. En los centros de desarrollo y experiencia, no es necesario hacer radiografías, con el cuadro clínico y la ecografía de abdomen se plantea el diagnóstico positivo y se realiza la intervención quirúrgica, pero en aquellos casos no concluyentes la radiografía tiene vigencia y utilidad.1
Por ser una de las causas más comunes de tratamiento quirúrgico en la etapa de recién nacido 1 y en este centro el diagnóstico por imagen ser criterio imprescindible para su confirmación; se trazó como objetivo describir los hallazgos imagenológicos utilizados para el diagnóstico de EHP en un centro de atención terciaria en Cuba, durante un periodo de 15 años.
Métodos
Estudio descriptivo retrospectivo realizado en el hospital Pediátrico Universitario “William Soler”, en pacientes con clínica de estenosis hipertrófica del píloro y cuyo diagnóstico se confirmó por estudios imagenológicos, en el periodo comprendido entre 1ro de enero de 2000 a 31 de diciembre de 2015.
El universo estuvo constituido por el total de pacientes que recibieron tratamiento quirúrgico por EHP (piloromiotomía extramucosa de Fredet - Ramstedt), quedaron excluidos los pacientes con historias clínicas con datos incompletos, así como aquellos cuyos padres o tutores no estuvieron de acuerdo voluntariamente con la investigación. De este modo la población en estudio quedó constituida por 119 pacientes.
Las variables utilizadas se agruparon de la siguiente forma:
Estudios imagenológicos
Ecografía de abdomen: longitud del canal pilórico ≥ 16mm (desde el antro pilórico hasta la porción distal del píloro en la vista longitudinal), pared del músculo pilórico ≥ 4mm (hipertrofia de la capa muscular) y diámetro de la oliva pilórica ≥ 14 mm (elongación del píloro en la vista transversal).5
Radiografía de esófago, estómago y duodeno (EED) bajo visión fluoroscópica, informada por un especialista de radiología y verificada y/o corroborada por un cirujano pediatra. Signo directo: signo de la “cuerda”(alargamiento y estrechamiento del canal pilórico). Signos indirectos: dilatación gástrica(estómago con disminución de su tonicidad, pliegues y de movimientos peristálticos), retardo en la evacuación gástrica (persistencia de más de 50% del contraste en el estómago a las 4 horas de iniciado el examen), movimientos antiperistálticos o signos de ‘’lucha’’ (ondas peristálticas fuertes y pronunciadas en el estómago), reflujo gastroesofágico (columna baritada en esófago en posición supina o trendelemburg), aumento del contenido gástrico (imagen heterogénea del contenido gástrico por mezcla de alimentos en vista de estómago) y signo del “paraguas” (imagen radiológica, con esa forma, que se observa debido al prolapso de la mucosa gástrica en el extremo duodenal del canal pilórico).5,6
Los datos se obtuvieron de las historias clínicas existentes en la sección de Archivo del Departamento de Registros Médicos de la institución y se plasmaron en una plantilla de recolección de datos creada al efecto. Se creó una base de datos digital con el programa estadístico SPSS v.21 donde fueron analizados. Se emplearon frecuencias absolutas y porcentajes, así como medidas de tendencia central (media), razón de positividad y sensibilidad; los resultados se presentaron en tablas estadísticas.
El proyecto fue aprobado por el consejo científico y el comité de ética de la institución. La investigación se sustentó en los principios de la ética registrados en la declaración de Helsinki, por tanto, se resguardó el derecho de los sujetos de proteger su integridad así como la confidencialidad de sus datos. El estudio tuvo una finalidad científica, sin afectaciones del medio ambiente, ni riesgos predecibles. La información obtenida no se empleó para otros fines fuera del marco de la investigación.
Resultados
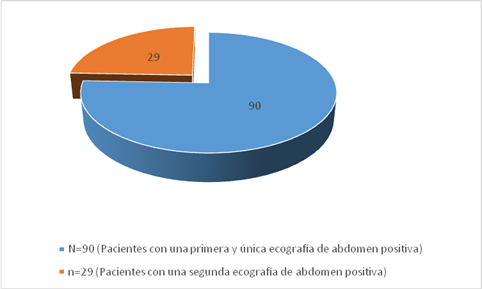
Se estudiaron un total de 119 pacientes, con una edad entre 11 y 86 días de vida, de los cuales solo en 90 se realizó el diagnóstico de EHP con la ecografía de abdomen inicial, a los 29 restantes luego de persistir con clínica sugestiva de la enfermedad, se les realizó radiografía de esófago, estómago y duodeno bajo visión fluoroscópica y consecutivamente una segunda ecografía de abdomen siendo positiva, resultando la razón de positividad (3.1:1) indicativo de gran acierto diagnóstico (gráfico).
La medida ecográfica más frecuente fue la longitud del canal pilórico ≥ 16mm en 95,8 % de los pacientes (tabla 1).
Tabla 1 Mediciones del píloro en la ecografía de abdomen.
| Ecografía de abdomen | No. | % | Media |
|---|---|---|---|
| Longitud canal pilórico ≥ 16mm | 114 | 95,8 | 18,5 |
| Pared músculo pilórico ≥ 4mm | 105 | 88,2 | 4,14 |
| Diámetro oliva pilórica ≥ 14 mm | 81 | 68,1 | 15 |
El estudio radiológico de esófago, estómago y duodeno bajo visión fluoroscópica se realizó en 29 pacientes, en los cuales el diagnóstico ecográfico inicial fue dudoso. El signo de la ‘’cuerda’’ se observó en el 100 % de estos niños, seguido de la dilatación gástrica en el 72,4% (tabla 2).
Tabla 2 Hallazgos en el estudio radiológico de esófago, estómago y duodeno bajo visión fluoroscópica.
| Estudio radiológico de EED bajo visión fluoroscópica | No. | % |
|---|---|---|
| Signo de la “cuerda” | 29 | 100 |
| Dilatación gástrica | 21 | 72,4 |
| Retardo en la evacuación gástrica | 17 | 58,6 |
| Movimientos antiperistálticos | 16 | 55,2 |
| Reflujo gastroesofágico | 12 | 41,4 |
| Aumento del contenido gástrico | 7 | 24,2 |
| Signo del “paraguas” | 3 | 10,3 |
A todos los pacientes luego de la confirmación imagenológica de EHP, se les realizó la piloromiotomía extramucosa de Fredet - Ramstedt, comprobándose en el acto quirúrgico que no existieron falsos positivos, con lo que la sensibilidad del estudio radiólogo fue del 100 % en esta serie.
Discusión
Después de la introducción del ultrasonido abdominal en 1977 para el diagnóstico de la EHP, un número considerable de estudios se han llevado a cabo para evaluar su utilidad, así como las relaciones de las medidas ecográficas con diversos parámetros como grupos etarios, peso, vómitos posquirúrgicos y estadía hospitalaria.2,3,7-9 En lo que sí coinciden todos los autores, es que constituye el complementario más sensible para su diagnóstico,1 confirmándose en este estudio, pues se obtuvo una razón de positividad ecográfica indicativa de gran acierto diagnóstico, con una sensibilidad de 100%, mientras que Vinycomb et al.2 reportaron en su serie un 95% de sensibilidad y 99% de especificidad.
La ecografía abdominal es un método no invasivo, seguro, confiable y preciso en manos de ultrasonografistas de experiencia, donde a través de las vistas longitudinal y transversal se buscan las distintas dimensiones del píloro así como los signos ecográficos del “donut” o de “ojo de buey” (anillo hipoecoico del músculo pilórico hipertrofiado alrededor de la mucosa ecogénica ubicada centralmente en la vista transversal) y el signo del “cérvix” (píloro engrosado y elongado en la vista longitudinal con apariencia de cérvix uterino).5,6 Con respecto a los rangos de las mediciones del píloro, estos varían según los diferentes informes en la literatura,2,10 pero Hernanz-Shulman menciona que es más importante la observación dinámica de la morfología del píloro y del antro gástrico y que el signo inequívoco de la estenosis del píloro es la demostración de la hipertrofia de la capa muscular.6
El grosor de músculo pilórico de 3.5 mm a ≥4 mm y la longitud del canal pilórico de ≥16 mm aumenta la sensibilidad de la ecografía al 100%. 9 Con respecto a las dimensiones del píloro, la longitud del canal pilórico (LCP) ≥16 mm y la pared del músculo pilórico (PMP) ≥4 mm fueron las de mayor relevancia en este estudio, coincidiendo con Karavdić et al.11) en su serie de 10 años. Jaafar et al.12 recogen en su artículo que Blumhagen y Coombs fueron los primeros en señalar la PMP como el parámetro radiológico más importante en el diagnóstico, mientras que GruBner refiere que en casos dudosos el diámetro y la longitud del canal pueden ser útiles para confirmar el diagnóstico. En este estudio se confirma que la medida ecográfica que más prevaleció fue la LCP denotando su importancia y además no existieron falsos positivos para la enfermedad. Hernanz et al.5 reportaron en su serie 6 falsos positivos.
Ruiz et al. 3 en su estudio de 109 pacientes observaron que existió relación entre una LCP ≥ 20 mm y los vómitos postoperatorios, sin embargo no así con el grosor del músculo pilórico. Así como un mayor tiempo de evolución y una edad > 30 días, con una LCP ≥ 20 mm y el grosor muscular > 4,5 mm respectivamente, demostrando que es una enfermedad que evoluciona con el tiempo.
Hay que tener en cuenta que el grosor del músculo pilórico puede ser menor en pacientes de 30 días de vida, que puede llegar a medir hasta 3mm 13 y así lo demuestra Leaphart et al.8) en su estudio con pacientes menores de 21 días, concluyendo que 3.5 mm puede ser el corte límite en este grupo etario.
Calle-Toro et al.10) en su estudio de 97 pacientes, encontraron una gran variedad de mediciones del espesor del músculo pilórico predominantemente en la vista longitudinal, mientras que el diámetro de la oliva prácticamente fue abandonada como medida, a diferencia de nuestro estudio que esta última estuvo presente en más de la mitad de los casos. Concluyeron que la oliva pilórica puede ser una medida más confiable que el grosor del músculo pilórico, ya que no está definida por ninguna capa interna, aunque no debería sustituirlo y es que el diámetro pilórico incluye ambas paredes musculares (superficial y profunda), así como la mucosa engrosada, informó Hernanz-Schulman.6
Algunos autores reportan gas en la vena porta,14,15 hallazgo ecográfico que en este estudio no fue encontrado. Otros proponen medidas ecográficas como el volumen pilórico y la ratio pilórica,10 así como las ventajas de la ecografía doppler,4 sin embargo en la práctica clínica no son tan usados.
Las radiografías simples abdominales, si se obtienen, típicamente revelan un estómago distendido con escasez de gas intestinal distal al estómago. Sin embargo, no es una prueba de diagnóstico sensible y los hallazgos tendrían que ser confirmado por la clínica, ecografía abdominal o un estudio de esófago, estómago y duodeno. Por tanto, si se sospecha una EHP, este examen solo agrega retraso y exposición a la radiación y no se recomienda.5 Por tal motivo no se tomó en cuenta para el diagnóstico en este estudio.
Ya que el sustrato anátomo-patológico de la EHP es la hiperplasia e hipertrofia de las fibras musculares lisas del píloro, con elongación y estrechez del canal pilórico y dificultad secundaria del vaciamiento gástrico, en aquellos pacientes en que la ecografía confiable no está disponible o no es concluyente, cuando es negativa y persiste una duda clínica razonable o cuando se considera necesario descartar otras causas de vómitos, especialmente reflujo gastroesofágico; se impone la realización de una radiografía de esófago, estómago y duodeno (EED), con medio de contraste según preferencia del examinador, para signos directos e indirectos bien establecidos que confirmen la enfermedad.6,16
En el presente estudio, a la totalidad de los pacientes que se les realizó la radiografía contrastada de esófago, estómago y duodeno bajo visión fluoroscópica resultó sugerente de diagnóstico de EHP, pues en todos se encontró alargamiento y estrechamiento del canal pilórico, denominado signo “de la cuerda” (en vista radiológica antero-lateral derecha u oblicua anterior derecha), considerado como signo directo de la enfermedad.6 El signo “del doble carril” o “riel”, similar este al signo de la cuerda, formado por varios trazos lineales de material de contraste y separados entre sí por mucosa intermedia,6) Hernanz-Shulman et al.5) lo reportaron en más de la mitad de los pacientes, en una revisión exhaustiva que realizaron sobre el tema. Como signos indirectos y más frecuentes se observaron dilatación y retardo en la evacuación gástrica, movimientos antiperistálticos y reflujo gastroesofágico secundario. Nuestro resultado es similar al de Jaafar et al.13 con respecto al hallazgo del signo “del paraguas” o “sombrilla”, imagen radiológica (con esa forma) que se observa debido al prolapso de la mucosa gástrica en el extremo duodenal del canal pilórico.
Algunos autores reportan que un 8.3% no fue diagnóstico por este estudio, encontrando como signos más representativos la dilatación gástrica y el retardo en la evacuación gástrica, donde también se pueden observar en el piloroespasmo, hipotonía gástrica, sepsis e íleo.13
Las ventajas de la ecografía abdominal con respecto al estudio radiológico de EED incluyen el no requerir administración de medio de contraste oral, lo que facilita la labor del cirujano en la eventualidad de tratamiento quirúrgico y disminuye el riesgo de aspiración de bario, dada la frecuente asociación de EHP con reflujo gastroesofágico. Además no usa radiaciones ionizantes, por lo que puede ser repetido cuando sea necesario.5 Esto es especialmente importante en casos de EHP de instalación más lenta donde el examen puede resultar inicialmente negativo. La sensibilidad y especificidad de la ecografía abdominal son similares o algo superiores que las del estudio radiológico convencional con bario, y permite, en algunos casos, orientarse hacia el diagnóstico de otras afecciones que clínicamente pueden simular una EHP, como se ha descrito en algunos pacientes que han presentado un diafragma antral.6 El espasmo pilórico es un fenómeno transitorio que puede simular una EHP si el examen no incluye una observación de la dinámica del canal pilórico por un tiempo adecuado.1,6
En todo caso, para lograr el máximo rendimiento del examen, es indispensable contar con equipos adecuados, idealmente de alta resolución y con un operador experimentado, esto último considerando que los exámenes ultrasonográficos son esencialmente dependientes de la destreza del que lo realiza.