Introducción
En la práctica profesional de estomatólogos y cirujanos maxilofaciales es poco frecuente la atención de pacientes con neoplasias no odontogénicas benignas en la mandíbula. En tal sentido, se refiere que la incidencia de estos es de un 0,01 % del total de tumores maxilares.1,2
Entre los que se diagnostican están los osteomas, definidos como tumores de crecimiento osteogénico neoplásico benigno formado por hueso maduro, que cuando están formados por una estructura ósea compacta se llama ebúrneo y, si se trata de hueso trabecular o reticular, se denomina esponjoso.1
A pesar de que el osteoma es una neoplasia benigna, el diagnóstico genera preocupación; por una parte al paciente, pues daña su salud biopsicosocial y, por la otra, al profesional, que debe realizar el necesario diagnóstico diferencial con las neoplasias odontogénicas, las tumoraciones malignas y las que tienen su origen en las formaciones glandulares.1,3,4
Lo anterior, hace necesario que los estomatólogos y médicos se familiaricen con el diagnóstico clínico de este tipo de tumoración, lo que ofrece pertinencia social al estudio del tema, para que los estomatólogos noveles estén preparados con las bases diagnósticas y terapéuticas de esta problemática de salud bucal.
La novedad del caso que se presenta está en el diagnóstico de un osteoma localizado a nivel de la mandíbula, lo que es inusual y conduce a diferenciarlo con tumoraciones de la glándula parótida, adenomegalias, entre otras y, por tanto, que los profesionales se apropien del saber necesario para esta finalidad.
Por lo antes expuesto, el objetivo de este artículo es presentar el caso clínico de una paciente con diagnóstico de osteoma ebúrneo periférico localizado en la rama mandibular, atendida en el Servicio de Cirugía Oral y Maxilofacial del Hospital General Docente “Enrique Cabrera Cossío” de La Habana, Cuba.
Presentación del caso
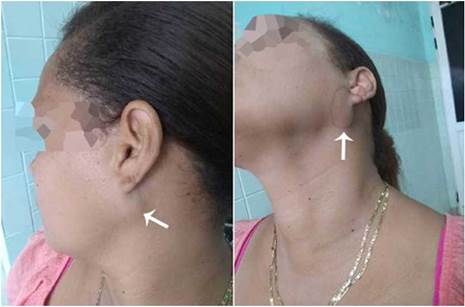
Paciente femenina de 40 años de edad, raza mestiza y procedencia urbana, que acudió a consulta por presentar ligero aumento de volumen a nivel del ángulo mandibular y porción inferior de la región parotídea izquierda.
Examen físico:
La palpación a este nivel mostró una lesión redondeada, dura, pétrea, fija al ángulo mandibular y que se hacía más evidente a la apertura bucal, con tejidos adyacentes de aspecto normal y sin referir sintomatología (Figura 1). El examen intraoral no reveló signos positivos.
Basado en el método clínico, se realizó el diagnóstico diferencial con un tumor parotídeo y se planteó el diagnóstico presuntivo de tumoración de origen óseo (osteoma). Se indicaron exámenes radiográficos específicos para el maxilar inferior: ortopantomografía, radiografía panorámica (Figura 2), radiografía simple anteroposterior y lateral de cráneo, y una tomografía axial contrastada.
Estos estudios posibilitaron la identificación de una imagen radiopaca, redondeada, de 3,5 cm a nivel posterior del ángulo y rama mandibular izquierda, de límites bien precisos, que impresionó tratara de puro hueso cortical (confirmado por tomografía computarizada) y sin afectación del conducto mandibular, con una densidad de 1060 UH.
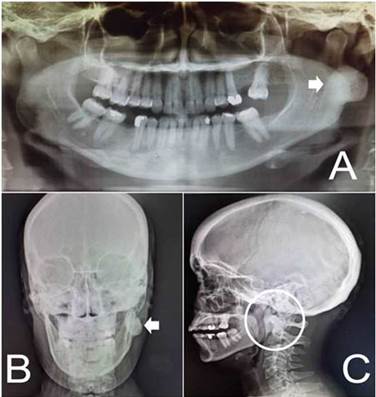
Fig. 2 Radiografía panorámica, anteroposterior y lateral de cráneo que muestran la imagen radiolúcida redondeada lateral a la rama mandibular izquierda.
Por el diagnóstico presuntivo de osteoma se consideró la realización de tratamiento quirúrgico y se planificó un abordaje tipo ritidectomía por tratarse de un proceso tumoral benigno en una mujer joven.
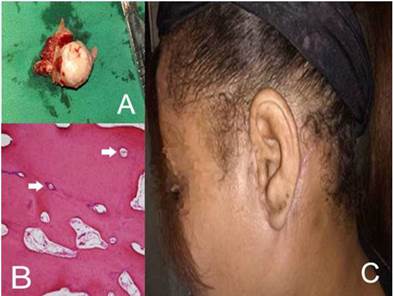
Se realizó una incisión desde la sien, descendiendo hacia atrás y abajo a través del pliegue auricular, bordeando la inserción del lóbulo de la oreja, luego hacia atrás y arriba hasta entrar en 1 cm en la línea del cabello y luego hacia abajo. Se disecó un colgajo anterior exponiendo la región parotídeo-masetérica. Se abordó la región parotídea a dos traveses de dedo debajo del ángulo de la mandíbula para proteger la rama marginal del nervio facial, se disecó la cincha pterigomaseterina, exponiéndose una lesión ósea redondeada de 3 cm de diámetro (Figura 3A). Se realizó osteotomía con fresa de hueso, la cual se completó con cincel con margen de seguridad conservador, se limaron los bordes filosos y se realizó irrigación con suero fisiológico, hemostasia, colocación de drenaje Penrose y se suturó por planos. La pieza quirúrgica se envió a anatomía patológica la cual informó osteoma ebúrneo (Figura 3B).
Al día siguiente se constató edema moderado de la zona intervenida, para lo cual se indicó tratamiento con antiinflamatorios (dipirona 500 mg, 1 tableta cada 8 h). Se evaluó a la paciente en consulta externa y, luego de tres semanas, se observó una evolución clínica satisfactoria, correcta cicatrización y se encontró satisfecha con el proceder realizado (Figura 3C).
Discusión del caso
El osteoma es un crecimiento osteogénico neoplásico benigno formado por hueso maduro. Cuando está formado por una estructura ósea compacta se llama ebúrneo y, si se trata de hueso trabecular o reticular, se denomina esponjoso.1) Según su localización se clasifican en tres formas: central, periférico y extraesquelético. Los periféricos son causados por el crecimiento centrífugo del periostio y se desarrollan como masas ligadas a las placas corticales; el tipo central surge a partir del crecimiento endostal, de forma centrípeta y, por último, la forma extraósea se desarrolla en las estructuras del tejido muscular.2
Es más común que los osteomas aparezcan entre la segunda y la quinta década de vida y en hombres, pero la localización maxilar es más frecuente en las mujeres.3) En ocasiones forman parte del síndrome de Gardner, caracterizado por la presencia de pólipos intestinales, osteomas múltiples, fibromas cutáneos, quistes epidérmicos, dientes supernumerarios y odontomas.4,5
El osteoma periférico es más común en los huesos de la región craneofacial, sobre todo en los senos paranasales, la pared orbitaria, hueso temporal, procesos pterigoideos, canal auditivo externo y maxilares superior e inferior.6) Son pocos los que se localizan en la mandíbula y no se asocian al síndrome antes mencionado, aunque en la literatura se encuentran informes de localizaciones aisladas en el proceso coronoide, cóndilo y rama mandibular.2,7,8
Nakayama y Osawa, et al.9,10 reportaron casos de similar localización y estructura al presentado, en la rama mandibular izquierda de dos pacientes femeninas de 69 y 57 años de edad respectivamente, únicos casos encontrados en la literatura con características similares, los cuales fueron diagnosticados por la preocupación estética de las afectadas y su diagnóstico definitivo fue de osteoma ebúrneo periférico.
Se caracteriza por un crecimiento lento, continuo y asintomático, por lo que generalmente se diagnostica incidentalmente al realizar exámenes radiográficos, aunque el tamaño del tumor puede causar deformidad facial por un aumento de volumen o provocar alguna alteración en las funciones normales del paciente.8) En este caso, la paciente no presentaba síntomas, se quejaba de la deformidad en su lateral izquierdo, la cual era aún más evidente al abrir la boca.
La causa del osteoma es desconocida. En la actualidad se sugieren tres teorías: una anomalía del desarrollo, una verdadera neoplasia y una reacción a traumas, infección o tracción muscular; de estas, el mecanismo de reacción es el que mejor explica la patogenia del osteoma periférico, por una combinación de trauma y tracción muscular. El trauma puede ocasionar hemorragia subperióstica o edema, y la tracción muscular elevar el periostio, por lo que estas dos acciones pueden iniciar una reacción osteogénica proveniente de remanentes embriológicos cartilaginosos y periósticos, que se perpetúa en el tiempo por la acción muscular continua sobre el área.5,11
El diagnóstico diferencial de esta entidad debe realizarse con tumores o procesos inflamatorios que pueden afectar el hueso mandibular, tales como: las exóstosis, que por lo general terminan su crecimiento con la pubertad; el fibroma central osificante, que es una lesión muy bien definida radiográficamente pero está rodeada de una línea radiolúcida que la separa del tejido óseo vecino; el osteoma osteoide y osteoblastoma que tienen un crecimiento rápido y por lo general doloroso; el odontoma complejo, que también se presenta como una radiopacidad definida pero con una densidad igual o mayor al hueso vecino parecido a la de los dientes. Se debe diferenciar, además, con las lesiones de origen en las glándulas salivales y de las adenomegalias de la región cervicofacial.8-11
Es aconsejable que se realice un examen físico general minucioso, debido a que es muy frecuente que se encuentre asociada esta neoplasia al síndrome de Gardner. En el caso presentado no se encontraron síntomas o signos que sugirieran la presencia de esta enfermedad.6,10,11
El tratamiento es la escisión quirúrgica completa, y se realiza en dependencia de la localización de la lesión, los síntomas asociados o cuando se requiere de confirmación histológica; cuando es pequeño y asintomático se puede realizar un solo control de la evolución.11,12) La conducta quirúrgica en el caso se tomó luego de evaluar la sintomatología, el deseo de la paciente y la perspectiva de crecimiento de la lesión. Se realizó con anestesia general endotraqueal y abordaje extrabucal del tipo ritidectomía, debido a que se trataba de una mujer joven que se encontraba preocupada por su estética. Después de siete semanas, la evolución de la paciente fue satisfactoria y la misma se encuentra satisfecha con su aspecto, el proceso de cicatrización fue efectivo y apenas dejó marcas visibles, justamente lo deseado antes de la intervención.
Consideraciones finales
Podemos concluir que los osteomas periféricos de los maxilares son relativamente poco frecuentes, más aún localizados en la mandíbula; es importante que estomatólogos y cirujanos maxilofaciales conozcan el diagnóstico diferencial y las características clínicas de esta entidad. Osteomas múltiples pueden ser indicativos del síndrome de Gardner; por tanto, un diagnóstico temprano puede ser muy valioso para el pronóstico de los pacientes. En general el tratamiento es conservador en casos asintomáticos, pero pueden requerir escisión quirúrgica cuando interfiere funcionalmente o por provocar asimetría facial que afecte la estética de la cara.