Introducción
Helicobacter pylori es un bacilo Gramnegativo asociado a la aparición de gastritis activa, ulceras pépticas y linfoma de la mucosa gástrica. Este patógeno es el causante de más del 90 % de los cánceres fuera del cardias y de las úlceras duodenales, además, del 80 % de úlceras gástricas.1,2
Se estima que alrededor del 80 % de la población en los países en vías de desarrollo se encuentra infectada con H. pylori.3 Los estudiantes universitarios constituyen un grupo poblacional con alto riesgo de infección y desarrollo de enfermedad ulcerosa a causa de este patógeno. Los hábitos alimentarios, sanitarios, largas jornadas de clases y bajos ingresos económicos que poseen, incrementan su susceptibilidad a padecer diversas enfermedades.
La principal vía de transmisión del microorganismo es la fecal-oral, debido al consumo de agua y alimentos contaminados con heces de una persona infectada. Por lo que su presencia está relacionada con las condiciones higiénicas y sanitarias deficientes, el nivel socioeconómico, hacinamiento, cloración del agua, entre otros.3
El diagnóstico de la infección por H. pylori se puede realizar empleando métodos invasivos (test de la ureasa, histología, cultivo, reacción en cadena de polimerasa) y no invasivos (detección de anticuerpos en suero sanguíneo, antígenos fecales y test del aliento). Las pruebas serológicas son de gran utilidad en los estudios de seroprevalencia por ser económicas, sencillas, rápidas y con una alta sensibilidad y especificidad.4 Entre ellas, la prueba de inmunocromatografía que permite la detección cualitativa de anticuerpos IgG frente a H. pylori en sangre total o suero sanguíneo.
La oportuna implementación de medidas preventivas y el diagnóstico del patógeno bacteriano contribuirán a reducir la frecuencia de la infección y progresión de la enfermedad ulcerosa, lo que motivó el desarrollo de este estudio. Ante ello, se planteó como objetivo determinar los hábitos alimentarios y de higiene asociados a la seroprevalencia de infección por Helicobacter pylori en estudiantes universitarios, departamento de Cajamarca, Perú, durante los meses de septiembre a octubre de 2019.
Método
Estudio de tipo correlacional, transversal y prospectivo con diseño no experimental. La población estuvo conformada por 367 estudiantes pertenecientes a la carrera profesional de Tecnología Médica de la Universidad Nacional de Jaén situada en el jirón Cuzco No 250, sector Pueblo Nuevo, provincia Jaén, departamento Cajamarca, Perú (Latitud: -5.70889, Longitud: -78.8078 5° 42′ 32″).
La muestra fue de 188 estudiantes de ambos géneros que cursaban del primer al octavo ciclo de la carrera profesional. Los universitarios fueron evaluados durante los meses de septiembre a octubre de 2019. El tamaño de la muestra se calculó con la fórmula estadística para poblaciones conocidas y el muestreo fue probabilístico de tipo aleatorio simple.
Para determinar la seroprevalencia de anticuerpos frente a H. pylori se utilizó la técnica de inmunocromatografía de flujo lateral. Se trabajó con el suero sanguíneo siguiendo las indicaciones del kit de prueba rápida On Site H. pylori Ab CE de CTK Biotech.5
Los hábitos alimentarios y de higiene de los estudiantes se recopilaron utilizando como técnica una encuesta estructurada. El instrumento aplicado fue un cuestionario validado por Sinchi y Timbe.6 Se tuvieron en cuenta variables como el consumo de alimentos preparados en la calle, lavado de manos, consumo de agua y lavado de frutas y verduras antes de ingerirlas.
Los estudiantes evaluados aceptaron participar voluntariamente del estudio a través de la firma de un consentimiento informado. La información recolectada solo se utilizó con fines de investigación, según lo establecido en la Declaración de Helsinki.
El análisis de los datos se realizó con el software estadístico Minitab® 19 para Windows® versión 8 empleándose la estadística descriptiva para la distribución de las variables evaluadas, prueba Chi-cuadrado para la determinación de asociaciones significativas.
Resultados
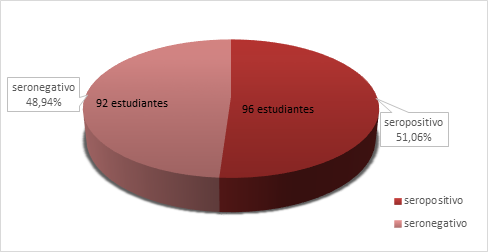
Se evaluaron 188 universitarios de ambos géneros. El 51,06 % de estudiantes resultó seropositivos a H. pylori como se aprecia en el Gráfico 1.
El 50 % de estudiantes que consumía alimentos expendidos en la calle presentó anticuerpos IgG frente a H. pylori (Tabla 1). Mayor prevalencia de infección se evidenció en los estudiantes que manifestaron consumir “a veces” dichos alimentos (31,38 %). Al evaluar la relación entre las variables se determinó la existencia de asociación significativa.
Tabla 1 Estudiantes universitarios según consumo de alimentos preparados en la calle y su relación con la seroprevalencia de Helicobacter pylori
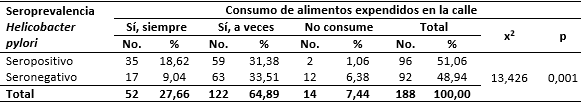
X2: Chi-cuadrado p < 0,05 es significativo.
En relación al lavado de manos antes de consumir los alimentos, se encontró que el 29,79 % y el 21,28 % de estudiantes que manifestó lavarse las manos “a veces” y “siempre” resultaron seropositivos a H. pylori. Asimismo, se estableció la relación significativa entre el lavado de manos antes de consumir los alimentos y la seroprevalencia del patógeno (Tabla 2).
Tabla 2 Estudiantes universitarios según lavado de manos antes de consumir los alimentos y su relación con la seroprevalencia de Helicobacter pylori
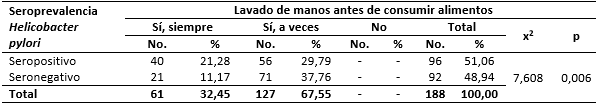
X2: Chi-cuadrado p < 0,05 es significativo.
En la tabla 3, se detalló información respecto al lavado de frutas y verduras antes de ser consumidas y la seroprevalencia de H. pylori en los estudiantes universitarios. Se encontró seropositividad al patógeno en el 43,62 % de estudiantes que afirmó lavar sus frutas y verduras con agua del grifo. Además, mediante la prueba de Chi-cuadrado se determinó relación estadísticamente significativa entre dichas variables.
Tabla 3 Estudiantes universitarios según lavado de frutas y verduras antes de consumir y su relación con la seroprevalencia de Helicobacter pylori
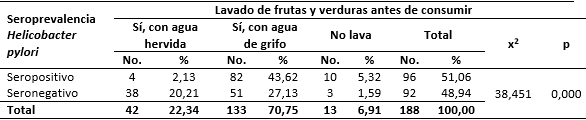
X2: Chi-cuadrado p < 0,05 es significativo.
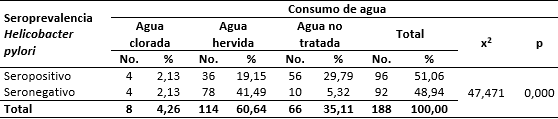
Respecto al consumo de agua y la seroprevalencia de H. pylori, se evidenció que los estudiantes que consumían agua no tratada y agua hervida presentaron una seropositividad del 29,79 % y 19,15 %, respectivamente. Asimismo, se encontró asociación significativa entre el consumo de agua y la seroprevalencia frente a la bacteria (Tabla 4).
Discusión
En el presente estudio se evaluaron a 188 estudiantes de una universidad del Nororiente peruano. La seroprevalencia de H. pylori fue del 51,06 %, resultados similares obtuvieron Sinchi y Timbe6 quienes reportaron que un 54,3 % de estudiantes pertenecientes a la Universidad de Cuenca (Ecuador) fueron positivos a H. pylori. Asimismo, Pareja, et al.1 encontraron una alta seroprevalencia del patógeno en una población adulta de la ciudad de Lima (63,6 %). Otro estudio realizado con pacientes atendidos en un centro de salud de Ayacucho halló una seropositividad del 67,3 %.7
El H. pylori es un patógeno sumamente frecuente sobre todo en los países en vías de desarrollo como el Perú. Incrementa el riesgo de padecer cáncer de estómago hasta seis veces más de lo normal.8) Por lo que es necesario el oportuno diagnóstico y seguimiento de las personas afectadas, así como de los factores que contribuyen a su diseminación con la finalidad evitar serias complicaciones a la salud de la población.
Se empleó la técnica de inmunocromatografía para evaluar la seroprevalencia de H. pylori. El uso de esta técnica serológica resulta de gran utilidad para el diagnóstico de la infección. Es una prueba no invasiva, fácil de realizarse y con alta sensibilidad y especificidad (superior al 90 %), primordialmente cuando es aplicada en poblaciones adultas asintomáticas.9
Al respecto, el estudio realizado por Martínez, et al.10 evidenció la utilidad de las pruebas serológicas en los pacientes que no han recibido tratamiento previo. Se empleó como Gold standard al examen histológico obteniendo una sensibilidad de la prueba del 98 % y un valor predictivo positivo del 77 %. Sin embargo, pese a su alta sensibilidad esta prueba no distingue entre infecciones activas o pasadas. Los niveles de anticuerpos IgG pueden permanecer hasta seis meses después de la eliminación del patógeno. Es así que la principal limitación del estudio está relacionada con la utilización de una prueba serológica, ya que no es concluyente para determinar infección activa por H. pylori.
Entre los hábitos alimentarios evaluados se consideró el consumo de alimentos que se expenden en la calle. Un trabajo realizado en Apulia (Italia)11 reportó asociación significativa entre la ingesta de comidas elaboradas fuera de casa con la infección por H. pylori en 460 individuos, lo que coincide con lo hallado en esta investigación. Gran parte de las comidas que se expenden en la calle son preparadas bajo condiciones higiénicas muy deficientes. Además, permanecen a la intemperie largos periodos de tiempo lo que contribuye a la contaminación de los alimentos (polvo, humo, insectos). La constante manipulación de los alimentos por los vendedores, también, juega un rol clave para la transmisión de múltiples microrganismos, entre ellos H. pylori.
El adecuado lavado de manos previo al consumo de alimentos es sumamente importante. Los hábitos higiénicos deficientes facilitan la contaminación con este y otros patógenos. Diversos estudios han reportado asociación entre el lavado de manos previo a la ingesta de alimentos y la seropositividad frente H. pylori.12,13 Los resultados obtenidos en esta investigación guardan relación con lo antes descrito.
Entre los mecanismos de supervivencia que posee esta bacteria resalta su capacidad de formar biopelículas.11 Se ha encontrado viable en la superficie de hortalizas crudas como la lechuga, zanahorias, tomates y otros vegetales. De modo que ciertos alimentos pueden comportarse como un vehículo de transporte que facilite su diseminación.
En relación al lavado de frutas y verduras, resultados similares obtuvieron Sinchi y Timbe6 al evidenciar que la prevalencia del microorganismo era mayor en aquellos estudiantes que lavaron sus frutas y verduras con agua de grifo antes de consumirlos. Mientras que Suárez, et al.13 encontraron una elevada prevalencia (80,50 %) de pacientes con diagnóstico de úlcera gastroduodenal por H. pylori que no lavaban sus vegetales antes de ingerirlos. Este mal hábito incrementa el riesgo de transmisión del patógeno.
El 29,79 % de los estudiantes que bebía agua no tratada fue seropositivo al patógeno, al igual que otros estudios6,12,13 que reportan que uno de los factores de riesgo para la infección con esta bacteria es la ingesta de agua no tratada y no hervida. Existe evidencia que la H. pylori puede sobrevivir en el agua clorada. Se detectó su ADN en el 20,3 % de muestras de agua potable de pobladores de la ciudad de Lima (Perú).14
Cabe señalar que este microrganismo es muy sensible a las condiciones de cultivo in vitro. Como estrategia de supervivencia ante las situaciones de estrés puede pasar a un estado viable no cultivable.11,14 Esto dificulta su aislamiento e identificación a partir de las muestras de agua y alimentos.
Conclusiones
El consumo de los alimentos preparados en la calle, el lavado de manos antes de ingerir alimentos, el tipo de agua de consumo y lavado de frutas y verduras antes de ingerirlas son los hábitos alimentarios y de higiene asociados a la seroprevalencia de Helicobacter pylori. Ante ello, es necesario elaborar estrategias enfocadas en la prevención temprana de la infección. Sobre todo, en países como el Perú donde muchas veces no existe un diagnóstico oportuno del germen y de los factores que contribuyen a su rápida diseminación. Esto debido a la falta de pruebas diagnósticas en el sistema de salud público y a los escasos recursos económicos de gran parte de la población del país.