Introducción
A finales de 2019 aparece por primera vez en Wuhan, China, el virus del coronavirus 2 (CoV-2)1, causando la enfermedad por CoV-2 (COVID-19), con implicaciones a escala internacional por su rápida propagación. El 11 de marzo de 2020 la COVID-19 fue declarada como una pandemia por la Organización Mundial de la Salud (OMS).1
A nivel global, la tasa de mortalidad en pacientes con SARS-CoV-2/COVID-19 con enfermedad cardiovascular preexistente se estima cercano del 10,5 %, con hipertensión arterial (HTA) es del 6 % y sin condiciones preexistentes es del 0,9 %; no obstante, parece ser inferior a la observada con otras infecciones virales2. Varios estudios a escala global3,4 han definido que la insuficiencia cardíaca (IC), la lesión isquémica miocárdica (IMA), la miocarditis y las arritmias ventriculares son factores de riesgo de mortalidad en pacientes con SARS-CoV-2/COVID-19.
En algunos pacientes la COVID-19 puede afectar directamente el sistema cardiovascular, en otros la enfermedad cardiovascular preexistente (ECV) puede predisponer a la infección por SARS-CoV-2.4) En este sentido, al momento de elaborarse esta investigación, en la región de las Américas, varios han sido los acercamientos al tema, y una de las conclusiones fue que la obesidad, junto a sus patologías asociadas como dislipidemias, diabetes mellitus tipo 2, hipertensión y enfermedad cardiovascular eran las causas más frecuentes de mortalidad.5
En Cuba, una primera revisión dio a conocer, que la hipertensión y la diabetes son las principales comorbilidades que presentan los pacientes con COVID-19 en estadios graves y críticos, seguidas por la cardiopatía isquémica, primera causa de muerte dentro de las enfermedades cardiovasculares, la demencia senil y la insuficiencia renal crónica. Recientemente, otros estudios cubanos, determinaron la hipertensión arterial, la diabetes, la obesidad y la delgadez extrema, como las comorbilidades de mayor incidencia en las muertes de pacientes de COVID-19.6
El análisis del pronóstico y la mortalidad por COVID-19 es cambiante y tiene algunas limitaciones especiales. Primero, la definición de esta infección-enfermedad grave como consenso global, no está claramente establecida, a pesar de existir protocolos bien consensuados es bien conocido esta limitación conceptual operativa; segundo, los criterios para establecer el positivo de los pacientes (el famoso denominador de la ecuación) es muy variable por las diferentes sensibilidades de cada test y los criterios de realización de PCR.
El vertiginoso y necesario avance de los sucesos relacionados con la COVID-19 y la voluntad de la comunidad científica en el orbe, ha permitido que se conozca mucho más de esta grave condición clínica multisistémica, notándose la evidencia científica que propone la asociación muy probable de las enfermedades cardiovasculares y la COVID-19 y, en especial, el mayor riesgo de muerte y complicaciones, la cual evidentemente varía apresuradamente con nuevas evidencias.6
En Santiago de Cuba se ha comprobado la circulación de nuevas variantes del SARS-CoV-2,7 más contagiosas, que han impactado en el curso de la epidemia, viviéndose el periodo de más intensidad en la transmisión del virus, el riesgo de enfermar ha aumentado y existe al momento de esta investigación una tasa de incidencia de 224,3 por 100 000 habitantes con aumento de la letalidad (1,02), por encima de la del país; es menester inferir la compleja situación de este territorio.8
La mortalidad por COVID-19 en lo que va de junio en el municipio cabecera es angustiosa, comprobado porque han fallecido 19 personas, en abril fueron 12 y en mayo 14, se suman a estas cifras dolorosas, la cantidad de graves y críticos (15 %) de la nación, que actualmente se encuentran en las salas de cuidados intensivos de esta provincia.8
La seria situación de Santiago de Cuba ha disparado todas las alarmas8) y una exploración sobre los factores predictivos de mortalidad cardiovascular por COVID-19 no se ha perfilado aún en nuestros escenarios médicos, por lo que se desconoce cuáles podrían ser los factores que propicien la muerte asociada a este grave proceso.
Cuba es considerada un escenario de acceso universal que, aunque con recursos limitados, parece un entorno promisorio para conseguir mejores resultados en cuanto a la disminución de la mortalidad por COVID-19, por lo que la presente investigación tiene como objetivo: identificar los factores cardiometabólicos predictivos de mortalidad cardiovascular por COVID-19, al ser los eventos cardiacos, uno de sus principales orígenes.
Método
La investigación se desarrolló en la ciudad de Santiago de Cuba, a través de un diseño de estudio analítico, de cohorte, con la participación conjunta del servicio de Medicina Interna y Terapia Intensiva y Emergencias del Hospital Clínico Quirúrgico “Ambrosio Grillo Portuondo”, así como la Dirección Municipal de Salud del mencionado municipio. Esta serie de investigación científica fue realizada durante el periodo comprendido entre mayo de 2020 a mayo de 2021. Fue seleccionada una muestra de 120 pacientes que cumplieron con el criterio de haber sido diagnosticados con SARS-CoV-2/COVID-19 por estudio de PCR, que presentaran además al momento de la investigación antecedentes de enfermedad cardiometabólica o que surgiera algún evento de este tipo en el transcurso evolutivo de la infección-enfermedad.
Para la estratificación, según la muestra escogida, se dividió en 2 cohortes de enfermos: pacientes vivos (n=105) y fallecidos (n=15). Se tuvo en consideración las siguientes variables: sexo, edad, hipertensión arterial, cardiopatía isquémica, diabetes mellitus, hipercolesterolemia, hábito de fumar, obesidad, miocarditis, compromiso vascular (choque cardiogénico).
Se realizaron búsquedas bibliográficas en bases de datos nacionales e internacionales de prestigio científico. La información primaria se obtuvo a través de la revisión de las historias clínicas-epidemiológicas de los pacientes, creando una base de datos para la recopilación y procesamiento de la información mediante el programa estadístico SPSS (Statistical Package for the Social Sciences) versión 17,5.
En la etapa descriptiva de la investigación se calcularon números absolutos y porcentajes como medidas de resumen para las variables cualitativas y cuantitativas. Se utilizó el test de comparación de las proporciones, usando un nivel de significación de p ≤ 0,05, con un intervalo de confianza de 95 % [IC (95 %)].
Para la identificación de los factores cardiometabólicos predictivos de la mortalidad, el análisis de los datos se basó en la construcción de un modelo multivariado (regresión logística multivariable). Como variable dependiente o marcadora de predicción se consideró la muerte. Se calculó la razón de productos cruzados (OR) como estimador del riesgo relativo (RR) e indicador del riesgo (predictivo) y sus intervalos de confianza, que brindó el método de las significaciones sucesivas.
Se utilizó el método estadístico de bondad de ajuste de Hosmer-Lemeshow para evaluar la bondad de ajuste del modelo. Se utilizó este modelo porque emplea una técnica disponible en los distintos softwares, así como en su facilidad en cuanto a la interpretación de la exponencial de los parámetros del modelo, en términos de los cocientes de ventajas u Odds Ratio (OR). e1g=ng∑k=1ˆp(xk)
Se evaluó la probabilidad de morir, estimada como función de las variables hipotéticamente predictivas, para predecir la muerte. De esta manera, se buscó encontrar la función que con menor cantidad de variables logró un ajuste apropiado (parsimonia del modelo). Se calcularon indicadores como la sensibilidad, especificidad y el porcentaje global predictivo, para validar el modelo estimado.
Se tuvieron en consideración los aspectos éticos planteados en la Declaración de Helsinki (actualizada en el año 2000) referente a la investigación en humanos.
Resultados
La serie mostró (Tabla 1), como del total de enfermos (n=120) fallecieron 15 durante el período de hospitalización. Los hombres (62) representaron el 51,7 % y las mujeres (58) el 48,3 %, sin poder relacionar estadísticamente estas dos variables de género con la mortalidad (p=0,391). Sin embargo, la edad superior a los 60 años constituye una de las variables en el tiempo que se asocia robustamente a la mortalidad (p=0,001), toda vez que 10 (66,7 %) entre 60 y 79 años y 4 (26,6 %) mayores de 80 años fallecieron, del total de ellos.
Tabla 1 Enfermos con SARS-CoV-2/COVID-19 según estado al egreso y su relación con el sexo-edad
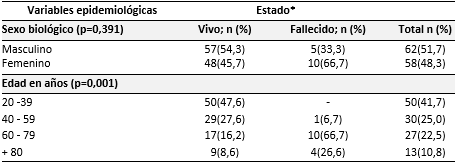
*Calculado en base al total de cada estado al egreso. Fuente: base de datos.
No hubo datos estadísticamente significativos relacionados con los distintos factores de riesgo cardiometabólicos estudiados (p=0,041) (Tabla 2). No muy similar a la edad, pero algo más discreto, es el fenómeno de la mortalidad relacionado con la hipertensión arterial, que de los 15 fallecidos, 8 para un 40 % resultó ser lo más destacado de esa variable observándose una (p=0,217). Algo similar se verificó en algunas variables como la diabetes mellitus tipo 1 sin uso de insulina (p=0,217) y la diabetes mellitus tipo 2 sin uso metformina (p=0,213) con 2 fallecidos (13,3 %) de un total de 6 y 3 (6,7 %) fallecidos de un total de 7, respectivamente. Hay que tener en cuenta la obesidad, donde se observaron 2 fallecidos (13,3 %) de un total de 12 pacientes, resultado que no se asoció significativamente con la mortalidad de esta serie.
Tabla 2 Enfermos con SARS-CoV-2/COVID-19 según estado al egreso y factores de riesgo cardiometabólicos
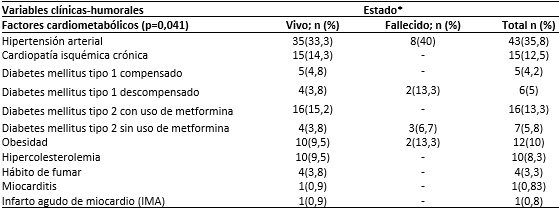
*Calculado en base al total de cada estado al egreso.
Fuente: base de datos.
En la tabla 3 se puede comprobar de manera significativa que el compromiso vascular (choque cardiogénico) se asoció robustamente con la mortalidad, donde 12 pacientes (80 %) de un total de 15 fallecieron después de haber presentado este evento cardiovascular (p=0,227).
Tabla 3 Enfermos con SARS-CoV-2/COVID-19 según estado al egreso y compromiso vascular (choque cardiogénico)
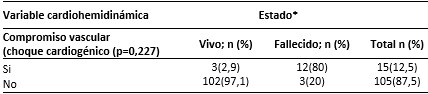
*Calculado en base al total de cada estado al egreso.
Fuente: base de datos.
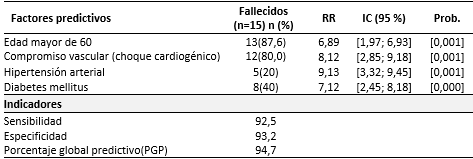
Las variables que conformaron el modelo estimado por el análisis de regresión logística calculado se aprecia en la tabla 4. La edad superior a los 60 años, que estuvo presente en el 87,6 de los enfermos investigados fallecidos, reflejó una estimación estadística de un RR superior a 6 (6,89) y el compromiso vascular (choque cardiogénico) 8,12. La hipertensión arterial con 5 (20 %) y la diabetes mellitus 8 (40 %) pacientes respectivamente, mostraron variabilidad estadística con un RR de 9,13 y un intervalo de confianza de 3,32; 9,45 para la primera y un RR de 7,12 con intervalos de confianza de 2,45; 8,18 para la segunda. Ambas condiciones se asociaron estadísticamente con la mortalidad de este conglomerado. Se obtuvo un porcentaje global predictivo (PGP) de 94,7. La edad mayor de 60 años y el compromiso vascular (choque cardiogénico) fueron estimados como los principales factores de mortalidad cardiovascular en el conglomerado de enfermos estudiados.
Discusión
Existe un amplio rango de conceptos y criterios reportados hasta el momento en la literatura nacional e internacional en relación a los enfermos con SARS-CoV-2/COVID-19. Sus posibles complicaciones y mortalidad asociada pudieran ser tan variadas que sería probable la presencia de confusión en su análisis pero, en este sentido, hay que recordar que en las investigaciones biomédicas hay que tener en cuenta factores decisivos muy diversos, en este caso, tratándose de la COVID-19, se hace necesario valorar, cómo son las series de enfermos investigadas, cómo fueron evaluadas o interpretadas según el contexto clínico situacional, tipos de procedimientos para el diagnóstico y tratamiento efectuados según el nivel de asistencia, el nivel de competencia profesional efectuado, entre otros.
Según la información que hasta ahora se tiene de este evento de aparición relativamente reciente, en la mayoría de las veces si no se actúa según protocolos su desenlace es particularmente fatal, o sea, el riesgo de morir es mayor.
Son dos extremos de la vida, los que influyen de manera perceptible en la maduración del desarrollo del sistema inmune, por un lado, los niños y, por otro, las personas adultas; más acusado en los mayores. En estos extremos son más proclives las infecciones y la mortalidad asciende significativamente. Siguiendo esta idea y en concordancia con lo publicado a nivel nacional e internacional, esta investigación muestra un discreto aumento de enfermos por COVID-19 en personas del sexo masculino, pero con casi el doble de fallecidos a favor de las féminas, aun así, sin encontrar relevancia estadística con el sexo opuesto.
Una investigación9 realizada por autores cubanos, muestra que en relación al número de enfermos por COVID-19, la frecuencia fue casi idéntica entre ambos sexos, coincidiendo con esta serie. En este mismo trabajo se reportan 6 fallecidos predominantemente del sexo masculino (5:1), elemento que contrasta, pues en la serie nuestra hubo predominio del sexo femenino, factores como la distribución geográfica, los antecedentes de enfermedad cardiovascular con los que se trabajó, pudieran explicar estas diferencias.
En correspondencia a la edad, González, et al.9, revelan que los del grupo de edad de 60 a 79 años, tuvieron riesgo casi cinco veces superior al resto de la serie para desarrollar complicaciones con desenlaces fatales (OR=4,85; IC: 2,44-9,64) y el grupo de mayor riesgo fue el de los pacientes de 80 años y más, con riesgo mayor de 30 veces que el resto de la serie (OR=30,53; IC: 3,73-249,95), armonizando en gran medida con nuestro sondeo científico.
Richardson, et al.10, en una serie de casos que incluyó 5 700 pacientes con COVID-19 de 12 hospitales en Nueva York, destacan la frecuencia de comorbilidades y complicaciones fatales en los pacientes mayores de 60 años, hecho que resalta la concordancia estadística de este estudio con la nuestra. Estos elementos científicos nos permiten recalcar que, a partir de la senectud, nuestro sistema inmunológico se ve comprometido y esto propicia que las infecciones se comporten más agresivas.
Existen grupos de riesgo que dada su alta vulnerabilidad requieren atención especializada ante la pandemia por COVID-19, entre estos están los pacientes con comorbilidad cardiovascular, como indica un informe de la Organización Mundial de la Salud (OMS).10
Siguiendo esta aserción, es significativo resaltar que durante las etapas iniciales de la pandemia y ante la poca evidencia científica disponible, se pensaba que este coronavirus ocasionaba síntomas limitados al aparato respiratorio. Con la publicación de informes sobre grandes series de la enfermedad en diferentes países, se observó que la afectación cardiovascular tiene un papel fundamental en el desarrollo y pronóstico de la infección. Los pacientes con enfermedad cardiovascular preexistente y otros factores de riesgo cardiovascular muestran una mayor susceptibilidad a la infección por COVID-19 y a sus complicaciones clínicas, de ahí, que constituyan el grupo de mayor riesgo de morbilidad y mortalidad.10
Recientemente, la Journal of the American Medical Association (JAMA) publicó los datos de 1 625 pacientes fallecidos en Italia por COVID-19 y confirmaron la asociación de la mortalidad con enfermedades cardiovasculares, el 30 % tenía enfermedad coronaria, el 24,5 % fibrilación auricular y el 9,6 % antecedentes de accidente cerebrovascular. Solo tres pacientes (0,8 %) no tenían enfermedad subyacente y 3 de cada 4 tenían dos o más comorbilidades. Las estimaciones de China coinciden con estos datos, que mientras la mortalidad sin comorbilidades fue del 0,9 %, se incrementó al 10,5 % con enfermedad cardiovascular.11,12
En nuestra investigación hubo poca significación estadística entre los distintos factores de riesgo estudiados relacionados con la mortalidad, pero en conjunto aportaron varios fallecidos, siguiendo un pensamiento bayesiano puede decirse que aunque matemáticamente este colectivo de investigadores no haya notado grandes revelaciones para estos factores cardiometabólicos de riesgo, si ampliáramos la muestra de estudio se pudiera entonces apoyar nuestra visión empírica y lógica de nuestra poca, pero dogmática experiencia, sin dudas la hipertensión arterial (HTA), la cardiopatía isquémica (CI), la diabetes mellitus (DM), la obesidad y otros son factores cardiovasculares muy vinculados a la COVID-19, presentarían un desenlace fatal en la mayoría de las veces, a pesar de esto, pueden o no ser predictivos.
En un metaanálisis sobre esta temática, realizado por Plasencia-Urizarri, et al13 se observó que pacientes con enfermedad cardiovascular, tienen un riesgo global de 4,39 (IC 95 %: 3,29-5,87; p<0,001) de padecer la COVID-19 con presentación grave y muerte. Se obtuvo, además, un riesgo incrementado de una presentación clínica grave en aquellos pacientes que padecían de hipertensión arterial, con un efecto global de 4,05 (IC 95 %: 3,45-4,74; p<0,001), aunque no se obtuvieron evidencias de la ocurrencia de sesgos de publicación (t=0,05; p=0,96) y (t=-1,49; p=0,17), respectivamente.13
Nuestros resultados muestran que factores cardiometabólicos como la HTA, la diabetes mellitus y la obesidad se asociaron a un mayor riesgo de muerte en los pacientes hospitalizados por el SARS-CoV-2, los cuales son compatibles con los hallazgos de este estudio. Reconocemos las limitaciones internas de nuestra exploración científica, pero a la postre de las evidencias observadas, la enfermedad cardiovascular global, destacando la hipertensión y la diabetes sobre todo descompensada, están entre las comorbilidades que mayor riesgo implican para una presentación clínica grave y como factores que predicen una determinada estimación de muerte por COVID-19, con incrementos marcados en el riesgo.
En el momento de redacción de este trabajo no existía otro referente en Santiago de Cuba que explorara los factores predictivos de mortalidad por COVID-19 y, mucho menos, aquellos relacionados con los eventos cardiometabólicos. Siguiendo un pensamiento lógico, es prudente analizar algunos elementos sobre este tema en particular.
El riesgo de presentar la COVID-19 es para todos, incluidos los pacientes hipertensos. Al analizar los elementos esenciales relacionados en la fisiopatología de la hipertensión arterial, de manera particular se significa que esta entidad clínica se asocia a factores inflamatorios y que su desarrollo podría producirse mediante una disfunción endotelial o por la activación del sistema renina-angiotensina, que ha sido asociado, además, a una inflamación vascular, con efectos deletéreos en el sistema inmunológico, lo cual evidentemente condiciona la aparición de complicaciones.13
En relación a la HTA, en una serie investigada14 se recoge una mayor mortalidad por COVID-19 en hipertensos con hazard ratio (HR) de 2,58 e intervalo de confianza del 95 % entre 2,26-2,95 y un valor de p <0,05, seguido de presentar 2 de estas enfermedades crónicas en simultáneo HR 2,57 e IC95 % 2,20-3,0, p <0,05, diabetes mellitus 2,56 y 2,23-2,93 con p<0,05 y cardiopatías crónicas 2,53 y 1,84-3,48 p <0,05. En cohortes de otros países15,16 es similar este criterio y se podría decir que bastante parecido a lo recogido por nuestra investigación de cohorte.
La obesidad aumenta el riesgo de enfermedad grave por COVID-19 y algunos autores como Petti, et al.17 y Yang, et al.18 asocian la obesidad a mayor mortalidad con OR 1,7 (1,1-2,8, p=0,016) y OR no ajustado 2.91 (IC 95 % 1,31-6,47), respectivamente. Es, a su vez, interesante esta observación pues en nuestro trabajo solo hubo 2 fallecidos del total, pero en realidad solo se estudiaron a 10 obesos; es menester aumentar la muestra en este grupo de riesgo en particular y estudiar más esta variable, al tanto que se asume, debe trabajarse intensamente en la prevención de salud y así evitar los efectos negativos de la obesidad, con el fin de amortiguar la posibilidad que estos eventos afecten a este grupo poblacional.
No está claro si la diabetes conlleva un mayor riesgo de infección por el SARS-CoV-2. Los pacientes con diabetes mellitus tendrían un mayor riesgo de mortalidad y enfermedad grave por COVID-19, sin embargo, esto podría no ser así en los diabéticos sin complicaciones asociadas.
Además, combina que el riesgo de fallecer en el hospital es mayor en la diabetes tipo 1 que en la tipo 2, el riesgo de mortalidad es mayor en los diabéticos de reciente diagnóstico hospitalizados por COVID-19, los diabéticos con glucemia mal controlada tienen mayor riesgo de mortalidad y enfermedad grave. Nuestro estudio evidencia concordancia parcial con lo reflejado en esta afirmación.
La COVID-19 debe verse como una oportunidad para darle importancia capital a los estudios relacionados con la cardiología clínica, dirigiéndose principalmente a su relación con la enzima convertidora de la angiotensina (ECA2) y sus consecuencias. En este sentido, a pesar del conocimiento de las implicaciones cardiacas en infecciones virales, se les ha prestado poca atención dentro de la investigación científica.
Debido a la naturaleza del brote pandémico actual de SARS-CoV-2 y la actualización diaria de estudios científicos, aunados con la escasez de información concluyente y falta de estudios en poblaciones más numerosas, es un desafío establecer conclusiones precisas o contundentes en todos los aspectos del COVID-19. Diversos autores han mencionado otras alteraciones dentro del proceso patológico con sus consecuentes manifestaciones, entre ellas, encontramos: choque cardiogénico, insuficiencia cardiaca, tromboembolismo venoso o sistémico y síndrome coronario agudo.19
En un estudio19 con 21 pacientes con COVID-19 grave, alrededor del 30 % presentó miocardiopatía de reciente diagnóstico durante la infección, a juzgar por la disminución de la fracción de eyección del ventrículo izquierdo en el ecocardiograma, estos tuvieron un desenlace fatal al presentar choque cardiogénico.
Como ya se describió, la expresión de la ECA2 en tejidos como el pulmón, los intestinos y el corazón se asoció con la entrada del virus a las células y la consecuente infección y daño a esos órganos, lo que condiciona el estado del organismo.19,19 Esto explicaría la incidencia alta de manifestaciones en el sistema cardiovascular dado por daño miocárdico y choque consecuente.
Daño miocárdico agudo se ha descrito como la complicación cardiológica más común en pacientes con COVID-19. Esta manifestación se halló entre los primeros casos de Wuhan, China. De los 41 casos reportados en un estudio, en su mayoría pacientes masculinos, 5 de ellos (12 %) fueron diagnosticados con daño miocárdico y choque relacionado con la infección viral.
Las variables que componen el modelo predictivo estimaron una sensibilidad de 92,5 una especificidad de 93,2 y un porcentaje predictivo global de 94,7. Desde el punto de vista clínico son fáciles de obtener y, sobre todo, se pueden encaminar las actuaciones terapéuticas de un proceso nuevo como este, a un tratamiento certero. Los resultados mostraron que el choque cardiogénico fue el principal factor predictivo de mortalidad con OR=46,4y p=0,0001. Se hace necesario analizar que las variables obtenidas en el modelo, como predictoras de mortalidad, obviamente tienen un vínculo fisiopatológico elevado.
Al aumentar la presencia de factores de riesgo cardiometabólicos se amplifica la posibilidad de defunción por COVID-19, este nuevo proceso viral puede decirse que tiene cierta relación con el desarrollo de casos graves cuando están presentes factores como los antes mencionados, aunque poco estudiados.
Parece ser que el daño directo del virus sobre el miocardio aparentemente sano o dañado ocasiona cambios histológicos y evidentemente funcionales, lo que lleva a mayor compromiso vascular, a partir del cual, de no ser resuelto, sobrevienen las complicaciones ventriculares, que conllevaría a la presencia de choque cardiogénico y con este la muerte.
Nuestra investigación tuvo algunas limitaciones que podrían incorporar sesgos en la serie dado por una población pequeña, pacientes que no se escogieron de la misma unidad asistencial y, sobre todo, la posibilidad de un inadecuado diagnóstico por toma de la muestra en diversos lugares.
Conclusiones
La investigación permitió la identificación de los factores cardiometabólicos predictivos de mortalidad para la COVID-19, donde la edad mayor a los 60 años, el compromiso vascular (choque cardiogénico), la HTA y la DM constituyen los principales factores causales en la explicación fisiopatológica y estadística de la mortalidad.