Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN vol.15 no.11 Santiago de Cuba nov. 2011
ARTÍCULO ORIGINAL
Factores pronósticos de la mortalidad por traumatismo craneoencefálico grave
Prognosis factors of mortality due to severe cranioencephalic trauma
MsC. Rafael Domínguez Peña, 1 Dr.C. Ricardo Hodelín Tablada 2 y MsC. Marco Antonio Fernández Aparicio 3
1 Especialista de I Grado en Neurocirugía. Máster en Urgencias Médicas. Profesor Asistente. Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", Santiago de Cuba, Cuba.
2 Especialista de II Grado en Neurocirugía. Máster en Urgencias Médicas. Doctor en Ciencias Médicas. Profesor Asistente. Investigador Auxiliar. Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", Santiago de Cuba, Cuba.
3 Especialista de I Grado en Medicina General Integral. Máster en Urgencias Médicas. Residente de 2do año en Neurocirugía. Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", Santiago de Cuba, Cuba.
RESUMEN
Se efectuó un estudio analítico observacional, de tipo caso-control, de los pacientes atendidos en el cuerpo de guardia y posteriormente ingresados en el Hospital Provincial Docente "Saturnino Lora" de Santiago de Cuba desde enero de 2009 hasta diciembre de 2010, con el diagnóstico de traumatismo craneoencefálico grave, a fin de determinar los principales factores de pronóstico relacionados con la mortalidad por esa causa; para ello se realizaron pruebas estadísticas como Ji al cuadrado, razón de productos cruzados y modelo de regresión logística. Entre los factores de pronóstico que influyeron en la mortalidad por ese tipo de traumatismo, sobresalieron: edad por encima de los 60 años, bradipnea, bradicardia e hipotensión arterial. En el análisis bivariante de regresión logística, la bradipnea y la hipotensión arterial fueron las variables pronósticas independientes.
Palabras clave: bradipnea, bradicardia, hipotensión arterial, traumatismo craneoencefálico grave.
ABSTRACT
An analytical and observational case-control study of patients with severe cranioencephalic trauma attended at the emergency room and subsequently hospitalized at "Saturnino Lora" Provincial Teaching Hospital in
Key words: bradypnea, bradycardia, hypotension, severe cranioencephalic trauma.
INTRODUCCIÓN
El traumatismo craneoencefálico (TCE) ha sido llamado "la epidemia silenciosa" y constituye la primera causa de muerte y discapacidad en individuos menores de 40 años. En la sociedad moderna, el TCE y el daño cerebral asociado representan un considerable problema de salud, con un elevado costo socioeconómico e importantes conflictos éticos y afectivos. Conceptualmente se denomina TCE a las alteraciones que sufre el encéfalo (hemisferios cerebrales, cerebelo y tallo encefálico), sus envolturas meníngeas (duramadre, aracnoides y piamadre), el estuche óseo o los tejidos blandos epicraneales por la acción de disímiles agentes vulnerantes. 1
De hecho, entre las principales causas que provocan TCE, figuran los accidentes del tránsito y laborales, las caídas, las agresiones y las guerras. A pesar del perfeccionamiento de los sistemas de recogida, de la atención de emergencia, 2,3 del desarrollo de novedosos medios de diagnóstico, 4 de la monitorización de la presión intracraneal (PIC) y otros parámetros vitales, 5 de la introducción de nuevos fármacos neuroprotectores 6 y del mejoramiento de las unidades especializadas en cuidados neurointensivos, ese tipo de trauma da lugar a las más altas cifras de morbilidad y mortalidad de entre todos los existentes. 7
A escala mundial, la lesión cerebral postraumática es una de las primeras causas de muerte y discapacidad en la población joven y laboralmente activa. En los países industrializados se estima que aproximadamente 300 de cada 100 000 habitantes están en riesgo de sufrir un TCE anualmente.
MÉTODOS
Se realizó un estudio analítico observacional del tipo caso-control, de los pacientes atendidos en el cuerpo de guardia y posteriormente ingresados en el Hospital Provincial Docente "Saturnino Lora" de Santiago de Cuba, en el período de enero
Para determinar el tamaño de las muestras se tomaron en cuenta los siguientes criterios:
1. Dos de los siguientes 3 parámetros:
· Una idea del valor aproximado del riesgo relativo que se desea estimar (RR).
· La proporción de expuestos al factor de estudio que presentaron el evento de interés (P1).
· La proporción de no expuestos que experimentaron ese mismo evento (P2).
2. El nivel de confianza o seguridad (1-á). Se trabajó con una seguridad de 95 %, lo cual implica que Z=1,96.
3. La precisión relativa deseada para el estudio å, consistente en la oscilación mínima con la que se quiere estimar el RR correspondiente, expresada como porcentaje del valor real esperado para ese riesgo.
Con estos datos, el cálculo del tamaño muestral se realizó mediante la fórmula:
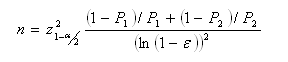
De donde se obtuvo un tamaño muestral para los grupos 1 y 2 de 55 integrantes, respectivamente.
Con las variables seleccionadas se diseñó una base de datos, estos últimos exportados a otra por medio del paquete estadístico SPSS, versión 17.0.
De hecho, tomando en cuenta que los datos de las series fueron recolectados por el investigador con instrumentos de medición de comprobada consistencia y se utilizaron los mismos criterios de diagnóstico de TCEG y sus clasificaciones, tanto en Cuba como en el mundo, se asumió que estos eran consistentes. Para las variables cuantitativas y cualitativas se emplearon tablas de contingencia y la prueba de Ji al cuadrado, con un nivel de significación de 0,05, que permitió evaluar la posible asociación entre el factor y la variable dependiente.
Odds ratio (OR): En caso de hallarse un resultado significativo de la mencionada prueba, se calculó el OR o la razón de riesgo, que puede interpretarse como la probabilidad de fallecer o presentar un pronóstico desfavorable, cuando el factor está presente. El OR tiene un valor referencial de uno: superiores a la unidad se consideran como factores de riesgo e inferiores como protectores. Para aquellas condiciones evaluadas en más de 2 categorías se procedió al cálculo del OR al fusionarlas de acuerdo con las diferentes alternativas y se evaluó en cada caso la significación del resultado. Luego, para determinar qué variables por sí solas constituían factores pronósticos del TCEG, se realizó un análisis de regresión logística condicional con el sistema por pasos hacia delante, considerando como significativo cuando p < 0,05. De este modo se calcularon los OR y sus intervalos de confianza (IC) al 95 %, ajustados para 3 modelos de regresión logística múltiple, donde se analizó la asociación de la variable dependiente con las independientes en forma separada para cada una.
RESULTADOS
En la tabla 1 se muestra que de los 12 pacientes mayores de 75 años, 10 fallecieron (83,3 %).
De los 21 pacientes con bradipnea (tabla 2), 18 murieron (85,7 %), por lo que existían 8,4 veces más probabilidades de fallecer cuando esta afección se asociaba al TCE grave.
El análisis de las alteraciones de la frecuencia cardíaca (tabla 3) reveló que de los 21 pacientes con bradicardia, 18 fallecieron (85,7 %), de donde pudo interpretarse que cuando este trastorno concomitaba con TCE grave, había 8,4 veces más probabilidades de que se produjera la muerte.
De los 26 pacientes con hipotensión arterial (tabla 4), 24 murieron (93,3 %), lo cual equivalía a considerar que existían 20,5 veces más probabilidades de fallecer cuando esa alteración se asociaba al traumatismo craneoencefálico grave.
Para lograr mayor veracidad científica en los resultados se utilizaron modelos bivariantes de regresión logística, donde se incluyeron aquellas variables significativas y las que se consideraron de interés clínico; se midió el grado de asociación de estas con la mortalidad mediante ajuste estadístico y se valoraron posibles modelos predictivos; datos que se reflejan en la tabla 5.
DISCUSIÓN
Los resultados de esta investigación se corresponden plenamente con los descritos en la bibliografía médica revisada, donde hay consenso en cuanto a la opinión de que los ancianos son más vulnerables a sufrir traumatismos y tienden a experimentar complicaciones más graves que los adultos más jóvenes, hasta tal punto que la mortalidad tiende a duplicarse en los primeros. 14
El adulto mayor suele padecer una o más enfermedades crónicas, a lo cual se suman el riesgo atribuible de ingerir medicamentos y la dificultad de mantener un control sistemático de esas afecciones. Además de ello, al producirse un mayor deterioro de sus funciones biológicas y disminuir su rol social, permanecen más tiempo dentro de la casa, donde se hallan más expuestos a sufrir accidentes domésticos, porque también se empeñan en conservar su independencia. Al respecto, los autores de este artículo coinciden en afirmar como Mosquera y Capote, 15 que a medida que aumenta la edad, se incrementa el riesgo de ocurrencia de los traumatismos por la predisposición que acompaña al envejecimiento fisiológico progresivo de los distintos sistemas.
Con referencia a la bradipnea suele señalarse un predominio de las dificultades respiratorias. Así, Nicho et al, 16 en un estudio clínico sobre fallecidos por traumatismo craneoencefálico, diagnosticaron dichas alteraciones en 77,2 % de su casuística, la mayoría de cuyos integrantes fallecieron a causa de episodios bradipneicos. Jennett, citado por Salas Rubio, 1 informó anormalidades del patrón respiratorio en 60 % de sus pacientes, con primacía de la polipnea.
Desde hace muchos años, las anormalidades respiratorias en la evolución de enfermos con TCE graves, se consideran como expresión de disfunción de los centros reguladores del tallo cerebral y constituyen un signo de mal pronóstico, sin olvidar que las lesiones extracraneales que puedan haberse producido en los pacientes politraumatizados, son capaces de influir en la mecánica de la ventilación pulmonar.
Acerca de la bradicardia cabe comentar que estos hallazgos se diferencian de los de algunos autores, quienes han notificado una mayor mortalidad asociada a taquicardia que a la bradicardia, como se demuestra en la serie de Moore et al. 17 Kühne y su grupo de trabajo 18 destacan que la taquicardia está presente en los fallecidos con mayor frecuencia de lo que podría esperarse, lo cual le confiere un valor predictivo de mal pronóstico.
La presión arterial sistólica por debajo de
Por consiguiente, la alta relación encontrada entre la hipotensión arterial y el fallecimiento concuerda con lo comunicado en otros estudios. 3,5,6 La presencia de tensión arterial por debajo de la requerida como parte de la respuesta sistémica al trauma, ha sido vinculada con alteraciones de la presión intracraneal, edema, hemorragias intracraneales diferidas y, por tanto, también con mal pronóstico. 1
Los modelos bivariantes de regresión logística evidenciaron resultados interesantes. Las variables que mejor explicaron de forma independiente la mortalidad fueron: la edad mayor de 75 años, la bradipnea y la hipotensión arterial. Cuthbert et al 19 construyeron un modelo pronóstico mediante regresión logística, basado en 264 pacientes con TCE graves y determinaron la probabilidad de un buen o mal pronóstico empleando la puntuación en la escala de Glasgow para el coma, la respuesta oculocefálica y la edad. La tasa de exactitud aparente fue de 79 % con los datos obtenidos en las primeras 24 horas del traumatismo.
Por su parte, Menon y Zahed 20 analizaron 12 factores pronósticos en 115 pacientes con TCE graves para estimar la probabilidad de un buen o mal pronóstico mediante un modelo de regresión logística. Las variables más importantes, recogidas precozmente, fueron: necesidad de descompresión quirúrgica, edad, presencia de complicaciones sistémicas (hipoxia, hipercapnia, hipotensión y anemia) y respuesta motora. El modelo obtuvo una tasa de exactitud aparente de 91 %.
REFERENCIAS BIBLIOGRÁFICAS
1. Salas Rubio JH. Traumatismo craneoencefálico: Temas.
2. Zhu GW, Wang F, Liu WG. Classification and prediction of outcome in traumatic brain injury based on computed tomographic imaging. J Int Med Res 2009; 37(4):983-95.
3. Steyerberg EW, Mushkudiani N, Perel P, Butcher I, Lu J, McHugh GS, et al. Predicting outcome after traumatic brain injury: development and international validation of prognostic scores based on admission characteristics. PLoS Med 2008; 5(8):e165; discussion e16.
4. Lagares A. Romero A. Lobato RD. Resonancia magnética en trauma craneoencefálico moderado grave. Estudio comparativo de hallazgos en tomografía axial computarizada y Resonancia magnética nuclear. Características relacionadas con la presencia y localización de lesión axonal difusa en Resonancia magnética nuclear. Neurocirugía 2006; 17:105-18.
5. Ruben Sabogal B. Neurotrauma. Fundamentos para un manejo integral. Bogotá: Editorial Cartagena, 2007:68-72.
6. Masson F, Thicoipe M, Mokni T. Epidemiology of traumatic coma: a prospective population-based study. Brain Inj 2010; 17:279-93.
7. Saban KL, Smith BM, Collins EG, Pape TL. Sex differences in perceived life satisfaction and functional status one year after severe traumatic brain injury. J Womens Health (Larchmt) 2011; 20(2):179-86.
8. Cuthbert JP, Corrigan JD, Harrison-Felix C, Coronado V, Dijkers MP, Heinemann AW, et al. Factors that predict acute hospitalization discharge disposition for adults with moderate to severe traumatic brain injury. Arch Phys Med Rehabil 2011; 92(5):721-30.
9. Nayak P, Mahapatra AK. Single photon emission computed tomography scanning: A predictor of outcome in vegetative state of head injury. J Neurosci Rural Pract 2011; 2(1):12-6.
10. Hodelín Tablada R. Pacientes en estado vegetativo persistente o estado de mínima conciencia secundarios a traumatismos craneoencefálicos. MEDICIEGO 2010; 16(Supl. 1). <http://bvs.sld.cu/revistas/mciego/vol16_supl1_10/pdf/t20.pdf> [consulta:8 septiembre 2011].
11. . Del estado vegetativo persistente al estado de mínima conciencia. Presentación de una casuística. MEDISUR 2010; 8(1). <http://medisur.sld.cu/index.php/medisur/article /view/1130/5730>[consulta:8 septiembre 2011].
12. . Exégesis sobre el estado de mínima conciencia. BIOETIMED (Guatemala) 2010 (1):1-3.
13. Domínguez Peña R, Hodelín Tablada R, Fernández Aparicio M. Factores pronósticos en el traumatismo craneoencefálico grave. MEDICIEGO 2010; 16(Supl. 1). <http://bvs.sld.cu/revistas/mciego/vol16_supl1_10/pdf/t22.pdf>[consulta:8 septiembre 2011].
14. Pompucci A, Debonis P, PetrellaG, Dichirico A. Decompresive craniectomy for traumatic brain injury: Patient age and outcome. J Neurotrauma 2007; 24(7):1182-8.
15. Mosquera G, Capote A. Factores pronósticos del trauma craneoencefálico en el adulto mayor. MEDICIEGO 2010; 16(Supl 1). <http://bvs.sld.cu/revistas/mciego/vol16_supl1_10/pdf/t21.pdf>[consulta:8 septiembre 2011].
16. Nichol AD, Toal F, Fedi M, Cooper DJ. Early outcome prediction after severe traumatic brain injury: can multimodal magnetic resonance imaging assist in clinical prognostication for individual patients? Crit Care Resusc 2011; 13(1):5-8.
17. Moore L, Turgeon AF, Sirois MJ, Lavoie A. Trauma centre outcome performance: A comparison of young adults and geriatric patients in an inclusive trauma system. Injury 2011(15):256-8.
18. Kühne CA, Mand C, Lefering R, Lendemans S, Ruchholtz S. Urgency of neurosurgical interventions for severe traumatic brain injury. Unfallchirurg 2011; 38(7):456-9.
19. Cuthbert JP, Corrigan JD, Harrison-Felix C, Coronado V, Dijkers MP, Heinemann AW, et al. Factors that predict acute hospitalization discharge disposition for adults with moderate to severe traumatic brain injury. Arch Phys Med Rehabil 2011; 92(5):721-30.
20. Menon DK, Zahed C. Prediction of outcome in severe traumatic brain injury. Curr Opin Crit Care 2009; 15(5):437-41.
Recibido: 26 de agosto de 2011
Aprobado: 9 de septiembre de 2011
MsC. Rafael Domínguez Peña. Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", avenida de los Libertadores s/n, entre calles 4ta y 6ta, reparto Sueño, Santiago de Cuba, Cuba.
Dirección electrónica: rht@medired.scu.sld.cu













