Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN vol.16 no.8 Santiago de Cuba ago. 2012
ARTÍCULO ORIGINAL
Caracterización clínica e imagenológica de la hernia discal mediante resonancia magnética
Clinical and imaging characterization of discal hernia by means of magnetic resonance
MsC. Yoandra Aroche Lafargue, I MsC. Laura M. Pons Porrata, I MsC. Andria de la Cruz De Oña, I Dra. Idalia González Ferro I y Dra. Dayana Riley Fernández II
I Hospital General Docente "Dr. Juan Bruno Zayas Alfonso", Santiago de Cuba, Cuba.
II Hospital Ginecoobstétrico "Mariana Grajales Coello", Santiago de Cuba, Cuba.
RESUMEN
Se realizó un estudio descriptivo y transversal de 635 pacientes con hernia discal atendidos en el Hospital General Docente "Dr. Juan Bruno Zayas Alfonso" de Santiago de Cuba, desde diciembre del 2009 hasta igual mes del 2010, para determinar las características clínicas e imagenológicas de esta afección mediante resonancia magnética. En la casuística primaron el grupo etario de 30 a 49 años, el sexo masculino, la obesidad como principal factor de riesgo en las mujeres y la carga física excesiva en los hombres, así como el dolor, la localización lumbar y las hernias posteriores centrolaterales y laterales derechas. Se encontró que las protrusiones focales y difusas resultaron ser las más comunes, asociadas a edema óseo en las placas terminales, que la compresión medular y las mielopatías secundarias fueron provocadas por protrusiones focales cervicales y que la estenosis del canal se presentó mayoritariamente en el segmento lumbar.
Palabras clave: hernia discal, diagnóstico, imagenología, resonancia magnética, factor de riesgo, atención secundaria de salud.
ABSTRACT
A descriptive and cross-sectional study of 635 patients with discal hernia assisted in "Dr. Juan Bruno Zayas Alfonso" Teaching General Hospital in Santiago de Cuba was carried out from December, 2009 to the same month of 2010, to determine the clinical and imaging characteristics of this disorder by means of magnetic resonance. The age group from 30 to 49 years, male sex, obesity as the main risk factor in the women and the excessive physical load in the men prevailed in the case material, as well as the pain, the lumbar localization and the right posterior centro-lateral and lateral hernias. It was found that the focal and diffuse protrusions turned out to be more common, associated with bony edema in the terminal plates, that the medullary compression and the secondary myelopathies were caused by cervical focal protrusions and the stenosis of the channel was mainly presented in the lumbar segment.
Key words: discal hernia, diagnosis, imaging, magnetic resonance, risk factor, secondary health care.
INTRODUCCIÓN
El dolor de espalda es una de las principales causas de consulta médica en el mundo. Paradójicamente su estudio fue demorado durante algunos años, debido a su naturaleza benigna y su tendencia a curar espontáneamente. La región lumbar de la columna vertebral es el área más común para una hernia de disco. Los discos cervicales resultan afectados 8 % de las veces; mientras que los de la región torácica, en su porción alta y media, rara vez están comprometidos.
Cada año, el dolor lumbar constituye la primera causa de ausentismo laboral en personas activas y 5 % de la población lo sufrirá con intensidad variable. Se calcula que 90 % de los seres humanos será afectado, al menos una vez. De ahí que el costo generado por esta afección sea motivo de preocupación a escala mundial. 1
El estudio de las hernias discales data de muchos años, desde que en 1857 Virchow encontró, durante una autopsia, una hernia traumática del núcleo pulposo de un disco intervertebral. Más tarde (1864), Cotugno detalló el dolor lumbociático como entidad clínica, pero no fue hasta 1911 que Goldwaith-Middleton la describió como ente nosológico.
Posteriormente (1922), Adson y Ott publicaron los primeros resultados del tratamiento quirúrgico de la hernia discal y fue determinante la importancia clinicoquirúrgica en los resultados publicados por Mixter y Barr (1934), quienes concluyeron que la mayoría de los casos no eran condromas como se pensaba, sino una hernia del núcleo pulposo del disco intervertebral, reconocida como la causa más común de lumbalgia y ciatalgia, con mayor frecuencia en los hombres de 20-40 de edad. 2
En los estudios sobre el disco intervertebral se plantea que la ruptura del anillo fibroso va precedida de una fragmentación intradiscal que es el mecanismo desencadenante. Se indica que el deterioro estructural de dicho disco comienza al principio de la vida adulta, cuando aparece deshidratación, fisuras intradiscales, fragmentación y posteriormente la ruptura del anillo desde las capas más internas hasta las externas, cuyo resultado final es un desgarro completo del anillo y, en ocasiones, la hernia del material discal.
Durante esta etapa, el paciente puede presentar algunos síntomas, pero como el interior del disco es poco inervado, el proceso de fragmentación y formación de fisuras es prácticamente asintomático. Cuando el anillo exterior, porción inervada del disco, resulta afectado, el dolor pasa a formar parte del problema. 3
La prevalencia de hernia discal está en el rango del 1-3 % de los dolores en la espalda. 4 Al respecto, en los Estados Unidos de Norteamérica se evidencia que el dolor en la parte baja de la espalda constituye 25 % de la incapacidad laboral y causa en un año la pérdida de 1 400 días por cada 1 000 trabajadores. 5
En Cuba, los datos estadísticos relacionados con el dolor muestran alta prevalencia y gran impacto individual, familiar, laboral, social y económico. Específicamente en Santiago de Cuba, el sexo más afectado es el masculino, con predominio entre los 40-50 años y la región anatómica más comprometida es la columna lumbar, entre las vértebras lumbares 4 y 5, aunque también tiende a dañarse la primera vértebra sacra. 6
Entre los estudios imagenológicos utilizados para el diagnóstico de la hernia discal, sin lugar a dudas, la resonancia magnética ha tenido gran impacto, pues permite investigar las características del disco intervertebral. Tiene superioridad diagnóstica respecto a la tomografía axial computarizada y la mielografía, debido a que no utiliza radiaciones ionizantes y se considera más sensible y específica para demostrar anomalías, lesiones y enfermedades de la columna que no pueden visualizarse o pueden quedar ocultas con otros métodos. Asimismo, ante una posible compresión medular permite establecer de forma más específica el diagnóstico diferencial entre una hernia discal, un absceso y un tumor en etapa temprana, así como también evaluar la anatomía vertebral, los nervios comprimidos, pinzados e inflamados y los discos protuberantes o degenerados; también ayuda a planificar la cirugía de la columna y controlar los cambios evolutivos luego de la operación, como las fibrosis y las infecciones. 7
Considerando lo anteriormente expuesto y por la importancia que tiene la hernia discal por la dolencia, invalidez, costos económicos, tanto por el tratamiento que se utiliza como por las ausencias laborales que ocasiona, así como por incrementarse el uso de la resonancia magnética, se decidió realizar esta investigación para determinar las características clínicas e imagenológicas de dicha afección, mediante esta técnica, en los pacientes atendidos en el mencionado centro hospitalario.
MÉTODOS
Se efectuó un estudio descriptivo y transversal de pacientes con hernia discal, atendidos en el Hospital General Docente "Dr. Juan Bruno Zayas Alfonso" de Santiago de Cuba, desde diciembre del 2009 hasta igual mes del 2010, a los cuales se les realizó resonancia magnética.
El universo estuvo constituido por los 1 598 pacientes que asistieron a dicho centro y de ellos se fueron escogidos 635 por muestreo estratificado proporcional a las unidades de análisis. Los estratos estuvieron constituidos por las diferentes localizaciones de la hernia discal (cervical, dorsal o lumbar) y se seleccionó uno de cada 3 afectados.
Se confeccionó una planilla de recolección de datos, donde se analizaron las diferentes variables, obtenidas de las historias clínicas y de los registros del Departamento de Imagenología.
RESULTADOS
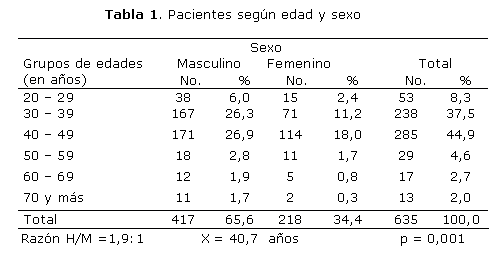
En la tabla 1 se aprecia el predominio de la hernia discal en las edades de 30-49 años (37,5 % en el grupo de 30-39 años y 44,9 % en el de 40-49), así como en el sexo masculino (417, para 65,6 %); resultados que fueron significativos (p< 0,05).
Como se muestra en la tabla 2, prevaleció el desplazamiento posterior del disco(65,0 %), seguido por el intravertebral y finalmente por el anterior (26,5 y 8,5 %, respectivamente); cabe destacar que en cada una de las localizaciones o segmentos vertebrales (cervical, dorsal y lumbar) ocurrió de la misma forma.
En cuanto a la cantidad de material herniado (tabla 3), se halló que más de la mitad de las hernias discales fueron protruidas (52,3 y 29,5 %, en las formas focal y difusa, respectivamente), seguidas de las extruidas (12,4 %).
Con respecto al segmento afectado, en las hernias cervicales primaron las protrusiones focales y las extruidas (33,8 % en cada caso); en las dorsales, la protrusión difusa resultó ser la más frecuente (42,9 %) y en las lumbares sobresalieron las focales (95,6 %) y las difusas (48,9 %). Esto habla a favor de una distribución desigual de la cantidad de material herniado para los 3 segmentos afectados. Esta diferencia fue significativa (p=0,00).
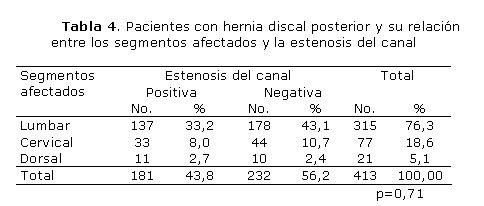
En la casuística (tabla 4), predominó la ausencia de estenosis del canal en 56,2 % de los pacientes con hernia discal de desplazamiento posterior. Nótese que aunque este valor sobrepasa la mitad de los casos no guarda importancia la diferencia entre su presencia y su ausencia, pues solo difieren en 6,0 %. En cada uno de los segmentos afectados, excepto en el dorsal, sobresalió la ausencia de la estenosis con valores similares a su presencia. No existe evidencia de una relación estadísticamente significativa entre la estenosis del canal y el segmento dañado (p>0,05).
DISCUSIÓN
La hernia discal no es más que salida del núcleo pulposo a través del anillo fibroso, debido a una lesión del disco intervertebral y como resultado se produce un cuadro clínico neurológico por compresión de las raíces nerviosas del segmento vertebral afectado.
En el estudio realizado se observó que la hernia discal predominó significativamente en el sexo masculino y en las edades comprendidas entre 30-49 años; resultados que coinciden con lo obtenido en algunos de los estudios revisados. 7- 9 En estas edades los individuos tienen mayor actividad laboral, están en plena capacidad física y se exponen a una mayor probabilidad de sufrir tensión y dolor en la columna vertebral, unido a los cambios fisiológicos y patológicos degenerativos que comienzan en los discos intervertebrales a partir de los 30 años.
Se ha comprobado que después de la tercera década de la vida, se producen cambios en el disco que conducen a una pérdida de su resistencia, el anillo fibroso puede hacerse incompetente e, incluso, romperse; asimismo, el núcleo pulposo puede desplazarse y producir síntomas por compresión de las raíces nerviosas y de la médula, que en dependencia del compromiso medular, conllevan a tratamiento quirúrgico. Todo esto, unido al deterioro de las estructuras ligamentosas, favorece la aparición de la hernia discal. 8, 9
El factor de riesgo más frecuente fue la obesidad, seguido por los oficios que requieren de carga física excesiva y el hábito de fumar; hallazgos similares a los referidos en la bibliografía médica consultada. 3, 5, 9
Otros autores demostraron gran similitud en la distribución de frecuencia de los factores de riesgos que conllevan a la aparición de la hernia discal, los cuales, asociados con otras características fisiológicas del disco intervertebral, condicionan la aparición de esta entidad clínica. 5, 6-8, 10
La lumbociatalgia fue el síntoma predominante seguido por la lumbalgia, lo cual concuerda con lo referido por Rodríguez Arteaga 11 en un estudio realizado en Barquisimeto. Dichos síntomas están estrechamente relacionados con el edema y otros estados óseos agudos como la transformación grasa y la esclerosis ósea, donde la resonancia magnética constituye el medio de diagnóstico de elección. Se define como los cambios en la intensidad de señal (hipointenso en T1 e hiperintenso en T2) en relación con el edema óseo; hiperintenso en T1 y T2, que representa la sustitución de la médula de la placa limitante por tejido graso de tipo degenerativo y desmineralización ósea del hueso esponjoso subcondral, así como hipointenso en T1 y T2, en relación con esclerosis ósea de las placas limitantes gravemente degeneradas. 12-14
Por otra parte, los signos de Laségue y Bragard fueron los más encontrados en pacientes con hernia de localización lumbar; resultados similares refirieron Nakagawa et al 15 y Morán et al, 16 quienes hallaron el primero de estos signos en 509 de los afectados (90,6 %) y el segundo en 449 (79,9 %).
Boden 17 señala que la presencia de alteraciones discales en personas asintomáticas es un hallazgo frecuente. Las manifestaciones clínicas no necesariamente se relacionan con los resultados de la imagenología, de manera que resulta frecuente encontrar que alteraciones morfológicas importantes de la columna y de los discos intervertebrales han pasado inadvertidas al cursar con mínimas molestias o por ser prácticamente asintomáticas. 18
En esta serie predominó el desplazamiento posterior del disco, fundamentalmente en las localizaciones centrolateral y lateral derechas. Al respecto, Hernández et al 7 en un estudio efectuado sobre hernia discal, en el quinquenio 2000-2005, en la provincia de Cienfuegos no encontraron similitud entre ambos, pues de las 189 hernias discales lumbares con desplazamiento posterior diagnosticadas, predominaron las de localización lateral en 64 pacientes (37,2 %), seguidas de las centrolaterales en 43 (25 %); resultados similares obtuvo De Jongh Peri et al, 19 pero en una casuística mayor.
El anillo fibroso es un tercio más grueso en su pared anterior con respecto a la posterior. La flexión normal de la columna vertebral hacia delante, provoca que el disco sufra más carga hacia la parte anterior y al ser de consistencia gelatinosa el núcleo es comprimido hacia la pared posterior, por ende la escasa frecuencia de las hernias discales anteriores, que al no tener contacto con el canal medular, independientemente del tamaño que puedan alcanzar, son generalmente asintomáticas y no representan importancia clínica relevante. 10
Por otra parte, el núcleo pulposo está situado ligeramente hacia atrás, entre el centro y la mitad posterior, de manera que el espesor del anillo fibroso que lo rodea y protege es más pequeño en la parte posterior que en el resto del disco intervertebral, lo que califica a esta zona como el lugar de menor resistencia biomecánica a las situaciones que se producen durante la dinámica de la columna vertebral y favorece a que las hernias discales de desplazamiento posterior sean más frecuentes. 12
El ligamento vertebral común posterior, que funge como un refuerzo discal a este nivel, es robusto en la parte medial del anillo fibroso y más débil en un área lateral a la línea media, lo que condiciona una zona de menor protección contra la ruptura posterolateral del disco, razón que justifica la elevada frecuencia de hernia discal con esta localización. 15
Las hernias cervicales predominantes según la cantidad de material herniado fueron las protrusiones focales y las extruidas con el mismo porcentaje en ambos casos. En la localización dorsal prevaleció la protrusión difusa mientras que en las lumbares fueron las protrusiones focales y difusas.
Por su parte, De Jongh Peri 19 describió en su casuística que 52,9 % de los discos herniados eran protruidos, 26,4 % extruidos y 11,0 % abultados; mientras que Heifertze 20 también encontró predominio de los 2 primeros (74 y 55 %, respectivamente). Al respecto, en otra investigación realizada primaron los discos protruidos (65,1 %), pero la mejor evolución la presentaron los pacientes con los discos extruidos. 16
La protrusión discal no es más que la salida del núcleo pulposo al romper las estructuras internas del anillo fibroso y se manteniendo de forma íntegra su porción más externa. Se considera focal cuando el material herniado o protruido es menor de 25 % de la circunferencia discal y puede observarse cómo se extiende dentro del canal raquídeo o hacia las regiones posterior, anterior, foraminal o lateral, donde el núcleo sobrepasa focalmente del margen vertebral; mientras que en la difusa, el disco herniado sobresale circunferencialmente de forma concéntrica más allá del borde o límite de la plataforma vertebral, mayor de 50 % de la circunferencia del disco y con un radio de extensión menor de 3 mm.
En la extrusión, el material discal herniado tiene una base estrecha en el disco de origen, el diámetro del disco herniado es mayor que la distancia que existe entre los bordes de su base, se extiende a través de todas la capas del anillo y se observa cómo oblitera la grasa epidural. Si el material se desplaza en sentido craneal o caudal, sin perder el contacto con su disco de origen, se denomina migración; pero si pierde continuidad con el disco se denomina secuestrado o fragmento libre. 11
Las compresiones medulares y las mielopatías secundarias se presentaron en las hernias cervicales y dorsales con desplazamiento posterior del material herniado y estenosis del canal, similar a lo encontrado en otra serie, donde los 66 pacientes estudiados presentaron estenosis del canal raquídeo, asociado a hernia discal, y solo 3 sufrieron mielopatía.
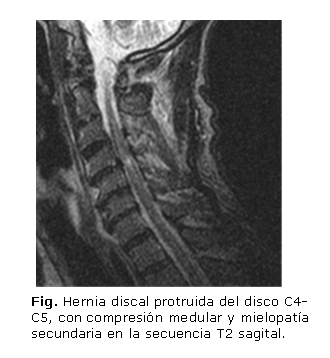
El segmento cervical es muy susceptible a daños por la presencia de una o varias hernias discales. Una lesión que reduzca el diámetro del canal puede comprimir la médula y causar cualquier alteración. Cuando las hernias discales cervicales y dorsales comprimen el cordón medular pueden observarse áreas de aumento de señal en secuencias T2 (figura), lo cual representa edema en el estado agudo y mielomalacia o gliosis en el caso de compresión medular crónica. Estas lesiones se corresponden con mielopatía debido a las hernias. 12,13
REFERENCIAS BIBLIOGRÁFICAS
1. Postigo TR. Síndrome de dolor lumbar crónico. Rev Med Clin Condes. 2007; 18 (3): 239-45.
2. Cotugno D. A treatise on the nervous sciatica or nervous hip gout. London: Oxford University; 1775.
3. Gascó Esparza JJ. Hipótesis: Mecanismo de formación de una hernia discal [citado 23 Jul 2011]. Disponible en: http://www.efisioterapia.net/articulos/leer.php?id_texto=285
4. Haro H. The basic research of lumbar herniated disc. Clin Calcium 2005; 15: 365-370.
5. Virtanen LM, Karppinen J, Taimela S, Ott J, Barral S, Kaikkonen K. Occupational and genetic risk factors associated with intervertebral disc disease. Spine (Phila Pa 1976). 2007; 32(10):1129-34.
6. Cuba. Ministerio de salud Pública. Anuario Estadístico de Salud 2011. Dirección Nacional de Registros Médicos y Estadísticas de Salud. La Habana: MINSAP; 2012.
7. Hernández Padrón E, Dueñas Ros F. Caracterización por imagenología de la hernia discal lumbar en pacientes operados. MEDISUR. 2009 [citado 23 Jul 2011]; 7(3). Disponible en: http://medisur.sld.cu/index.php/medisur/article/view/761
8. Pérez Cruet JM, Foloy RT, Isages RE, Rive Wyllic L, Wllington R, Smith MM, et al. Microendoscopic lumbar discectomy. Neurosurg. 2004; 51(5):129-36.
9. San Félix Montagut MC, Ferrando Pastor JJ. Hernia discal lumbar: tratamiento quirúrgico versus conservador. Dipòsit Digital de la UB; 2009 [citado 23 Jul 2011]. Disponible en: http://diposit.ub.edu/dspace/handle/2445/13326
10. Quiroz Moreno R, Lezama Suárez G, Gómez Jiménez C. Alteraciones discales de la columna lumbar identificados por resonancia magnética en trabajadores asintomáticos. Rev Med Inst Mex Seguro Soc. 2008; 46(2):185-90.
11. Rodríguez Arteaga JG. Hallazgos por resonancia magnética en pacientes con lumbalgia [citado 26 Ago 2011]; 2009. Disponible en: http://bibmed.ucla.edu.ve/DB/bmucla/edocs /textocompleto/TWN185DV4R632009.pdf
12. Canga Villegas. Resonancia magnética de la columna vertebral [citado 26 Ago 2011]. Disponible en: http://seram.es/attachments/127_capitulo8p.pdf
13. Najem E, Bazan C, Randy Jinkins J. La columna torácica. En: Stark DD, Bradley WG. Resonancia magnetic. 3th. Madrid: Harcourt; 2000: cap 86.p.1874-7.
14. Ross J, Masaryk T, Modic M. La columna lumbar. En: Stark DD, Bradley WG. Resonancia magnetic. 3th. Madrid: Harcourt; 2000: cap 87.p.1885-91.
15. Nakagawa H, Kamimura M, Uchiyama S. Microendoscopic disceptomy for lumbar disk prolapse. J Clin Neurosci. 2003; 10:231-5.
16. Moran AF, De Jong Díaz LF, Salomón Cardona M, Fernández Melo M. Estudios clínicos, imagenológicas y resultados quirúrgicos en 562 pacientes operados de hernia discal lumbar. Rev Cubana Med Milit. 1998; 27(2):79-84.
17. Boden SD. Contrast enhanced MR imaging performed after successful lumbar disk surgery: prospective study. Radiology. 1992; 182(1):59-64.
18. Centro de información de salud de Cleveland Clinic. Hernia discal /hernia de disco. The Cleveland Clinic, 1995-2006 [citado 26 Ago 2011]. Disponible en: http://www.clevelandclinic.org/health/sHIC/doc/s12768.pdf
19. De Jongh Peri WA, Martínez Suárez E, Yao Voado E, Hernández León O. Resultados del tratamiento microquirúrgio de la discopatía lumbar. II Congreso Virtual. Neurocirugía, 2002 [citado 26 Ago 2011]. Disponible en: http://www.uninet.edu/neuroc2002/papers/TL-Discopatialumbar.htm
20. Heirfertz Milton D. Lumbar disk herniation: microsurgeric approach. Neurosurgery. 2003; 53(1):331-6.
Recibido: 20 de junio de 2012.
Aprobado: 11 de julio de 2012
Yoandra Aroche Lafargue. Hospital General Docente "Dr. Juan Bruno Zayas Alfonso", avenida Cebreco, km 1½, reparto Pastorita, Santiago de Cuba, Cuba. Correo electrónico: yoandra.aroche@medired.scu.sld.cu