Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MEDISAN
versión On-line ISSN 1029-3019
MEDISAN vol.16 no.10 Santiago de Cuba oct. 2012
CASO CLÍNICO
Linfoadenitis histiocítica necrosante en una mujer joven
Necrosing histiocytic lymphadenitis in a young woman
MsC. Faviola Suárez Palencia, I Dra. Yamilé Veliz Hung, II Dra. Mercedes Ronda León, III Dr. Emilio Galano Stivens II y Al. Raydel Pérez Castillo IV
I Hospital Clinicoquirúrgico Docente "Joaquín Castillo Duany", Santiago de Cuba, Cuba.
II Hospital General Docente "Dr. Juan Bruno Zayas Alfonso", Santiago de Cuba, Cuba.
III Hospital Infantil Sur, Santiago de Cuba, Cuba.
IV Universidad de Ciencias Médicas, Facultad de Medicina No. 2, Santiago de Cuba, Cuba.
RESUMEN
Se describe el caso clínico de una paciente de 32 años de dad, que acudió a consulta por presentar cuadro febril y adénico desde hacía varias semanas, asociado a manifestaciones generales de anorexia y pérdida de peso. En el examen clínico se constató la presencia de adenopatías cervicales de 2 cm y orofaringe enrojecida. Los resultados de los exámenes complementarios efectuados y la evaluación histológica del ganglio linfático confirmaron que se trataba de una linfoadenitis histiocítica necrosante en fase proliferativa (enfermedad de Kikuchi Fujimoto). El estudio inmunohistoquímico no reveló malignidad.
Palabras clave: mujer, adenopatía, linfoadenitis histiocítica necrotizante, enfermedad de Kikuchi Fujimoto, atención secundaria de salud.
ABSTRACT
The case report of a 32 year-old patient is described who attended the department for presenting adenoid and febrile condition for several weeks, associated with general manifestations of anorexy and weight loss. In the clinical examination the presence of 2 cm cervical adenopathies and reddened oropharynx was confirmed. The results of the complementary tests and the histological evaluation of the lymph node confirmed that it was a necrosing histiocytic lymphadenitis in proliferative stage, (Kikuchi Fujimoto disease). The immunological histological and chemical study did not reveal malignancy.
Key words: woman, adenopathy, necrosing histiocytic lymphadenitis, Kikuchi Fujimoto disease, secondary health care.
INTRODUCCIÓN
La linfoadenitis histiocítica necrosante (LHN) también llamada enfermedad de Kikuchi Fujimoto (EKF) es un proceso benigno, autolimitado, de causa desconocida, que fue descrito en Japón en 1972 por Kikuchi y, posteriormente, por Fujimoto. Ocurre con mayor frecuencia en mujeres jóvenes de procedencia asiática y aunque tiene una distribución universal no es rara en América o Europa, donde se refirieron los primeros casos se partir de 1982. 1
Suele iniciar con adenopatías cervicales, acompañadas de fiebre o no. También han sido notificados casos con afectación generalizada o extraganglionar en la piel, miocardio y médula ósea. Su diagnóstico solo se confirma con biopsia del ganglio linfático. 2
Representa un diagnóstico raro y está entre el diagnóstico diferencial de las adenopatías cervicales, fundamentalmente de la linfoadenitis infecciosa (incluyendo la tuberculosis), del lupus eritematoso sistémico y de los linfomas; casi siempre los pacientes evolucionan favorablemente, con resolución del cuadro en 2 o 3 meses y precisan exclusivamente de tratamiento sintomático. 3 Excepcionalmente, se han descrito recurrencias a largo plazo, a veces años después del episodio inicial (3-4 %).4, 5 En la bibliografía médica se registran casos aislados de curso fatal, fundamentalmente en pacientes inmunodeprimidos.
Teniendo en cuenta que la linfoadenitis histiocítica necrosante constituye una entidad clínica infrecuente, por el diagnóstico diferencial con un síndrome febril prolongado, asociado con linfoadenopatías cervicales, especialmente con malignidad, y por la necesidad de conocerla e interpretarla desde los puntos de vista clínico y anatomopatológico, los autores se sintieron motivados a publicar este caso.
CASO CLÍNICO
Se presenta el caso clínico de una paciente de 32 años de dad, de la raza negra, con antecedentes de faringoamigdalitis a repetición, quien 2 años antes presentó adenopatías cervicales, fiebre y manifestaciones generales que mejoraron espontáneamente, pero desde hacía 16 días habían reaparecido los síntomas, con fiebre nocturna de 39-40 0C, precedida de escalofríos, sudoración, cefalea intensa, odinofagia, pérdida de peso (10 libras), astenia y anorexia.
Antecedentes patológicos personales: Faringoamigdalitis y adenopatías cervicales.
Antecedentes patológicos familiares: El padre falleció a causa de infarto agudo del miocardio; la madre presentaba hipertensión arterial y diabetes mellitus.
● Examen físico
- Palidez de piel y mucosas
- Adenopatías cervicales bilaterales y supraclavicular izquierda, de 2-3 cm de diámetro, dolorosas a la palpación, no adheridas a planos profundos y de consistencia elástica.
- Orofaringe: enrojecida
Impresión diagnóstica: Síndrome febril y adénico. Sospecha de mononucleosis infecciosa.
● Exámenes complementarios
- Hemograma completo: Hemoglobina: 10,6 g/dL; Hematocrito: 0,34L/L; Leucocitos: 5,1 x 109/L; Segmentados: 0,40 %; Linfocitos: 0,55%M; Monocitos: 0,02%; Eritrosedimentación globular: 70 mm/h
- Coagulograma mínimo: Tiempo de sangría: 1 min; Coágulo retráctil Tc: 3 min
- Transaminasa glutámico oxalacética: 35 U/I
- Transaminasa glutámico pirúvica: 40 U/I
- Albúmina: 36 mmol/L
- Globulinas: 39mmol/L
- Bilirrubina directa: 4,7mmol/L; Indirecta: 0,6mmol/L; Total: 5,3mmol/L
- Fosfatasa alcalina: 151 U/L
- Glucemia: 3,9 mmol/L
- Creatinina: 64 mmol/L
- Serología: No reactiva
- Radiografía de tórax y ecografía abdominal: imágenes normales
● Biopsia de ganglio cervical
- Descripción macroscópica: Ganglio linfático de 2x1 cm de diámetro, recubierto por una cápsula, de consistencia blanda, color pardo grisáceo y aspecto heterogéneo.
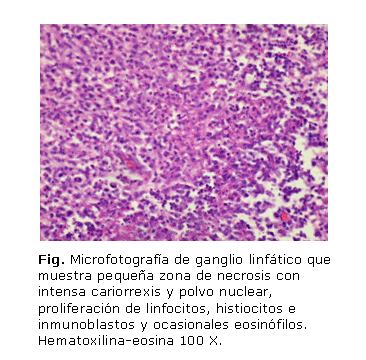
- Descripción microscópica: Ganglio linfático con cápsula íntegra, con folículos linfoides reactivos. En la zona paracortical e interfolicular se apreciaba proliferación de linfocitos e histiocitos, algunos con núcleos en media luna e inmunoblastos, intensa cariorrexis, presencia de mitosis y fagocitosis de restos nucleares con focos microscópicos de necrosis (figura).
● Diagnóstico histopatológico: contexto sugestivo de linfoadenitis histiocítica necrosante en fase proliferativa (enfermedad de Kikuchi Fujimoto).
El estudio inmunohistoquímico no reveló malignidad (CD20, CD3, CD34 negativos).
COMENTARIOS
La forma de presentación más frecuente es la linfoadenopatía cervical y/o supraclavicular. 3 Generalmente, las adenopatías son de tamaño inferior a 3 cm de diámetro, de consistencia firme y a veces dolorosa a la palpación; 4 así, las adenopatías cervicales, son las más frecuentes y están presentes en 74-90 % de los casos, seguidas de las supraclaviculares y axilares.
Se ha descrito la afectación de ganglios inguinales, intratorácicos e intraabdominales, así como la presencia de esplenomegalia, rash cutáneo y otras lesiones cutáneas que pueden imitar clínicamente las del linfoma o de enfermedades autoinmunes; suele presentarse como una fiebre de origen desconocido y en la mitad de los casos aproximadamente existe leucopenia, de modo que puede objetivarse linfocitosis y linfocitos atípicos en sangre periférica. La velocidad de sedimentación globular puede estar elevada y en algunos casos existe una hipertransaminasemia leve. 6-8
La causa de esta afección permanece desconocida, aunque ha sido relacionada con mecanismos virales e inmunológicos. Diversos estudios han observado asociación con serologías positivas o detección de toxoplasma, Brucella, Yersinia, parvovirus B19, Entamoeba histolytica, Giardia intestinalis, virus parainfluenza, virus linfotrópico humano de tipo 1, virus de la inmunodeficiencia humana y virus de Epstein-Bar; sin embargo, en la mayoría de los casos se trata de asociaciones ocasionales, que si bien son simultáneas en el tiempo, no permiten afirmar que sean la causa del proceso. Otros autores consideran que podría tratarse de una reacción hiperinmune frente a agentes diversos.9
Se piensa que sea una enfermedad autoinmune, similar al lupus eritematoso, desencadenada por un virus que infecta y transforma a los linfocitos o por una reacción hiperinmune de células T e histiocitos, activados por un patógeno no identificado, que induce una degeneración celular y necrosis ganglionar, lo que estaría apoyada por la descripción de pacientes que desarrollan una enfermedad autoinmune tiempo después de ser diagnosticada la EKF.10
El diagnóstico de linfoadenitis histiocítica necrosante está basado en la histopatología ganglionar, con 3 fases histológicas diferenciadas: la primera, de carácter proliferativo a nivel paracortical, con formación de nódulos que exhiben cariorrexis y células mononucleares periféricas (histiocitos fagocíticos con núcleos en semiluna, monocitos plasmocitoides, inmunoblastos y ausencia o escasez de neutrófilos); la segunda, donde predomina la necrosis extensa, que puede reemplazar totalmente la histoarquitectura ganglionar y la tercera, es la fase organizativa o xantomatosa, en la cual se produce la reabsorción del material necrótico con restitución de la arquitectura normal del ganglio, que en realidad no son más que distintos períodos en diferentes momentos evolutivos de la enfermedad.
Recientemente, esta afección ha sido dividida en 3 tipos histológicos: proliferativo, necrosante y xantomatoso.1,2,7
Por otra parte, la muestra debe tomarse por biopsia abierta, dado que la punción-aspiración con aguja fina ha llevado frecuentemente a diagnósticos erróneos.
El diagnóstico definitivo se basa en el examen histológico, donde se encuentra una hiperplasia reactiva con focos bien circunscritos de necrosis paracortical, con abundantes detritos celulares, rodeados por un infiltrado inflamatorio de linfocitos CD8+, histiocitos CD68 y quizás algunos inmunoblastos, con escasa presencia de polimorfonucleares neutrófilos y células plasmáticas.1, 3
La experiencia del patólogo es fundamental para establecer el diagnóstico y considerar los diagnósticos diferenciales. En estos casos las técnicas de inmunohistoquímica son de mucha utilidad para descartar malignidad. Al respecto, un estudio de 108 biopsias linfonodales mostró hasta 30 % de diagnóstico erróneo de linfoma.
El diagnóstico diferencial incluye las linfoadenitis necrosantes, ya sean infecciosas (tuberculosis, histoplasmosis, enfermedad por arañazo de gato, sífilis, reacciones alérgicas); autoinmunes (lupus eritematoso) o malignas (linfomas de Hodgkin y no Hodgkin).1,10
En la bibliografía médica consultada se describen varios casos de enfermedad de Kikuchi Fujimoto asociada con lupus; esta puede presentarse antes, después o simultáneamente al lupus. La principal diferencia entre ellos es el pronóstico, pues la mayoría de los casos de EKF se resuelven espontáneamente en 1 a 4 meses. 10
No hay tratamiento específico para esta afección, pero en casos muy sintomáticos puede utilizarse antiinflamatorios no esteroideos y si es estrictamente necesario, corticoides en bajas dosis.
Resulta muy importante que tanto clínicos como patólogos conozcan todo lo referido a esta entidad clínica, lo cual evitará errores diagnósticos y terapéuticos en algunos casos graves.
REFERENCIAS BIBLIOGRÁFICAS
1. Montejo M, Lekerika N, Astigarraga I, Aguirrebengoa K, Goikoetxea J, Erdozain JG, Bidaurrazaga N. Enfermedad de Kikuchi-Fujimoto: estudio de cuatro casos. An Med Interna (Madrid). 2006; 23(4):173-5.
2. Gutiérrez Castro M, De León Bojorge B, Cuesta Mejías T, Baquera Heredia J, Padilla Rodríguez A, Ortiz Hidalgo C. Enfermedad de Kikuchi–Fujimoto (linfadenitis histiocítica necrosante). Estudio clinicopatológico e inmunohistoquímico de 14 casos y su diagnóstico diferencial con otras linfoadenitis necrosantes reactivas y neoplásicas. Rev Invest Clin. 2006; 58(5):441-9.
3. Hutchinson & Wang. Kikuchi-Fujimoto Disease. Arch Pathol Lab Med 2010; 134(2):289-93.
4. Corral M, Huergo I, Alianak M, Fainberg A, Staffieri F. Enfermedad de Kikuchi Fujimoto. Medicina (Buenos Aires). 2012; 72:33-6.
5. Pastor Cubillo MD, Rueda Cid A, Campos Fernández C, Calvo Catalá J, González Cruz Cervellera M. Enfermedad de Kikuchi-Fujimoto: revisión de cuatro casos. Rev Soc Valenciana Reumatol. 2011; 4(1):19-21.
6. Guerra Alfonso T, Fernández Águila JD, Cabrera Zamora M, Viera Yañiz J, Silva Aguiar R. Linfoadenitis necrosante histiocitaria o enfermedad de Kikuchi-Fujimoto. A propósito de 2 observaciones. Rev Cubana Med. 2007; 46 (1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232007000100011
7. Luis Cuervo J, Dandin P, Castiglioni T, Ortega L, Amaral D, Faifman R. Enfermedad de Kikuchi-Fujimoto. Presentación de un caso clínico. Arch Argent Pediatr. 2008 [citado 15 Jul 2012]; 106(6). Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S0325-00752008000600012
8. Manzano Infante M J, Camacho Lovillo M S, Obando Santaella I, Mateos Checa R, Rodríguez González M. Enfermedad de Kikuchi-Fujimoto como causa de linfoadenopatías. An Pediatr (Barc). 2007; 67(1):83-5.
9. Gómez C, Eraso RM, Aguirre CA, Pérez MP. Enfermedad de Kikuchi Fujimoto: presentación de un caso pediátrico. Biomédica (Bogotá). 2010; [citado 15 Jul 2012] 30(4). Disponible en: http://www.scielo.unal.edu.co/scielo.php?script=sci_arttext&pid=S0120-41572010000400002&lng=es&nrm=
10. Hernández Cabezas A, Díaz N C. Enfermedad de Kikuchi-Fujimoto. Presentación de un caso pediátrico. Rev Cubana Hematol Inmunol Hemoter. 2010 [citado15 Jul 2012]; 26 (1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892010000100010&lng=es&nrm=iso&tlng=es
Recibido: 19 de junio de 2012.
Aprobado: 20 de agosto de 2012.
Faviola Suárez Palencia. Hospital Clinicoquirúrgico Docente “Dr. Joaquín Castillo Duany”, Punta Blanca s/n, Santiago de Cuba, Cuba.