Introducción
El 31 de diciembre de 2019, la Comisión Municipal de Salud y Sanidad de Wuhan (provincia de Hubei, China), informó sobre un grupo de 27 casos de neumonía de etiología desconocida, con una exposición común a un mercado mayorista de marisco, pescado y animales vivos en la ciudad de Wuhan, incluyendo siete casos graves. El inicio de los síntomas del primer caso fue el 8 de diciembre de 2019. El 7 de enero de 2020, las autoridades chinas identificaron como agente causante del brote un nuevo tipo de virus de la familia Coronaviridae que posteriormente ha sido denominado SARS-CoV-2, cuya secuencia genética fue compartida por las autoridades chinas el 12 de enero. 1
Los coronavirus son una familia de virus que causan infección en los seres humanos y en una variedad de animales, incluyendo aves y mamíferos como camellos, gatos y murciélagos.
Se trata de una enfermedad zoonótica, lo que significa que pueden transmitirse de los animales a los humanos. 2Los coronavirus que afectan al ser humano (HCoV) pueden producir cuadros clínicos que van desde el resfriado común con patrón estacional en invierno hasta otros más graves como los producidos por los virus del Síndrome Respiratorio Agudo Grave (por sus siglas en inglés, SARS) y del Síndrome Respiratorio de Oriente Próximo (MERS-CoV).
En concreto, el SARS en 2003 ocasionó más de 8.000 casos en 27 países y una letalidad de 10% y desde entonces no se ha vuelto a detectar en humanos. Desde 2012 se han notificado 2499 casos de MERS-CoV en 27 países (aunque la mayoría de los casos se han detectado en Arabia Saudí), con una letalidad de 34%. 3
Igual que en otros brotes causados por coronavirus, la fuente primaria más probable de la enfermedad producida por el SARS-CoV-2 es de origen animal.
En este momento parece claro que el reservorio del virus es el murciélago, mientras que se sigue investigando acerca del animal hospedador intermediario, habiendo controversia entre el pangolín y otros. 4,5
Dada la prevalencia y la distribución de los coronavirus en distintas especies animales, su amplia diversidad genética y la frecuente recombinación de sus genomas, es esperable que se detecten nuevos coronavirus en casos humanos, especialmente en contextos y situaciones donde el contacto con los animales es estrecho. 6
El modo en el que pudo transmitirse el virus de la fuente animal a los primeros casos humanos es desconocido. Todo apunta al contacto directo con los animales infectados o sus secreciones. En estudios realizados en modelos animales con otros coronavirus se ha observado tropismo por las células de diferentes órganos y sistemas produciendo principalmente cuadros respiratorios y gastrointestinales, lo que podría indicar que la transmisión del animal a humanos pudiera ser a través de secreciones respiratorias y/o material procedente del aparato digestivo. 7
La vía de transmisión entre humanos se considera similar al descrito para otros coronavirus a través de las secreciones de personas infectadas, principalmente por contacto directo con gotas respiratorias de más de 5 micras (capaces de transmitirse a distancias de hasta 2 metros) y las manos o los fómites contaminados con estas secreciones seguido del contacto con la mucosa de la boca, nariz u ojos. El SARS-CoV-2 se ha detectado en secreciones nasofaríngeas, incluyendo la saliva. 8,9,10,11
La permanencia de SARS-CoV-2 viable en superficies de cobre, cartón, acero inoxidable, y plástico ha sido de 4, 24, 48 y 72 horas, respectivamente cuando se mantiene a 21-23 ºC y con 40% de humedad relativa. En otro estudio, a 22 ºC y 60% de humedad, se deja de detectar el virus tras 3 horas sobre superficie de papel (de imprimir o pañuelo de papel), de 1 a 2 días cuando lo aplican sobre madera, ropa o vidrio y más de 4 días cuando se aplica sobre acero inoxidable, plástico, billetes de dinero y mascarillas quirúrgicas. 12,13
En condiciones experimentales, el SARS-CoV-2 se redujo en 4-6 log 10 a los 5 minutos de aplicar lejía casera en concentraciones de 1:49 y 1:99, etanol 70%, povidona yodada 7,5%, cloroxylenol 0,05%, clorhexinina 0,05%, cloruro de benzalconio 0,1%, y solución de jabón líquido en concentración de 1:49.
En un hospital de Singapur, tras la limpieza dos veces al día de las superficies con 5000 ppm de sodio dicloroisocianurato y del suelo 1 vez al día con 1000 ppm de sodio dicloroisocianurato, el virus no se pudo detectar en ninguna muestra de las habitaciones de dos pacientes, mientras que en otra habitación, en la que el muestreo se realizó antes de la limpieza, el virus se detectó en 13 de 15 superficies analizadas. 14,15
El periodo de incubación medio es de 5-6 días, el intervalo serial medio calculado en China con los primeros 425 casos fue 7,5 días con una desviación estándar de ± 3,4 días (IC 95% 5,3-19). El tiempo medio desde el inicio de los síntomas hasta la recuperación es de 2 semanas cuando la enfermedad ha sido leve y 3-6 semanas cuando ha sido grave o crítica. El tiempo entre el inicio de síntomas hasta la instauración de síntomas graves como la hipoxemia es de 1 semana, y de 2-8 semanas hasta que se produce el fallecimiento. 4,16,17
El número básico de reproducción R0 (el promedio de casos secundarios producidos a partir un caso) calculado mediante modelización a partir de datos preliminares disponibles se ha estimado entre 2-3. En el brote de Wuhan el R0 fue de 2-2,5. Sin embargo, este valor es cambiante desde que comienza la epidemia y disminuye con la aplicación de medidas de Salud Pública como se ha observado en Wuhan y el resto de China. 4,18
En las agrupaciones de casos en familias en la provincia de Guandong y Sichuan, la tasa secundaria intrafamiliar se estimó entre el tres y el 10%. De forma similar en los casos detectados en EEUU, se ha encontrado que esta tasa es de 0,45% (IC95%: 0,12%-1,6%) entre contactos próximos y de un 10,5% (IC95%: 2,9%-31,4%) para convivientes de una misma familia.
Por otro lado, en otro estudio en que se describen nueve series de infecciones secundarias como consecuencia de eventos sociales de corta duración (una comida o una visita corta) en China y otros países, el valor de tasa secundaria mucho más alto, de 35% (95 IC: 27-4).
Por tanto, por causas aún no conocidas, parece que hay eventos con personas infectadas que muestran una altísima tasa de trasmisión del virus frente a otras situaciones en la cual transmisión es mucho menor. 4,19,20,21
El día 11 de marzo, la OMS declaró la pandemia mundial. El primer caso
de COVID-19 se registró en Brasil el 26 de Febrero y la primera muerte por la infección en la región se anunció en Argentina el 7 de Marzo. La llegada“latinoamericano”
del virus a Latinoamérica en comparación con Asia y Europa, ha abierto una ventana de oportunidad que ha permitido a la mayoría de los países tomar medidas enérgicas tempranas tratando de frenar el avance de la pandemia. 21,22,23“tardía”
Los tres primeros casos en Cuba fueron confirmados el 11 de marzo de 2020 y hasta el día 15 de junio ya se acumulan 2273 casos confirmados al SARS-CoV 2, nuestra provincia reportó el primer caso de un ciudadano canadiense de 57 años de edad que arribó al país el 14 de marzo del presente año, procedente de Canadá en vuelo directo a la ciudad de Holguín, hospedado en el hotel Río de Oro.
El 16 de marzo acudió al consultorio del hotel donde se hospedaba por síntomas de la enfermedad; de inmediato el médico de la institución lo identifica como sospechoso, por lo que es trasladado al centro de aislamiento El Cocal y después al Hospital “Fermín Valdés Domínguez” dónde se confirma como caso de covid 19 el día 18 del propio mes.
Método
Se desarrolló un estudio observacional descriptivo de la epidemia de covid 19 en el municipio de Holguín desde su comienzo hasta el 15 de junio de 2020, precedida de una profunda revisión bibliográfica de la literatura que se encuentra a nuestro alcance, sobre los principales artículos científicos publicados en medio de una intensa infodemia acerca del tema.
Se caracterizaron los 92 casos de la provincia de Holguín, que fueron confirmados por PCR realizados en el laboratorio del Instituto “Pedro Kourí” (IPK) que es el centro de referencia nacional y otros en el laboratorio de microbiología de la provincia de Santiago de Cuba.
Se distribuyeron los casos de acuerdo a las variables epidemiológicas de edad, sexo, lugar de procedencia, presencia de síntomas al diagnóstico, oportunidad en el ingreso, principales síntomas y se determinó la tasa de incidencia y de letalidad.
Se presentaron algunas reflexiones de los autores acerca de esta enfermedad de reciente aparición, que constituyen todavía vacíos del conocimiento científico en los que la comunidad científica internacional, aún trabaja en busca de un conocimiento transdisciplinario que permita la mejor comprensión y control de esta patología.
Para la recolección de los datos se utilizaron métodos de nivel teórico que permitieron la construcción y desarrollo de una teoría científica, así como el enfoque general para abordar el problema científico.
En toda la dimensión de este trabajo, el proceso investigativo fue desarrollado y estuvo sustentado en el método filosófico general dialéctico materialista y como soporte principal del mismo; se aplicaron el método inductivo deductivo al generalizar los resultados de los estudios bibliográficos y documentales que se efectuaron, el analítico sintético que permitió diagnosticar y sintetizar el objeto de estudio, utilizándose desde la revisión bibliográfica y documental, hasta la formación de los aspectos teóricos fundamentales sobre el tema abordado, el histórico lógico dado porque se parte de una revisión exhaustiva de toda la evolución que ha tenido la covid 19 con relación al desarrollo de la humanidad y sus descubrimientos más recientes y por último con enfoque de sistema, siendo su esencia fundamental la relación lógica y armónica de todos los elementos considerados en el desarrollo de la investigación.
De los de nivel empírico que permitieron la obtención y procesamiento de los datos, fueron: la revisión exhaustiva de documentos, bases de datos oficiales, referentes a la importancia, repercusión, magnitud de la situación a nivel mundial de la enfermedad e interés que representa el conocimiento acerca de ella por quienes la padecen, para lograr una mejor calidad de vida y disminuir los daños que provoca.
Resultados
En la provincia de Holguín desde el diagnóstico del primer caso, un extranjero de 57 años procedente de Canadá hasta el diagnóstico de los últimos casos autóctonos, se han confirmado con PCR alrededor de 92 casos, en los que predominó el sexo masculino con un 57.6%, sobre el femenino que solo alcanzó un 42.4% y el grupo de edades más afectado fue el comprendido entre los 50 y 59 años con el 23.91% de todos los casos, con igual comportamiento en ambos sexos. Los mayores de 60 años aportaron 18 casos para un elevado 19.56% que al parecer está en relación con el envejecimiento poblacional que caracteriza a la población holguinera. (tabla I)
Tabla I Distribución de casos de COVID 19 por grupos de edades y sexo, Holguín 2020.
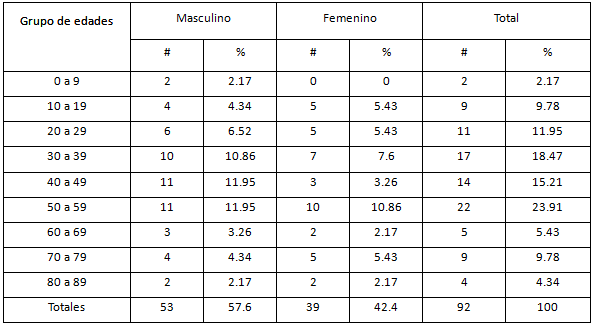
Fuente: Base de datos provincial de Holguín.
La tasa de incidencia fue de 8.97 x 105 y los municipios más afectados fueron Holguín (30 casos confirmados), seguido por Gibara y Banes con 30 y 20 casos confirmados respectivamente, otros municipios afectados fueron Báguano con cinco casos, Mayarí con dos casos y “Calixto García”, Cacocum, Cueto, Moa y “Rafael Freyre” con uno cada municipio.
Los municipios de “Urbano Noris”, Antilla, “Frank País” y Sagua de Tánamo, se han mantenido en silencio epidemiológico, a pesar de tener los mismos riesgos para la introducción y propagación de este coronavirus.
Los principales síntomas al inicio de la enfermedad fueron la tos (33.69%), la fiebre (27.17%), la secreción nasal (13.04%) y la odinofagia (8.69%). Otros síntomas también recogidos al ingreso fueron la cefalea (7.60%), dificultad respiratoria (6.52%) y malestar general (5.43%).
Es importante resaltar que 49 casos confirmados se encontraban asintomáticos (53.26%) al momento del diagnóstico, de los cuales 45 fueron contactos de casos confirmados, uno contacto de un caso sospechoso que no llegó a confirmarse y tres cuya fuente de infección se encontraba en el extranjero, importante señalar que no existieron diferencias significativas en cuanto a la estadía hospitalaria al compararlos con los casos sintomáticos,
pero la evolución clínica fue mucho más satisfactoria en quienes nunca presentaron síntomas, y por otra parte es significativo que los pacientes asintomáticos que mantuvieron su condición, no tuvieron casos secundarios asociados, por lo que al parecer con su aislamiento y tratamiento oportuno, se terminaba con la cadena de transmisión epidemiológica, lo que destaca la importancia de la búsqueda especializada de estos casos en la comunidad para evitar futuros rebrotes epidémicos como ha ocurrido en otras localidades del mundo.
Al analizar el tiempo que transcurrió desde el inicio de los síntomas (casos sintomáticos) hasta el momento del ingreso, hay que señalar que a pesar del intenso trabajo desplegado en el terreno por médicos y enfermeras de la familia, así como estudiantes de medicina de primero hasta quinto año, solamente 13 de los 43 pacientes que presentaron síntomas (30,23%) se ingresaron en las primeras 24 horas de iniciado el primer indicio que con frecuencia fue la fiebre o la tos o la combinación de ambas, el 53.48% ingresó después del tercer día e incluso algunos (ocho casos) después del séptimo día de evolución, lo que incidió en la posterior evolución de los casos y en su convalecencia inmediata de forma desfavorable en lo que se incluyen los cuatro fallecidos que tuvimos, para una tasa de letalidad de 4.34%.
Discusión
Según la información proporcionada por la misión de la OMS en China, con los primeros 55924 casos confirmados, la edad mediana fue de 51 años (rango 2 días a 100 años) con una mayoría de casos (77,8%) entre 30 y 69 años. El 51% de estos casos fueron varones.4
En el análisis global del brote en China, la misión de la OMS sugirió que los casos asintomáticos tuvieron poca relevancia en la dinámica de la transmisión. En este contexto, se detectaron un número mínimo de asintomáticos, que posteriormente desarrollaron síntomas.4
En contextos sin transmisión comunitaria, se han descrito algunos casos en los que pudo ocurrir transmisión a partir de casos asintomáticos. Inicialmente se describió un caso a partir de una persona asintomática en Alemania, que posteriormente desarrolló síntomas.
Tras reinterrogar a esta paciente se determinó que no estaba completamente asintomática en el momento en el que transmitió el virus, aunque los síntomas eran inespecíficos (cansancio, malestar general). 21,22,23,24,25
En el informe de la misión de la OMS en China, se describen los síntomas y signos más frecuentes 55.924 casos confirmados por laboratorio, que incluyen: fiebre (87,9%), tos seca (67,7%), astenia (38,1%), expectoración (33,4%), disnea (18,6 %), dolor de garganta (13,9%), cefalea (13,6%), mialgia o artralgia (14,8%), escalofríos (11,4%), náuseas o vómitos (5 %), congestión nasal (4,8%), diarrea (3,7%), hemoptisis (0,9%) y congestión conjuntival (0,8%). 4
En Europa, con 14.011 casos confirmados notificados al Sistema Europeo de Vigilancia (TESSy) por 13 países (97% de Alemania), los síntomas más frecuentes fueron: fiebre (47%), tos seca o productiva (25%), dolor de garganta (16%), astenia (6%) y dolor (5%) (99).
En España, con 18.609 casos notificados, los síntomas más frecuentes fueron: Fiebre o reciente historia de fiebre (68,7%), tos (68,1%), dolor de garganta (24,1%), disnea (31%), escalofríos (27%), vómitos (6%), diarrea (14%) y otros síntomas respiratorios (4,5%). 22,25
También se han descrito otros síntomas relacionados con distintos órganos y sistemas: Neurológicos: en un estudio con 214 pacientes ingresados en un hospital de Wuhan, el 36% tenían síntomas neurológicos: mareo (17%), alteración del nivel de conciencia (7%), accidente cerebrovascular (2,8%), ataxia (0,5%) y epilepsia (0,5%), hipogeusia (5,6%), hiposmia (5%) y neuralgia (2,3%). 24,25,26,27,28
Cardiológicos: se ha señalado que en ocasiones la enfermedad puede presentarse con síntomas relacionados en el fallo cardiaco o el daño miocárdicos agudo, incluso en ausencia de fiebre y síntomas respiratorios. 27,28
Oftalmológicos: en una serie de 534 pacientes confirmados en Wuhan se detectaron en 20,9% ojo seco, 12,7% visión borrosa, 11,8% sensación de cuerpo extraño y 4,7% congestión conjuntival (el 0,5% la presentaron como primer síntoma). 28
En las series publicadas, la presencia de comorbilidades osciló entre un 23,2% y 51,0%; siendo la enfermedad cardiovascular (en particular la hipertensión arterial) y la diabetes las más frecuentes entre los hospitalizados, si bien estas series incluyen casos de distinta gravedad y no son claramente interpretables. 28
La mayor experiencia acerca de COVID-19 procede del brote de China. En este contexto, 80% de los casos confirmados tuvieron sintomatología leve a moderada (incluyendo casos de neumonía leve), 13,8% tuvieron un curso clínico grave (disnea, taquipnea ≥30/min, saturación O2≤93%, PaO2/FiO2 ≤300, y/o infiltrados pulmonares de ≥50% de los campos radiológicos en 24-48%) y 6,1% presentaron un curso crítico (insuficiencia respiratoria, shock séptico y/o fallo multiorgánico). En esta situación no se pudo determinar el porcentaje de personas asintomáticas. 25,26,27,28
A lo largo de la experiencia acumulada en el control de foco de casos confirmados y sospechosos de COVID 19, se aprecia que cobra especial atención, la búsqueda activa de casos sospechosos y su aislamiento inmediato para romper la transmisión, he ahí el secreto del control alcanzado sobre la epidemia en Holguín, también es imprescindible desarrollar una campaña de comunicación de riesgos alrededor del foco de COVID 19, para evitar dispersión de contactos imposibles de detectar, al parecer los asintomáticos, por alguna razón aún por determinar, no están participando de forma relevante en la transmisión del SARS- CoV 2 que aunque es un virus muy difusible, no parece ser tan patogénico como se pensaba, el aislamiento respiratorio es la mejor forma de prevenir el contagio, y un ingreso oportuno garantiza mejor evolución clínica y completa recuperación del paciente, por lo que el mejor mensaje es ante el menor síntoma, acuda a su médico.














