Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol v.13 n.1 Ciudad de la Habana ene.-abr. 2002
Universidad de Extremadura Badajoz
Psicopatología en pacientes con obesidad mórbida poscirugía gástrica
Dr. Juan A. Guisado,1 Dr. Francisco J. Vaz,1 Dr. Javier Alarcón,2 Dr. Agustín Béjar,1 Dr. Mariano Casado,3 y Dr. Miguel A. Rubio4
Resumen
Se sabe que la obesidad mórbida es una enfermedad compleja que puede deberse a factores biológicos, psicológicos o sociales, además de estar influida por determinados factores metabólicos y de comportamiento. Se analizó la psicopatología de un grupo compuesto por 100 pacientes (85 mujeres, 15 hombres) con obesidad mórbida, que habían recibido tratamiento quirúrgico de restricción gástrica (gastroplastia vertical bandeada) para perder peso. Cada paciente completó la Symptom Check List- 90-R (SCL-90-R) 18 meses después de la cirugía; 40 (40%) cumplieron criterios CIE-10 de patología psiquiátrica. Se determinaron los diagnósticos psiquiátricos más frecuentes: trastornos afectivos, de ansiedad, alimentarios (trastorno por atracón, anorexia nerviosa, bulimia nerviosa) y dependencia de alcohol. Se precisó la conflictiva de pareja en el 50 % de las pacientes con patología psiquiátrica. El estudio de regresión logística ha mostrado relación entre la existencia de patología psiquiátrica y las escalas de depresión, ansiedad, hostilidad e índice de severidad general de la SCL-90-R. No se halló relación entre la edad de inicio y la psicopatología detectada. Se comprobó que los pacientes con enfermedad mórbida presentan una importante tasa de patología psiquiátrica y elevados niveles de malestar psicológico y dicho estado se relaciona con el índice de severidad general de la SCL-90R.
DeCS: OBESIDAD MORBIDA/cirugía; OBESIDAD MORBIDA/psicología; GASTROPLASTIA; PSICOPATOLOGIA.
La obesidad mórbida está asociada con un acortamiento de la esperanza de vida1 y un malestar psicológico.2,3 Los síntomas psíquicos descritos se han intentado explicar de 2 formas: por la existencia de factores psicológicos que predisponen a la sobreingesta y, secundariamente, la ganancia de peso4 o porque exista una predisposición biológica.5 Estas explicaciones no son mutuamente excluyentes y, así, una persona con predisposición genética puede por determinadas razones psicológicas realizar sobreingesta alimentaria por lo cual constituye un grupo de riesgo para la obesidad mórbida. En esta sentido, la cirugía gástrica ofrece una oportunidad para estudiar el funcionamiento psicológico de estos pacientes. Se ha descrito que tras la cirugía hay una mejoría de los síntomas psicológicos y del malestar psíquico paralela a la pérdida de peso,2,3,6 a pesar de que algunos estudios han informado un empeoramiento del estado psicológico, con predominio de reacciones depresivas7,8 que han intentado correlacionar con psicopatología existente antes de la operación para poder predecir el resultado posoperatorio y la pérdida de peso.9,10
En las últimas décadas se han publicado muchos artículos que analizan la psicopatología de estos pacientes. En líneas generales, existen importantes discrepancias por la existencia de dificultades metodológicas como pueden ser muestras pequeñas, déficit en el diseño y en la utilización de los instrumentos de valores.11,12
El presente estudio analiza la psicopatología en un grupo de pacientes con obesidad mórbida a quienes se les practicó cirugía gástrica para perder peso.
Métodos
Nuestra muestra está formada por 100 pacientes (85 mujeres, 15 hombres) con obesidad mórbida, luego de una cirugía de restricción gástrica (gastroplastia vertical bandeada) para conseguir una pérdida de peso. Los enfermos fueron valorados por 2 psiquiatras y 1 endocrinólogo en la unidad de Obesidad Clínica del Hospital Universitario San Carlos de Madrid, transcurridos 18 meses de la intervención quirúrgica. Hubo 40 pacientes (40 %) con criterios CIE-10 de enfermedad psiquiátrica, 60 pacientes (60 %) no presentaron ningún diagnóstico psiquiátrico.
Cada paciente completó la Symptom Check List-90-R (SCL-90-R).13 Esta entrevista es autoadministrada y tiene 90 preguntas que valoran malestar psicológico de la semana anterior. Consta de las siguientes subescalas: somatización, obsesivo-compulsivo, sensitividad interpersonal, depresión, ansiedad, hostilidad, ansiedad fóbica, ideación paranoide y psicoticismo. Como parámetro de funcionamiento global está el índice de severidad general (GSI) que es la media aritmética de los 90 ítems.
Previamente a la cirugía, todos los pacientes fueron valorados por 2 psiquiatras, los cuales no hallaron contraindicación a la intervención. Nuestros resultados son limitados por no haber podido analizar el estado psicológico, mediante el mismo cuestionario, antes de la cirugía.
La valoración psiquiátrica (clínica y con test) después de la intervención quirúrgica ha sido porque, según nuestra experiencia, consideramos que en ese momento, la mayoría de los pacientes se ha adaptado a los nuevos hábitos alimentarios impuestos por la cirugía, ha mejorado el malestar psicológico con la pérdida de peso y las posibles complicaciones quirúrgicas que hayan podido existir empiezan a estabilizarse.
Para el estudio estadístico de los datos se ha utilizado un análisis de regresión logística (backward:LR) para ver qué variable psicopatológica de la SCL-90 se asocia a la existencia de haber detectado un diagnóstico psiquiátrico.
Mediante la prueba t de Student para muestras independientes vemos las diferencias según el sexo y si el inicio de la obesidad (antes o después de los 10 años) marca un perfil psicológico determinado.
Hemos marcado el punto de corte de inicio de la obesidad entre los 12 y 13 años, para identificar el inicio de la obesidad en la infancia (antes de los 12 años) o en la adolescencia/adulto joven (después de los 13 años). Dicha separación se ha realizado para valorar las diferencias encontradas en el estado mental de los pacientes intervenidos, según el inicio de la obesidad.
Resultados
La edad media del grupo de enfermos ha sido de 43,16 ± 11,23 años.
Se detectó enfermedad psiquiátrica en 40 enfermos (40 %), los diagnósticos psiquiátricos encontrados fueron: trastornos afectivos, en 30 (75 %); trastornos de ansiedad, en 16 (40 %); trastornos alimentarios, en 10 (25 % [trastorno por atracón, en 6; anorexia nerviosa, en 2; bulimia nerviosa, en 2]) y dependencia de alcohol, en 2 (5 % ).
De los 40 diagnosticados con enfermedad psiquiátrica (55 %), 22 tenían antecedentes personales psiquiátricos, con diferencias estadísticamente significativas (X2 =13,102, p < 0,0001). También apoya el malestar psicológico encontrado, que 20 pacientes de los 40 con enfermedad psiquiátrica (50 %) tenían conflictos de pareja.
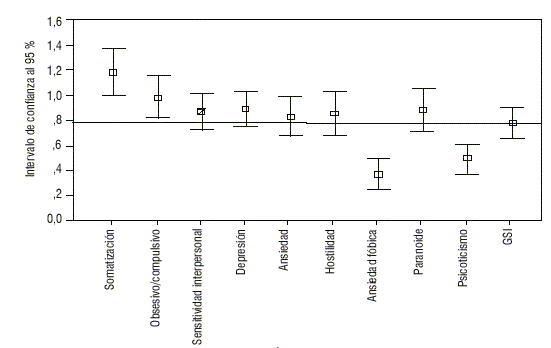
En la tabla y la figura podemos observar las puntuaciones en las subescalas de la SCL-90. No hemos encontrado relación entre la edad de inicio de la obesidad y la psicopatología detectada. El estudio de regresión logística ha mostrado una asociación entre la existencia de un diagnóstico psiquiátrico positivo con las subescalas: depresión (odds ratio =5,44; intervalo de confianza al 95 % de 0,91-20,36, p < 0,05), ansiedad (odds ratio = 15,54; intervalo de confianza al 95 % de 2,30-34,74, p < 0,001), hostilidad (odds ratio = 2,41; intervalo de confianza al 95 % de 0,95-6,11, p < 0,05) y el índice de severidad general (odds ratio = 14,02;IC al 95 % de 2,61-38,56,p < 0,001).
Tabla. Psicopatología en pacientes con obesidad mórbida
| Subescalas | Media | DE |
| Somatización | 1,11 | 0,79 |
| Obsesivo/compulsivo | 0,92 | 0,73 |
| Sensitividad interpersonal | 0,81 | 0,63 |
| Depresión | 0,86 | 0,60 |
| Ansiedad | 0,79 | 0,65 |
| Hostilidad | 0,83 | 0,74 |
| Ansiedad fóbica | 0,35 | 0,53 |
| Ideación paranoide | 0,86 | 0,72 |
| Psicoticismo | 0,49 | 0,51 |
| Índice de severidad global (GSI) | 0,75 | 0,50 |
n=100.
Las diferencias según el sexo han aparecido en la escala de somatización, de forma que las mujeres han puntuado más (1,18 ± 0,83) que los hombres (0,65 ± 0,37), con diferencias altamente significativas (p < 0,0001, t= - 3,898).
Discusión
Los pacientes con obesidad mórbida se han considerado siempre como personas diferentes, quizás porque ellos no pueden disciplinar sus hábitos alimentarios como el resto de la población. Aunque la existencia de obesidad mórbida no implica la presencia de afección psiquiátrica, parece que sí existen determinados patrones de comportamiento y personalidad que determinan la ingesta alimentaria. En este sentido, la identificación de este tipo de factores desempeña un papel fundamental en la evaluación psiquiátrica para conseguir un buen resultado tras la cirugía.14
En nuestro estudio nos encontramos pacientes con obesidad mórbida que han sido intervenidos de cirugía gástrica para perder peso, donde los clínicos detectaron la existencia de un trastorno psiquiátrico en el eje I (con una prevalencia del 40 %), parecida al 41 % de Halmi y otros15 y al 47 % de Larsen y otros.16 No se detectó afección psiquiátrica en el 60 %. Los diagnósticos psiquiátricos más frecuentes han sido los afectivos y los de ansiedad. Solo hemos encontrado 6 casos (15 %) de trastorno por atracón (binge eating disorder), cifra inferior a la de otros estudios publicados que encuentran tasas del 30 %.17
Analizando la psicopatología de nuestro grupo, vemos que las puntuaciones más altas (por encima del GSI, índice de severidad general) han sido en somatización, obsesivo/compulsivo, sensitividad interpersonal, depresión, ansiedad, hostilidad e ideación paranoide. En el estudio de regresión logística vemos cómo la existencia de enfermedad psiquiátrica se asocia a una mayor puntuación en la subescala de depresión, ansiedad, hostilidad y del GSI (5, 15, 2 y14 veces más frecuentes, respectivamente), lo que indicará que el GSI sería un buen indicador de malestar psicológico en esta población. Nuestros hallazgos coinciden con los de Black y otros11 en el sentido de que hemos encontrado una importante tasa de enfermedad psiquiátrica (medida por la valoración clínica y los diagnósticos encontrados) y de malestar psicológico (depresión, ansiedad, hostilidad y malestar general), a diferencia del estudio de Stunkard y otros3 que no encontraron mayor tasa de enfermedad psiquiátrica. Apoyaría estos datos el hecho de que el 55 % de estos enfermos han tenido historia psiquiátrica previa y que el 50 % presentaba disfunciones maritales.
La edad de inicio de la obesidad se ha relacionado con la sensitividad interpersonal, lo cual sugiere la idea de que la obesidad de inicio en la infancia tiene más problemas psicológicos y psiquiátricos que la obesidad que empieza posteriormente.18 En nuestro estudio no hemos encontrado relación entre la edad de inicio de la obesidad y la psicopatología detectada.
Las proporciones de hombres intervenidos en los estudios de pacientes con obesidad mórbida son bajos, de ahí que se debe ser cauto a la hora de sacar datos concluyentes. En el presente estudio hemos encontrado un 15 % de hombres en la línea con otros estudios.11,16 Nuestra población femenina presenta mayores niveles de quejas somáticas, lo que está en la dirección del estudio de Karlsson y otros19 que encontraron más problemas psicológicos en la mujeres intervenidas.
Las implicaciones clínicas de nuestro estudio radican en haber encontrado una importante tasa de enfermedad psiquiátrica y de malestar psicológico (medido por la entrevista clínica y un instrumento que valora psicopatología). Vemos como el índice de severidad global puede ser un buen indicador de malestar psicológico en esta población. Dados estos resultados, creemos que es de vital importancia la valoración psiquiátrica (clínica y cuestionarios) en los protocolos de obesidad mórbida, antes y después de la intervención quirúrgica. La enfermedad psiquiátrica encontrada 18 meses después de la intervención se explicaría porque se realizó un estudio clínico estructurado (valoración, seguimiento y cuestionarios) a diferencia de la valoración efectuada antes de la cirugía.
Summary
It is known that morbid obesity is a complex disease that may be caused by biological, psychological or social factors and that certain metabolic and compartmental factors influence on it. The psychopathology of a group made up of 100 patients (85 women, 15 men) with morbid obesity that had undergone surgical treatment of gastric restriction (vertical banding gastroplasty) to lose weight was analyzed. Each patient completed the Symptom Check List-90-R (SCL-90-R). 18 months after surgery, 40 of them (40 %) fulfilled the ICD-10 criteria of psychiatric pathology. The most frequent psychiatric diagnoses were determined: affective disturbance, anxiety disorder and food disorder (disturbance due to gluttony, nervous anorexia and nervous bulimia) and alcohol dependence. The conflict of the couple was observed in 50 % of the patients with psychiatric pathology. The logistic regression study has shown a relationship between the existance of psychiatric pathology and the scales of depression, anxiety, hostility and index of general severity of the SCL-90-R. No relation was found between the age at onset and the detected psychopathology. It was proved that the patients with morbid disease present an important rate of psychiatric pathology and high levels of psychological malaise and such state is related to the index of general severity of the SCL-90-R.
Subject headings: OBESITY, MORBID/surgery; OBESITY, MORBID/psychology; GASTROPLASTY; PSYCHOPATHOLOGY.
Referencias bibliográficas
1. Van Itallie TB. Morbid obesity: a hazardous disorder that resists conservative treatment. Am J Clin Nutr 1980;33:358-61.
2. Halmi KA, Long M, Stunkard AJ, Mason EE. Psychiatric diagnosis of morbidly obese gastric bypass patients. Am J Psychiatric 1980;137:470-2.
3. Stunkard AJ, Stinnet JL, Smoller AD. Psychological and social aspects of the surgical treatment of obesity. Am J Psychiatry 1986; 143:417-29.
4. Bruch H. Eating disorders. London: Loutledge & Keegan Paul; 1974.
5. Price RA. Genetics of human obesity. Ann Behav Med 1987;9:9-14.
6. Rand CSW, MacGregor A, Hankins G. Gastric bypass surgery for obesity:weight loss, psychosocial outcome and morbidity one and three years later. Souccch Med J 1986;79:1511-4.
7. Kalucy RS, Crisp AH. Some psychological and social implications of massive obesity. J Psychosom Res 1974; 18:465-73.
8. Espmark S. Psychological effects of intestinal and gastric bypass. En: Maxwell JC, Gazet JC, Pilkington TRE, eds. Surgical management of obesity. London: Academic Press, 1980:189-208.
9. Valley V, Grace M Psychosocial effects of gastric reduction surgery for obesity. Int J Obes 1982;6:527-39.
10. Barrash J, Rodríguez EM, Scott DH, Masson EE, Sines JO. The utility of MMPI subtypes for the prediction of weight loss after bariatric surgery. Int J Obes 1987;11:115-28.
11. Black DW, Goldstein RB, Mason EE. Prevalence of mental disorder in 88 morbidly obese bariatric clinic patients. Am J Psychiatry 1992,149:227-34.
12. Charles SC. The psychological status of morbidly obese patients. Integrative Psychiatry 1983;1:122-5.
13. Derogatis LR. SCL-90 R version, Manual I. Baltimore: John Hopkins University School od Medicine, 1977.
14. Charles SC. Psychiatric evaluation of morbidly obese patients. Gastroenterol Clin North Am 1987;16:415-32.
15. Halmi KA, Stunkard AJ, Masson EE. Emotional responses to weight reduction by three methods: gastric bypass, jejuno-ileal bypass, diet. Am J Clin Nutr 1980;33:446-51.
16. Larsen F. Psychosocial function before and after gastric banding surgery for morbid obesity. A prospective psychiatric study. Acta Psychiatr Scandin Suppl 1990; suppl 359, 82:1s-55s.
17. Gormally J, Black S, Daston S, Rardin D. The assesment of binge eating severity among obese persons. Addict Behav 1982;7:47-55.
18. Mills JK: A note on interpersonal sensitivity and psychotic symptomatology in obese adult outpatiens with a history of childhood obesity. J Psychol 1995;129:345-6.
19. Karlsson J, Sjöstrom L, Sullivan M. Swedish obese subjects (SOS)-an intervention study of obesity. Two-year follow-up of health related quality of life (HRQL) and eating behavior after gastric surgery for severe obesity. Int J Obes 1998; 22:113-26.
Recibido: 6 de junio del 2001. Aprobado: 27 de noviembre del 2001.
Dr. Juan Antonio Guisado Macías. C/ Rafael Lucenqui no.10, 6o F, 06004, Badajoz, España. Correo electrónico: mailto:jguisadom@medynet.com
1 Psiquiatra. Facultad de Medicina. Universidad de Extremadura. Badajoz.
2 Psicólogo. Facultad de Medicina. Universidad de Extremadura. Badajoz.
3 Profesor asociado de Medicina Legal. Facultad de Medicina. Universidad de Extremadura. Badajoz.
4 Endocrinólogo. Hospital Universitario San Carlos. Universidad Complutense. Madrid. España.