Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol vol.29 no.2 Ciudad de la Habana mayo.-ago. 2018
ARTÍCULO ORIGINAL
Relación del riesgo cardiovascular global con el ácido úrico y algunos componentes del síndrome metabólico
Relation of overall cardiovascular risk with uric acid and some components of the metabolic syndrome
Eduardo Cabrera-Rode,I Judith Parlá Sardiñas,II Juan Olo Ncogo,II Sarha Emilia Lezcano Rodríguez,II Janet Rodríguez Acosta,I Ragmila Echevarría Valdés,III Aimee Álvarez Álvarez,III Ileana Cubas DueñasI
IDepartamento de Inmunología. Instituto Nacional de Endocrinología (INEN). La Habana, Cuba.
IIServicio de Endocrinología. INEN. La Habana, Cuba.
IIILaboratorio. INEN. La Habana, Cuba.
RESUMEN
Antecedentes: en los últimos años se ha debatido en cuanto al papel de ácido úrico como marcador independiente del riesgo cardiovascular y como posible componente del síndrome metabólico en personas con sobrepeso y obesidad.
Objetivo: demostrar la asociación entre las concentraciones de ácido úrico con el riesgo cardiovascular global, y su nexo con algunos componentes del síndrome metabólico en personas con sobrepeso y obesidad.
Métodos: se realizó un estudio observacional descriptivo transversal basado en 350 sujetos con edades comprendidas entre 19 y 70 años que fueron reclutados consecutivamente de una consulta para personas con sobrepeso y obesidad. Se estudiaron variables sociodemográficas, antecedentes patológicos personales, mediciones antropométricas y tensión arterial, así como las concentraciones de glucosa, insulina, lípidos, creatinina y ácido úrico. El riesgo cardiovascular global fue evaluado mediante las tablas de Gaziano, que no emplea análisis de laboratorio.
Resultados: la frecuencia de riesgo cardiovascular global moderado/alto fue de 20,6 % (72/350). Los individuos con riesgo cardiovascular global moderado/alto presentaron edades superiores, incremento en el índice de conicidad y de la tensión arterial sistólica, así como concentraciones elevadas de glucosa, colesterol, triglicéridos, creatinina y ácido úrico, que los individuos con riesgo cardiovascular global bajo. La frecuencia de personas con concentraciones de ácido úrico superior o igual al percentil 50 (296,5 mujeres y 365,0 hombres) fue superior en los individuos con riesgo cardiovascular global moderado/alto (62,5 % [45/72]) que en aquellos con riesgo cardiovascular global bajo (47,12 % [131/278], p= 0,014). De los sujetos con hiperuricemia, el 31,5 % (23/73) presentó riesgo cardiovascular global moderado/alto, en cambio, en los individuos sin hiperuricemia, la frecuencia de riesgo cardiovascular global moderado/alto fue baja (17,7 % [49/277], p= 0,014).
Conclusiones: el incremento de las concentraciones de ácido úrico se relacionó con un mayor riesgo cardiovascular global. Los sujetos con riesgo cardiovascular global moderado/alto mostraron niveles elevados de la mayoría de los componentes del síndrome metabólico, así como de colesterol y ácido úrico. Este último podría utilizarse como un factor de riesgo potencial de enfermedad cardiovascular a nivel de la atención primaria de salud.
Palabras clave: ácido úrico; riesgo cardiovascular; síndrome metabólico; tensión arterial; triglicéridos; peso.
ABSTRACT
Background: in recent years there has been a debate about the role of uric acid as an independent marker of cardiovascular risk and as a possible component of the metabolic syndrome in overweight and obese people.
Objective: to demonstrate the association between uric acid concentrations and overall cardiovascular risk, and its connection with some components of the metabolic syndrome in overweight and obese people.
Methods: a transversal descriptive, observational study was carried out based on 350 subjects aged from 19 to 70 years who were consecutively recruited from a consultation for overweight and obese people. Sociodemographic variables, personal pathological history, anthropometric measurements and blood pressure were studied, as well as glucose, insulin, lipids, creatinine and uric acid concentrations. The overall cardiovascular risk was assessed using Gaziano tables, which do not use laboratory analysis.
Results: the frequency of moderate/high overall cardiovascular risk was 20.6 % (72/350). Individuals with moderate/high overall cardiovascular risk were older, had increased conicity and systolic blood pressure, as well as higher glucose, cholesterol, triglycerides, creatinine and uric acid levels than individuals with low overall cardiovascular risk. The frequency of people with uric acid concentrations greater than or equal to the 50th percentile (296.5 women and 365.0 men) was higher in individuals with moderate/high overall cardiovascular risk (62.5 % [45/72]) than in those with low global cardiovascular risk (47.12 % [131/278], p= 0.014). Of the subjects with hyperuricemia, 31.5 % (23/73) presented moderate/high overall cardiovascular risk, whereas, in individuals without hyperuricemia, the frequency of moderate/high overall cardiovascular risk was low (17.7 % [ 49/277], p= 0.014).
Conclusions: the increase in uric acid concentrations was associated with an increased overall cardiovascular risk. Subjects with moderate/high overall cardiovascular risk showed elevated levels of most components of the metabolic syndrome, as well as cholesterol and uric acid. The latter could be used as a potential risk factor for cardiovascular disease at the primary health care level.
Keywords: uric acid; cardiovascular risk; metabolic syndrome; blood pressure; triglycerides; weight.
INTRODUCCIÓN
La obesidad abdominal o de distribución central puede ocasionar un aumento de la morbilidad, dada su asociación a entidades como: hipertensión (HTA), dislipidemia, diabetes mellitus tipo 2 (DM 2), enfermedad coronaria, infarto cerebral, entre otras.1,2
En Cuba, los individuos con sobrepeso y obesidad constituyen alrededor del 34 al 44,3 % de la población.3,4 En el INEN se realizó un estudio en sujetos con sobrepeso y obesidad, en el cual se investigó la relación entre el incremento del peso, la resistencia a la insulina (RI) y otras alteraciones metabólicas.5 Se obtuvo como resultado que, tanto la RI como las concentraciones de ácido úrico (AU), incrementaron a medida que aumentó el índice de masa corporal (IMC).5
Estudios recientes han aportado evidencias de que la elevación del AU precede al desarrollo de hiperinsulinemia, la obesidad, las alteraciones del metabolismo de la glucosa, la HTA, la enfermedad cardiovascular (ECV) y enfermedad cerebrovascular;5-15 sin embargo, una vez que el paciente es diabético, los niveles de AU habitualmente son normales, lo cual se explica como consecuencia de la glucosuria que inhibe la reabsorción de AU en el túbulo proximal. Los sujetos diabéticos que continúan siendo hiperuricémicos presentarán un alto riesgo para desarrollar complicaciones de la DM, especialmente la enfermedad renal.9,11
Además es conocida la relación entre la hiperuricemia y el riesgo cardiovascular (RCV), con especial hincapié en el valor de AU como indicador de RCV y como una advertencia factible terapéutica para la disminución del RCV.9-11,15 Últimamente varios reportes apoyan las nuevas evidencias sobre la relación entre las concentraciones de AU y la aparición de ECV.9-11,13-15
La hiperuricemia (HU) también ha sido asociada de forma independiente a un incremento del riesgo de enfermedad renal crónica y de ECV.15 Los estudios transversales realizados en Europa, Asia y América del Norte, tanto en población general como en los pacientes hipertensos, reafirman esta asociación.8-11,13
Los valores de AU en suero, así como la HU, varían entre países, y entre regiones dentro de un mismo país.16 La concentración de AU en suero está determinada por muchos factores, y son los de mayor importancia: la edad, el sexo, los factores genéticos, la constitución física, el origen étnico, la alimentación (dieta con alta concentración en purinas), fármacos (tratamiento con diuréticos), alcohol y enfermedades asociadas (disminución del aclaramiento renal).11,14,15
El riesgo cardiovascular global (RCG) es la probabilidad de presentar una ECV en un periodo determinado, generalmente de 5 o 10 años, basado en el número de factores de riesgo presentes en el mismo individuo (riesgo cualitativo), o teniendo en cuenta la magnitud de cada uno de ellos a través de un puntaje (riesgo cuantitativo).17 El RCG es 3 veces superior si el IMC es mayor de 29 Kg/m2.1 Referente a los instrumentos de evaluación cuantitativa del RCG, las tablas de RCV son las más utilizadas, entre ellas se encuentran: las de Framingham,18 Sociedades Europeas,19,20 Sociedades Británicas,21 Nueva Zelanda,22 OMS,17,23 y recientemente, la de Gaziano.24 En esta investigación utilizaremos la tabla de RCV de Gaziano, sin uso de exámenes de laboratorio.24
Los niveles de AU como factor de riesgo de ECV se manifiestan no solo cuando existe franca HU (definida como más de 6 mg/dL [360 μmol/L] en mujeres y más de 7 mg/dL [420 μmol/L] en hombres), sino también con niveles de AU próximos al límite superior del rango normal (> 5,2 a 5,5 mg/dL [310 a 330 μmol/L]).8 Varios estudios indican que el AU puede predecir de manera independiente el síndrome de RI, la DM 2 y la ECV.6-15,25
El hallazgo de nuevos marcadores de RCV tiene una importancia clínica irrefutable. La herramienta apropiada para esta finalidad debe estar ampliamente disponible y ser económica, con el objetivo de contribuir a identificar un mayor número de pacientes en el contexto práctico.7,8,10-15,24
En Cuba, hasta el momento, en la literatura revisada, no encontramos investigación que relacione las concentraciones de AU y de otros componentes del síndrome metabólico (SM) con el RCG en individuos con sobrepeso y obesidad. El hallazgo de nuevos parámetros relacionados con el RCG tiene una gran importancia desde el punto de vista clínico, y en este sentido la determinación de AU podría resultar prometedora, por lo que se debe definir el punto de corte de AU que identifique aquellos sujetos con mayor RCG.
Teniendo en cuenta los resultados de estudios recientes sobre el papel del AU en el RCV y su relación con la RI,6,7,12-15 nos hemos propuesto determinar la asociación de las concentraciones de AU con el RCG, y el nexo de este riesgo con algunos componentes del SM en individuos con sobrepeso y obesidad, por la importancia que reviste la detección temprana de esta condición, que constituye una plataforma de riesgo incrementado para el desarrollo de ECV.
MÉTODOS
Se realizó un estudio observacional descriptivo transversal que incluyó a sujetos no diabéticos con sobrepeso (IMC entre 25,0 y 29,9 kg/m2) y obesos (IMC ≥ 30,0 kg/m2) según los criterios de la OMS, con edades comprendidas entre los 19 y 70 años, que fueron reclutados consecutivamente de una consulta para sujetos con sobrepeso y obesidad en el período comprendido entre 2014 y 2015, en La Habana, Cuba. Se excluyeron a las personas con diabetes tipo 1 y 2, otros tipos específicos de DM, además de personas con enfermedades crónicas asociadas que requirieron tratamiento esteroideo o inmunosupresor.
La selección de la muestra se realizó entre personas que aceptaron participar en el estudio realizado en campañas de salud de despistaje de factores de riesgo metabólico en La Habana. Se calculó el tamaño muestral mediante el programa Epidat 3.1. Con una población de 4 500, un nivel de confianza al 95 %, una proporción esperada de obesos de 31,6 %, una precisión de muestreo de 0,9 y un efecto de diseño de 0,1, se estimó un mínimo de 313 sujetos a incluir en el estudio. Se aplicó una planilla para la recolección de datos, tales como: la edad, el sexo, los medicamentos empleados, el hábito de fumar y los antecedentes patológicos personales (cardiopatía isquémica, HTA u obesidad). El médico investigador obtuvo los valores de las variables bioquímicas a partir de las historias clínicas.
A los sujetos se les midió el peso, la talla y los perímetros de cintura (PC) y de cadera, y se calculó el IMC. La medida del PC se tomó con una cinta métrica con el sujeto colocado de pie, en espiración, con el abdomen relajado, tomando como referencia el punto medio entre el borde inferior de la última costilla y la espina ilíaca anterosuperior de cada lado. En los casos de abdómenes péndulos la medición se realizó en el punto más prominente del abdomen. El perímetro de cadera se tomó como la circunferencia máxima trazada sobre los trocánteres femorales. Se calcularon los índices de cintura/cadera (ICC) y cintura/talla (ICT) con los datos obtenidos.
Se realizó la medición de la presión arterial (PA) a cada sujeto con esfigmomanómetro con mango acorde con el tamaño del brazo. Previamente, el sujeto estuvo sentado en reposo durante 10 minutos. El procedimiento se realizó 3 veces en el brazo derecho del sujeto, con un intervalo de 5 minutos. El valor final de la PA correspondió al promedio de las 3 mediciones obtenidas.
La obtención de la muestra sanguínea (basal) de cada sujeto, tomada luego de 8-12 horas de ayuno, sirvió para las determinaciones bioquímicas. Se midieron las concentraciones plasmáticas de glucosa, insulina y lípidos (triglicéridos y HDL-c). A todos los sujetos se les determinó glucemia e insulinemia en 2 ocasiones separadas (basal y a los 5 minutos). Para el cálculo del índice de RI se tomaron los valores promediados de glucemia e insulinemia
La concentración de glucosa en ayunas, triglicéridos, colesterol, HDL-c, creatinina y AU se midieron en analizador automático (Elimat, Francia) por métodos enzimáticos. Se consideró HU cuando las concentraciones de AU fueron superiores a: hombres > 420 µmol/L y mujeres > 357 µmol/L. La concentración de insulina en muestra de sangre venosa (plasma) se determinó por un método inmunoradiométrico (IRMA, Izotop, Hungría). El índice de RI fue calculado por el modelo homeostático de Mathews (HOMA-IR): insulina en ayunas (μUI/mL) x glucosa en ayunas (mmol/L)/22,5.26,27 Se consideró RI cuando los valores del índice HOMA-IR fueron ≥ 2,6.27
Se utilizaron las tablas de RCG de Gaziano para la posterior comparación entre los grupos de pacientes, en función de la presencia o no de HU o de los niveles de AU (inferiores e igual o superior al 50 percentil), definida según los valores de referencia del laboratorio de la institución.
El riesgo de padecer un episodio cardiovascular, mortal o no, en un periodo de 5 años, está dado según el sexo, la edad, la PA sistólica, el estatus de fumador y el IMC.24 El riesgo de padecer un episodio cardiovascular se clasificó en bajo ≤ 10 %, moderado > 10-20 % y alto > 20 %.
Para los cálculos estadísticos se utilizó el programa SPSS versión 11.5 para Windows. Se calcularon medidas de resumen de acuerdo con el tipo de variables: cualitativas (frecuencias y porcentajes) y cuantitativas (media y desviación estándar). Se usó la prueba homogeneidad para establecer diferencias estadísticamente significativas entre proporciones. Para el análisis de las asociaciones entre las variables cuantitativas se emplearon pruebas de correlación lineal (coeficiente de correlación Pearson o de Spearman). De acuerdo con las características de los datos se aplicaron pruebas paramétricas o no paramétricas, en dependencia de la distribución normal o no de la variable analizada (T de Student para muestras independientes [en el caso de n > 30 y distribución simétrica] y la prueba U de Mann-Whitney [en el caso contrario]).
En todos los casos se trabajó para un nivel de confianza del 95 % (IC 95 %), un error alfa de 0,05. Se admitieron como valores de significación estadística los valores de p menores a 0,05. Se categorizó a los pacientes con concentraciones de AU inferiores al 50 percentil e iguales o superiores al 50 percentil. Se llevó a cabo un análisis de curvas ROC con vistas a determinar la capacidad del AU para discriminar entre la presencia o no de RCG, así como identificar el valor de corte que ofrece la mejor combinación de sensibilidad y especificidad. Se consideró que la variable tenga un buen poder discriminatorio cuando el área bajo la curva ROC sea diferente de 0,5 (p< 0,05 e IC que no contenga al 0,5).
El estudio fue aprobado por el Comité de Ética e Investigación del INEN (Facultad de Medicina de La Habana). Todos los participantes firmaron el consentimiento informado escrito de acuerdo con la Declaración de Helsinki, previa información de los objetivos y propósitos del estudio. Se mantuvo la confidencialidad de los datos.
RESULTADOS
Se estudiaron 350 sujetos con sobrepeso y obesidad entre los 19 y 70 años, la edad media fue de 41,6 ± 11,25 años, y el sexo más frecuente fue el femenino (82,9 %). El 15,4 % tenía sobrepeso, 84,6 % obesidad y el 57,7 % (202/350) poseía altos valores de PA o tratamiento antihipertensivo.
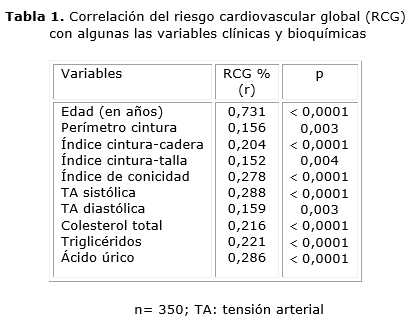
El 20,6 % (72/350) de los sujetos presentaron riesgo cardiovascular global moderado y alto (RCGMA). En la tabla 1 se muestra la correlación positiva entre las variables clínicas y bioquímicas, respectivamente, con el por ciento de RCG, y se demuestra que existe una fuerte asociación entre la edad, el PC, el ICC, el ICT, el índice de conicidad, la tensión arterial, el colesterol, los triglicéridos y el AU, con el por ciento de RCG. Es decir, que el incremento del RCG (%) está asociado con el aumento de las variables anteriormente mencionadas.
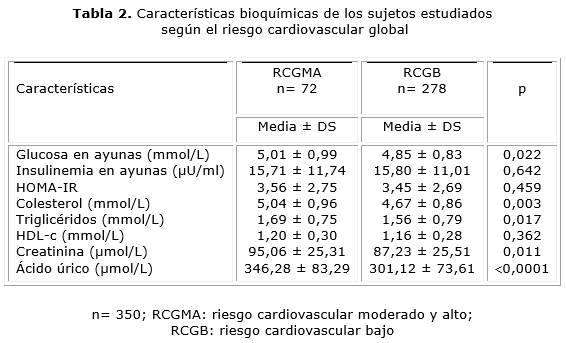
Al comparar las variables bioquímicas entre los sujetos con RCGMA y RCG bajo (RCGB), se encontró que en el grupo de sujetos con RCGMA se observaron concentraciones superiores de todas las variables, con excepción de la insulina en ayunas, el índice HOMA-IR y del HDL-c. Se revelaron diferencias significativas, concretamente en las cifras elevadas de glucosa en ayunas, de colesterol y triglicéridos, así como el incremento de las concentraciones de creatinina y de AU en los sujetos RCGMA, con relación al grupo con RCGB (tabla 2).
En la tabla 3 se observa que en el grupo de individuos con HU presentaron mayor frecuencia de sujetos con RCGMA (31,5 % [23/73]), en relación con los sujetos sin HU (17,7 % [49/277]; p= 0,014). Del mismo modo, la frecuencia de HU fue superior en los sujetos con RCGMA, que en aquellos con RCGB (31,9 % [23/72] vs. 18,0 % [50/278]; p= 0,014).
Al analizar el RCG de los sujetos de acuerdo con los percentiles de AU (tabla 4), se observa que en la medida que aumentan progresivamente las concentraciones de este último, a partir del 50 percentil (para las mujeres incluye cifras dentro del rango normal y para hombres con valores cercano al límite superior del rango normal y algunos con HU), se observó mayor proporción de sujetos con RCGMA en relación con los individuos con RCGB (62,5 % [45/72] vs. 47,12 % [131/278]; p= 0,014 ≥ 50 percentil vs. ≤ 25 percentil).
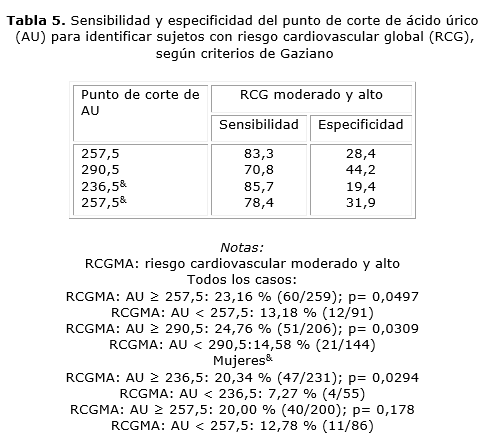
Se realizaron las curvas ROC de los niveles de AU para todos los sujetos, y para el sexo femenino con valores de área bajo la curva de 0,651 y 0,616, respectivamente. Se determinó como punto de corte, 236,5 µmol/L para mujeres y 290,5 µmol/L para ambos sexos (sensibilidad del 85,7 y 70,8 %, respectivamente y especificidad del 19,4 y 44,2 %, respectivamente) (tabla 5). Además, al aplicar el valor de corte para ambos sexos de 290,5 µmol/L, se vio que el RCGMA fue superior en los sujetos con concentraciones de AU superiores a 290,5 µmol/L (24,76 % [51/206]), que en aquellos con valores inferiores a ese valor de corte (14,58 % [21/144]; p= 0,0309) (tabla 5). En cambio, al emplear el valor de corte de 236,5 µmol/L para mujeres, hay incremento de la frecuencia de RCGMA en el grupo de mujeres con concentraciones iguales o superiores a 236,5 µmol/L (20,3 % [47/231]), en comparación con aquellas con niveles inferiores a 236,5 µmol/L (7,3 % [4/55]; p= 0,0294) (tabla 5).
No se estableció el valor de corte para el sexo masculino, en primer lugar, por el bajo número de sujetos, y en segundo, porque los valores del área bajo la curva (0,642) no fueron significativos (p= 0,067).
DISCUSIÓN
El sobrepeso y la obesidad están vinculados estrechamente con las principales causas de morbilidad, mortalidad y discapacidad en el mundo. La RI, importante marcador predictor de complicaciones clínico-metabólicas, es quizás su consecuencia más temible, ya que de ella se derivan una serie de alteraciones metabólicas y endoteliales relacionadas con el desarrollo de la enfermedad vascular coronaria, la DM, la HTA, las dislipidemias y la ECV.1,6-15,28-32
La obesidad ha estado asociada tanto con la RI como con los niveles elevados de AU, y esta última puede ser una conexión entre las mismas.5,6,28-30,32 Además, ha sido constatada la asociación entre los niveles de AU sérico y las ECV, como la HTA, el SM y las enfermedades coronarias y vasculares cerebrales.7-11,14,15,33-35
Se conoce que la prevención primaria, tanto de las ECV como en la DM 2, se centra en el control de los factores de riesgo, por lo cual resulta de vital importancia identificar a los individuos con RCGMA desde las etapas tempranas, para modificar el riesgo asociado a dicha condición mediante cambios terapéuticos en el estilo de vida y estrategias de intervención poblacionales oportunas.
En este estudio el RCGMA fue del 20,6 % (72/350). Los datos obtenidos de la correlación entre el incremento RCG con el aumento de algunas de las mediciones clínicas (edad, PC, ICC, ICT, índice de conicidad y la tensión arterial), y bioquímicas (concentraciones de colesterol, triglicéridos y AU) estudiadas, denota que el incremento del RCG está asociado con la obesidad, la HTA y la presencia de alteraciones del metabolismo de la glucosa, dislipidemia, creatinina alta e HU (condiciones bastantes frecuentes en los individuos con RCGMA). Estos resultados concuerdan con los de varios grupos de investigadores, que sugieren que existe una fuerte asociación entre las altas concentraciones de AU con las características anteriormente mencionadas, que constituyen en su mayoría componentes del SM,6,7,10,11,25,28-30 así como con el colesterol total,35-37 variables que están asociadas con un alto riesgo para DM y ECV.11-15,25,34,35,38-40
En general, la frecuencia de HU alcanzó el umbral del 20,9 % (73/359). Vale mencionar propiamente que la frecuencia de HU fue superior en los sujetos con RCGMA, que en aquellos con RCG bajo (31,9 % [23/72] vs. 18,0 % [50/278]; p= 0,014). Estos datos confirman que los niveles elevados de AU, incluyendo la HU como factor de RCV, se atenúan cuando desaparece la presencia de la mayoría de los componentes del SM.6-12,15,28,29,39,40
En Cuba pesquisas poblacionales sobre la HU y su relación con los factores de riesgo cardiovasculares son escasas, y solo existen estudios sobre frecuencia de HU en pacientes hospitalizados.39 En el Hospital Militar "Dr. Mario Muñoz", de Matanzas, se realizó un estudio que reportó una frecuencia de HU del 4,5 % en normopesos, 23,6 % en sobrepesos, 26,9 % en pacientes con obesidad moderada y de 96,2 % en aquellos con obesidad severa. Esto refleja el incremento de la prevalencia de HU en la medida que aumenta el IMC, al igual que para otros factores de riesgo coronario como la HTA, la hipercolesterolemia y la DM.40
Una investigación realizada en el INEN con adultos obesos, reportó resultados similares, donde los niveles de AU y de RI se incrementaban en la medida que aumentaba el grado de obesidad.5 En nuestro contexto, a excepción de una investigación de la Escuela Latinoamericana de Ciencias Médicas,39 que relacionó la prevalencia de HU con diversos factores de riesgo: obesidad, hipertrigliceridemia y creatinina alterada, hasta el momento no se han publicado estudios sobre la relación entre las concentraciones de AU y el RCG en sujetos con sobrepeso y obesos. La evaluación de la determinación de AU podría resultar beneficiosa, ya que la HU precede al desarrollo de la ECV; es un procedimiento económico, de fácil determinación y amplia disponibilidad en los laboratorios de la atención primaria y secundaria.
En un estudio español de corte (de 8 años de seguimiento), realizado a partir de una submuestra del estudio Pizarro (con 2 grupos de estudio: con y sin alteración del metabolismo de los carbohidratos -excluida la DM-), se distribuyeron los sujetos, en cada grupo, por encima o por debajo de una determinada concentración de AU (para hombres de 291,45 µmol/L y mujeres de 208,18 µmol/L, respectivamente), y se demostró una relación directa entre las concentraciones plasmáticas de AU y el riesgo a desarrollar alteraciones en el metabolismo de la glucosa en un grupo de sujetos de población general sana, así como una estrecha relación entre las concentraciones de AU y los factores clásicos de riesgo cardiovascular.38
El mismo grupo de sujetos antes mencionados, reevaluados al cabo de 8 años, presentaron mayor incremento de IMC, ICC, triglicéridos, AU, insulina basal y del índice de RI, que los individuos con valores por debajo de las referidas cifras de AU. Los sujetos con concentraciones superiores de AU presentaron también cifras elevadas de PA, tanto al inicio como al final del estudio.38 Estos resultados coinciden con los nuestros, pues en los individuos con RCGMA se hallaron valores de superiores de las variables clínicas y bioquímicas, así como mayor frecuencia de sujetos con HU, al compararlos con aquellos con RCG bajo.
En el 2013, otro estudio coincidió que el incremento de las concentraciones de AU, aun en sujetos normouricémicos y sin diabetes, estaba asociado con un aumento de la frecuencia de los componentes del SM, así como de factores de riesgo cardiovascular, sugiriendo que la definición clínica dicotómica de AU quizás sea inadecuada, ya que cifras altas de AU en el rango normal probablemente alerta sobre la presencia de alteraciones metabólicas y de PA.41 Recientemente otros estudios confirman estos datos.42,43
Nuestros resultados, al emplear los percentiles de AU, reportaron hallazgos similares, pues en el RCGMA mostraron relación con las concentraciones de AU a partir del 50 p (mujeres: 296,5-335,9 µmol/L y hombres: 365,0-423,4 µmol/L), pues en todas las mujeres y algunos hombres los valores de AU están dentro del rango supuestamente normal. Se detectó que el RCG se incrementaba de acuerdo con el aumento del AU sérico, y que la razón de congruencia para el RCGMA aumentaba a partir del percentil 50. Además, encontramos que las concentraciones de 236,5 µmol/L y de 290,5 µmol/L como los mejores puntos de cortes de AU asociados con el RCGMA por el análisis de la curva ROC, con sensibilidades cerca de un 85,7 % para mujeres y 70,8 %, para ambos sexos.
Lamego y otros,44 encontraron un valor de corte de AU de 238 µmol/L para mujeres y de 315,4 µmol/L para hombres, como los mejores puntos de corte de AU asociados con el SM por el análisis de la curva ROC con sensibilidades y especificidades de cerca de 62 %. Es por ello que debe considerarse la posibilidad de emplear la dosificación de AU sérica como un marcador asociado al RCGMA, por las múltiples ventajas que puede ofrecer en la práctica clínica, especialmente en países en vías de desarrollo como el nuestro, por resultar un método económico, de fácil determinación y ampliamente disponible en los centros asistenciales de la red nacional de salud.
En general, no encontramos estudios en la literatura revisada sobre el valor de corte de AU asociados con el RCG. Sin embargo, nuestros resultados coinciden con varios estudios transversales de diferentes poblaciones, que establecieron una asociación entre las concentraciones de AU y el SM como enfermedad de riesgo cardiovascular.9-11,15,34,37,42
Por tanto, una vez que la HU es potencialmente un factor modificable, su dosificación es barata y se encuentra con facilidad. Podrá suministrar una investigación costo-beneficio que permita la identificación de individuos con AU elevado, lo que, a su vez, puede beneficiarse de una propedéutica completa para los factores de riesgo asociados al riesgo cardiovascular. Es importante destacar que en cuanto a los individuos normotensos, la detección de altos niveles de AU, aun dentro de los valores normales, puede ser una alerta para incrementar las medidas preventivas, y así disminuir el RCV. Al mismo tiempo, la medición del riesgo cardiovascular por las tablas de Gaziano tiene las ventajas que no utiliza determinaciones de laboratorios, y que toma en cuenta dos factores habituales en el riesgo cardiovascular (IMC y tensión arterial), y por esa razón el RCGMA se asocia con las concentraciones elevadas de AU, pues esos dos factores antes mencionados están asociados también con la HU.
Es interesante destacar el hallazgo de que varios factores cardiometabólicos (glucosa en ayunas alterada, hipertrigliceridemia, colesterol alto, creatinina alta e HU), fueron relacionados con el RCGMA. Conociendo que las tablas de Gaziano no incluyen determinaciones de laboratorio, esto tiene una gran importancia clínica, y en este sentido, la aplicación de estas tablas podría resultar prometedora, pues identifican aquellos sujetos con mayor RCG y con una elevada frecuencia de algunos factores de riesgo cardiometabólicos.
La población de estudio está en el grupo de edades entre 19 a 70 años, y todas las tablas de cálculo de RCG están diseñadas para utilizarse en personas mayores de 35 años, pues, en sujetos de menos edad, este riesgo deberá ser más bajo;45 además, al utilizar las tablas de Gaziano, en las cuales se sustituye la variable colesterol por la variable IMC,24 se podrían sobreestimar los niveles de riesgo en individuos sobrepeso y obesidad.
En esta investigación la frecuencia de SM según la JIS (Declaración provisional conjunta) y el RCGMA en los sujetos con sobrepeso y obesos, en las personas con edades inferiores a 35 años fue del 43,25 % (42/96) para SM y fue del 0 % (0/96) para RCGMA; por el contrario, en las personas con edades ≥ a 35 años, estas frecuencias fueron superiores (64,56 % [163/254] y del 28,35 % [72/254]; p= 0,0007 y p< 0,0001, respectivamente). Considerando que el SM está relacionado con el RCV,9-11,15,29 la presencia de SM en ambos grupos de edades analizados pone de manifiesto que las tablas de Gaziano, no sobreestiman el RCG en las personas con sobrepeso y obesidad, pues detecta solo un 28,35 % de RCGMA en los sujetos con edades superiores a 35 años, y conjuntamente estos sujetos presentan una elevada frecuencia de SM (64,56 %). Lo antes planteado sugiere la necesidad de no utilizar una sola definición o tabla de RCG para conocer el RCV en sujetos con sobrepeso y obesidad.
En los sujetos con HU, la frecuencia de personas con SM fue mucho más frecuente que la presencia de individuos con RCGMA (76,7 % [56/73] vs. el 31,5 % [23/73], respectivamente). Estos datos nos indican también que las concentraciones de AU están mucho más asociadas con la presencia de SM que con el RCGMA.10,11,13,15
La limitación principal de este estudio radica en que, al haberse estudiado sujetos con sobrepeso y obesos que acudieron de manera consecutiva a una consulta de obesidad, lo que hace que sea un muestreo no probabilístico, la muestra de pacientes no es representativa para que los resultados sean extrapolados a la población general.
Los resultados del presente estudio confirman que el incremento de las concentraciones de AU, así como de algunos factores cardiovasculares y metabólicos, se asocia con un mayor RCG. El AU podría considerarse como un factor de riesgo potencial de ECV a nivel de la atención primaria de salud.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses en la realización del estudio.
REFERENCIAS BIBLIOGRÁFICAS
1. Shah M, Hurt RT, Mundi MS. Phenotypes of Obesity: How it Impacts Management. Curr Gastroenterol Rep. 2017;19(11):55. doi: 10.1007/s11894-017-0598-1.
2. Aranceta J, Foz M, Gil B, Jover E, Mantilla T, Millán J, et al. Obesidad y riesgo cardiovascular. Estudio DORICA. Madrid: Editorial Médica Panamericana; 2004.
3. Jiménez Acosta SM, Rodríguez Suárez A, Díaz Sánchez ME. La obesidad en Cuba. Una mirada a su evolución en diferentes grupos poblacionales. Rev Cubana Aliment Nutr. 2013;23:297-308.
4. Bonet M, Varona P. III Encuesta nacional de factores de riesgo y actividades preventivas de enfermedades no trasmisibles. Cuba 2010-2011. La Habana: Editorial Ciencias Médicas; 2015. p. 72-84.
5. Fernández R, Arranz MC, Ortega JA, Hernández J. Resistencia a la insulina y cambios metabólicos en adultos obesos. Rev Cubana Endocrinol. 2011;22(2):78-90.
6. Mazidi M, Katsiki N, Mikhailidis DP, Banach M. The link between insulin resistance parameters and serum uric acid is mediated by adiposity. Atherosclerosis. 2018;270:180-6. doi: 10.1016/j.atherosclerosis.2017.12.033.
7. Chang CC, Wu CH, Liu LK, Chou RH, Kuo CS, Huang PH, et al. Association between serum uric acid and cardiovascular risk in non hypertensive and non diabetic individuals: The Taiwan I-Lan Longitudinal Aging Study. Sci Rep. 2018;8(1):5234. doi: 10.1038/s41598-018-22997-0.
8. Feig DI, Kang DH, Johnson RJ. Uric Acid and Cardiovascular Risk. N Engl J Med. 2008;359:1811-21.
9. Sharaf El Din UAA, Salem MM, Abdulazim DO. Uric acid in the pathogenesis of metabolic, renal, and cardiovascular diseases: A review. Adv Res. 2017;258:297. doi: 10.1016/j.jare.2016.11.004.
10. Tian Y, Chen K, Xie Z, Fang Y, Wang H, Nie Y, et al. The association between serum uric acid levels, metabolic syndrome and cardiovascular disease in middle aged and elderly Chinese: results from the Dyspidemia International Study. BMC Cardiovasc Disord [serie en Internet]. 2015 [citado 11 de julio de 2015];15(66). Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4702307/
11. Jalal DI. Hyperuricemia, the kidneys, and the spectrum of associated diseases: a narrative review. Curr Med Res Opin. 2016;32(11):1863-9.
12. Kawada T. Hyperuricaemia and type 2 diabetes mellitus. Clin Exp Pharmacol Physiol [serie en Internet]. 2018 [citado 23 de marzo de 2018]. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/?term=Kawada+Clin+Exp+Pharmacol+Physiol+2018
13. Zheng BK, Li N. Association of serum uric acid levels and cardiovascular risk score. Int J Cardiol. 2018;258:297. doi: 10.1016/j.ijcard.2018.01.087.
14. Grassi D, Desideri G, Di Giacomantonio AV, Di Giosia P, Ferri C. Hyperuricemia and cardiovascular risk. High Blood Press Cardiovasc Prev. 2014;21(4):235-42.
15. Sharaf El Din UAA, Salem MM, Abdulazim DO. Uric acid in the pathogenesis of metabolic, renal, and cardiovascular diseases: A review. J Adv Res. 2017;8:537-48.
16. Song P, Wang H, Xia W, Chang X, Wang M, An L. Prevalence and correlates of hyperuricemia in the middle-aged and older adults in China. Sci Rep. 2018;8(1):4314. doi: 10.1038/s41598-018-22570-9.
17. OMS. Tablas de predicción del riesgo de la OMS/ISH para las demás subregiones epidemiológicas [homepage en Internet]; OMS [citado 5 de octubre de 2012]. Disponible en: http://www.who.int/cardiovascular_diseases/en/
18. Morey SS. AHA and ACC Outline Approaches to Coronary Disease Risk Assessment. Practice Guidelines. American Family Phisician. 2000;61:2534-42.
19. Álvarez Cosmea A. Las tablas de riesgo cardiovascular: una revisión crítica. Medifam. 2001;11:122-39.
20. Wood D, De Backer G, Faergeman O, Graham I, Mancia G, Pyörala K. Task Force Report. Prevention of coronary heart disease in clinical practice: Recomendations of the second joint task force of the joint European Societies on coronary prevention. Eur Heart J. 1998;19:1434-503.
21. British Cardiac Society, British Hyperlipidaemia Association, British Hypertension Society, British Diabetic Association. Joint British recommendations on prevention of coronary heart disease in clinical practice: Summary. BMJ. 2000;320:705-8.
22. National Health Committee. Guidelines for the management of mildly raised blood pressure in New Zealand. Wellington: Ministry of Health; 1995.
23. Prevención de las enfermedades cardiovasculares: guía de bolsillo para la estimación y el manejo del riesgo cardiovascular. Ginebra: Organización Mundial de la Salud; 2008.
24. Gaziano TA, Young CR, Fitzmaurice G, Atwood S, Gaziano JM. Laboratory-based versus non-laboratory-based method for assessment of cardiovascular disease risk: the NHANES I Follow-up Study cohort. Lancet. 2008;371:923-31.
25. Kopel E. Serum uric acid and cardiovascular risk: An early wake-up call. J Adolesc Health. 2015;56:363-4.
26. Mathews DR, Hosker JP, Rudenski AS, Nailor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and beta-cell function from fasting plasma glucose and insulin concentration in man. Diabetologia. 1985;28(7):412-9.
27. Arranz C, González RM, Álvarez A, Rodríguez B, Reyes A. Criterios de referencia para los indicadores de secreción de insulina y de los parámetros lipídicos en una población mixta hospitalaria. Rev Cubana Endocrinol. 2010;21:1-12.
28. Burgio E, Lopomo A, Migliore L. Obesity and diabetes: from genetics to epigenetics. Mol Biol Rep. 2015;42(4):799-818.
29. Robberecht H, Hermans N. Biomarkers of Metabolic Syndrome: Biochemical Background and Clinical Significance. Metab Syndr Relat Disord. 2016;14(2):47-93.
30. Zhu C, Cui R, Gao M, Rampersad S, You H, Sheng C, et al. The associations of serum uric acid with obesity-related acanthosis nigricans and related metabolic indices. Int J Endocrinol. 2017;2017:5438157. doi: 10.1155/2017/5438157
31. Arocha JI, Amair P, Navarrete LM, López D, Amarista F, Straga J. Implicaciones del ácido úrico elevado en el riesgo cardiovascular. Avances Cardiol. 2014;34(3):239-51.
32. Dukat A, Sabaka P, Gajdosik J, Simko F, Vrbnjak M, Tlcimuka O. Acid Uric and Other Cardiovascular Risk Factors Control in the Primary Care Settings in the Community. Archives of Medicine [serie en Internet]. 2015 [citado 23 de agosto de 2016]. Disponible en: http://www.archivesofmedicine.com/medicine/acid-uric-and-other-cardiovascular-risk-factors-control-in-the-primary-care-settings-in-the-community.php?aid=7039
33. Wu AH, Gladden JD, Ahmed M, Filippatos G. Relation of serum acid to cardiovascular disease. Int J Cardiol. 2016;213:4-7.
34. Heinig M, Johnson RJ. Role of uric acid in hypertension, renal disease, and metabolic syndrome. Clev Clin J Med. 2006;73(12):1059-64.
35. Su P, Hong L, Zhao Y, Sun H, Li L. Relationship between hyperuricemia and cardiovascular disease risk factors in a Chinese population: A cross-sectional study. Med Sci Monit. 2015;21:2707-17.
36. Conen D, Wietlisbach V, Bovet P, Shamlaye C, Riesen W, Paccaud F, et al. Prevalence of hyperuricemia and relation of serum uric acid with cardiovascular risk factors in a developing country. BMC Public Health. 2004;4:9.
37. Gonçalves JP, Oliveira A, Severo M, Santos AC, Lopes C. Cross-sectional and longitudinal associations between serum uric acid and metabolic syndrome. Endocrine. 2012;41:450-7.
38. Cardona F, Rojo-Martínez G, Almaraz MC, Soriger F, García-Fuentes E, Tinahones FJ. El ácido úrico es un predictor de desarrollo de diabetes mellitus tipo 2 en la población general. Endocrinol Nutr. 2009;56(2):66-70.
39. Díaz Arce D, Cabada Pérez F. Uricemia y factores de riesgo cardiovasculares en un grupo de pacientes hospitalizados. Panorama Cuba y Salud. 2010;5(especial):81-3.
40. Téstar De Armas J, Guedes Díaz R, Madruga Vásquez C, León Herrera L, de Posada R, Laureiro Lima I. Obesidad, su relación con otros factores de riesgo coronario. Rev Méd Electrón [serie en Internet]. 2009 [citado 13 de septiembre de 2017];31(6). Disponible en: http://www.revmedicaelectronica.sld.cu/index.php/rme/rt/printerFriendly/679/html
41. Jin YL, Zhu T, Xu L, Zhang WS, Liu B, Jiang CQ, et al. Uric acid levels, even in the normal range, are associated with increased cardiovascular risk: The Guangzhou Biobank Cohort Study. Int J Cardiol. 2013;168(3):2238-41.
42. Li Q, Lu J, Cao X, Shi TT, Feng JP, Yang JK. An increase in normal SUA level within the normal range predicts risk of metabolic syndrome, especially in women: A Cross-Sectional Study. Horm Metab Res. 2017;49(5):338-42.
43. Leiba A, Vinker S, Dinour D, Holtzman EJ, Shani M. Uric acid levels within the normal range predict increased risk of hypertension: a cohort study. J Ame Soc Hypertens. 2015;9(8):600-9.
44. Lamego Rodríguez S, Perim Baldo M, Pires Capingana D, Magalhães P, Miranda Dantas E, Bisi Molina MC, et al. Distribución por género del ácido úrico sérico y factores de riesgo cardiovascular: Estudio poblacional. Arq Bras Cardiol. 2012;98(1):13-21.
45. Piepoli MF, Hoes AW, Agewall S, Albus C, Brotons C, Catapano AL, et al. Guía ESC 2016 sobre prevención de la enfermedad cardiovascular en la práctica clínica. Rev Esp Cardiol. 2016;69(10):939.e1-e87.
Recibido: 17 de noviembre de 2017.
Aprobado: 14 de marzo de 2018.