Introducción
A nivel mundial está ocurriendo un proceso de transición epidemiológica con un incremento de la morbilidad y la mortalidad por enfermedades no transmisibles.1 Entre estas enfermedades sobresale la diabetes mellitus (DM) por su creciente incidencia y prevalencia y por asociarse con una elevada morbilidad y mortalidad a causa de las complicaciones que se presentan durante su padecimiento en su curso.2
Según la Federación Internacional de Diabetes,3 solamente durante el año 2019 vivían en el mundo 463 millones de personas con diabetes y se esperaba que para el 2045 existieran 702 millones. La frecuencia de esta enfermedad es mayor en el sexo femenino que en el masculino. En Cuba, según el Anuario Estadístico del año 2017, la prevalencia de mujeres con DM fue de 72,8 por cada 1000 habitantes, mientras que en los hombres fue de 51,5 por cada 1000 habitantes.4
Las evidencias clínicas actuales, y las recomendaciones de consenso, apoyan la idea de que la DM en general debe ser considerada una situación de alto riesgo cardiovascular, fundamentalmente la diabetes mellitus tipo 2 (DM2).5 En este sentido, las complicaciones cardiovasculares atribuibles a la aterosclerosis, a nivel coronario, cerebrovascular y vascular periférico, son responsables del 70-80 % de todas las causas de muerte en los pacientes con DM2 y representan más del 75 % del total de hospitalizaciones por complicaciones diabéticas.6
A la mujer con DM2 en edad mediana se le añade el riesgo que representa la disminución de los estrógenos que se produce luego de la menopausia, como consecuencia del agotamiento de la reserva folicular del ovario.7,8
En la provincia Granma, con una prevalencia de DM de 45,6 diabéticos por cada 1000 habitantes y una mortalidad bruta de 15,4 defunciones por cada 100 000 habitantes (al cierre del 2017),4 son escasos los trabajos realizados referentes al tema escogido para este estudio; de ahí que sus autores se propusieran determinar la frecuencia de enfermedad cardiovascular (ECV) en las etapas del climaterio.
Métodos
Se realizó un estudio transversal y descriptivo con las 611 mujeres con DM2 en edad mediana (40-59 años) que ingresaron consecutivamente en el Centro de Atención al Diabético (CAD) de Bayamo, Granma, desde el año 2010-2017. Se excluyeron los casos con menopausia artificial.
Técnicas y procedimientos
De las historias clínicas de cada uno de los casos seleccionados se obtuvieron datos de los aspectos siguientes: edad actual y de ocurrencia de la menopausia, tabaquismo, peso, talla, circunferencia de la cintura (CC), presión arterial sistólica (PAS), presión arterial diastólica (PAD), niveles de colesterol, triglicéridos, colesterol de la lipoproteína de alta densidad (HDLc), glucemia en ayunas y posprandial, así como la presencia de enfermedad cardiovascular (cardiopatía isquémica, enfermedad arterial periférica e ictus).
Definiciones
Se aceptó que una persona era fumadora cuando consumía uno o más cigarrillos diariamente o a quienes refirieran abandono de la adicción seis meses antes de la inclusión en este estudio. Para la clasificación de la DM se utilizaron los criterios propuestos por el comité de expertos de la American Diabetes Association (ADA).9
Se consideraron como hipertensas aquellas personas que llevaban tratamiento con fármacos hipotensores, con independencia de las cifras de la presión arterial (PA), o cuando en dos o más ocasiones se comprobaran niveles de PA sistólica > 130 mmHg y/o diastólica > 80 mmHg.10
Para evaluar el estado nutricional se utilizó el índice de masa corporal (IMC), que se calculó mediante la fórmula peso (kg)/talla (m2). Se clasificó como obesidad cuando el IMC fuera ≥ 30.11) Se consideró obesidad abdominal (OA) cuando la CC fuera ≥ 88 cm.12 La CC se tomó a nivel de la línea media entre la cresta ilíaca y el reborde costal de la última costilla, con el paciente parado con el torso desnudo, sin calzado, con los talones juntos y los brazos colgando en espiración completa, utilizando una cinta métrica que rodee la cintura en posición horizontal.
A todos los casos se les realizaron los exámenes complementarios siguientes: colesterol, con el método enzimático colesterol oxidasa-peroxidasa,13 en tanto que la determinación de triglicéridos y HDLc se hizo con un método totalmente enzimático.14 Se consideraron niveles elevados de colesterol los valores ≥ 5,2 mmol/L (240 mg/dL), triglicéridos ≥ 1,7 mmol/L (150 mg/dL) y disminuidos de HDLc ≤ 1,0 mmol/L (< 40 mg/dL).15) Para determinar la glucemia se utilizó el método de glucosa-oxidasa.16 Se estimó buen control metabólico cuando los niveles de glucemia estuvieran por debajo de 6,1 mmol/L (110 mg/dL) en ayunas y 7,8 mmol/L (140 mg/dL) posprandial.17
Se estableció el diagnóstico del llamado síndrome metabólico (SM) según los criterios de la The Third Report National Cholesterol Education Program (NCEP-ATP III),12 cuando se observaba la presencia de tres o más de las siguientes alteraciones: obesidad abdominal (CC ≥ 88 cm); hipertensión arterial (≥ 130/85 mmHg); hipertrigliceridemia (triglicéridos séricos > 150 mg/dL); concentración de HDL disminuida (HDL < 40 mg/dL) y alteración de la glucemia basal (glucemia en ayunas ≥ 6.1 mmol/L o 110 mg/dL).
Se consideró que una mujer estaba en posmenopausia cuando refería amenorrea >12 meses. A su vez, esta se clasificó en etapa temprana cuando la amenorrea tenía un tiempo de evolución entre > 12 meses a 5 años, y como etapa tardía si el tiempo de evolución de la amenorrea era > 5 años.18
Diagnóstico de la enfermedad cardiovascular (ECV)
Para el diagnóstico de cardiopatía isquémica (CI) se tuvo en consideración la existencia de diagnósticos o anotaciones médicas argumentadas que afirmaran esta enfermedad o alguna de sus formas clínicas: angina e infarto.
En relación con la enfermedad cerebrovascular, se estimó cuando existía diagnóstico o anotaciones médicas argumentadas de este padecimiento o sus formas clínicas: isquémicas (ataque transitorio de isquemia, trombosis cerebral, embolia cerebral e infartos lacunares) o hemorrágicos (hemorragia subaracnoidea, intraparenquimatosa, intraventricular primaria y cerebromeníngea).
El diagnóstico de enfermedad arterial periférica (EAP) se realizó cuando existía claudicación intermitente, amputación mayor o menor de miembros inferiores de origen vascular (en que se descartara causa traumática o neuropática), o disminución de pulsos de las arterias a nivel poplíteo, tibial posterior o pedio dorsal y/o presencia de gangrena y/o úlcera crónica vascular, así como un índice tobillo-brazo < 0,9.19
Análisis estadístico
Se obtuvieron distribuciones de frecuencia (números absolutos y porcentajes) de las variables cualitativas y la media y la desviación estándar de las variables cuantitativas. Se empleó la prueba de chi cuadrado para comprobar la hipótesis sobre la relación que pudiera existir entre las variables cualitativas, y se asumió el valor de p < 0,05 para la significación estadística. Se utilizó la prueba t de Student para comparar los valores promedio de las variables cuantitativas entre los grupos. El procesamiento estadístico de los datos obtenidos se efectuó con la utilización del programa SPSS PASW Statistics 18.
El protocolo de investigación fue sometido a su revisión y aprobación por el comité de ética y revisión institucional. Se ejecutó solo después de su aprobación y cumplía los procedimientos éticos para las investigaciones médicas en seres humanos establecidos en la Declaración de Helsinki emanada por la Asamblea Médica Mundial.
Resultados
La edad media de la muestra fue de 49,9 años (DE ± 5,08), mientras que la menopausia sobrevino a los 47,2 años (DE ± 4,87). En cuanto al tiempo de evolución de la DM, las mujeres posmenopáusicas tenían un promedio de 3,7 años, mientras que las premenopáusicas de 2,6 años.
Como se resume en la tabla 1, las mujeres posmenopáusicas presentaron una edad y niveles de colesterol claramente superiores a las premenopáusicas (p = 0,0000 y p = 0,0026, respectivamente), mientras que estas últimas exhibieron un IMC y una CC superiores a las primeras (p = 0,0389 y p = 0,0000, respectivamente). No hubo diferencias importantes entre los dos grupos en cuanto a presión arterial, niveles de triglicéridos y de glucemia.
Tabla 1 Características clínicas generales, según la etapa climatérica, en las mujeres con DM2 en edad mediana

En la tabla 2 se advierte que la frecuencia de hipertensión arterial (HTA), hipercolesterolemia y síndrome metabólico fue notoriamente superior en las mujeres posmenopáusicas que en las premenopáusicas (p = 0,0257, p = 0,0391 y p = 0,0591, respectivamente). La prevalencia de hipertrigliceridemia y tabaquismo fue también mayor en las mujeres posmenopáusicas, sin que llegara a ser estadísticamente relevante. Solo 15 mujeres (2,4 %), estaban libres de factores de riesgo.
Tabla 2 Prevalencia de los factores de riesgos, según la etapa climatérica en las mujeres con DM2 en edad mediana

La frecuencia de enfermedad cardiovascular en las mujeres diabéticas tipo 2 en edad mediana se elevó significativamente a medida que aumentó el tiempo de ocurrencia de la menopausia (p = 0,0014) (Tabla 3).
Tabla 3 Frecuencia de enfermedad cardiovascular en las mujeres con DM2 de edad mediana según la etapa climatérica

*n = 125.
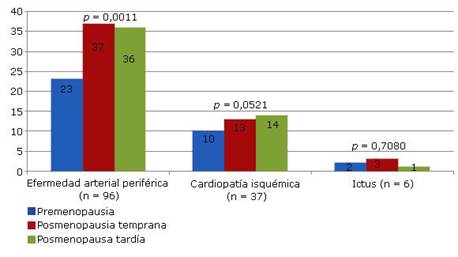
La frecuencia de las complicaciones cardiovasculares en las mujeres con DM2 en edad mediana, según el tipo de complicación y la etapa climatérica se expone en la figura 1. Predominó la EAP con 96 casos (15,7 %), seguido de la CI 37 casos (6,1 %) y el ictus, con 6 casos (1,0 %). Distinguimos que la frecuencia de CI y EAP se elevó claramente a medida que aumentó el tiempo de ocurrencia de la menopausia (p = 0,0521 y p = 0,0011, respectivamente). No sucedió así con el ictus (p = 0,7080).
Discusión
En las personas con DM2 es común que se asocien factores de riesgo tradicionales como la dislipidemia e hipertensión, a menudo combinadas con el SM coexistente.20,21) En la mujer de edad mediana la privación estrogénica posmenopáusica conlleva a una redistribución central de la grasa, aumentando también la frecuencia del SM.22 Los resultados de la presente investigación pueden aumentar los argumentos a favor de esta idea ya que la presencia de estos elementos fue claramente superior en las mujeres posmenopáusicas.
Varios trabajos coinciden con estos resultados, aunque no todos se han realizado en mujeres diabéticas. En Cuba, diversos estudios,23,24 que incluyeron 2591 mujeres con edades de 40-59 años y residencia permanente en varios municipios de La Habana, muestran que la frecuencia de HTA fue mayor que la reportada para la población general y aún mayor en la etapa de posmenopausia (valores que alcanzaron hasta 52,9 %) en comparación con la perimenopausia (37 %). Asimismo, Pereira y otros25 estudiaron 32 mujeres en edad mediana, asistentes a la consulta de climaterio del Instituto Nacional de Endocrinología, y hallaron que los niveles de LDLc fueron significativamente mayores en las mujeres posmenopáusicas que en las premenopáusicas (2,53 ± 0,68 x 1,98 ± 0,61, p < 0,05), aunque el colesterol total no mostró diferencias marcadas. Igualmente, nuestro grupo de trabajo26 evaluó a 458 mujeres diabéticas en edad mediana y encontró una mayor prevalencia de hipertensión sistólica, hipercolesterolemia y hábito de fumar en las mujeres posmenopáusicas comparadas con las premenopáusicas, sin que llegara a ser estadísticamente relevante (34,2 % x 29,4 %; 51,1 % x 42,4 % y 22,7 % x 16,9 %, respectivamente).
En este mismo sentido, Rodríguez y otros,27 en un estudio realizado en dos centros de salud urbanos de España y que incluyó 320 mujeres entre 45 y 60 años de edad, observaron que las mujeres menopáusicas presentaban significativamente mayor cantidad de grasa visceral (p = 0,011) respecto a las mujeres no menopáusicas. Por otro lado, el 26,9 % (86 mujeres) cumplía los criterios diagnósticos de SM: el 67,4 % (58) mujeres menopáusicas y 32,6 % (28) no menopáusicas. También Ebrahimpour y otros28 hallaron que la prevalencia de los factores de riesgo cardiovascular en una población iraní fue mayor en las mujeres posmenopaúsicas, con diferencia significativa al compararlas con las premenopáusicas. El porcentaje de pacientes con SM fue del 60 %.
Los resultados de la presente investigación confirman que la ECV en las mujeres con DM2 en edad mediana aumenta significativamente con el avance de la peri a la posmenopausia tardía. Es importante resaltar que la EAP y la CI son las que tienen una relación más notoria. Ramos y otros29 estudiaron a 711 mujeres con edades comprendidas entre los 40 y 59 años, pertenecientes al Policlínico Docente del Cerro, en La Habana, y observaron que 150 de ellas (21,09 %) desarrollaron afecciones cardiovasculares: La EAP tuvo la mayor prevalencia (12,7 %), seguidas por las enfermedades del corazón (7,2 %) y la enfermedad cerebrovascular (3,0 %). Se observó un predominio de las enfermedades del corazón en el grupo de las posmenopáusicas, en tanto que la mayor frecuencia de la EAP se presentó entre la peri y la posmenopausia. En caso de la enfermedad cerebrovascular se exhibió una distribución uniforme en los tres grupos. Al comparar estos hallazgos con los encontrados en la actual investigación, se pudo constatar que es muy similar el resultado referente al total y tipo de complicaciones, así como su relación con la etapa del climaterio.
Los resultados de este trabajo igualmente están en correspondencia con el estudio Framingham,30 quien encontró 4 veces mayor prevalencia de ECV en los 10 años siguientes a la menopausia. Asimismo, Sutton-Tyrrell y otros,31 mostraron que el 45 % de las mujeres posmenopáusicas tienen engrosamiento de la íntima en la carótida con significado clínico, comparado con el 16 % de las mujeres premenopáusicas. Bechlioulis y otros,32 reportaron valores de flujo de la arteria braquial significativamente menores en mujeres en etapa temprana de posmenopausia, respecto a las premenopáusicas (5,43 ± 2,53 vs. 8,74 ± 3,17 %; p < 0,001). Maeda y otros,33 en 151 mujeres en edad mediana, distribuidas como premenopáusicas, menopáusicas y posmenopáusicas, reportaron valores de flujo de la arteria braquial significativamente inferiores en la posmenopausia, respecto al resto de las etapas.
En un estudio posterior este mismo grupo de trabajo evaluará los factores que influyen en el aumento de la ECV en la mujer diabética posmenopáusica; no obstante, en la presente investigación estas mujeres presentaron una mayor frecuencia de factores aterogénicos, como la HTA, la dislipidemia y el SM, lo que unido a la deficiencia de estrógenos que se produce en este periodo de la vida puede explicar, en parte, este asunto.
En conclusión, los resultados del presente estudio avalan que la frecuencia de hipertensión arterial, hipercolesterolemia y síndrome metabólico en las mujeres diabéticas tipo 2 en edad mediana es más elevada luego de la menopausia. La enfermedad cardiovascular aumenta significativamente con el avance de la peri a la posmenopausia tardía, fundamentalmente la cardiopatía isquémica y la enfermedad arterial periférica.