Introducción
Los tumores órbito-esfenoidales pueden ser de diversos tipos anatomo-patológicos y entre ellos, los meningiomas, tumores benignos originados en las cubiertas meníngeas del sistema nervioso central son los tumores primarios más frecuentes en adultos que se clasifican en grado I los benignos (90 %), grado II los atípicos de carácter agresivo y recurrente, y grado III los malignos (1,2.
Las localizaciones craneales más usuales son la región parasagital (40-50 %), región frontobasal y ala mayor del esfenoides (20-30 %), y el resto se distribuye en fosa craneal media o posterior, órbita y ventrículos cerebrales3.
Los meningiomas de la órbita se clasifican en primarios: aquellos que surgen a partir de células aracnoideas ectópicas en estructuras orbitarias, y secundarios los que se extienden desde la porción intracraneal provenientes de las células meningoteliales de las vellocidades aracnoideas4.
Son más frecuentes en mujeres jóvenes, llegando a tener una relación de 3/1, existiendo condiciones que favorecen su desarrollo como el embarazo y los trastornos hormonales, debido a la presencia de receptores de progesterona en su interior.
El meningioma de las vainas del nervio óptico puede tener diversas manifestaciones clínicas como el exoftalmos de lenta evolución con disminución progresiva de la visión. En muchos casos puede confundirse con otros diagnósticos que producen atrofia óptica, pero con el estudio de neuroimágenes como la resonancia magnética nuclear se puede llegar a un diagnóstico certero. El tratamiento no siempre es quirúrgico y depende de la severidad de afectación de la agudeza visual y el grado de compromiso que exista en las estructuras intraorbitarias5.
Se reporta un caso diagnosticado mediante la evaluación de sus manifestaciones oftalmológicas, lo que presupone un ejercicio diagnóstico preciso y permite describir las variantes de esta forma de presentación.
Presentación del caso
Una mujer hipertensa de 65 años de edad acudió a consulta de Neuro-oftalmología por presentar proptosis del ojo derecho asociada a edema palpebral, quemosis y congestión vascular, síntomas que habían comenzado hace aproximadamente un año y habían sido evaluados por la sospecha de conjuntivitis alérgica sin lograr mejoría con el tratamiento utilizado.
Al examen oftalmológico se encontró:
Biomicroscopía
OD: edema palpebral, quemosis y congestión vascular conjuntival, sin otras
alteraciones.
OI: sin alteraciones.
Fondo de ojo
OD: disco óptico de bordes definidos, pequeño, de coloración normal sin compromiso del
grosor de la capa de fibras nerviosas de la retina, dilatación vascular moderada a
predominio venoso. No se encontró evidencia de alteraciones maculares,
no hemorragias ni exudados.
OI: sin alteraciones
0,8 en OI
Agudeza visual con cristales:1.50 -1.00 X 90 (0.9) en OD
-1.00 +0.75x115(1.0) en OI
Visión del color (test de Hishihara): 21/21 en OD
21/21 en OI
Reflejos pupilares:Leve defecto pupilar aferente relativo en OD.
Exoftalmometría: 26 mm en OD, 14 mm en OI:base 99 mm.
Presión intraocular: 24 mmHg en OD; 11 mmHg en OI.
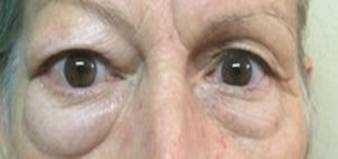
la proptosis con edema palpebral moderado, quemosis conjuntival e ingurgitación vascular del OD(Fig. 1).
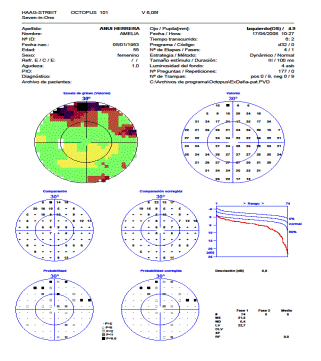
Los estudios campimétricos para evaluar su visión periférica evidenciaron un escotoma altitudinal con toma del cuadrante temporal inferior (Fig. 2).
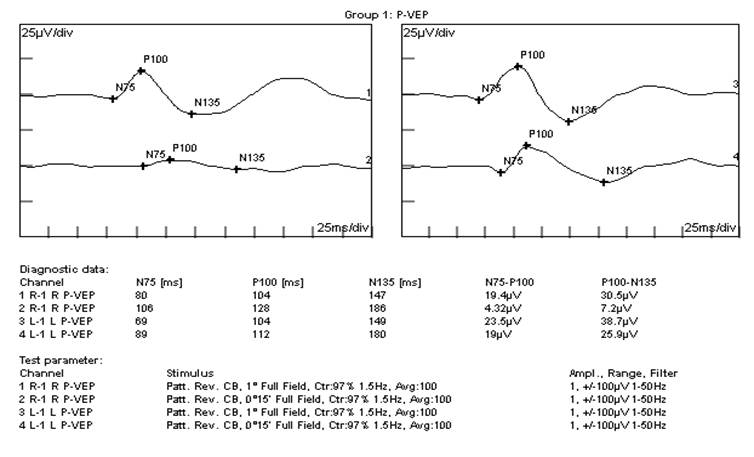
El resultado de los potenciales evocados visuales a patrón, existiendo una caída de la amplitud como traducción del daño axonal, fundamentalmente en la vía periférica que evidencia daño compresivo en estadios finales de la enfermedad. (Fig. 3)
Ante la presencia del cuadro inflamatorio ocular se decidió administrar tratamiento con antinflamatorios esteroideos para disminuir las cifras de presión intraocular en el OD, lográndose controlar sus valores.
Se le indicó entonces estudio de RMN para complementar el diagnóstico.
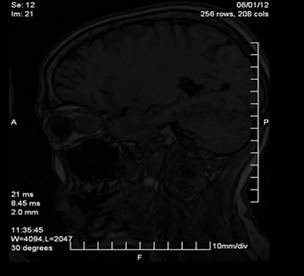
En la figura 4 se muestra el resultado del estudio de RMN, donde se observó una imagen isointensa homogénea de bordes bien definidos, que respetaba la estructura axonal del nervio óptico, ocupando prácticamente todo el espacio orbitario intracónico y respeta la porción intracanalicular (N-3) e intracraneal (N-4), confirmándose el diagnóstico de meningioma de las vainas del nervio óptico.
Discusión
El meningioma de las vainas del nervio óptico tiene una incidencia de 0,4 a 1,2 % y puede localizarse intraorbitariamente o en la vaina óptica intra- o extracanalicular.
Sus manifestaciones clínicas dependen de su crecimiento. Los de crecimiento intrínseco, son los más frecuentes y crecen hacia la porción axonal del nervio óptico, desarrollando menos proptosis y más compromiso visual. El patrón de pérdida visual puede ser variable, aunque clásicamente se ha señalado que la primera afecta inicialmente la visión periférica y luego la central6, debido a la compresión de las fibras externas del nervio óptico, lo cual hace a la perimetría estática computarizada, fundamental para su diagnóstico y evolución, siendo más común la reducción concéntrica que puede llegar a comprometer los 10 grados centrales, asociado en la mayoría de los casos a compromiso de la visión cromática, lo que no ocurrió en la paciente reportada. La amaurosis a la abducción del ojo es un signo patognomónico de la enfermedad que fue constatado en el examen ocular.
La proptosis unilateral asociada a defecto pupilar aferente relativo y disminución lenta y progresiva de la agudeza visual ha sido propuesta como una posible tríada característica de la enfermedad7.
Los tumores que crecen a nivel de la hendidura esfenoidal producen exoftalmos hacia afuera y abajo con toma de los nervios oculomotores, precediendo generalmente a los trastornos visuales. La quemosis y el edema palpebral son comunes debido a la compresión de la vena supraorbitaria que provoca aumento de la presión intraocular postrabecular, una alteración que pudo ser contralada con medicamentos hipotensores tópicos.
Los exámenes de neuroimagen constituyen el pilar fundamental para el diagnóstico de dicha entidad. Los signos radiológicos suelen ser variados, apreciándose usualmente un área de hiperostosis en el sitio de implantación del tumor. El agujero óptico puede estar agrandado (más de 6.5 mm, o con una diferencia de más de 2 mm con el del lado opuesto). Sus bordes son escleróticos, lo que lo diferencia del agrandamiento que producen los gliomas del nervio óptico. Pueden detectarse calcificaciones intratumorales.
La tomografía computarizada muestra un aumento de silueta del nervio óptico, localizado en la vaina que rodea al mismo, confiriéndole el aspecto de rosquilla. En el corte axial, el incremento de la vaina meníngea respecto de la imagen neural se manifiesta por el signo de la vía de tren. Por su parte, la resonancia magnética nuclear, nos permite visualizar con mayor precisión las características del tumor, su modo de crecimiento a nivel del espacio subaracnoideo y la compresión real sobre el nervio óptico8.
Su tratamiento es quirúrgico, y el momento de la intervención depende del grado de afección provocado. Se considera que debe ser diferida mientras no exista compromiso de estructuras intracraneales y se mantenga una visión útil. La radioterapia como opción terapéutica debe reservarse para las recidivas9.
El seguimiento neuroquirúrgico es indicado para los pacientes con meningioma y la decisión del tratamiento definitivo. No obstante, la monitorización sistemática de las manifestaciones oftalmológicas es esencial para el control la hipertensión ocular postrabecular y la compresión de las estructuras a dicho nivel10.