Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Angiología y Cirugía Vascular
versión On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.18 no.2 La Habana jul.-dic. 2017
Rev Cubana Angiol Cir Vasc. 2017;18(2)
Artículo original
Características de la enfermedad cerebrovascular extracraneal en el municipio de arroyo naranjo
Characteristics of the extra-cranial cerebrovascular disease in Arroyo Naranjo municipality
Ivonne Salgado Castillo,I María Eugenia Triana Mantilla,I Luis Enrique Rodríguez Villalonga,I Yunier Arpajón Peña,II Alejandro Hernández SearaI
I Instituto Nacional de Angiología y Cirugía Vascular. La Habana. Cuba.
II Facultad de Biología. Universidad de La Habana. La Habana. Cuba.
RESUMEN
Introducción: La enfermedad cerebrovascular extracraneal en Cuba está subdiagnosticada, de ahí que se desconoce su prevalencia en población general.
Objetivo: Determinar las características de la enfermedad cerebrovascular extracraneal en el municipio de Arroyo Naranjo.
Métodos: Se realizó estudio descriptivo en las 26 personas diagnosticadas con enfermedad carotidea de una muestra de 200 individuos obtenida por método aleatorio simple de los 208 554 residentes del municipio Arroyo Naranjo. La enfermedad se confirmó por eco-doppler carotideo. Las variables fueron: edad, sexo, porcentaje de estenosis, localización, tipo de placa, factores de riesgo y grosor íntima-media carotideo.
Resultados: La prevalencia de la enfermedad fue de 12,5 x 100 000 habitantes, mayor en las mujeres (10,1) y en los mayores de 60 años (9,1). Se confirmó el diagnóstico en el 80,8 % de las personas y más del 45 % mostró estenosis no significativa en ambas carótidas. Predominaron las placas heterogénea (46,2 %) localizadas fundamentalmente en: bifurcación carotidea y bulbo. El tabaquismo (80,8 %), la hipertensión arterial (73,1 %), y la enfermedad arterial periférica (65,1 %) fueron los factores de riesgo más frecuentes; el 69,2 % presentaba más de tres factores. Más del 75 % de los mayores de 60 años, independiente del sexo, tenían valores patológicos del grosor íntima-media carotideo.
Conclusiones: La prevalencia de enfermedad cerebrovascular extracraneal en el municipio es elevada. Alta incidencia de factores de riesgo. El diagnóstico precoz de dicha enfermedad en un alto porcentaje permitió remitir a sus áreas de salud a aquellas personas que requerían de un tratamiento oportuno.
Palabras clave: Enfermedad cerebrovascular extracraneal; enfermedad carotidea; factores de riesgo.
ABSTRACT
Introduction: Extracranial cerebrovascular disease is a problem of health internationally, in Cuba it is sub-diagnostician without knowing its prevalence in the general population.
Objective: To determine the characteristics of the extracranial cerebrovascular disease in the Arroyo Naranjo municipality.
Methods: a descriptive study was conducted in 26 people diagnosed with carotid disease of a sample of 200 people obtained by a simple random method of the 208 554 residents of the municipality of Arroyo Naranjo. The disease was confirmed by carotid doppler ultrasound. The variables were: age, sex, percent stenosis, location, type of plate, risk factors and thickness intima-media carotid.
Results: The prevalence of the disease was 12,5 x 100 000 inhabitants, higher in women (10,1) and older adults (9,1). The diagnosis was confirmed in 80,8 % of people, where more than 45 percent showed a non-significant stenosis in both carotid. The types of plates were the heterogeneous (46,2 %) and the echogenic (38,6 %), located in: carotid bifurcation, bulb, and internal carotid. Smoking (80,8 %), hypertension (73,1 %), and peripheral arterial disease (65,1 %) were the most frequent risk factors, noting that 69,2 % had more than three factors. More of the 75 % of those older than 60 years, independent of sex, showed pathological values of the thickness intima-media carotid.
Conclusions: The prevalence of the extracranial cerebrovascular disease in the municipality is high; and too the incidence of the risk factors. Early diagnosis of the disease in a high percentage allowed referring to their areas of health to those persons requiring prompt treatment
Keywords: Extracranial cerebrovascular disease; carotid disease; risk factors.
INTRODUCCIÓN
Los tres grandes grupos de causas de muerte son: 1) enfermedades crónicas no trasmisibles, 2) enfermedades trasmisibles, 3) por causas externas. La Organización Mundial de la Salud (OMS) señaló que las primeras se mantienen como un problema de salud de primer orden en este siglo xxi,1 y pronosticó que para el 2020 se producirán 61 muertes x 100 000 días perdidos de vida saludable por concepto de estas enfermedades,2 lo que está en estrecha relación con el envejecimiento poblacional.2
En Cuba, hubo una tasa de mortalidad en el 2014 por enfermedades crónicas no trasmisibles de 712,4 defunciones por cada 100 000 habitantes, superior a la del 2013 (680,7 defunciones por 100 000 habitantes) y a las obtenidas en los otros dos grupos de enfermedades.3 Dentro de las crónicas no trasmisibles las enfermedades cerebrovasculares se mantienen ocupando el tercer lugar como causa principal de muerte en todas las edades,1,2 por lo que son consideradas un problema de salud a escala mundial, además de ser la primera causa de discapacidad en las personas mayores; la segunda de demencia entre las cinco causas más importantes de carga por enfermedad; provoca elevadas tasas de mortalidad intra- y extrahospitalaria, e influye negativamente en la calidad de vida de las personas que la padecen.1,2
En el Anuario Estadístico de Salud del 20143 se registró un incremento en el número de defunciones provocado por las enfermedades cerebrovasculares superior a las del 2013 (9 256 vs. 9 061) con una tasa de mortalidad cruda de 82,3 por 100 000 habitantes, con un ligero incremento de la misma en los hombres con respecto a las mujeres (83,6 vs. 82,3).
Hay que señalar que, en el 2014 con respecto al 2013, la provincia de La Habana casi duplicó el número de fallecidos por esta enfermedad (5 699 vs. 2 150), con tasas de mortalidad bruta por edades y ajustada de 99 y 44,5 por 100 000 habitantes respectivamente. Estos datos son superiores a los obtenidos en el resto de las provincias. La amplitud relativa, razón entre la tasa mayor y la menor, fue de 2,1 para las enfermedades cerebrovasculares, lo que expresa la dispersión del valor de las tasas entre las provincias que será mayor cuando el valor exceda la unidad.3
Los años de vida potencial perdidos por enfermedad cerebrovascular fueron de 3,7 por 1 000 habitantes, similares a lo reportado en el 2013, sin embargo, al hacer el análisis según sexo con edades entre 1-74 años, el valor registrado fue superior en los hombres con respecto a las mujeres (4,4 vs. 2,9).3
Si bien las enfermedades cerebrovasculares son más frecuentes en personas de 65 años y más, se observó en los últimos años un aumento alarmante en la aparición de la misma en niños y adolescentes.4,5
Existen diversas formas de presentación clínica de la enfermedad cerebrovascular extracraneal: 1) La asintomática, 2) el ataque transitorio de isquemia, 3) el ictus cerebral agudo o en evolución, y 4) el infarto cerebral previo con déficit residual mínimo o severo, 5) síntomas isquémicos globales.6,7
La enfermedad cerebrovascular asintomática es aquella donde los síntomas cerebrales o retinianos no se han manifestado, sin embargo, el daño arterial ya está presente, ejemplo típico lo constituyen las personas con estenosis carotidea asintomática.7
Es conocido que la enfermedad cerebrovascular extracraneal adopta también el nombre de enfermedad carotidea, ambos términos se utilizan indistintamente.
El abordaje del tema es contradictorio, en cuanto a lo que se conoce y se desconoce sobre la enfermedad carotidea, sobre todo cuando se señala que la misma es un indicador de isquemia coronaria y causa frecuente de infarto cerebral entre el 1 y el 3,4 %, riesgo que estará en dependencia del grado de oclusión de la luz del vaso.7-9 Por tal motivo, en los últimos años se incluyó en los estudios la medición del grosor íntima media carotideo como un indicador precoz de aterosclerosis sistémica.10-12
Se conoce desde hace más de 4 000 años que la aterosclerosis es la causa de muchas enfermedades vasculares. La enfermedad cerebrovascular extracraneal tiene una base aterosclerótica, con los mismos factores de riesgo clásicos (dislipidemia, hipertensión arterial, diabetes mellitus, tabaquismo, obesidad) de las otras enfermedades vasculares (corazón y miembros inferiores), solo que el orden de aparición de uno u otro factor varía en dependencia del tipo de enfermedad vascular, de ahí la importancia de su identificación y control en la población de alto riesgo.13-15
Al tener en cuenta que la enfermedad cerebrovascular extracraneal es una enfermedad prevenible y previsible, todas las investigaciones que se realicen para su prevención, diagnóstico precoz y tratamiento son justificadas.
En Cuba, se desconoce cuál es la prevalencia de la enfermedad cerebrovascular extracraneal. Son pocos y muy puntuales los estudios realizados que aborden este problema, y cuyos resultados no son generalizables, por lo que no se puede decir con certeza cuál es la situación real que presenta el país, por lo que es objetivo de este trabajo determinar las características de la enfermedad cerebrovascular extracraneal en el municipio de Arroyo Naranjo.
MÉTODOS
Se realizó un estudio cuasi-experimental, descriptivo, prospectivo y analítico en las 26 personas diagnosticadas con enfermedad carotidea, de una muestra de 200 personas obtenidas por un método aleatorio simple de los 208 554 residentes del municipio Arroyo Naranjo16 considerando un coeficiente de seguridad de 99,99 %, una proporción esperada para un error de 3 % y con igual valor de porcentaje para la precisión o error máximo.
A las personas se les explicó los objetivos e importancia de la investigación, así como sus derechos si no deseaban continuar en el estudio. Todos firmaron, de forma voluntaria, el documento referido al consentimiento informado para ser incluido en la investigación. Se excluyeron los discapacitados mentales.
Diagnóstico de la enfermedad cerebrovascular extracraneal
La enfermedad cerebrovascular extracraneal se diagnosticó, de manera general, por el examen físico vascular, mediante la exploración de los pulsos carotideos a nivel del cuello en busca de soplos y o frémitos.
La enfermedad cerebrovascular extracraneal se diagnosticada mediante el eco-doppler carotideo, en búsqueda de algún grado de estenosis. Se realizó a todas las personas a las que se les detectó un soplo en proyección de las carótidas, a aquellas que presentaron algún síntoma neurológico, retiniano o cerebral; a los hipertensos, a los hombres mayores de 55 años y a las mujeres mayores de 60 años de edad.
Este estudio permitió, en ambas carótidas, la evaluación del tronco braquio-cefálico, los bulbos y las bifurcaciones carotideas y el origen de las carótidas: comunes, internas y externas. En cada vaso se informó el tipo de placa y el porcentaje de estenosis.
Según los resultados del eco doppler carotideo la estenosis fue dividida en:8
- No significativa: si la estenosis era inferior al 50 %
- Significativa: si la estenosis era superior o igual a 50 %
Además se realizó la medición del grosor íntima-media carotideo en ambas carótidas cono el equipo de ultrasonido modo B (Aloka Ultrasound Diagnostic Equipment SSD-a5), con un transductor lineal de frecuencia mayor de 7,5 MHz. Se tuvo en cuenta para el estudio el valor de 0,82 mm independiente del sexo y de la carótida donde se realizó la medición.17
Diagnóstico de la enfermedad arterial periférica
El diagnóstico de la enfermedad arterial periférica se obtuvo, en principio, por la exploración o palpación de todos los pulsos periféricos (radiales, cubitales, femorales, poplíteos, tibiales posteriores y pedios) en busca de la ausencia de alguno de ellos. El diagnóstico se confirmó por los resultados del índice de presiones tobillo/ brazo (ITB).18
A las personas no diabéticas se les diagnosticó la enfermedad cuando había ausencia de alguno de los pulsos periféricos y valores del ITB menor de 0,9 mmHg,19 en las diabéticas, los valores del ITB tenían que ser menor de 0,9 o mayor de 1,2 mmHg.20
Pruebas de laboratorio
Se cuantificaron las concentraciones séricas de colesterol total y de triglicéridos. La toma de muestra sanguínea se realizó en el horario de la mañana, después de un ayuno entre 12 y 14 h. Se utilizaron los juegos de reactivos enzimáticos colorimétricos (HELFA® Diagnósticos) y el analizador bioquímico SELECTRA-ProM.
Se consideró la presencia de una hiperlipemia cuando los valores de colesterol total eran mayor o igual a 6,2 mmol/L, de triglicéridos mayores o iguales a 1,7 mmol/L o la combinación de ambos.21,22
A todos los participantes se les llenó una planilla, a través de una entrevista médica que incluyó: la edad (años), el sexo (femenino o masculino), el color de piel (blanca, negra, mestiza), los factores de riesgo vasculares (enfermedad arterial periférica de miembros inferiores, el tabaquismo, la hipertensión arterial (HTA), la hiperlipemia, la diabetes mellitus (DM), y el grosor íntima-media carotideo, así como los resultados del examen de control vascular; de los estudios de laboratorio, hemodinámica e imagenológico según los criterios para cada una de las consideraciones.
La existencia del tabaquismo, la HTA y la DM fueron tomadas de esta planilla por la declaración de las personas.
Análisis estadístico
Se confeccionó una base de datos con todos los resultados para su procesamiento estadístico. Se calculó la media y la desviación estándar (DS) para las variables cuantitativas; y las frecuencias absolutas y relativas para las cualitativas. Se calculó la tasa de prevalencia total de la enfermedad cerebrovascular extracraneal, y la ajustada según edad y sexo; para esta última se tuvo en cuenta el número total de hombres y mujeres y para la edad se utilizó la de 60 años como punto de corte, independientemente del sexo.
RESULTADOS
La muestra estudiada tenía las características generales siguiente: un predominio del sexo femenino (80,8 %); del grupo de edades igual o mayor a los 60 años de edad (73,1 %), y del color de piel blanco (61,5 %). Además presentaban como factores de riesgo vasculares tabaquismo (80,8 %), hipertensión arterial (73,1 %) y enfermedad arterial periférica (65,4 %) y se constató que el 69,2 % de las personas tenían más de tres factores de riesgo concomitando (tabla 1).
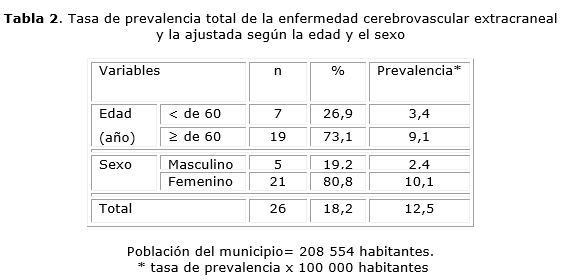
La tasa de prevalencia total de enfermedad cerebrovascular extracraneal para el municipio fue de 12,5 por 100 000 habitantes contribuyendo a este valor la tasa del sexo femenino que fue superior a la del masculino (10,1 vs. 2,4 por 100 000 habitantes), con una razón de tasa según sexo (F/M) de 4:2. Un resultado similar fue encontrado para la edad, donde la prevalencia de la enfermedad fue mayor en el grupo de edades mayor de 60 años (9,1 vs. 3,4 por 100 000 habitantes) (tabla 2).
En el pesquisaje se constató que el 65,4 % de las personas desconocían que tenían una enfermedad cerebrovascular extracraneal, y de los que la tenían diagnosticada pocos recibían atención médica (n= 9; 34,6 %). A la mayoría, no se les detectó en el examen físico vascular ni ausencia de pulso ni soplo en proyección de las carótidas, sin embargo, se constató en el 80,8 % de la personas que los resultados del eco doppler carotideo fueron positivos, además las cinco personas que resultaron negativa en el estudio ya conocían de su enfermedad y tenían tratamiento médico, lo que hace pensar que la enfermedad cerebrovascular que ellos presentaban no era extracraneal (tabla 3).
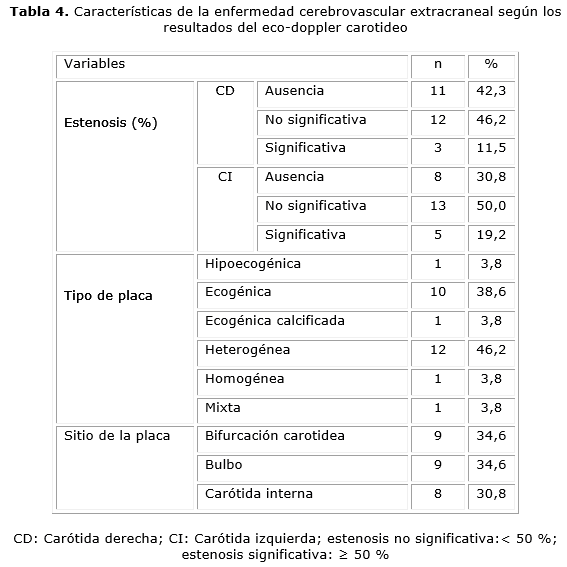
Los resultados del eco-Doppler carotideo indicaron que más de 10 % de las personas tenían una estenosis significativa (≥ 50 %) en la carótida derecha, izquierda o en ambas, mientras que hubo una mayor frecuencia de estenosis no significativas (< 50 %) tanto en la carótida derecha (46,2 %) como en la izquierda (50 %).
Se encontró, además, que los tipos de placas más frecuentes fueron la ecogénica (38,6 %) y la heterogénea (46,2 %) y los sitios de localización más frecuente de ellas fueron: la bifurcación carotidea, el bulbo y la carótida interna con similares proporciones (tabla 4)
Se halló que los valores promedios del grosor íntima-media carotideo fueron elevados en la carótida derecha de ambos sexos, sin embargo, en la carótida izquierda fue mayor en el sexo femenino que en el masculino (1,1 mm vs. 0,79 mm). En los valores patológicos de este parámetro en las personas mayores de 60 años se observó un comportamiento similar al encontrado con el sexo; se apreció también una elevada frecuencia de personas con tres o más factores de riesgo vasculares presentes, independientemente del sexo y de la carótida donde se realizó la medición (tabla 5).
DISCUSIÓN
La estenosis de la carótida interna ocurre en alrededor del 20 % de todos los accidentes cerebrovasculares isquémicos, donde se considera sintomática la estenosis de la carótida en aquellos casos donde hubo una afectación del área correspondiente en los últimos seis meses.23
En los Estados Unidos de América cada año alrededor de 795 000 personas sufren de un ictus, y de ellos 600 000 debutan con un primer ataque y 185 000 presentan ataques recurrentes. Se registra que entre el 15 y el 20 % son el resultado de una enfermedad oclusiva de la arteria carótida; aproximadamente el 80 % de estos ictus ocurrieron en pacientes asintomáticos o sin historia de ictus o ataque isquémico transitorio.8
El haber encontrado una frecuencia mayor de mujeres que hombres (80,5 vs 19,2, respectivamente) con enfermedad cerebrovascular extracraneal, pudiera ser explicado en principio, por la discreta tendencia a la feminización poblacional que se observa en Cuba desde el 2012; el Anuario Estadístico de 20143 registra cifra de 33 432 mujeres más que hombres.
El comportamiento de la enfermedad carotidea según sexo es contradictorio, no obstante los hallazgos de este estudio están en correspondencia con Torres Damas,24 Llanes Barrios,25 Ramos Morales 26 y otros, quienes informan en sus respectivas investigaciones un predominio del sexo femenino, sin embargo, no ocurre lo mismo con aquellos que señalan que la enfermedad es más frecuente en los hombres.8,27
En este trabajo se encontró que el 73,1 % de las personas con enfermedad carotidea eran mayores de 60 años, lo que está en correspondencia con los resultados recogidos en la literatura respecto. a la edad.4,5,27
Es indiscutible el impacto que tiene la edad en el inicio y progresión de las enfermedades de origen aterosclerótico, y de su reconocimiento como un factor de riesgo independiente y no modificable.28 En el caso de la enfermedad carotidea, al igual que el resto de las enfermedades ateroscleróticas, su presencia y severidad aumenta con la edad desde 3 por 100 000 habitantes en la tercera y cuarta década de la vida, hasta 300 por 100 000 en la octava y novena, donde los eventos suceden con mayor frecuencia después de los 65 años de edad.29
Otra posible explicación a este resultado es el hecho de que la población cubana se hace cada vez más anciana; en el 2014, el 19 % de las personas tenía 60 años y más de edad.3
Es conocido que la estimación de la prevalencia va a estar en dependencia de la población estudiada, del área geográfica de pertenencia, de los grupos étnicos y de la forma como se expresa la misma, y en este sentido resulta difícil contrastarla con los hallazgos de otros autores.
La tasa de prevalencia total de enfermedad cerebrovascular extracraneal encontrada en esta investigación se puede considerar alta (12,5 por 100 000 habitantes), a cuyo valor contribuyeron la tasa de las mujeres (10,1 por 100 000 habitantes) y la de los adultos mayores (9,1 por 100 000 habitantes). También fueron elevadas las prevalencias porcentuales con valores de 18,2% (total); 80,8% (mujeres) y 73,1% (60 y más años).
Los valores de las tasas x 100 000 habitantes son difíciles de contrastar con otros autores ya que generalmente se registra la prevalencia en porcentaje, no obstante, cuando se tuvo en cuenta esta forma de expresión, también se observaron valores superiores de prevalencia.
Taussky 30 y otros señalan que la prevalencia de estenosis arterial carotidea asintomática puede oscilar entre 2 y 9 % en población general; que se incrementa (5-9 %), independientemente del sexo, en los pacientes mayores de 65 años con una estenosis arterial carotidea asintomática mayor o igual al 50 % y que puede incrementarse cuando existen lesiones ateroscleróticas en otras localizaciones arteriales; el 45 % de los pacientes con enfermedad arterial periférica presentan una estenosis arterial carotidea asintomática.
A pesar del último planteamiento de estos autores las prevalencias halladas en el estudio siguen elevadas, aunque hay que destacar que el 65,4 % de los nuevos diagnosticados tenían, como factor de riesgo vascular, una enfermedad arterial periférica; pero también la tasa de prevalencia total de 18,2 % fue superior a las encontradas por otros autores quienes en sus casuísticas hallan cifras que oscilan entre el 10 y el 15 %.24,31,32
Otra posible explicación al aumento de la prevalencia es que este trabajo se realizó en personas supuestamente sanas, que desconocían que tenían enfermedad carotidea, ya que fueron diagnosticadas por vez primera, por tal motivo se remitieron a sus áreas de salud para el control de los factores de riesgo y la indicación de un tratamiento adecuado.
Es conocido que la aterosclerosis en la arteria carótida es la fuente más común de émbolos que viajan hacia el cerebro causando infartos a este nivel. El alto grado de estenosis a nivel de carótida interna es un factor de riesgo para el desarrollo de los acontecimientos cerebrovasculares. Thapar33 y otros señalan que en la gran mayoría de los casos, la estenosis de la arteria carótida está ocasionada por la aterosclerosis en su bifurcación y que la frecuencia de una estenosis superior al 50 % en la arteria carótida interna se eleva el 0,5 % en personas con edades comprendidas entre los 50 y 59 años y al 10 % en las mayores de 80 años.
Durante el examen vascular periférico solo se encontró una persona con soplo en la carótida derecha, y dos con ausencia de pulso, uno en la carótida derecha y otro bilateral, por lo que este método no fue de gran utilidad, aunque la auscultación de un soplo carotideo y la palpación de los pulsos en proyección de las carótidas son partes del examen físico de rutina para un presunto diagnóstico de una enfermedad carotidea, sin embargo, su utilidad estará en dependencia de la severidad del grado de estenosis.8
Para el diagnóstico de la enfermedad mostraron más utilidad los resultados del eco-doppler, ya que a pesar de lo encontrado en el examen vascular se pudo confirmar el diagnóstico en el 80,8 % de las personas, muchas de ellas con una estenosis no significativa en las carótidas derecha, izquierda o en ambas; con tipo de placa heterogénea y ecogénica situadas indistintamente en la bifurcación carotidea, en el bulbo o en la carótida interna, resultados que están en correspondencia con lo que señala la literatura.9,23,34
Es conocido que el tabaquismo es el factor de riesgo independiente, prevenible y modificable que más muertes causa a nivel mundial 1,2 y es señalado que guarda una estrecha relación con la enfermedad carotidea aunque se desconoce el mecanismo fisiopatológico y la fuerza de esa asociación.35
El hábito de fumar (80,8 %), la hipertensión arterial (73,1 %) y la enfermedad arterial periférica (65,4 %) fueron los factores de riesgo vasculares más frecuentes observados en este trabajo, lo que está en correspondencia con lo publicado por otros autores, pero no con el lugar de importancia que ocupa cada uno por su elevada frecuencia.24,27,32,35,36
Es conocido que el grosor íntima-media carotideo es identificado como un marcador ultrasonográfico precoz de aterosclerosis subclínica y sistémica.14,15 En la población con un riesgo vascular intermedio para la enfermedad carotidea, la medición del grosor íntima-media carotideo agrega información adicional y sustancial sobre los factores de riesgo tradicionales.37
El haber encontrado que los adultos mayores, independientemente del sexo, presentaban valores anómalos del grosor íntima-medio carotideo, más aún cuando estaban presentes más de tres factores de riesgo, informa del peligro al que están expuestos de que la enfermedad cerebrovascular extracraneal progrese y se produzca un ictus o un accidente transitorio isquémico, aunque las investigaciones que miden la incidencia o la asociación del grosor íntima-media carotideo con el ictus, o que comparen este marcador con los factores de riesgo convencionales son pocos, ya que la mayoría de los estudios publicados son referidos a la enfermedad cardiovascular.38-41 Además se ha comunicado que no hay diferencias (p<0,05) entre los valores medios de los grosores íntima-media carotideos de las carótidas derecha e izquierda, aunque sí entre hombres y mujeres, con un incremento del valor de 0,006 mm por cada año vivido.17,42
Se concluye que la prevalencia de la enfermedad cerebrovascular extracraneal en el municipio de Arroyo Naranjo es elevada, mayor en las mujeres y en los mayores de 60 años; alta incidencia de factores de riesgo. El diagnóstico precoz de dicha enfermedad permitió remitir a sus áreas de salud a aquellas personas que requerían de un tratamiento oportuno.
Conflictos de intereses
Los autores declaran que no hay conflicto de intereses económicos, laborales, étnicos ni personales, relacionados con este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Las enfermedades no transmisibles, un problema de salud de primer orden para el siglo xxi. En: OMS, editor. Estadísticas Sanitarias Mundiales 2012. Ginebra: OMS; 2012. p.1-178.
2. Estadísticas Sanitarias Mundiales 2013. Ginebra: OMS; 2013.
3. Anuario estadístico de Cuba 2014. La Habana: Ministerio de Salud Pública de la República de Cuba (MINSAP). Dirección Nacional de Registros Médicos y Estadísticas de Salud, Centro Nacional de Información de Ciencias Médicas; 2015:27-83. Acceso: 5 Dic 2016]. Disponible en: http://files.sld.cu/bvscuba/files/2015/04/anuario-estadistico-de-salud-2014.pdf
4. Krishnamurthi RV, Feigin VL, Forouzanfar MH, Mensah GA, Connor M, Bennett DA. Global and regional burden of first-ever ischaemic and haemorrhagic stroke during 1990-2010: findings from the Global Burden of Disease Study 2010.The Lancet Global Health. 2013;1(5):259-81. doi:10.1016/S2214-109X(13)70089-5.
5. Feigin VL, Forouzanfar MH, Krishnamurthi R, Mensah GA, Connor M, Bennett DA. Global and regional burden of stroke during 1990-2010: findings from the Global Burden of Disease Study 2010. Lancet. 2013. Access: 2015 May 11. Available at: http://www.jano.es/jano/actualidad/ultimas/noticias/janoes/ictus/afecta/cada/vez/mas/jovenes/segun/estudio/carga/global/enfermedad/_f-11+iditem-20776+idtabla-1 doi: 10.1016/S0140-6736(13)61953-4.
6. Díez-Tejedor E, del Brutto O, Álvarez-Sabín J, Muñoz M, Abiusi. G Clasificación de las enfermedades cerebrovasculares. Sociedad Iberoamericana de Enfermedades Cerebrovasculares. Rev Neurol. 2001;33:455-64.
7. Buergo Zuaznábar MA, Fernández Concepción O. Guías de práctica clínica. Enfermedad cerebrovascular. La Habana: Editorial Ciencias Médicas; 2008. Acceso: 30 Oct 2016. Disponible en: http://www.bvs.sld.cu/libros/guia_enf_cerebrovascular/completo.pdf
8. Brott TG, Halperin JL, Abbara S, Bacharach JM, Barr JD, Bush RL, et al. 2011. Guideline on the management of patients with extracranial carotid and vertebral artery disease: Executive Summary. A Report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guidelines, and the American Stroke Association, American Association of Neuroscience Nurses, American Association of Neurological Surgeons, American College of Radiology, American Society of Neuroradiology, Congress of Neurological Surgeons, Society of Atherosclerosis Imaging and Prevention, Society for Cardiovascular Angiography and Interventions, Society of Interventional Radiology, Society of Neuro Interventional Surgery, Society for Vascular Medicine, and Society for Vascular Surgery. Circulation. 2011;124:489-532. doi: 10.1161/CIR.0b013e31820d8d78
9. Ross Naylor A. Known knowns, known unknowns and unknown unknowns: A 2010 update on carotid artery disease. Surgeon. 2010;8(2):79-86.
10. Coll B, Feinstein SB. Carotid intima-media thickness measurements: techniques and clinical relevance. Curr Atheroscler Rep. 2008 Oct;10(5):444-50.
11. Nambi V, Chambless L, Folsom AR, He M, Hu Y, Mosley T, et al. Carotid intima-media thickness and presence or absence of plaque improves prediction of coronary heart disease risk: the ARIC (Atherosclerosis Risk In Communities) study. J Am Coll Cardiol. 2010;55:160-7.
12. Stein JH, Johnson HM. Carotid intima-media thickness, plaques, and cardiovascular disease risk. Implications for preventive cardiology guidelines. J Am Coll Cardiol. 2010;55:160-81.
13. Thompson RC, Allam AH, Lombardi GP, Wann LS, Sutherland ML, Sutherland JD, et al. Atherosclerosis across 4000 years of human history: the Horus study of four ancient populations. Lancet. 2013;23:1-12.
14. Berni A, Giuliani A, Tartaglia F, Tromba L, Sgueglia M, Blasi S, et al. Effect of vascular risk factors on increase in carotid and femoral intima-media thickness. Identification of a risk scale. Atherosclerosis. 2011;216:109-14.
15. Rundek T, Blanton SH, Bartels S, Dong Ch, Raval A, Demmer RT, et al. Traditional risk factors are not major contributors to the variance in carotid intima-media thickness. Stroke. 2013;44:2101-8.
16. Anuario Estadístico de Arroyo Naranjo 2012. La Habana: Oficina Nacional de Estadística e Información Municipio Arroyo Naranjo; 2013. Acceso: 5 Sept 2014. Disponible en: http://www.one.cu/aed2012/23La%20Habana/Municipios/14%20Arroyo%20Naranjo/datos/2.1.xls
17. Ameneiro Pérez A, Díaz Batista AL, Hernández Carretero JG, Fleitas Estévez A, Rodríguez Villalonga L, Fernández Boloña A. Valores de referencia del grosor íntima-media carotídeo en sujetos sin enfermedad arterial periférica. Rev Cubana Angiol Cir Vasc. 2011;11(2). Acceso: 5 Sept 2014. Disponible en: http://bvs.sld.cu/revistas/ang/vol_11_2_11/ang06211.htm
18. Taylor-Piliae RE, Fair JM, Varady AN, Hlatky MA, Norton LC, Iribarren C, Pet al. Ankle brachial index screening in asymptomatic older adults. Amer Heart J. 2011;161(5):579-85.
19. Yao ST, Hobbs JT, Irvine W.T. Ankle systolic pressure measurements in arterial disease affecting the lower extremities. Br J Surg. 1969;56:676-9.
20. Aldama A, Vega ME, Ley J, Fernández J, Lima B, Álvarez H et al. Haemodinamic classification of diabetic macroangiopathy. J Vasc Invest. 1998;4(4):171-4.
21. Executive summary of the third report of the NCEP expert panel on detection, evaluation and treatment of high blood cholesterol in adults (Adult Treatment Panel III). JAMA. 2001;28:2486-97.
22. Bronas UG, Salisbury D. Clinical strategies for managing dyslipidemias. Am J Lifestyle Med. 2013 ;20(10):1-15. Access: 2015 Oct 15. Available at: http://ajl.sagepub.com/content/early/2013/10/20/1559827613507534 doi: 10.1177/1559827613507534.
23. Tendera M, Aboyans V, Bartelink ML, Baumgartner I, Denis Clément D, Collet JP, et al. Guía de práctica clínica de la Sociedad Europea de Cardiología sobre diagnóstico y tratamiento de las enfermedades arteriales periféricas. Rev Esp Cardiol. 2012;65(2):172.e1-e57.
24. Torres Damas EL, Gary Ponce Z, Expósito Torres YE, Zapata Huete LA. Pesquisa de la insuficiencia cerebrovascular de origen extracraneal en el policlínico "Capitán Roberto Fleites". Rev Cubana Angiol Cir Vasc. 2014;15(2).Acceso: 30 Dic 2014. Disponible en: http://bvs.sld.cu/revistas/ang/vol15_2_14/ang11214.htm
25. Llanes Barrios JA, Puentes Madera I, Figueredo DM, Rubio Medina Y, Valdés Pérez C. Caracterización de las afecciones vasculares en pacientes diabéticos del municipio de Jaruco. Rev Cubana Angiol Cir Vasc. 2012;11(1). Acceso: 5 Jul 2015. Disponible en: http://bvs.sld.cu/revistas/ang/vol12_01_11/ang02111.htm
26. Ramos Morales LE, Gallardo Pérez UJ, Cabrera Zamora JL, Salgado Boris L, Adam Simón D, Mahía Vilas M, et al. Riesgo aterogénico y enfermedad cardio-cerebrovascular y arterial periférica en mujeres de edad mediana. Rev Cubana Angiol Cir Vasc. 2012;11(1). Acceso: 5 Jul 2015. Disponible en: http://bvs.sld.cu/revistas/ang/vol12_01_11/ang03111.htm
27. González Expósito A, Rodríguez Gurry D, Tamayo Montero E. Marcadores de riesgo de estenosis carotidea en pacientes geriátricos. REIQ. 2009;12(3):107-9.
28. Fleg JL, Forman DE, Berra K, Bittner V, Blumenthal JA , Chen MA, et al. Secondary prevention of atherosclerotic cardiovascular disease in older adults. A scientific statement from the American Heart Association (AHA). Circulation. 2013;128:2422-46. doi: 10.1161/01.cir.0000436752.99896.22
29. Cantú-Brito C, Ruiz-Sandoval JL, Arauz-Góngora A, Villarreal-Careaga J, Barinagarrementeria F, Murillo-Bonilla LM, et al. Prevalencia de estenosis carotidea en pacientes con isquemia cerebral transitoria en México. Rev Mex Neurociencias. 2010;11(5):343-8.
30. Taussky P, Hanel PoA, Meyer FB. Clinical considerations in the management of asymptomatic carotid artery stenosis. Neurosurg Focus. 2011;31(6). Access. 2016 May 11. Available at: http://www.strokecenter.org/patients/stats.htm
31. Criqui MH, Aboyans V. Epidemiology of peripheral artery disease. Circulation Res. 2015;116(9):1509-26.
32. Cooke JP, Chen Z. A Compendium on peripheral arterial disease. Circulation Res. 2015;116(9):1505-8.
33. Thapar A, Jenkins HL, Mehta A. Diagnóstico y tratamiento de la aterosclerosis carotidea. BMJ. 2011;26(2). Acceso: 21 Sept 2015. Disponible en: http://www.intramed.net/contenidover.asp?contenidoID=80979&uid=310645&fuente=inews doi: 10.1136/bmj.f1485
34. González Méndez M, González López A, Pérez González R, Arrieta Hernández T, Martínez Rodríguez Y. Particularidades de la aterosclerosis carotidea en pacientes con infarto cerebral aterotrombótico del territorio homónimo, según la angiotomografía. Rev Cubana Angiol Cir Vasc. 2012;13(1). Acceso: 5 Sept 2014. Disponible en: http://bvs.sld.cu/revistas/ang/vol13_1_12/ang08112.htm
35. Babiker MS, Al Oufi AR, Abdalla AA. Carotid plaques in saudi smokers. J Appl Med Sci. 2013;2(1):1-9.
36. Reilly MP. Tobacco-related cardiovascular diseases in the 21st Century. Arterioscl Thromb Vasc Biol. 2013 July;33(7):1458-9.
37. Fustinoni O, Zurrú MC, Alonzo C, Brescacin L, Beigelman R, Izaguirre A, et al. Enfermedad carotidea. Consenso vascular periférico. Patología carotidea, vertebral y subclavia. En: Bluro IM, Lucas LO, editores. Consenso enfermedad vascular periférica 2013. Soc Argentina Cardiol. 2013. p.53-79.
38. Ameneiro Pérez S, Fernández Boloña A. Comparación de la medición bilateral del grosor íntima-media carotideo. Rev Cubana Angiol Cir Vasc. 2008;9(1). Acceso: 5 Sept 2015. Disponible en: http://bvs.sld.cu/revistas/ang/vol9_1_08/ang0208.htm
39. Simon A, Megnien JL, Chironi G. The value of carotid intima-media thickness for predicting cardiovascular risk. Arterioscler Thromb Vasc Biol. 2010;30:182-5. doi: 10.1161/ATVBAHA.109.196980.
40. van den Oord SC, Sijbrands EJ, ten Kate GL, van Klaveren D, van Domburg RT, van der Steen AF, et al. Carotid intima-media thickness for cardiovascular risk assessment: systematic review and meta-analysis. Atherosclerosis. 2013;228(1):1-11. doi: 10.1016/j.atherosclerosis.2013.01.025.
41. Eikendal ALM, Groenewegen KA, Anderson TJ, Britton AR, Engström G, Evans GW, et al. Common carotid intima-media thickness relates to cardiovascular events in adults aged < 45 years. Hypertension. 2015;65:707-13. doi: 10.1161/HYPERTENSIONAHA.114.04658.
42. Devine PJ, Carlson DW, Taylor AJ. Clinical value of carotid intima-media thickness testing. J Nucl Cardiol. 2006;13(5):710-8.
Recibido: 11 de enero de 2017.
Aceptado: 9 de marzo de 2017.
María Eugenia Triana Mantilla. Instituto Nacional de Angiología y Cirugía Vascular. Calzada del Cerro 1551, esquina Domínguez. Cerro. La Habana. Correo electrónico: triana@infomed.sld.cu