INTRODUCCIÓN
Las enfermedades crónicas no trasmisibles se han convertido en un problema de salud pública debido al sufrimiento que ocasionan a las personas que las padecen junto con un gran perjuicio socioeconómico a nivel local y mundial. La diabetes mellitus (DM) es una de las mayores emergencias de salud a nivel mundial del siglo xxi. Según la Federación Internacional de Diabetes (FID), en el 2017 hubo 425 millones de adultos entre los 20 a 79 años con diagnóstico de DM y para el 2045 se incrementará a 629 millones.1,2 Anteriormente la DM se consideraba una enfermedad de ricos y ancianos, en cambio, hoy en día se ha arraigado en los países en desarrollo, puesto que en los últimos años más de 80 % de las muertes causadas por esta enfermedad se han registrado en países de ingresos bajos y medios y se calcula que su carga de morbilidad aumentará en todo el mundo y en particular en países de ingresos medianos y bajos.1,3
En Cuba, la tasa de prevalencia de esta enfermedad se incrementó de 40 por 1 000 habitantes en el 2009 a 50,1 por 1 000 habitantes en el 2012 y a 62,2 por 1 000 habitantes en el 2017.4
Las afecciones en los pies son la causa más común de ingreso hospitalario de personas diabéticas. El International Working Group on the Diabetic Foot (IWGDF) definió al pie diabético como la infección, ulceración o destrucción de tejidos profundos del pie, asociado con neuropatía o enfermedad arterial periférica en las extremidades inferiores de los pacientes con diabetes. Se plantea que en 10-15 % de los pacientes diabéticos se desarrolla una úlcera del pie diabético (UPD) en algún momento de su vida y aproximadamente ese mismo porcentaje termina con una amputación. Igualmente, después del egreso, 22 % requerirá de una reamputación durante los primeros 18 meses; 40 % a los 3 años; 56 % a los 5 años y 60 % a los 10 años. Tras una amputación mayor, menos de 50 % de los amputados sobrevivirá en los siguientes 5 años.5,6
A nivel mundial, se estima que entre 40 y 70 % de todas las amputaciones de miembros inferiores están relacionadas a pie diabético y se ha convertido por tanto, en una de las principales causas de discapacidad. La mortalidad posterior a la amputación es progresiva: 30 % al año, 50 % a los 3 años y 70 % a los 5 años.7
En EE. UU. hay más de 20 millones de personas diabéticas. Anualmente más de 80 000 requieren amputaciones por úlceras en sus pies. El tratamiento de estas lesiones cuesta billones de dólares al sistema de salud norteamericano. En Francia, fue estimado el costo del pie diabético en 37.50 millones de FF/año que suponen el 25 % de los 12 000-18 000 millones de Francos/año del costo total de la diabetes en Francia.8
En España, la prevalencia de DM ronda el 13 % de la población mayor de 18 años y dichas cifras continúan aumentando año tras años. Según edad, género y lugar de origen las cifras de prevalencia de pie diabético oscilan entre el 2,4 y 5,6 %. La incidencia de ulceraciones en el pie en estos pacientes puede alcanzar el 15 % de los pacientes aquejados de pie diabético. Hasta el 85 % de quienes sufren amputaciones secundarias a pie diabético han padecido con anterioridad la aparición de una úlcera diabética.9
En Argentina, el 8 % de las camas de los hospitales está ocupado por pacientes diabéticos, generalmente con úlceras en los pies. Se realizan 19 amputaciones diarias, aproximadamente 7 000 por año, y 7 de cada 10 son pacientes diabéticos.8
El Heberprot-P® -P® es un medicamento novedoso y único, prescrito para los pacientes con UPD. Producido en el Centro de Ingeniería Genética y Biotecnología, La Habana, Cuba, No. de registro sanitario: B-06-087-D03. Se aplica mediante infiltración intralesional directamente en el sitio de la herida y acelera la cicatrización de las úlceras profundas, neuropáticas o neuroisquémicas, muy útil en estadios avanzados y con alto riego de amputación. Su comprobada seguridad preclínica y su ingrediente farmacéutico activo, el factor de crecimiento humano recombinante (FCHrec.), conjuntamente con sus bondades terapéuticas para esta compleja enfermedad justifican su aplicación clínica.5,10
La ozonoterapia sistémica se aplica empíricamente en humanos desde hace más de 40 años y una variedad de enfermedades, no relacionadas entre sí, han sido tratadas con buenos resultados. En Cuba, en el laboratorio de ozono del Centro Nacional de Investigaciones Científicas (CNIC), desde 1974 se comenzaron a realizar investigaciones fundamentales para la utilización del ozono en el campo de la química y fueron el basamento científico para la aplicación de la ozonoterapia en nuestro país.11
En el Instituto Nacional de Angiología y Cirugía Vascular (INACV), se crea en noviembre de 1986, la primera sala experimental de ozonoterapia (terapia de recurso) en colaboración con el hoy Centro de Investigaciones del Ozono. Todo ello permitió el tratamiento de varias enfermedades de importancia social con un enfoque clínico-investigativo y resultados muy satisfactorios, dentro de ellas se ubica el pie diabético.10)
En el campo médico, el ozono se utiliza en una mezcla junto con el oxígeno, y no se documenta efectos secundarios dañinos tras una larga experiencia clínica, además, no causa reacciones alérgicas de ningún tipo, si dicho tratamiento se aplica correctamente siguiendo los protocolos establecidos.12
El ozono posee un poder oxigenante mayor que el del oxígeno y su reacción con los compuestos orgánicos es mucho más selectiva.13,14) También tiene una serie de propiedades que lo hace muy útil en el campo de la medicina como:
Mejoramiento de las propiedades de la sangre y su circulación a través de los vasos capilares.
Incremento de la capacidad de absorción de oxígeno en los eritrocitos, así como su transferencia a los tejidos.
Estimulación de los procesos de metabolización del oxígeno a través de la reactivación de varios ciclos bioquímicos.
Activación de los sistemas de defensa antioxidante y modulación del estrés oxidativo.
Efecto modulador de la respuesta biológica (tanto desde el punto de vista metabólico como del sistema inmunológico).
Por lo tanto, al tener en cuenta la capacidad del Heberprot-P® - P® para estimular la cicatrización en UPD y las ventajas que brinda la utilización del ozono para las enfermedades relacionadas con alteraciones de la circulación sanguínea, su efecto sobre la regulación metabólica y la activación de los sistemas de defensa antioxidante, se realizó esta investigación con el objetivo de determinar la evolución de las UPD con el uso del tratamiento mixto de Heberprot-P® y ozonoterapia.
MÉTODOS
Se realizó un estudio descriptivo, retrospectivo, en los pacientes portadores de UPD de etiología neuroinfecciosa, sin distinción de sexo y tipo de DM, que ingresaron en el Servicio de Angiopatía Diabética del INACV durante el periodo comprendido entre enero de 2016 hasta enero de 2017, divididos en tres grupos. Los primeros recibieron tratamiento mixto de Heberprot-P® y ozono, los segundos ozonoterapia local y los terceros Heberprot-P® Los datos necesarios se obtuvieron mediante la revisión de las historias clínicas de donde se extrajeron las siguientes variables: sexo (F/M), edad (años), tipo de DM (Tipo 1/ Tipo 2), estadía hospitalaria, tiempo de granulación, respuesta al tratamiento y necesidad de reintervención quirúrgica (Sí/No).
Se determinó el tiempo de granulación como el tiempo que medió entre el momento que apareció tejido de granulación útil hasta la total granulación de la lesión y se dividió en menor de 2 semanas, de 2 a 4 semanas y más de 4 semanas.
Para establecer la respuesta al tratamiento se utilizó el porcentaje de granulación medido a las cuatro semanas y dividido en tres categorías:
Buena: > 75 % del área total lesionada.
Regular: entre 50-75% del área total lesionada.
Mala: < 50 % del área total lesionada.
A todos los pacientes se les realizó al ingreso los procederes establecidos según protocolo de actuación para el tratamiento del pie diabético en el Servicio de Angiopatía Diabética del INACV y se analizó la posibilidad de reintervención quirúrgica de tipo excerético u otras, una vez comenzado el uso de los distintos tipos de tratamiento.
Los tipos de tratamiento que se utilizaron fueron:
Tratamiento con ozonoterapia:
Se aplicó diariamente, de lunes a viernes, una vez al día (por la mañana), durante dos semanas. El tratamiento local consistió en introducir el miembro afectado en una bolsa plástica, la que se sella con esparadrapo y se llena de mezcla ozono/oxígeno a una concentración de ozono entre 50 y 60 mg/L. Esta bolsa se dejó por espacio de una hora y luego se retiró y se curó la lesión con solución salina al 0,9 % y se colocó vendaje con apósito y gasa estériles.
Tratamiento con Heberprot-P®:
Consistió en la administración de Heberprot-P® a razón de 75 µg, diluido en 5 mL de agua para inyección, tres veces por semana, por vía intralesional luego de la cura con solución salina hasta un máximo de ocho semanas como se establece en el manual del uso del producto.
Tratamiento mixto con ozonoterapia y Heberprot-P®:
Consistió en la combinación de ambas terapias, primero el ozono y se simultaneó con el Heberprot-P® los días que coincidían, tres veces por semanas. El Heberprot-P® se aplicó una vez retirada la bolsa que contenía el ozono.
Con toda la información obtenida se conformó una base de datos, para procesamiento con un programa estadístico para ciencias sociales (SPSS: Stadistical Package of Social Sciences) versión 15,0. Se utilizó la estadística descriptiva y como medidas de resumen para las variables cuantitativas (edad) se utilizaron la media, y la mediana, y como medida de dispersión la desviación estándar, además de calcular en ambos casos los valores máximo y mínimo. En el caso de las variables cualitativas se utilizaron la frecuencia y los porcentajes. Los resultados se expresaron en valores absolutos y relativos.
En la realización del estudio se respetaron todas las normas de la ética médica profesional. Los datos utilizados se recogieron de la historia clínica sin variación ninguna y con la total confidencialidad sobre la identidad de los pacientes y la información obtenida.
RESULTADOS
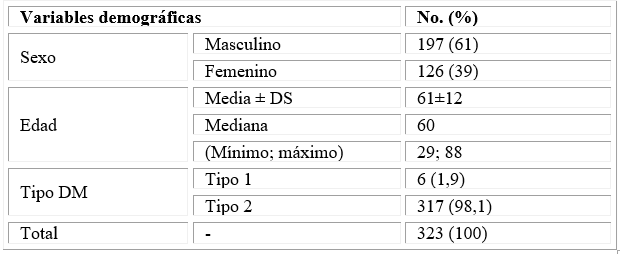
La tabla 1 recoge las características demográficas y clínicas de los pacientes incluidos en la investigación. Se observó un predominio del sexo masculino (61 %) sobre el femenino (39 %); una edad promedio de 61 años, oscilando entre 29 y 88 años y predominó la DM de tipo 2 (n = 317; 98,1%)
Tabla 1 Características demográficas y clínicas de los pacientes incluidos en el estudio
DM= diabetes mellitus; DS= desviación estándar
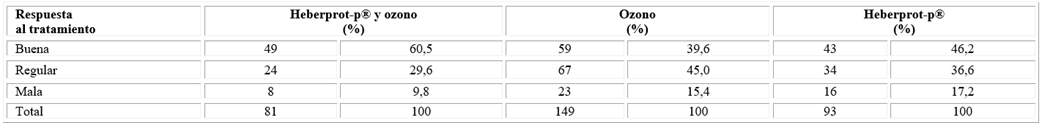
El análisis de la respuesta al tratamiento según los tipos aplicados (tabla 2), se encontró que el mayor porcentaje de los pacientes que utilizaron el tratamiento mixto de Heberprot-P® y ozonoterapia tuvo una buena respuesta con 60,5 %, frente a 39,6 % y 46,2 % de los tratados con ozono y Heberprot-P® respectivamente. Solo el 9,8 % de los tratados con la terapia mixta tuvo una mala respuesta. La prueba de independencia (2 se calculó para p= 0,0033 y se encontró asociación entre los resultados obtenidos.
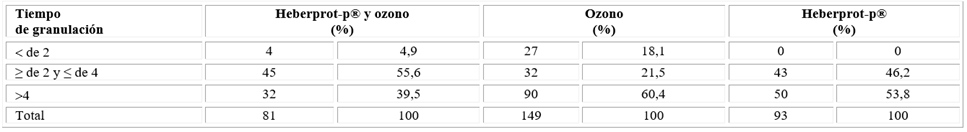
En la tabla 3 se muestra el tiempo de granulación según los diferentes tipos de tratamiento utilizados, el cual fue similar en los pacientes que recibieron terapia mixta y en aquellos que llevaron tratamiento con Heberprot-P® solamente con el mayor porcentaje de pacientes en el grupo de 2 a 4 semanas, pero fue mayor el porcentaje encontrado en los pacientes con tratamiento mixto con el 55,6 % vs el 46,2 % de los que se trataron solamente con Heberprot-P®, mientras que en los que recibieron ozonoterapia solamente el 60,4 % granuló en más de 4 semanas.
En la tabla 4 se observa que a estadía hospitalaria de los pacientes de la muestra donde el 69,2% de los pacientes que recibieron terapia mixta presentaron una estadía de 11 a 21 días. En los grupos que recibieron tratamiento con ozono y Heberprot-P® solamente el mayor por ciento de los pacientes tuvo una estadía hospitalaria superior a los 21 días con 51 % y 55,9 % respectivamente.
La necesidad de reintervención quirúrgica una vez comenzado el tratamiento con los distintos tipos de tratamiento se observa en la tabla 5. Solo el 6,1 % de los pacientes con la terapia mixta necesitó ser reintervenido. El 24,2 % de los pacientes tratados con ozono requirió de otras cirugías exceréticas así como el 11,8 % de los pacientes que utilizaron el Heberprot-P®.
DISCUSIÓN
El pie diabético es el resultado de la interacción de factores sistémicos o predisponentes, como la neuropatía, la macroangiopatía y la microangiopatía, sobre los que actúan factores externos ambientales o desencadenantes como el modo de vida, la higiene local, el calzado inadecuado u otros.
En el análisis retrospectivo de los resultados obtenidos en Argentina con el uso de Heberprot-P® se constató que el 91 % de los pacientes presentó algún tipo de respuesta al tratamiento con 70,3 % para la respuesta de granulación completa o total de la lesión y de 20,7 % para la respuesta parcial. Solo en 6,3 % de los pacientes se obtuvo una respuesta mínima. En este análisis se consideró como respuesta total una granulación superior a 75 %.16
Rivero E (17 en la recopilación de su experiencia sobre el Programa de atención integral a los pacientes con pie diabético en el estado Zulia, Venezuela, plantea que de los 1 218 pacientes tratados con Heberprot-P®, las dos terceras partes fueron dados de alta por la granulación o el cierre total de la lesión.
López Saura18 en su estudio realizado en 344 pacientes con úlcera de pie diabético avanzada (grados 3 y 4 de Wagner, tamaño promedio de 20 cm2 y sin exclusión de úlceras isquémicas) registra una granulación superior a 80 % en los tratados con Heberprot-P®
Yera y otros,19 en un estudio poscomercialización, fase IV, observacional, prospectivo, multicéntro en 1 851 pacientes encuentra que 75,6 % (IC: 73,6-77,6 %; 95 %) de los pacientes mostraron una granulación completa, tras el tratamiento Heberprot-P®
González Acosta y otros,20 recogen en los resultados de su investigación la evaluación del tratamiento con Heberprot-P® para lo cual se tuvo en cuenta el porcentaje de granulación a las 8 semanas de tratamiento con respuesta de 93,4 % de granulación.
Pero todas estas investigaciones17,18,19,20) miden la respuesta al tratamiento a las ocho semanas de comenzado el tratamiento y no obstante sus resultados son muy similares a los resultados obtenidos en esta investigación donde el 60,5 % de los pacientes tratados con terapia mixta tuvo una buena respuesta al tratamiento a las cuatro semanas de iniciado.
Hernández Rivero y otros,21) en la evaluación realizada a las dos semanas de tratamiento continuo obtienen iguales porcentajes (46,1 %) como respuesta parcial y mínima al tratamiento; respuesta total se alcanzó solo en 7,7 % de la muestra. A las ocho semanas de tratamiento el 46,1 % de los pacientes presentó respuesta total a la aplicación del producto. Como se observa el porcentaje de pacientes que presentan respuesta total es muy inferior al porcentaje obtenido en este estudio en aquellos pacientes a los cuales se les aplicó la terapia mixta pero prácticamente coincide con la respuesta al tratamiento de aquellos pacientes que solo recibieron Heberprot-P® que fue de (46,2 %).
En la investigación realizada por Álvarez Duarte y otros,11) el tiempo promedio de hospitalización de los pacientes a los que se les suministró solamente ozono fue de 32 días, lo cual coincide con este estudio donde el 51 % de los pacientes tratados con ozonoterapia solamente presentó más de 4 semanas de hospitalización.
En el estudio realizado por Escobar Amarales y otros,22) se observó que en el 93, 3 % de los casos tratados se logró la epitelización de la lesión, la que ocurrió como promedio a los 47±18 días de tratamiento.
En esta investigación no se midió el tiempo de epitelización pero el tiempo de granulación de los pacientes tratados con Heberprot-P® (46,2 %) lo hizo entre 2 y 4 semanas al igual que el 55,6 % de los pacientes tratados con terapia mixta, mientras que de los que utilizaron solamente el tratamiento con ozono el 60,4 % lo hizo en más de 4 semanas.
Escobar Amarales y otros,22 además resumieron el tipo de tratamiento quirúrgico que necesitaron los pacientes en su investigación, que en su mayoría 25 (83, 3 %) se les realizó cirugía menor consistente en desbridamiento de la lesión. Este resultado no coincidió con los de esta investigación pues de los pacientes tratados con Heberprot-P® el 11,8 % necesitó una reintervención mientras que el 6,1 % de los pacientes que recibieron la terapia mixta necesitó ser reintervenido y sí lo necesitó el 24, 2% de los pacientes tratados con ozono.
En esta investigación los pacientes tratados con Heberprot-P® presentaron resultados más alentadores que los tratados con ozono solamente en cuanto a la respuesta al tratamiento (46,2 % contra el 39,6 %), mientras que los pacientes tratados con la terapia mixta presentaron los resultados más significativos (60,5 %). La comparación de estos resultados con los de estudios precedentes, se pueden considerar de muy positivos, si se tiene en cuenta que el Heberprot-P® continúa siendo un medicamento seguro y efectivo en el tratamiento de los pacientes afectados de pie diabético, pero su utilización no debe verse como una terapia aislada, sino dentro de una estrategia de prevención diseñada a disminuir el efecto de los factores de riesgo modificables.
El ozono tiene mayor poder oxidativo, su poder de oxigenación es mayor y una oxigenación adecuada es favorable para la solución de cualquier cuadro séptico. La actividad germicida de amplio espectro es otra de las propiedades de la ozonoterapia y los metabolitos del ozono.2,24,25 Este compuesto es considerado como el mayor germicida existente en la naturaleza demostrado al ponerse directamente en contacto con virus y bacterias en tratamientos locales de heridas y en aguas contaminadas; se utiliza, además, como agente antiséptico porque tiene una acción oxidante directa sobre los microorganismos e interactúa con compuestos orgánicos insaturados durante la ozonolisis, lo que favorece su acción antimicrobiana.26,27 Estos planteamientos explican los beneficios observados en el estado de salud de los pacientes que recibieron ozono. Según Torres Damas, la ozonoterapia resuelve el problema de la cicatrización de una manera rápida y eficaz e incluso en heridas de larga evolución y en su estudio la efectividad del ozono como agente terapéutico obtuvo en el 70 % de los pacientes buenos resultados al finalizar el tratamiento y al valorarse a los 3 meses este aumentó al 80 %, lo que demuestra de la utilidad de esta terapéutica.2,8 En el estudio realizado por Martínez Arizpe también se aprecia la buena respuesta al tratamiento con ozono en los pacientes con pie diabético neuroinfeccioso.29
El hecho de haber obtenido un alto porcentaje de buena respuesta al tratamiento en el grupo de pacientes que recibieron ambas terapéuticas (Heberprot-P® más ozono) habla a favor de los beneficios que brindan ambos componentes combinados en cuanto a la alta probabilidad en la curación de las lesiones y en la disminución considerable del número de amputaciones menores. Los resultados obtenidos en esta investigación revelan que existe un efecto sinérgico muy significativo del Heberprot-P® cuando se combina con la ozonoterapia. No se encontró en la bibliografía revisada otro trabajo que combinara las terapias de Heberprot-P® y ozonoterapia, de ahí que no pudimos comparar nuestros resultados
Teniendo en cuenta los resultados positivos alcanzados en esta investigación, valoramos como beneficiosa la combinación del Heberprot-P® y la ozonoterapia como una variante terapéutica disponible en el arsenal de tratamiento del pie diabético.