Introducción
Desde el inicio de la aplicación de las alternativas de tratamiento sustitutivo renal, el número de sus pacientes tributarios ha aumentado cada año de forma lineal, sin que hasta el momento se detecte una estabilización en la incidencia de la mayoría de los registros de enfermos renales.1,2,3
La necesidad de un acceso vascular para hemodiálisis es tan antigua como este procedimiento, ya que, para conducir una cantidad de sangre a un circuito de lavado, se precisa acceder al torrente sanguíneo.4)
El concepto de la fístula arterio-venosa (FAV) interna creado por los doctores James Cimino, Michael Brescia y Kenneth Appel en 1962 y publicado en 1966 en el New England Journal of Medicine, se mantiene vigente y ha pasado la prueba del tiempo.5) La FAV se ha aceptado ampliamente como un procedimiento de acceso vascular de elección para los pacientes con enfermedad renal terminal, debido a la durabilidad y a la baja tasa de complicaciones, ya que se ha establecido con éxito y utilizado para la hemodiálisis.5
El acceso vascular ideal no existe en la actualidad. La fístula arterio-venosa radio-cefálica se presenta como el modelo que más se aproxima a las premisas establecidas, dada su elevada supervivencia.7
Como método alternativo se emplea el material sintético (prótesis vasculares): habitualmente, el más usado para la implantación de este acceso vascular es el poli-tetra-fluro-etileno expandido (PTFE).7
Desde 1997, la National Kidney Foundation (Fundación Nacional del Riñón de Estados Unidos) publicó una iniciativa cuya meta consistió en desarrollar una guía para mejorar la calidad de los accesos vasculares con una recomendación clave: incrementar el número de fístulas arterio-venosas autólogas en un 50 % de la población en hemodiálisis. Desde esa fecha diversas iniciativas han surgido para lograr este propósito. Se sabe que los catéteres temporales y permanentes incrementan la morbilidad de los pacientes en hemodiálisis; por ejemplo, se estima que cada año alrededor del 30 % de estos presenta bacteriemia, lo que incrementa su riesgo de mortalidad.5
En la actualidad, las fístulas arterio-venosas deben constituir el acceso vascular de primera instancia en los pacientes en hemodiálisis, al tomar en cuenta su permeabilidad superior, y menores tasas de complicaciones y costo para el servicio nacional de salud.5
En nuestro país, por iniciativa del Instituto Nacional de Nefrología, fue creado el Grupo Multidisciplinar de Accesos Vasculares para Hemodiálisis.
El objetivo de este trabajo consistió en caracterizar a los pacientes con fístulas arterio-venosas para hemodiálisis en el Hospital Clínico Quirúrgico “General Freyre de Andrade”.
Métodos
Se realizó un estudio descriptivo-retrospectivo en 88 pacientes, previo consentimiento informado, con el diagnóstico de insuficiencia renal crónica terminal, ambulatorios e ingresados, a los cuales se les realizaron las distintas alternativas disponibles de fístulas arterio-venosas para el tratamiento de hemodiálisis en el servicio de Angiología y Cirugía Vascular del Hospital Clínico Quirúrgico “General Freyre de Andrade”, en el período entre enero de 2018 hasta enero de 2019. Se incluyeron todos los pacientes operados durante este tiempo.
Se extrajeron de las historias clínicas de los pacientes operados las siguientes variables: sexo, edad, tipo de fístula arterio-venosa (autóloga y protésica), localización (radio-cefálica, humero-cefálica, humero-humeral, humero-basílica, humero-cefalo-basílica, prótesis axilo-axilar en asa, prótesis axilo-axilar, prótesis humero-axilar y prótesis femoro-femoral en asa) y complicaciones, las que se dividieron del modo siguiente:
Complicaciones inmediatas: las que surgieron antes de las 72 horas (trombosis, hematoma, síndrome hemorrágico e infección).
Complicaciones tardías: las que surgieron posterior a las 72 horas (estenosis, trombosis, hiperaflujo, dilatación aneurismática, síndrome de robo, infección, pseudoaneurisma y síndrome hemorrágico) y procedimiento corrector (trombectomía, ligadura de fístula arterio-venosa, ligadura de afluente y corrección del psedoaneurisma).
Para el análisis estadístico se confeccionó una base de datos en Microsoft Excel, que se utilizó para el procesamiento estadístico. Las variables cualitativas se resumieron en frecuencias absolutas y relativas.
Resultados
Se observó un predominio del sexo masculino y del grupo de edades entre 50 y 59 años (Tabla 1).
Tabla 1 Características generales de la muestra
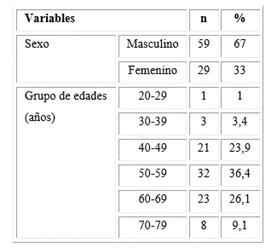
Nota: Los porcentajes se calcularon sobre el total de la muestra (n = 88).
Fuente: Base de datos.
Se constató una frecuencia total de fístulas arterio-venosas humero-cefálicas de 48,9 % más elevada en las mujeres que en los hombres. De las fístulas protésicas, predominó la prótesis fémoro-femoral en asa (Tabla 2).
Tabla 2 Distribución de los pacientes según la localización de las fístulas arterio-venosas realizadas
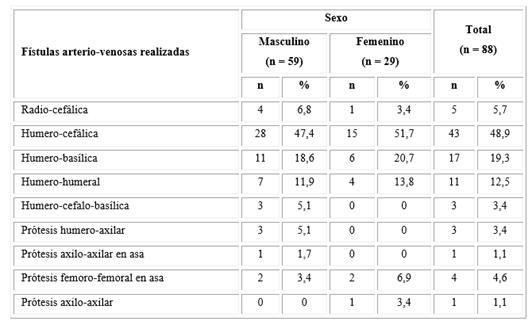
Nota: Los porcentajes se calcularon sobre el total de la muestra en cada grupo.
Entre las complicaciones inmediatas se observaron iguales frecuencias de aparición para el hematoma, la trombosis y la infección (Tabla 3).
Tabla 3 Complicaciones inmediatas observadas en las fístulas realizadas
| Tipo de complicación inmediata | n | % |
|---|---|---|
| Trombosis | 3 | 3,4 |
| Hematoma | 3 | 3,4 |
| Síndrome hemorrágico | 1 | 1,1 |
| Infección | 3 | 3,4 |
| Total | 10 | 11,4 |
Nota: Los porcentajes se calcularon sobre el total de las fístulas realizadas (n = 88).
Se identificó a la trombosis como la complicación tardía más frecuente (Tabla 4), mientras que la trombectomía resultó el procedimiento quirúrgico corrector más utilizado (Tabla 5).
Tabla 4 Complicaciones tardías observadas en las fístulas realizadas
| Tipo de complicación tardía | n | % |
|---|---|---|
| Estenosis | 2 | 2,3 |
| Trombosis | 3 | 3,4 |
| Hiperaflujo | 1 | 1,1 |
| Dilatación aneurismática | 0 | 0 |
| Síndrome de robo | 1 | 1,1 |
| Infección | 1 | 1,1 |
| Pseudoaneurisma | 1 | 1,1 |
| Síndrome hemorrágico | 1 | 1,1 |
| Total | 10 | 11,4 |
Nota: Los porcentajes se calcularon sobre el total de las fístulas realizadas (n = 88).
Tabla 5 Procedimientos quirúrgicos correctores
| Intervención | n | % |
|---|---|---|
| Trombectomía | 3 | 37,5 |
| Ligadura de fístula arterio-venosa | 2 | 25 |
| Ligadura de afluente | 2 | 25 |
| Corrección del psedoaneurisma | 1 | 12,5 |
| Total | 8 | 100 |
Nota: Los porcientos se calcularon sobre la base del total de los procedimientos quirúrgicos correctores.
Discusión
En este estudio existió un predominio del sexo masculino y del grupo de edades entre 50 y 59 años para el inicio de la hemodiálisis y la realizaron de las fístulas arterio-venosas como método ideal para el tratamiento sustitutivo renal, lo cual está en correspondencia con el reporte de la Asociación Europea de Diálisis y Trasplante (EDTA), donde se señaló que el promedio de edad era de 57 años, y en Iberoamérica la edad media resultó de 50 años.8,9
En la actualidad no se han registrado datos consensuados que tomen como patrón la edad media de inicio de la hemodiálisis, pero se ha documentado que puede estar entre 48 y 64 años.8
Además, el haber encontrado un predominio de pacientes del sexo masculino en diálisis está en concordancia con los datos que habitualmente aparecen en la literatura, quizás porque la incidencia de las glomerulopatías y de la enfermedad vascular de tipo aterosclerótica resulta más frecuente en los varones.8,9
Existe consenso en que la fístula radio-cefálica en la muñeca10 se mantiene como el mejor e ideal acceso vascular para la hemodiálisis, por tener una baja incidencia de complicaciones (robo, edema, infección, entre otros), presentar una excelente tasa de permeabilidad y de utilización a largo plazo (acceso periférico fácilmente abordable por ser un trayecto venoso extenso y superficial) con un flujo suficiente para la hemodiálisis, y ofrecer la posibilidad de realizar fístulas más proximales.10,11,12
Siempre debe existir un permanente esfuerzo para hacer de este acceso la primera alternativa, pero en este estudio no se comporta de este modo ya que predominó la fístula arterio-venosa humero-cefálica. Se realizaron pocas fístulas radio-cefálicas, debido a que algunos casos ya tenían un intento radio-cefálico fallido o la vena cefálica en esa zona flebítica.
Hay que señalar que, en ausencia de vasos adecuados, se pueden construir fístulas alternativas entre la arteria cubital y la vena basílica en el antebrazo distal, la arteria braquial y la vena cefálica en la parte superior del brazo o la arteria braquial y la vena basílica en la zona distal del brazo.13,14
Cabe destacar que la fístula radio-cefálica tiene como variable imprescindible para su realización la edad y los antecedentes del paciente.3 Se preconiza en la actualidad en las normas internacionales que, en los enfermos renales crónicos cuya edad sea superior a los 50 años, del sexo femenino, obesos y diabéticos, los accesos vasculares deben realizarse en venas proximales.6
La frecuencia de accesos vasculares autólogos (89,8 %) supera con creces el porcentaje mínimo representado por las fístulas protésicas, las que en cuatro pacientes se realizaron fémoro-femorales con PTFE de 6 mm.
Es conocido que, si no hay disponibilidad de sitios en la extremidad superior, está indicado el injerto: bien con un injerto en asa, por unión de la arteria femoral superficial a la vena safena, o con un injerto en salto, por unión de la arteria poplítea y la vena femoral. Ambos están asociados con altos índices de infección y deberían evitarse en presencia de la enfermedad vascular periférica, especialmente en los diabéticos. Además, una infección o cuadro séptico posoperatorio localizado puede llevar a la amputación del miembro.15
El haber encontrado que la complicación inmediata y tardía más frecuente fueron el hematoma y la trombosis, respectivamente, está en correspondencia con los resultados publicados por otros autores4,5,6) y, cuando su diagnóstico es precoz, se puede evitar su pérdida o recuperar el acceso y prolongar su permeabilidad.16
La trombosis de la fístula puede ocurrir de forma precoz o tardía; esta última quizás debido a una disminución del flujo por estenosis vascular o estar asociada a una estenosis venosa por hiperplasia de la íntima.11
Hay que destacar que la probabilidad de que ocurra una trombosis depende de múltiples factores, tales como: la anatomía del corto circuito o de la fístula, el lugar de la anastomosis arterio-venosa, la selección del material protésico, la calidad de las arterias y las venas del paciente, y la compresión externa que se le aplica al injerto.11,14,17
La permeabilidad primaria -tiempo hasta la primera trombosis del injerto- es mayor para las fístulas autógenas que para los injertos protésicos. La trombosis precoz, definida como la ocurrida en los tres primeros meses después del procedimiento, generalmente se debe a factores técnicos, mientras que la trombosis tardía suele producirse por estenosis del retorno venoso, un traumatismo continuado del lugar de acceso por punciones repetidas durante la diálisis o presión externa sobre el injerto.11,14,17
La trombectomía resultó el procedimiento más empleado para corregir las complicaciones, lo que permitió prolongar la permeabilidad, resultado similar al del equipo de Cirugía Vascular del Hospital Regional de Talca.7
Se llegó a la conclusión de que el acceso vascular más realizado fue el autólogo y, dentro de este, la fístula humero-cefálica, puesto que presentó los mejores resultados en cuanto a permeabilidad y durabilidad. La fístula humero-humeral constituyó una alternativa cuando no se pudieron usar las venas cefálica y basílica a nivel del pliegue del codo.
Se recomienda implementar un entrenamiento para la realización de las distintas alternativas de accesos vasculares para hemodiálisis y el manejo de sus complicaciones.














