Introducción
Ha pasado más de medio siglo desde la primera descripción de la reparación abierta de un aneurisma de aorta abdominal (AAA). A partir de ese momento, el progreso en su tratamiento quirúrgico ha experimentado importantes avances.1
El AAA es una entidad muy grave, con complicaciones fatales, cuya mortalidad operatoria oscila entre 30 % y 63 %, con una cifra de supervivencia global muy baja. Ocupa un lugar importante en la población mayor de 60 años, pues 10 de cada 100 personas lo padecen. La frecuencia va en aumento debido a que cualquier condición patológica que debilite la pared de una arteria, la predispone para la formación de un aneurisma. En Estados Unidos, el AAA se diagnostica en el 9 % de la población mayor de 65 años y anualmente se producen 15 000 fallecimientos por su rotura -1 de cada 3 pacientes llega vivo al hospital.1,2,3
El 70 % del total de los aneurismas de aorta tiene localización abdominal, con una gran tendencia a la ruptura, directamente relacionada con el tamaño y la forma. Hay que considerar su localización por la importancia que reviste en cuanto al pronóstico y tratamiento. La mayoría afecta el segmento infrarrenal, solo el 5 % compromete a la aorta suprarrenal y en un 25 % de los casos están comprometidas las arterias ilíacas.3,4
La etiopatogenia resulta compleja y todavía no se halla bien aclarada. Esta enfermedad tiene un origen en la genética, pero está especialmente referida a la arteriosclerosis y enfermedades degenerativas de la aorta, aunque se reconocen también otras causas.4,5
La mayor parte de los pacientes son asintomáticos, de manera que el diagnóstico puede constituir un hallazgo inesperado, por lo que el enfrentamiento terapéutico debe iniciarse con la pesquisa de la población en riesgo, para lograr un manejo temprano de esta enfermedad. Este ha evolucionado y depende de varios factores, dentro de los cuales el tamaño aneurismático representa uno de los determinantes más importantes en la conducta a seguir, ya que constituye el mejor factor pronóstico de riesgo de ruptura -en aquellos con diámetros quirúrgicos más grandes se impone la cirugía abierta o endovascular-. La reparación del AAA estuvo acompañado en sus inicios de una mortalidad operatoria entre 7 % y 15 %.6,7,8,9,10
Hace más de medio siglo que la sustitución protésica de la aorta es básicamente el procedimiento utilizado en estos casos. Aunque las tasas de morbi-mortalidad para la cirugía convencional disminuyeron en los últimos 50 años, las complicaciones persisten.2,10,11
Tradicionalmente, la cirugía abierta resultaba el tratamiento de elección en los AAA. Sin embargo, desde la irrupción y posterior generalización de la reparación endovascular de los aneurismas, la cirugía quedó relegada en muchos centros a un segundo plano; pero esto no ocurrió así en Cuba, donde el método más empleado resulta el convencional.12,13
Las principales complicaciones del tratamiento convencional en los AAA son cardiológicas: infarto de miocardio (2 %-8 %); respiratorias: neumonía (5 %); y renales (5 %-12 %).5,14,15,16,17 La incidencia de insuficiencia renal posoperatoria oscila entre 16 % y 24 % en dependencia de las series.18,19,20,21
Existe coincidencia, en parte, con los resultados encontrados en el Instituto Nacional de Angiología y Cirugía Vascular, donde las complicaciones posquirúrgicas más frecuentes fueron el infarto agudo del miocardio y el distress respiratorio; y la mortalidad de dicho proceder tuvo una frecuencia de 4,7 %,22 relativamente baja si se compara con la estimada (12 %) en otro estudio nacional.23
Con frecuencia, las enfermedades asociadas con esta entidad constituyen limitaciones para la cirugía y pueden influir sobre los índices de mortalidad24 o contribuir a la aparición de complicaciones posoperatorias.25
La cirugía electiva convencional resulta un estrés hemodinámico con incremento en la demanda metabólica de oxígeno durante y posterior a la cirugía,26) lo que puede originar problemas graves en la vida del paciente y llegar a causarle la muerte.
El riesgo de presentar un AAA aumenta a partir de los 60 años.27) En Cuba esta población ya alcanza el 20,8 %,28 lo que implica un aumento progresivo de la prevalencia de la enfermedad aneurismática y, con ello, del número de pacientes que requieren tratamiento quirúrgico.
En el país los estudios sobre complicaciones posoperatorias de los AAA son insuficientes. En algunos no se precisa su tiempo de aparición,23 ni se comenta acerca del tiempo quirúrgico o del uso de profilaxis antibiótica;22 sin embargo, solo se refieren a la insuficiencia renal posoperatoria y no hacen un exhaustivo análisis de las complicaciones después de la intervención quirúrgica.3
Por lo anterior fue objetivo de este trabajo caracterizar las principales complicaciones posquirúrgicas de los pacientes con AAA operados electivamente.
Métodos
Se realizó un estudio observacional y descriptivo en 94 pacientes ingresados en el servicio de Arteriología del Instituto Nacional de Angiología y Cirugía Vascular para ser operados electivamente por presentar AAA.
Se extrajeron de las historias clínicas de los operados entre el 1ro de enero de 2014 y el 31 de diciembre de 2016 las variables siguientes: edad, sexo, color de la piel, enfermedades asociadas, diámetro del aneurisma, profilaxis antibiótica, tiempo quirúrgico, tipo de prótesis vascular, tipo de complicación posoperatoria, tiempo de aparición de las complicaciones, estadía hospitalaria posoperatoria y estado al egreso.
Se distribuyeron los pacientes en tres grupos de edades: menores de 30 años, entre 31 y 59 años, y 60 años y más.
Se tuvieron en cuenta las enfermedades asociadas: hipertensión arterial (HTA), diabetes mellitus (DM), enfermedad arterial periférica de miembros inferiores (EAP), cardiopatía isquémica (CI), anemia y enfermedades obstructivas bronquiales.
El diámetro del AAA fue referido a la medida en centímetros del diámetro transversal del aneurisma medido por ultrasonografía, y se dividió en: menos de 4 cm; entre 4 cm y 4,9 cm; y más de 4,9 cm. Los análisis se realizaron sobre la base de la edad y el sexo.
Se contempló si el paciente recibió alguna profilaxis antibiótica preoperatoria (cefazolina u otro).
Se consideró como tiempo quirúrgico aquel que distó desde el inicio hasta el final de la cirugía (según el informe operatorio). Este se dividió del siguiente modo:
Se tuvo en cuenta el tipo de prótesis vascular empleada (recta o bifurcada).
Se identificaron la presencia y el tipo de complicación posoperatoria. El número de complicaciones luego de la cirugía se resumió como aparece a continuación:
Se tuvieron en cuenta las complicaciones cardíacas (arritmias, insuficiencia cardíaca, infarto agudo del miocardio), las respiratorias (bronconeumonía, neumonía, tromboembolismo pulmonar), las vasculares aneurisma anastomótico, isquemia intestinal, isquemia de miembros, isquemia medular, trombosis del injerto, hemorragias), las infecciosas (infección de la herida quirúrgica, sepsis protésica), del sistema renal (insuficiencia renal) y otras (trastornos del medio interno, hernia incisional, íleo paralítico, evisceración, hematoma de la herida quirúrgica y la muerte).
Se consideró como tiempo de aparición de las complicaciones aquel que transcurrió entre el final de la cirugía y la aparición de una complicación posterior a esta. Se resumió en:
Se consideró la estadía hospitalaria posoperatoria al tiempo (días) en que el paciente permaneció ingresado posterior a la cirugía hasta su egreso hospitalario. Se agrupó en:
Se confeccionó una base de datos para su procesamiento estadístico. Se calcularon las frecuencias absolutas y relativas. Se utilizó el software estadístico SPSS versión 21.0.
El trabajo cumplió las pautas de protección de la identidad de los pacientes y los resultados que se obtuvieron fueron expuestos en un ámbito estrictamente confidencial. Se solicitó la aprobación del estudio al Comité de Ética de la Investigación de la institución.
Resultados
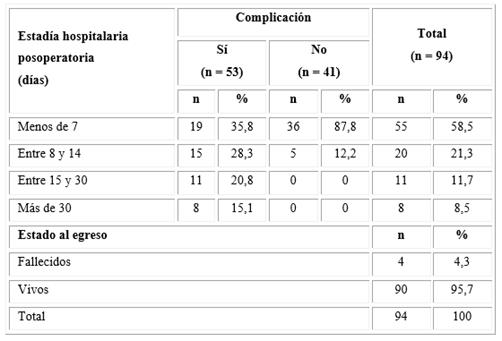
Hubo un predominio del sexo masculino (77,4 %) y de los pacientes mayores de 60 años (96,2 %). Se apreció que el 56,4 % de los pacientes operados electivamente de AAA (n = 94) presentaron algún tipo de complicación posquirúrgica; los más frecuentes fueron: bronconeumonía (24,5 %) y arritmia (20,8 %), seguidas en frecuencias por los trastornos del medio interno (18,9 %), la neumonía (15,1 %), la insuficiencia cardíaca (13,2 %), la insuficiencia renal (11,3 %), así como por los fallecidos (5,3 %). El resto de las complicaciones resultaron menos frecuentes y oscilaron entre 1,9 % y 9,4 %.
Al hacer el análisis según la edad, el sexo y el color de la piel se encontró que la ocurrencia de las complicaciones señaladas anteriormente se produjo, precisamente, en los pacientes que tenían 60 años o más, con contribución del sexo masculino, grupo en el que se observó la mayor cantidad de fallecidos (n = 13; 24,5 %).
En los pacientes con edades entre 31 y 59 años solo aparecieron, con igual frecuencia (1,9 %), complicaciones relacionadas con la herida quirúrgica (hematoma e infección).
El mayor porcentaje de complicaciones se presentó en los individuos con color de piel blanca (71,7 %), seguidos por los mestizos (17 %) y los de color de piel negra (11,3 %). Del total de fallecidos, 12 fueron blancos. Hubo complicaciones (insuficiencia cardiaca, infarto agudo del miocardio, tromboembolismo pulmonar y complicaciones vasculares) que nunca se presentaron en los pacientes con color de piel negra.
El 100 % de los pacientes intervenidos quirúrgicamente tenía un diámetro transversal del AAA superior a 4,9 cm y resultaron, precisamente, los que, en más del 40 %, presentaron entre 1 o 2 complicaciones; sin embargo, no apareció ninguna complicación cuando el diámetro estaba entre 4 y 4,9 cm, aunque solo 1 caso con indicaciones específicas fue tributario de tratamiento quirúrgico a pesar del diámetro. Se observó que el tipo de prótesis más utilizada resultó la recta (67 %) y que en el 90,4 % se utilizó profilaxis antibiótica (Tabla 1).
Se halló que la implantación de prótesis rectas tuvo mayor cantidad de complicaciones, pero llamó la atención que 33 pacientes a los que se les implantó una prótesis recta no se complicaron. Dicho porcentaje fue superior al de los que mostraron 1 o 2 complicaciones con igual tipo de prótesis (35,1 % vs. 24,5) (Tabla 1).
Los pacientes intervenidos que recibieron profilaxis antibiótica se complicaron, de ellos el 41,5 % (n = 39) tuvo de 1 a 2 complicaciones, pero, sorprendentemente, estos mismos resultados se observaron en el grupo que no recibió antimicrobiano y no se complico (Tabla 1). Aunque se recogen estos datos, se puede afirmar que a todos los pacientes se les administra, por protocolo, los antibióticos profilácticos para este tipo de cirugía.
Tabla 1- Número de complicaciones según el diámetro del aneurisma de la aorta abdominal, el tipo de prótesis vascular utilizado y el uso de profilaxis antibiótica

Fuente: Base de datos.
Nota: Los porcentajes se calcularon sobre el total de los pacientes operados (n = 94).
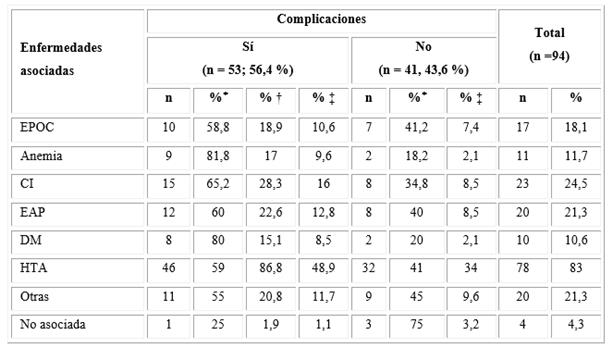
La HTA representó la enfermedad asociada que predominó (83 %) y la que mantuvo igual condición entre los pacientes complicados (86,8 %), seguida, con mucho menor porcentaje, por la CI (28,3 %) y por la EAP (22,6 %). Se encontró que el 75 % de los pacientes que no se complicaron no tenían ninguna enfermedad asociada. Los pacientes con anemia (81,8 %) y los diabéticos (80 %) presentaron algún tipo de complicación (Tabla 2).
Tabla 2- Distribución de las complicaciones según la presencia de enfermedades asociadas
Fuente: Base de datos.
Leyenda: EPOC = enfermedad pulmonar obstructiva crónica; CI = cardiopatía isquémica; EAP = enfermedad arterial periférica; DM = diabetes mellitus; HTA = hipertensión arterial; (() = % según enfermedades asociadas; (†) = % según complicación; (‡) = % del total.
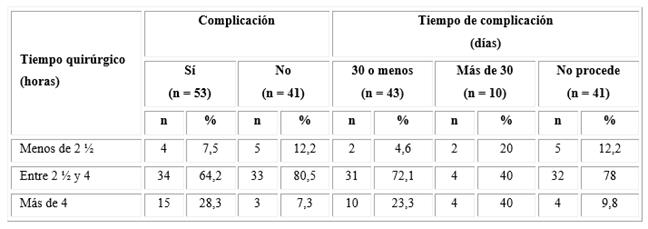
La mayor parte de los pacientes que se complicaron (64,2 %) fueron operados entre 2,5 y 4 h y en ellos la complicación apareció a los 30 días o menos del posoperatorio. Hubo un grupo de pacientes que consumió igual tiempo quirúrgico y no se complicó (n = 33, 80,5 %) y en los que el tiempo quirúrgico fue más prolongado. El 23,3 % manifestó las complicaciones en los primeros 30 días del posoperatorio. Se halló igual frecuencia (40 %) de complicaciones tardías (más de 30 días de operado) en un grupo de pacientes donde el tiempo quirúrgico pudo estar entre 2,5 h y 4 h, o más de 4h (Tabla 3).
Tabla 3- Tiempo de aparición de complicaciones en relación al tiempo quirúrgico
Fuente: Base de datos.
Nota: Los porcentajes se calcularon sobre el total de cada columna.
Hubo un predominio de pacientes complicados que estuvieron hospitalizados por menos de siete días (35,8 %), seguidos por los que estuvieron entre 8 y 14 días (28,3 %); solo el 15,1 % mantuvo una estadía hospitalaria por más de 30 días. Se pudo apreciar que solo cuatro pacientes (4,3 %) fallecieron como consecuencia de algún tipo de complicación posoperatoria (Tabla 4).
Discusión
Si bien el AAA es una enfermedad en cuyo desarrollo intervienen múltiples factores asociados a la aterosclerosis, esta no se aprecia frecuentemente en la práctica clínica diaria, pero sí se ven en los pacientes enfermedades como la diabetes o HTA. Esta constituye una patología que, dejada a su evolución natural, puede traer consigo complicaciones altamente mortales para el paciente que la padece.6
Se ha observado un aumento de su incidencia en años recientes, que probablemente esté relacionado con el incremento de la expectativa de vida de la población y de los avances tecnológicos que permiten un mejor diagnóstico.29)
La decisión de efectuar la reparación quirúrgica de la aorta está basada en el tamaño y la velocidad de expansión del aneurisma y de las patologías intercurrentes del paciente.30
En este trabajo se encontró que el 56,4 % de los operados electivamente de AAA en el Instituto Nacional de Angiología y Cirugía Vascular, presentó algún tipo de complicación posquirúrgica, cifra superior a la de años anteriores en la misma institución, donde se halló que menos del 30 % de los pacientes se complicaron después de la cirugía aórtica.22
Se conoce que la edad es muy importante, ya que el AAA puede estar asintomático en los pacientes mayores de 60 años, pero existen signos y síntomas característicos (dolor abdominal o lumbar, epigastralgia, pérdida de peso), que orientan al médico a realizar un diagnóstico temprano; de ahí la importancia de la anamnesis, que bien realizada podría prevenir las complicaciones graves que conducirían al paciente a la muerte.
En este trabajo todas las complicaciones (96,2 %) aparecieron en los pacientes que tenían 60 años o más. Este resultado que puede explicarse con que en ellos hay más enfermedades asociadas, lo que concuerda con parte de la bibliografía revisada.29,30,31
El haber encontrado un predominio de complicaciones en pacientes masculinos de raza blanca, representadas por aquellas que afectaban a los sistemas respiratorio y cardiovascular, sobre todo la bronconeumonía y las arritmias, está en correspondencia con los resultados informados por otros autores.10,22,32,33)
La frecuencia de evisceración, observada en un paciente mestizo, fue baja al compararla con el estudio anterior realizado en el instituto.22 Algunas complicaciones, como la insuficiencia cardiaca, el infarto agudo del miocardio, el tromboembolismo pulmonar y las vasculares, nunca se evidenciaron en pacientes de color de piel negra o mestizos.
En este estudio se evidenció que el 100 % de los pacientes con complicaciones tuvo un diámetro transversal del aneurisma igual o mayor que 5 cm, a partir del criterio quirúrgico del Consenso de Aneurismas según el diámetro. De estos, el 22,6 % presentaron más de dos complicaciones, lo que está en concordancia con el planteamiento de que la presencia de complicaciones relacionadas con la reconstrucción aórtica depende del diámetro aneurismático y del tipo de prótesis utilizada.34,35
Está ampliamente difundida la asociación entre el uso de profilaxis antimicrobiana y la presencia de complicaciones para cualquier tipo de cirugía, por lo que la aórtica no queda exenta.
En este estudio a la mayor cantidad de pacientes con complicaciones se les había administrado previamente algún tipo de profilaxis; sin embargo, no hubo diferenciación entre la ocurrencia de complicaciones y el uso de antimicrobianos, al encontrarse igual frecuencia (41,5 %) entre ambos grupos.
Al contrastar los resultados de este estudio con los reportados por otros autores, existe correspondencia en cuanto a la mayor frecuencia de aparición de complicaciones en aquellos pacientes con patologías asociadas, sobre todo las relacionadas con el sistema cardiovascular (HTA, CI y EAP). Estos datos se apoyan en que aquellos pacientes sin enfermedad asociada no presentaron ningún tipo de complicación. De las tres enfermedades, la HTA sobresalió, incluso, como factor de riesgo para la enfermedad, lo que está en plena correspondencia con lo señalado por otros autores.36,37,38
Hay que enfatizar la importancia del entrenamiento quirúrgico del cirujano, ya que en este estudio se comprobó que la mayor parte de los pacientes que presentaron complicaciones precoces (menos de 30 días) tuvieron tiempos quirúrgicos mayores de 2,5 horas, y en los que no se complicaron el tiempo quirúrgico osciló entre 2 h y 4 h. Sin embargo, se esperaba que fuese este grupo el que consumiera menos tiempo quirúrgico. Este resultado se pudiera explicar con que la mayoría de los pacientes intervenidos eran hipertensos, cardiópatas, con problemas respiratorios, etcétera, lo que podría poner en riesgo sus vidas si no se actuaba con cuidado.
Existen estudios que evidencian un mayor tiempo quirúrgico para aquellas cirugías de aneurismas aórticos con asociación de enfermedad aterosclerótica, lo que se asemeja a los resultados descritos en esta investigación, en que aquellos pacientes a los cuales se les colocó una prótesis bifurcada debido a una asociación con la EAP del sector íleo-femoral o a aneurismas del sector ilíaco tuvieron mayor tiempo quirúrgico, apoyado por el hecho de que se requirió un número mayor de incisiones.37,38
La proporción de complicaciones en pacientes a los que se les colocó un injerto bifurcado fue porcentualmente superior a aquellos con prótesis rectas, lo que se debe a la mayor envergadura del proceder por necesitar mayor número de disección de vasos y por la cercanía de las incisiones con la región inguinal.
La presencia de complicaciones motivó la prolongación de la estadía hospitalaria, lo que está en concordancia con los resultados de otros autores;10,39,40 aunque existen diferencias entre los tiempos de la estadía hospitalaria posoperatoria entre las distintas investigaciones.10,39,41,42)
A pesar de que la mortalidad encontrada en este estudio resultó del 16 % en relación con el total de pacientes operados, es una cifra alta al tener en cuenta que el tratamiento quirúrgico electivo de la enfermedad ectasiante arteriosclerótica de la aorta infrarrenal se realiza de forma habitual en numerosos centros vasculares del mundo, con una adecuada mortalidad, que fluctúa entre 1 % y 5 %, y que está en dependencia de múltiples factores, entre otros, las enfermedades asociadas con las que llegan los pacientes a la cirugía, el tipo de estudio (prospectivo o retrospectivo) realizado, la técnica quirúrgica empleada y el tiempo quirúrgico utilizado para la reparación aneurismática, etcétera.2,30,41,43
Una de las limitaciones del estudio se halla en no haber considerado a la DM para hacer el análisis de los resultados, al tener en cuenta el antecedente de que aún no hay explicación para el planteamiento de que el diabético tiene un riesgo disminuido de tener AAA, ya que este no está avalado científicamente al no existir estudios específicos que aborden el tema en esta población.
Se puede señalar a modo de conclusión que en los pacientes operados de forma electiva de AAA predominaron las complicaciones respiratorias y cardiovasculares, estas últimas provocaron el aumento de la mortalidad.
Se recomienda realizar un estudio de causalidad para identificar los principales factores de riesgo que se asocian a la aparición de las complicaciones posoperatorias de los AAA, así como realizar el mismo estudio en los pacientes con DM de tipo 2.