Introducción
La diabetes mellitus es una enfermedad crónica que va en aumento a nivel mundial, con cifras estimadas de padecimiento de 420 millones de personas, que pudiera duplicarse para 2030. Esta patología preocupa mucho por la morbimortalidad que produce; también se incluyen complicaciones como el pie diabético, que genera altos costos de salud, además de discapacidad física y mental del paciente -sobre todo si se llega a la amputación.1,2
Según la Organización Mundial de la Salud (OMS), se considera como pie diabético (PD) a la presencia de ulceración, infección y/o gangrena en el pie, asociada a neuropatía diabética y diferentes grados de enfermedad vascular periférica. Esto se debe a la interacción compleja de diferentes factores inducidos por una hiperglucemia mantenida.2
El riesgo de que un paciente diabético desarrolle esta afección a lo largo de su vida puede alcanzar entre un 25 % y 35 %.3 Se estima que cada veinte segundos se realiza una amputación de miembros inferiores en algún lugar del mundo como consecuencia de la diabetes.4
La clasificación tradicional del pie diabético es la de Meggitt-Wagner, según grado de complejidad, en pie de riesgo, cuando se observan dedos en garra, deformidades y cabezas de metatarsianos prominentes (grado 0); úlceras superficiales que afectan solo la piel (grado 1); úlceras profundas con lesión que abarca piel y ligamentos sin llegar al hueso, además de encontrarse infectada (grado 2); úlceras profundas con absceso u osteomielitis, afectación del hueso, secreción y mal olor (grado 3); gangrena limitada con necrosis de una parte del pies, talón, planta o dedos (grado 4); y gangrena extensa con necrosis en todo el pie, con signos de alteración sistémica (grado 5).5,6
El síntoma principal del pie diabético resulta la aparición de heridas y úlceras en el pie, situación que hay que controlar y cuidar especialmente. Se suman los síntomas habituales que genera la neuropatía: hormigueos, calambres y pérdida de sensibilidad.7
El PD aparece cuando los niveles de glucosa en sangre son inadecuados y existen otros factores predisponentes, como la hipertensión arterial, la hipercolesterolemia, la obesidad, etcétera.8
La típica lesión del pie incluye paroniquia, una infección de los tejidos blandos alrededor del lecho ungueal; así como infecciones interdigitales, lesiones del tercio medio por traumatismo indoloro y mal plantar, que compromete áreas del pie sobre la cabeza de los metatarsianos. Esta lesión se complica por necrosis de la piel, infección de partes u osteomielitis.9
La patología “pie diabético” alcanza una prevalencia mundial que varía entre 1,3 % y 4,8 %, mientras que en los países desarrollados oscila entre 4 % y 10 %.10
En África las cifras resultan relativamente más altas (7,2 %) que en Asia (5,5 %) y Europa (5,1 %), mientras el mayor número de ulceración del PD se presenta en América del Norte (13 %).11
Se estima que más de 25 millones de personas en Estados Unidos tienen diabetes mellitus. De estos, entre el 15 % y el 25 % desarrollará una úlcera en el pie durante su vida.12
En Cuba la diabetes mellitus tiene una prevalencia de 66,9 por cada 1000 habitantes. Las provincias de mayor tasa son: Sancti Spíritus (90,9), La Habana (85), Matanzas (83,5) y Camagüey (80,4). Debido a la alta tasa de pacientes que padecen esta afección y a las complicaciones que trae consigo, se ha instituido el Programa de Atención Integral al Paciente con Úlcera de Pie Diabético (PAIPUPD), con una presentación de 16,8 por 100 mil habitantes.3
Los avances científicos cubanos, y en especial en la industria farmacéutica con el desarrollo de factor de crecimiento epidérmico (Heberprot-P®), han permitido mejorar la calidad de vida de las personas con PD, al favorecer la granulación y cicatrización de la úlcera.13
Aunque en Cuba se han obtenido adelantos científicos al respecto, existen altas tasas de incidencia y prevalencia de diabéticos, de modo que se debe continuar trabajando en la identificación y prevención de los factores de riesgo.
Camagüey no está exenta de la diabetes mellitus como problema de salud; en particular, la población que pertenece al Policlínico “Área Este” de la ciudad, que registra una prevalencia de 83,2 por cada mil habitantes, y se ubica por encima de la tasa a nivel de país y provincia, con la consiguiente aparición del PD como agravamiento.
Según descrito, la actual investigación tuvo el objetivo de identificar las principales características epidemiológicas de los pacientes con pie diabético.
Métodos
Se realizó un estudio observacional, descriptivo y transversal, de tipo serie de casos, en el Policlínico Docente Universitario “Área Este” de Camagüey, con el objetivo de determinar las características de los pacientes con pie diabético atendidos en la mencionada institución de salud durante el quinquenio 1ro. de enero de 2017 y 31 de diciembre de 2021. Del universo de 301 pacientes fue seleccionada una muestra de 250 casos de pie diabético. Los criterios de selección que consistieron en lo siguiente:
Criterios de inclusión: padecer diabetes mellitus tipo 2, haber recibido el diagnóstico de pie diabético en el período analizado, con registro en base de datos, e historia clínica confeccionada y autorizo de la dirección del policlínico para el acceso y análisis de la información.
Criterios de exclusión: pacientes con diabetes mellitus tipo 1, con diagnóstico fuera del tiempo estipulado, sin registro en base de datos, e historia clínica inexistente o incompleta.
Se analizaron las variables: grupo etario, que comprendió los conjuntos 20-29, 30-39, 40-49, 50-59 y 60 años y más; sexo masculino o femenino, según los genitales de nacimiento; años de evolución de la diabetes mellitus, aglutinados en menos de 5 años, 5-9, 10-14 y 15 años y más; tipo de lesión desencadenante, que hizo referencia a la causa directa; factores de riesgo, de acuerdo con modificables y no modificables; tipo de úlcera presente en el momento del diagnóstico; así como derivación a la atención secundaria para algún tipo de proceder quirúrgico.
Las historias clínicas integraron el registro primario de información; entretanto, para el secundario se utilizó la base de datos de los pacientes con pie diabético, facilitada por la enfermera de la consulta. Para el procesamiento de los datos se empleó el Paquete Estadístico para las Ciencias Sociales (SPSS), versión 24.0. Se obtuvieron valores absolutos y porcentajes como medidas de resumen, mientras los resultados se presentaron en forma de textos y figuras.
El estudio fue aprobado por el Consejo Científico y el Comité de Ética del policlínico. Se mantuvo la confidencialidad de los datos, únicamente accesibles para los investigadores. La información obtenida no se empleó para fines ajenos a la investigación y se siguieron los principios de la Declaración de Helsinki.14
Resultados
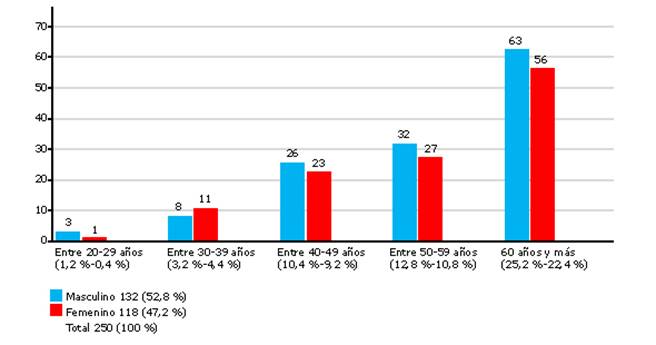
En la figura 1 se distribuyó el total de casos atendidos en la consulta de pie diabético, según grupo etario y sexo, con predominio de pacientes con 60 años y más (47,6 %). Los hombres tuvieron el valor más representativo (52,8 %).
 Fuente: Expediente clínico.
Fuente: Expediente clínico.Fig. 1 Distribución de pacientes atendidos en consulta de pie diabético, según grupo etario y sexo.
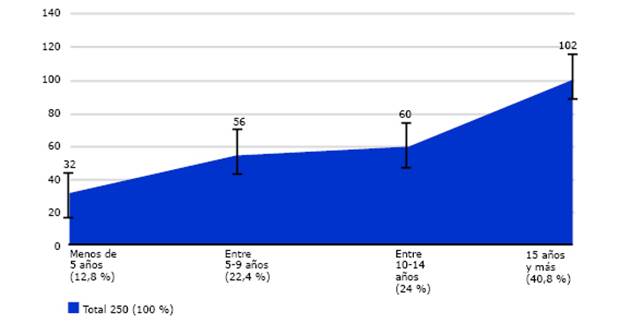
El 40,8 % de los pacientes con pie diabético (fig. 2) presentó diabetes mellitus con 15 años o más de evolución, seguido por los que fueron diagnosticados desde hacía entre 10 y 14 años.
 Fuente: Expediente clínico.
Fuente: Expediente clínico.Fig. 2 Distribución del total de pacientes con pie diabético según años de evolución de la diabetes mellitus.
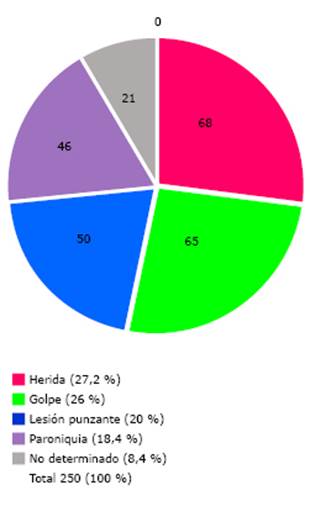
La figura 3 muestra el total de pacientes con pie diabético, según el tipo de lesión desencadenante. Se observó preponderancia de heridas, golpes y el antecedente de haber sufrido una lesión punzante.
 Fuente: Expediente clínico.
Fuente: Expediente clínico. Fig. 3 Distribución de pacientes con pie diabético, según tipo de lesión desencadenante.
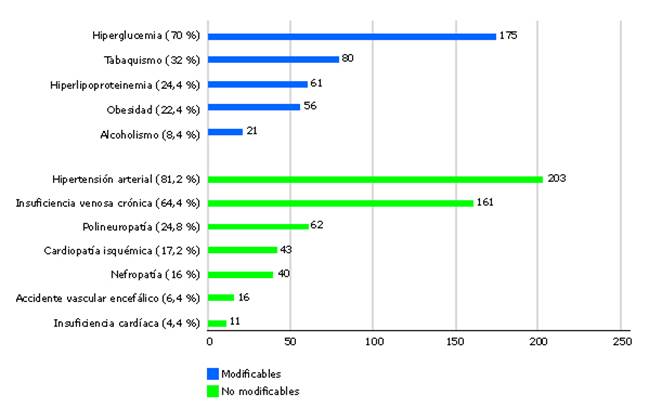
Los factores de riesgo modificables y no modificables en pacientes con pie diabético se analizan en la figura 4. En los primeros se obtuvo prevalencia de hiperglucemia, tabaquismo e hiperlipoproteinemia; entre tanto, en los segundos sobresalieron la hipertensión arterial, la insuficiencia venosa crónica y las polineuropatías.
 Fuente: Expediente clínico.
Fuente: Expediente clínico.Fig. 4 Distribución de los pacientes con pie diabético, según factores de riesgo modificables y no modificables.
En la figura 5 se relacionaron los pacientes con pie diabético, según el tipo de úlcera que padecían, donde sobresalieron las neuropáticas y neuroisquémicas.
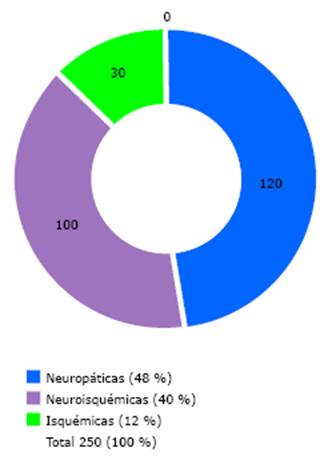 Fuente: Expediente clínico.
Fuente: Expediente clínico.Fig. 5 Distribución del total de pacientes con pie diabético, según el tipo de úlceras.
El 48,4 % de los pacientes con pie diabético necesitó derivación a la atención secundaria para extirpar el tejido muerto (necrectomía); el 32 %, para amputaciones menores; y el 12 %, para amputaciones mayores.
Discusión
El pie diabético (PD) es una complicación crónica de la diabetes mellitus, de etiología multifactorial, que tiene como factores principales la infección, la isquemia, la neuropatía y el mal control metabólico, con características epidemiológicas relacionadas con las determinantes del estado de salud de la población.
En el presente estudio se encontró predominio del sexo masculino. Estos resultados no coinciden con los de Menjívar1 en un hospital del segundo nivel de atención en El Salvador, donde este obtuvo una mayoría de pacientes del sexo femenino.
Investigadores cubanos, en un trabajo sobre caracterización clínico epidemiológica de pacientes afectados por pie diabético, consiguieron mayor representación del sexo femenino, resultados con los que no converge el análisis actual.9
La superioridad en el número de hombres puede deberse a la actividad laboral; las limpiezas de los patios; el tipo de calzado desprotegido, que favorece los traumatismos; así como la mala higiene y el cuidado de los pies, lo que puede acarrear la lesión inicial del proceso.
Los resultados alcanzados están en correspondencia con los de Iglesias3 en una investigación realizada en un policlínico de Pinar del Río, donde este identificó como grupo preponderante al de más de 60 años.
Se coincide con varios autores en cuanto a la edad, al obtener en su mayoría pacientes de 60 años y más.1,12,15
A medida que avanzan la edad, el daño de la diabetes en el sistema vascular se agudiza. Al producir cambios en la estructura y el funcionamiento de las arterias, el riesgo de padecer pie diabético se incrementa.
La diabetes mellitus de 15 años y más de evolución tuvo datos significativos; entre tanto, el informe de un estudio arrojó mayoría de pacientes con menos de 10 años de evolución, por lo que no existió concordancia al respecto.16
En Perú, Zegarra17 notó ventaja de la agrupación 20 años y más, resultado con el que difiere el presente trabajo, donde se consiguió ventaja del grupo de 15 años y más.
En la diabetes, a medida que pasa el tiempo, es necesario aumentar la dosis del medicamento para obtener el mismo efecto, debido a lo difícil que resulta el control metabólico, lo que hace que se desarrollen complicaciones.
Autores como Silva Pupo y otros18 confirman en la muestra estudiada predominio de las heridas como lesiones desencadenantes, en atención a lo cual se debe educar a los pacientes acerca del cuidado de sus pies como labor preventiva.
Los datos de este estudio se encuentran en correspondencia con el informe de una investigación que incluye a las heridas y los golpes como principales lesiones causantes de la formación del pie diabético.19
La mayor parte de los problemas en los pies que enfrentan las personas con diabetes tiene su origen en complicaciones en los nervios y vasos sanguíneos. Esto causa mala circulación y falta de sensibilidad en extremidades. Por ello las pequeñas heridas se pueden convertir en infecciones serias en pocos días.20
Dentro de los factores de riesgo en pacientes con PD, Paredes21 identificó la presencia de hiperglucemia, hipertensión arterial, obesidad, dislipidemia e insuficiencia renal crónica, conclusiones con las que no se coincide del todo, porque en este trabajo se hallaron hiperglucemia como factor modificable e hipertensión arterial como la principal causa no modificable, seguido por otros factores vasculares.
Se determinaron factores distintos a los de un estudio descriptivo en México, sobre caracterización de los pacientes con pie diabético, que destacó predominio de pacientes fumadores, hipertensos y con hipercolesterolemia.22
González y otros23 realizaron un estudio en España con la finalidad de analizar la presencia de determinados factores de riesgo de pie diabético, el cual a las dislipidemias y el tabaquismo como motivos esenciales.
El conocimiento de los factores de riesgo por parte del paciente diabético tiene suma importancia, debido a que pueden prevenirse o actuarse sobre ellos para lograr una mejor calidad de vida.
Varios estudios1,24 mostraron el tipo úlcera neuroisquémica como predominante y, en menor porcentaje, la neuropática. Resultados distintos prevalecieron en este estudio, donde se obtuvo un mayor porcentaje de pacientes con úlceras neuropáticas.
Estos resultados se encuentran en correspondencia con los de Matute y otros25 en Honduras, donde quedó evidenciado el alto número de úlceras neuropáticas.
Vidal26 concluyó que un número considerable de pacientes con PD necesitaron eliminación de tejido necrótico (necroctomía), otro amputaciones menores y el resto mayores, en el mismo orden que lo reportado en esta investigación. Así se llegó al consenso de que a mayor grado de lesión era más alta la probabilidad de amputación.
El presente estudio alcanza a explorar algunos aspectos epidemiológicos del pie diabético, al utilizar variables que representan el recorrido desde la acción de los factores de riesgo, la evolución de la diabetes y la formación de la úlcera en el pie, sin hacer mención a las características clínicas y el manejo endocrino o de angiología, lo cual resulta una limitante.
Se concluye que en la serie de casos estudiados se identificaron predominio del sexo masculino, edad avanzada, antecedente de diabetes de larga evolución y de haber sufrido herida en el pie, presentar hiperglucemia e hipertensión arterial como principales factores de riesgo modificables y no modificables, así como el haber sido derivado a la atención secundaria para extirpar el tejido muerto (necrectomía).
Recomendaciones
Deben cumplirse a cabalidad las políticas de salud donde los profesionales interactúen de forma más dinámica con los pacientes en cuanto a la prevención y promoción, para ofrecer conocimientos a este grupo poblacional sobre la base de una adecuada educación diabetológica, que incluye control metabólico y cuidado de los pies. Esto impactará de manera positiva en la calidad de vida de los pacientes.














